Полип мочевого пузыря код
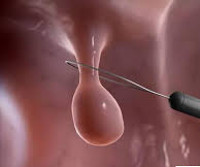
Полип уретры – это доброкачественное новообразование округлой формы на ножке, исходящее из эпителиального слоя стенки мочеиспускательного канала. Клинически проявляется болью, жжением в уретре, чувством механической преграды при мочеиспускании, иногда ‒ кровянистыми или гнойными выделениями, острой задержкой мочи. Диагностируется при осмотре и пальпации половых органов. При подозрении на уретральный полип, но отсутствии его в прямой видимости, проводится уретроскопия, УЗИ, уретрография. Лечение преимущественно хирургическое: трансуретральная резекция, криодеструкция, радиоволновое иссечение, электрокоагуляция.
Общие сведения
Полипы – вторые по частоте встречаемости (после папиллом) доброкачественные новообразования уретры у пациентов-мужчин и самые частые у женщин. По статистике, к врачам с данной патологией обращаются около 4% от всех урологических больных, или 400 человек на 10000 населения. С возрастом риск заболеваемости увеличивается. Пик приходится на 55-60 лет, чему способствуют перенесенные урогенитальные инфекции (хламидиоз, микоплазмоз), ухудшение кровоснабжения стенки уретры при генитальной атрофии. Встречаемость полипов у женщин в 1,5 раза выше вследствие особенностей анатомии женской мочевыделительной системы и общей склонности к развитию эпителиальных опухолей, особенно на фоне гормональных нарушений после менопаузы.

Полип уретры
Причины
Главный механизм развития уретральных новообразований – повышенная пролиферация клеток слизистой оболочки, возникающая как ответ на воздействие повреждающих агентов. Провоцирующими факторами формирования полипозных разрастаний выступают хронические стрессы, неправильное питание, нарушение режима сна, вредные привычки. Основными причинами возникновения полипов являются:
- Повреждения уретры. Патология развивается под воздействием физических, механических факторов. Повреждение уретры возможно в результате операций на мочеполовой системе или травмирования конкрементами при мочекаменной болезни, в гинекологической практике – во время прерывания беременности, трудных родов, осложненных разрывом промежности разной степени тяжести.
- Инфекции мочевыводящих путей. Инфекционный процесс всегда сопровождается воспалительной реакцией, которая приводит к снижению функции поврежденных клеток. Медиаторы и компоненты воспаления усиливают канцерогенез, инициируя образование опухолевых клеток и повышая их выживаемость, способность к проникновению в соседние ткани. К основным инфекциям, вызывающим образование полипов, относятся гонорея, хламидиоз, микоплазмоз, хронический уретрит неспецифической этиологии.
- Нарушения гормонального фона. По наблюдениям, образованию доброкачественных опухолей уретры более подвержены лица с эндокринной патологией (сахарным диабетом, гипотиреозом), женщины в периоде менопаузы. Постменопаузальное состояние характеризуется постепенным снижением функции женских половых желез и уменьшением выработки эстрогенов, обладающих стимулирующим влиянием на противоопухолевый иммунитет мочеполовой системы.
- Наследственная предрасположенность. В генетическом аппарате человека имеются участки, отвечающие за нормальное деление, дифференцировку клеток. При мутировании генов этих участков стимулируется продукция регулирующих белков неправильной структуры, не способных выполнять свои функции по контролю клеточной популяции. Патологические изменения генома передаются потомкам, поэтому наличие полипов уретры в анамнезе у родителей повышает риск заболеваемости у детей.
Патогенез
В настоящий момент не сложилось единого мнения о механизмах развития полипов. Чаще всего процесс манифестирует вследствие воспалительных, травматических, трофических повреждений слизистой уретры на фоне нарушения гуморального и клеточного противоопухолевого иммунитета. Это приводит к активной пролиферации тканей, снижению степени дифференцировки клеток и их невосприимчивости к апоптозу (физиологической гибели). Дополнительно нарушается взаимосвязь между слизистой оболочкой и ниже лежащими слоями уретры, а также уменьшается эффективность регулирующих механизмов эндокринной, нервной систем.
Ткань полипа содержит больше активно делящихся клеток (до 40%), чем обычная (5%), что обуславливает быстрый рост новообразования. С увеличением опухоли повышается процентное содержание недифференцированных, генетически поврежденных клеток, что при неблагоприятных условиях может привести к озлокачествлению – развитию рака уретры.
Классификация
Полипы уретры делятся на несколько видов в зависимости от этиологии, количества, строения тканей. Определение типа полипозного очага – важный момент при выборе дальнейшей тактики терапии. У мужчин полипы обычно локализуются в дистальном отделе мочеиспускательного канала или на выходе из него и представляют собой образование на ножке размером не более 0,5 мм. У женщин опухоли чаще формируются на задней стенке уретры, нередко распространяются на ткани влагалища и отличаются большим размером – от 1 до 10 мм. По типу клеточного строения выделяют 2 вида полипов:
- Фиброзный. Опухоль состоит из плотной соединительной ткани с минимальным количеством сосудов и железистых клеток. Чаще это единичное образование, развивающееся на фоне инфекционных, воспалительных процессов или при нарушении трофики тканей уретры. Отмечается медленный рост полипа, редкие случаи прорастания в соседние слои, низкий риск его озлокачествления. Подтипом фиброзного полипа является карункул уретры у женщин, также состоящий из эластической соединительной ткани, но хорошо васкуляризированный.
- Железистый. Представляет собой узелковое новообразование, состоящее из железистой ткани, в которую обильно прорастают сосуды. При гистологическом исследовании также обнаруживаются кисты ‒ полости, заполненные серозной жидкостью или секретом. Железистый полип чаще развивается при гормональном дисбалансе, отличается быстрым ростом и склонностью к инфильтративному проникновению в нижележащие слои уретры.
По этиологии процесса, вызвавшего образование патологического очага, выделяют воспалительные, неопластические (из атипичных клеток), гиперпластические (вследствие разрастания здоровой ткани) полипы. Вне зависимости от типа новообразования необходимо следить за его динамическим развитием. Риск перехода доброкачественного полипа в злокачественный существует всегда, особенно при быстром росте и большом размере опухолевого очага.
Симптомы полипов уретры
Доброкачественные опухоли уретры, в т. ч. полипы, развиваются чаще после 45 лет. В начальном периоде проявления отсутствуют полностью или незначительны: отмечается небольшое жжение при мочеиспускании, ощущение неполного опустошения мочевого пузыря. Нередко пациенты принимают симптомы за другое заболевание мочеполовой системы с похожей клиникой, например, цистит или уретрит. С увеличением размера полипа, присоединением воспалительных изменений симптомы нарастают, что вынуждает пациента обратиться к врачам.
Основные признаки патологии – трудности при мочеиспускании, боль, жжение в области уретры во время половых актов, при ходьбе. Возможно недержание мочи во время кашля, чихания, смеха, появление крови при прорастании опухоли в подслизистые слои мочеиспускательного канала. На поздних стадиях может присоединиться инфекция, которая, поднимаясь вверх по мочевыводящим путям, приводит к пиелонефриту и появлению гнойных выделений из мочеиспускательного канала.
Быстрый рост новообразования вызывает сужение просвета уретры. Полное перекрытие мочеиспускательного канала приводит к развитию острой задержки мочи, характеризующейся сильными режущими болями внизу живота, чувством распирания мочевого пузыря, симптомами общего недомогания. Патологическое состояние требует немедленного медицинского вмешательства – катетеризации мочевого пузыря, эпицистостомии.
Осложнения
Главной опасностью доброкачественного опухолевого процесса является его возможная малигнизация. Риск повышается при наследственной предрасположенности, наличии иных опухолевых очагов. Другое осложнение – развитие хронического цистита, уретрита или воспалительного поражения почек. Полип уретры снижает иммунитет мочевыделительной системы, делает ее более восприимчивой к инфекциям. Прорастание опухоли в сосуды приводит к нарушению целостности слизистой и кровотечению – гематурическому синдрому. У мужчин возможно появление гематоспермии (крови в эякуляте). Длительный хронический характер кровопотери ведет к развитию железодефицитной анемии.
Диагностика
Небольшой полип уретры в условиях отсутствия урологической инфекции не дает выраженной симптоматики, а имеющиеся проявления в виде небольшой боли или жжения в уретре неспецифичны. Обнаруживается урологами или гинекологами случайно на профилактическом приеме или во время обследования по поводу другой патологии со схожими симптомами. Диагностика полипа уретры включает в себя:
- Объективное обследование. Проводится сбор анамнеза и имеющихся жалоб, информации о ранее перенесенных заболеваниях выделительной системы, выявление генетической предрасположенности, осмотр половых органов. Визуально и пальпаторно полип мочеиспускательного канала имеет гладкую поверхность, мягкую структуру, розовый цвет без темных участков.
- Лабораторные методы. Из общеклинических исследований назначаются анализы крови и мочи для выявления признаков воспалительных процессов в организме. Производится забор биоматериала из уретры и влагалища с последующим проведением бактериологического анализа. Гистологическое исследование участка опухоли (биопсия) помогает вывить тип полипа, отличить доброкачественную опухоль от злокачественной.
- УЗИ мочевыделительной системы. Простой, безопасный, быстрый метод ранней диагностики уретральных полипов. Выявляет опухоли уретры и мочевого пузыря благодаря их отличной от здоровых тканей эхогенности, а также степень кровоснабжения. УЗИ-аппараты с функцией эластографии дополнительно оценивают микроструктуру новообразования, что делает исследование более точным.
- Эндоскопия мочевых путей. Цистоуретроскопия позволяет визуально определить состояние выделительных путей, мочевого пузыря, выявить наличие полипов, хорошо видимых на фоне неизмененной стенки канала. Также возможен забор материала для проведения гистологического исследования и выполнение простых терапевтических манипуляций (удаление конкрементов, орошение антисептиками очагов инфекции).
- Рентген. Уретрография – современный метод исследования, при котором мочеиспускательный канал заполняют жидким или газообразным рентгенконтрастным веществом. Через несколько минут выполняется серия рентгеновских снимков уретры, позволяющих оценить диаметр просвета различных ее отделов и наличие сужений, состояние слизистой, размер и локализацию новообразований.
Дифференциальная диагностика проводится с хорионэпителиомой, кондиломами, твердым шанкром при сифилисе, туберкулезным очагом, отличающимися клеточным строением, этиологией опухолевого роста или специфическим инфекционным возбудителем. В сложных случаях для дополнительной диагностики полипов используют МРТ малого таза, КТ с контрастом.
Лечение полипов уретры
При наличии сопутствующих заболеваний, небольших размерах образования без выраженной клинической картины и пожилом возрасте пациента лечение ограничивается наблюдением и терапией локального воспалительного процесса или коррекцией гормональных нарушений. Хирургическое вмешательство обязательно, если полип мочеиспускательного канала кровоточит, препятствует отхождению мочи, быстро растет. Основными методами проведения операций являются:
- Хирургическое удаление. При оперативных вмешательствах по поводу полипов наиболее часто используется клиновидное иссечение новообразования обычным скальпелем в пределах здоровых тканей. Манипуляция проводится под общим наркозом с последующим наложением швов. При расположении опухоли в труднодоступном месте или у основания уретры возможно использование эндоскопической техники. Таким способом удаляются преимущественно большие (от 1 см) или потенциально злокачественные полипы.
- Физическая деструкция. Применяется несколько видов воздействия на ткани полипа. При радиоволновом методе опухоль разрушается под влиянием направленного радиоизлучения высокой частоты, воздействие которого приводит к тонкому разрезу тканей. Поврежденные сосуды моментально коагулируются и не кровоточат. Радиоволновое удаление – современный безболезненный метод, не оставляющий рубцов и обеспечивающий быстрое восстановление тканей. Также применяется электрокоагуляция, лазерное удаление, криодеструкция полипов. Эти методы позволяют использовать местную анестезию, точно придерживаться границ опухоли, минимизировать повреждение здоровых тканей.
После операции пациенту устанавливается мочевой катетер на двое суток, чтобы агрессивная среда мочи не повредила операционную рану и не замедлила регенерацию. Иссеченная ткань полипа отправляется на гистологическое исследование для исключения малигнизации опухоли. Пациент нетрудоспособен 4-5 дней после операции, после чего может полноценно возвращаться к работе.
Прогноз и профилактика
При полном, своевременном иссечении полипа уретры прогноз благоприятный, риск рецидива минимален. Наличие признаков малигнизации требует регулярного наблюдения в течение нескольких лет. Профилактические мероприятия связаны прежде всего с интимной жизнью человека: необходимо исключить незащищённые контакты со случайными партнерами, но при этом половая жизнь должна носить регулярный характер. Важно соблюдение личной гигиены, своевременное опорожнение мочевого пузыря. Рекомендуется профилактическое обследование у уролога или гинеколога каждые 6-12 месяцев для раннего выявления возможного рецидива заболевания.
Источник
Полип мочевого пузыря является доброкачественной опухолью. Новообразование представляет собой аномальное разрастание тканей. Полип в мочевом пузыре отчётливо выступает над слизистой оболочкой. Размеры полипов варьируют от нескольких миллиметров до нескольких сантиметров. Урологи Юсуповской больницы диагностируют заболевание с помощью современных инструментальных методов.
Для того чтобы определить характер опухоли, производят забор ткани из патологического очага и отправляют на гистологическое исследование. Гистологи обладают большим опытом работы, точно верифицируют диагноз. Удаление опухоли проводят с помощью новейшей эндоскопической аппаратуры ведущих американских и европейских фирм.
После оперативного вмешательства пациенты отдыхают в комфортных палатах с притяжно-вытяжной вентиляцией и кондиционерами. Больных обеспечивают индивидуальными средствами личной гигиены, вкусной пищей. На второй день они уходят домой.
Причины возникновения полипов
В настоящее время учёные не установили точной причины полипов мочевого пузыря. Патологический рост тканей слизистой оболочки мочевого пузыря провоцируют следующие факторы:
- Ароматические амины;
- Длительный застой мочи;
- Курение.
Полипы часто образуются у пациентов, страдающих хроническим циститом.
Симптомы и диагностика полипов мочевого пузыря
В большинстве случаев полипы мочевого пузыря протекают бессимптомно. Иногда в моче может появиться небольшое количество крови. Моча становится розового цвета. У женщин при наличии полипа мочевого пузыря появляются такие симптомы, как боль внизу живота, резь при мочеиспускании. При подозрении на наличие полипа мочевого пузыря урологи Юсуповской больницы проводят комплексное обследование пациентов с помощью следующих методов исследования:
- Клинического и биохимического анализа крови;
- Анализа мочи;
- Ультразвукового исследования органов мочевыделительной системы;
- Цистоскопии.
Исследование уровня онкомаркеров позволяет провести дифференциальную диагностику полипа со злокачественными новообразованиями мочевого пузыря. Диагноз уточняют с помощью магнитно-резонансной и компьютерной томографии. При цистографии в полость мочевого пузыря вводят контрастное вещество, которое «прорисовывает» все участки, из которых состоит слизистая оболочка. Её рельеф виден на рентгенограммах.
Лечение полипов мочевого пузыря
Урологи Юсуповской больницы индивидуально подходят к тактике лечения пациентов, у которых выявлены полипы мочевого пузыря. Если заболевание протекает бессимптомно, полип не увеличивается в размерах и не препятствует нормальному оттоку мочи из мочевого пузыря, не сопровождается кровотечением, проводят активное наблюдение пациента.
Лечение полипов мочевого пузыря требуется тем пациентам, у которых полипы является причиной внутреннего кровотечения или препятствует свободному мочеиспусканию. В таких случаях назначается оперативное хирургическое вмешательство. Операция по поводу полипа мочевого пузыря выполняется с помощью новейшей эндоскопической аппаратуры. Использование малоинвазивных оперативных вмешательств позволяет не нарушать целостность кожи, мышц передней брюшной стенки и свести к минимуму повреждение слизистой оболочки мочевого пузыря.
В мочевой пузырь через мочеиспускательный канал врач аккуратно вводит эндоскоп. После осмотра полипа в полость мочевого пузыря вводится петля диатермокоагулятора. Её нагревают до высокой температуры и набрасывают на полип, срезая новообразование по ножке. Кровеносные сосуды ножки полипа при этом коагулируются.
Лечение полипов мочевого пузыря методом малоинвазивного эндоскопического удаления проходит для пациента практически безболезненно. Пациент после процедуры в течение находится под наблюдением врачей. Затем он возвращается к активному образу жизни. Врачи дают рекомендации, которые необходимо выполнять безукоризненно. Для того чтобы пройти диагностику и лечение полипов мочевого пузыря с помощью современных методов звоните по телефону.
Автор
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. – 3-е изд. – М.: Медицинская книга, 2010. – 434 с. – ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. – 2013. – № 4. – С. 10-13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology – 5th Edition, eMEDICAL BOOKS, 2013
Профильные специалисты
Консультация врача-онколога, к.м.н., первичная 5 150 руб.
Консультация врача-онколога, к.м.н., повторная 3 600 руб.
Консилиум врачей 10 300 руб.
Консультация врача-онколога, д.м.н./профессора 10 000 руб.
Консультация врача-онколога, повторная 2 900 руб.
Онкологический консилиум 9 800 руб.
Проведение внутрибрюшной химиотерапии 5 670 руб.
Проведение гормонотерапии 5 670 руб.
Проведение химиотерапии менее 3 часов (без стоимости лекарств.препаратов) 12 430 руб.
Проведение химиотерапии от 3 до 6 часов (без стоимости лекарств. препаратов) 12 930 руб.
Проведение химиотерапии от 6 до 9 часов (без стоимости лекарств. препаратов) 13 590 руб.
Источник
