Поднялась температура трубка в мочевой пузырь

При расстройстве мочеиспускательной функции или для проведения терапевтических процедур с мочевым пузырём вам могут назначить постановку временного урологического катетера. Самый распространенный среди таковых, активно использующийся в том числе в РФ – это катетер Фолея.
Его установка проводится только квалифицированным врачом. И если не соблюдать в дальнейшем врачебные рекомендации, то у пациента может развиться уретрит – воспаление уретры, нередко дополняющееся повышением температуры тела. Из-за чего это происходит и что следует предпринимать в таких случаях? Допускается ли замена урологического катетера и можно ли провести эту процедуру на дому? Разберемся.
Содержание
- Из-за чего возникает воспаление
- Виды катетеров Фолея
- В каких случаях нужно обращаться к врачу
- Допускается ли замена катетера на дому
- Можно ли самостоятельно удалять катетер
- Правильное использование и уход за урологическим катетером
- Что делать, если возникло воспаление или повысилась температура
- Список использованной литературы
Из-за чего возникает воспаление
Самые распространенные причины, из-за которых возникают воспаления уретры или мочеточников при введённом катетере, следующие:
- Несвоевременное замена мочесборника или использование ножных во время сна.
- Некачественная очистка мочесборника.
- Пациент принимал ванну при установленном урологическом катетере. В этом случае допускается только душ, причем необходимо устанавливать именно ночной мочесборник.
- Пациент не помыл руки перед касанием к катетеру, его трубкам, мочесборникам. С большой долей вероятности это заканчивается попаданием инфекции в полость уретры, мочевого пузыря.
- Мочеприемник установлен неправильно. Имеется в виду, что он расположен выше уровня мочевого пузыря, что затрудняет отток мочи и вызывает её застой в мочевом пузыре.
- Был прегражден нормальный ток мочи. Такое бывает, если пациент ложится на живот, тем самым случайно сдавливая трубку, или если мочесборник был ненадежно, неправильно закреплен (именно поэтому стоит тщательно выбирать медицинский персонал и не заменять его самому).
- Неправильная установка катетера или была нарушена его начальная фиксация.
- Катетер установлен слишком давно, требуется его профилактическая замена.
- Больной пьет слишком мало жидкости. Рекомендуется выпивать не менее 1,5 литра воды ежедневно.
- Недостаточная гигиена. Принимать душ необходимо ежедневно по 2 раза (утром и вечером) в обязательном порядке. Важно понимать, что катетер требует буквально стерильных условий, поэтому за гигиеной нужно следить тщательнее, чем обычно.
Само воспаление возникает именно из-за попадания инфекции в полость уретры, механического повреждения внешней части уретрального канала. Этому одинаково подвержены как мужчины, так и женщины.
Если своевременно не устранить проблему, это может спровоцировать проникновение инфекции в мочевой пузырь, мочеточники и даже почки, вызвав пиелонефрит. Проблема нередко заканчивается почечной недостаточностью и другими проблемами, особенно у пациентов старшей возрастной группы (после 50 лет).
Виды катетеров Фолея
Условно их разделяют на:
- мужской;
- женский;
- детский.
Отличаются они длинной: у мужского она составляет 40 см, тогда как у женского – примерно 26 см. Также катетеры Фолея бывают разного диаметра. Обозначается размер как Ch12-Ch30. Стандартный объем баллона – 30 мл. Также есть и детские катетеры, их длина такая же, как и у женских.
Изготавливают катетеры из силикона или латекса. Сейчас большее предпочтение отдается первому варианту, хотя и вторые набирают популярность.
Характеристика | Силикон | Латекс |
Может ли вызвать аллергию | Гипоаллергенный | В редких случаях вызывает аллергию (контактно, то есть только в месте соприкосновения с уретрой) |
Устойчивость к высокой температуре | Условно устойчив (до 80 градусов) | Не устойчив, запрещено промывать горячей водой |
Подходит ли для длительной катетеризации | Да, до 12 недель | Не подходят, требуется частая замена |
Бактериальное обсеменение | Устойчив | Не устойчив |
Устойчивость к инкрустации (формирования засоров) | Условно устойчив (при соблюдении правил использования) | Менее устойчив, нежели силиконовые |
В каких случаях нужно обращаться к врачу
Немедленно обращаться за медицинской помощью нужно в таких случаях:
- катетер был извлечен из полости уретры (пытаться установить его самостоятельно запрещается);
- температура тела поднялась до 38,3℃ или выше;
- пациент стал мочиться заметно реже (устанавливается по частоте смены мочеприемника);
- у мочи появился резкий неприятный запах;
- в мочесборнике заметна кровь или её свернувшиеся сгустки («хлопья», которые заметны только при детальном рассмотрении, считаются нормальным явлением);
- боль в области брюшной полости, дискомфорт в месте введения катетера;
- зуд в области половых органов.
Также следует заметить, что незначительно повышенная температура (примерно до 37,3℃) в первые несколько дней после ввода катетера не считается отклонением. Это нормальная реакция организма на ввод инородного предмета. В дальнейшем же она должна стабилизироваться на приемлемом уровне до 37℃. Если этого не происходит, то тоже следует обратиться за помощью к врачу.
Незначительный дискомфорт, жжение могут присутствовать только в первый день после установки/замены катетера. Если же данные симптомы наблюдаются позже, то это уже считается отклонением от нормы, необходимо срочно обратиться к врачу (причем лучше сразу к урологу, а не терапевту).
Допускается ли замена катетера на дому
Да, замена мочевого катетера на дому разрешается, но только врачу (или медсестре соответствующей квалификации). Самостоятельно процедуру проводить нельзя, так как это приводит к механическим повреждениям уретры, что в дальнейшем вообще не позволит устанавливать катетер через неё.
Заканчивается такая проблема необходимостью совершать прокол в мочевом пузыре и напрямую в него вводить силиконовую трубку.
Можно ли самостоятельно удалять катетер
Допускается, но только если есть соответствующее указание от лечащего врача, а также было проведено обучение пациента самой процедуре. В иных случаях это травмоопасно, то есть извлекать катетер нельзя!
Пациент самостоятельно может только менять мочесборники, проводить их очистку согласно инструкции. Все остальные манипуляции производятся только медсестрой или непосредственно врачом! В большинстве случаев именно халатность пациента в таких «мелочах» приводит к появлению воспаления и температуры.
Бесплатная консультация по замене урологического катетера (Фолея)?
Правильное использование и уход за урологическим катетером
Самое главное – это своевременная замена мочеприемника. Процедуру следует проводить 2 раза в день:
- утром, после принятия душа, опорожнять мочеприемник, инсталлировать ножной;
- перед сном, также после принятия душа, опорожнять ножной мочеприемник и устанавливать ночной.
Естественно, при необходимости ножной мочеприемник заменяется и днём по мере его заполнения. Баллон при этом всегда следует располагать ниже уровня мочевого пузыря (он находится примерно на уровне лобковой кости). Но при этом он не должен касаться пола.
Соответственно, ночной рекомендуется инсталлировать на специальную стойку или же класть в чистую мусорную корзину (закрепив пластырем на внутренней стенке). Обо всех таких нюансах пациента обязательно уведомляет врач.
Очистка самого катетера выполняется во время приёма душа, движениями от места его ввода в уретру (придерживая эту часть пальцами, чтобы трубка не натягивалась и не сгибалась). Обязательно предварительно нужно тщательно вымыть руки с мылом. Далее – провести гигиену промежности (особе внимание уделяя месту, где вводится трубка).
Для закрепления мочеприемника рекомендуется использовать специальные пластыри (типа Cath-Secure, только для ножного баллона). По окончанию приёма душа обязательно нужно проверить, что катетер нигде не сдавлен, нет изгибов, моча отводится нормально.
Также необходимо ежедневно выполнять профилактическую очистку мочеприемников. Баллон промывается водой только комнатной температуры, горячую использовать нельзя (чтобы не повредить пластиковые, силиконовые, латексные детали). Для устранения неприятного запаха рекомендуется использовать белый уксус, смешанный с водой (в пропорции 1 к 3). Баллон замачивают в данной смеси на 15-20 минут, после повторно тщательно промывают.
Ещё важно после установки катетера регулярно пить жидкость. Во время бодрствования рекомендуется выпивать по 1 стакану питьевой воды каждые 2 часа. Это необходимо для поддержания нормального водно-солевого баланса и обеспечения регулярного оттока мочи в баллон. Важно не допускать её застоя, так как это увеличивает риск формирования засоров, особенно у пациентов с мочекаменной болезнью.
Промывка самого катетера выполняется только по указанию врача. Для этого используется теплый физраствор. Процедура проводится с использованием специального шприца Жанне (с насадкой именно под катетер, а не иглу).
Что делать, если возникло воспаление или повысилась температура
Самое главное – не совершать попыток извлечь катетер самостоятельно. Вполне возможно, что в трубке возник засор из-за попадания в неё конкрементов (почечных «камней», «песка»). В этом случае пациенту может потребоваться медицинская помощь после извлечения трубки (чтобы не допустить кровотечения). А самостоятельно себе её оказать невозможно!
Следует рассматривать вариант и с вызовом медсестры на дом. Сейчас многие частные компании предлагают подобную услугу. Цена замены катетера Фолея на дому сравнительно невысокая, но данный вариант удобен тем, что процедура выполняется максимально быстро. Именно скорость оказания медицинской помощи – это главное, если после установки урологического катетера возникло воспаление или поднялась температура!
Что касательно таблеток, то принимать можно только жаропонижающие средства. И исключительно в тех случаях, если температура тела становится выше 38,3℃. Антибиотики, противовоспалительные, обезболивающие использовать нельзя, если нет прямого указания на это от лечащего врача.
Бесплатная консультация по замене урологического катетера (Фолея)?
Ещё рекомендуется при следующей замене мочеприемника сохранить мочу (на тот случай, если потребуется проведение анализа на наличие лейкоцитов – это показывает, имеются ли признаки попадания инфекции в мочеиспускательный канал).
Итого, если после установки катетера возникает воспаление, то это указывает либо на попадание инфекции в полость уретры, либо на нарушение правил его использования. В таких случаях требуется максимально быстро провести его замену (не самостоятельно), далее – сдать анализ мочи на определение уровня лейкоцитов.
Список использованной литературы
- «Катетеризация мочевого пузыря», Мухина С.
- «Основы сестринского дела», Тарновская И.
- «Гистероспальпигография с помощью катетера Фолея», Брязгунов С.
- «Мочекаменная болезнь. Современные методы диагностики и лечения», Аляевая Ю.
- «Урология», раздел Большой Советской Энциклопедии.
Источник
Врожденные или приобретенные заболевания мочеиспускательной системы и окружающих ее органов приводят к сужению или даже полной закупорке просвета мочеточника. Это нарушает или вовсе препятствует оттоку мочи. Последствия могут быть весьма неприятны – гидронефроз, пиелонефрит и т.д. Для предотвращения такого развития событий используются мочеточниковые стенты.
Почки – наш часовой
Чтобы понять, куда и для чего внедряется в наш организм стент, нужно выяснить, как устроена мочевыделительная система. Главное действующие лицо здесь – почки, которые служат фильтром, очищающим наш организм от продуктов переработки воды и пищи. В почечных лоханках скапливается моча, которая через мочеточники поступает в мочевой пузырь, после чего мы его опорожняем по мере надобности.
Здоровые мочеточники – это две узкие трубки (левая и, как вы уже догадались, правая) длиной 30-35 см, с эластичными стенками, которые могут сужаться и расширяться от 0,3 до 1 см. Но когда из-за болезни или врожденной патологии они уменьшаются или закупориваются, то это нарушает отток мочи, и она задерживается в почках, что приводит к развитию уростаза и даже пиелонефрита. Чтобы восстановить все, как было, проводится стентирование мочеточника.
Что такое мочеточниковый стент?
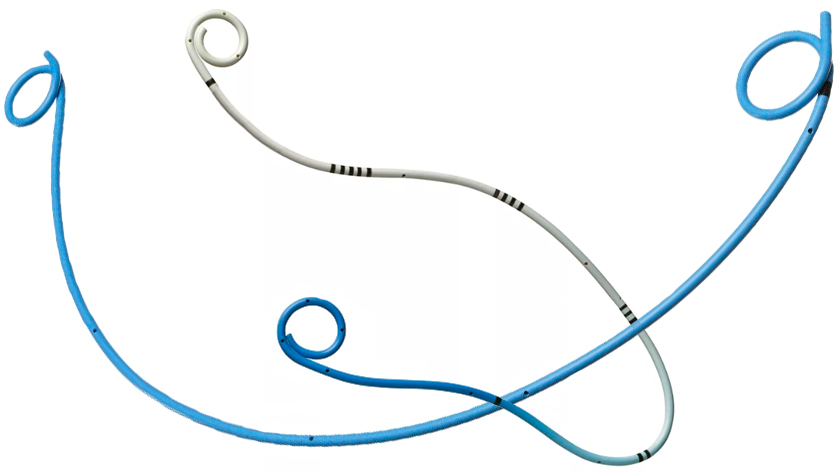
Стент мочеточниковый – одноразовая тонкая трубка, длиной 8-60 см, диаметром до 0,6 см, окончания которой, зависимости от длины и назначения, выполнены в виде двухстороннего или одностороннего «поросячьего хвоста». Это спиралевидный крепеж для предупреждения сдвига стента и для фиксации его в полости почки или мочевого пузыря.
Разброс размеров соответствует минимальной длине для расширения суженного фрагмента и максимальной протяженности протока от почечной лоханки до устьев мочеточников в мочевом пузыре.
Стент должен быть гибким, гладким, устойчивым к действию мочи, и, желательно, рентгеноконтрастным, а также не покрываться солями. Чаще всего их производят из силикона или полиуретана. Силиконовые изделия наиболее устойчивы к разрушению и покрытию солями. Для снижения реакций на мочу некоторые стенты обрабатывают гидрогелем, это увеличивает срок его службы.

Стент мочеточниковый – для чего нужен?
Стент используют для дренирования мочи, т.е. восстановления ее тока из почки. Стент устанавливают в следующих случаях:
- застревание почечных камней в анатомическом сужении мочеточника;
- закупоривание трубки кровяными сгустками, спайками;
- развитие злокачественной или доброкачественной опухоли в мочеточнике;
- чрезмерный отек внутренней слизистой оболочки мочеточника;
- стриктурные изменения;
- некоторые инфекционно-воспалительные процессы.
Установка проходит при помощи цистоскопа или уретероскопа.
Диагнозы, при которых необходима установка стента

Но какие причины вызывают эти нарушения? Их можно разделить на две группы. Первая – урологические – мочекаменная болезнь, новообразования в мочеточнике, простате или мочевом пузыре, аденома простаты, забрюшинный фиброз.
Вторая включает неурологические и ятрогенные причины, которые чаще всего возникают из-за онкологических заболеваний. Стент мочеточниковый при онкологии используется при:
- прорастании в мочеточник злокачественных опухолей из шейки матки, мочевого пузыря и других органов, расположенных рядом,
- сдавливании мочеточника опухолями в области таза или забрюшинном пространстве, а также же пораженными лимфоузлами при лимфоме, раке яичника или яичка,
- осложнений после хирургических операций, лучевой или химиотерапии.
Однако помимо этого есть еще три причины:
- рестриктивные процессы в тканях канала – последствия длительных воспалительных процессов в тканях протоков: потеря эластичности канала из-за образования рубцов или спаек,
- медицинские манипуляции (например, удаление камней с помощью ударно-волнового разрушения). При риске перекрытия канала из-за врачебного вмешательства стент устанавливают до операции, чтобы избежать осложнений. Во время трудных полостных операций стент облегчает определение положения каналов и предотвращает их случайное повреждение.
- инвазивные причины – колото-резанные или огнестрельные ранения, сопровождающиеся повреждением каналов и требующие срочной хирургической помощи.

«Поросячий хвостик» – спиралевидный конец стента с одной или с двух сторон, удерживающий стент в правильном положении и не позволяющий ему выпасть из почки или мочевого пузыря
Размер длины мочеточнивого стента подбирается на основании УЗИ, во время которого измеряется длина и диаметр мочеточника.

Вопрос: Что делать, если стоит мочеточниковый стент, и поднялась температура?
Ответ: Обратитесь к лечащему врачу, он назначит курс антибиотиков.
Виды мочеточниковых стентов – какой выбрать?
Но и это еще не все! Каждый из этих видов различается по следующим параметрам:
- открытые или закрытые окончания,
- различные варианты покрытий, например, гидрофильное – может находиться в мочеточнике до 1 года, т.к. покрытие снижает риск инфекции, налипания солей и клеток крови на поверхность. Оптимальны для беременных.
- внутренние и наружные.
Выбирая стент, врач исходит из целей и способа его установки, размеров мочеточника, длительности ношения.
Стент мочеточниковый: размеры и набор для стентирования
Этот набор, как правило, состоит из стента, проводника с подвижным или фиксированным сердечником и толкателя. Комплектация зависит от назначения и может включать различные комплектующие.
Размеры стента определяются несколькими параметрами:
- диаметр – от 4 Fr до 12 Fr,
- длина – от 6 см до 70 см,
- форма поверхности – с утолщениями или без них,
- конфигурация – однопетлевые, двухпетлевые.
Как выбрать длину мочеточникового стента? Расчет длины проводится на основании УЗИ, во время которого измеряется длина и диаметр мочеточника. Исходя из этого, врач подбирает длину изделия.

Установка мочеточникового стента
Перед стентированием поводятся диагностические процедуры:
- УЗИ;
- рентгенологическое исследование (экскреторная урография);
- МРТ;
- цистоскопия – оптико-волоконный цистоскоп вводится через уретру в мочевой пузырь для оценки состояния слизистой и расположения устьев каналов.
Так врач оценивает размеры (длину, ширину) мочеточника, выявляет анатомические особенности, наличие заболеваний и зон, имеющих сильное сужение.
Есть два способа установки стента: ретроградный и антеградный.
- Ретроградный способ применяется при уплотнении стенок мочеточника, камнях, опухолях, патологической беременности или при плохом отводе мочи, угрозе нефроза у беременной. Стент ежемесячно контролируют с помощью УЗИ и снимают через 30 дней после родов.
- Цилиндр стента вводится в проток через мочевой пузырь, что сопровождается небольшим дискомфортом. Пациента ограничивают в питье и приеме пищи накануне операции, которая проходит под местным наркозом у взрослых и общим – у детей.
- Перед операцией в мочевой пузырь вводят катетер. Если в процессе выделяется кровь или гной, процедуру прекращают, т.к. примеси в урине не позволяют обнаружить мочеточник. Операцию повторяют после обследования и лечения. Для контроля проникновения стента в просвет мочеточника используется вводимый через уретру цистоскоп, который после процедуры удаляют.
- Для таких операций применяют внутренний мочеточниковый стент, который находится в теле пациента. Операция занимает не более 25 минут, но из-за анестезии пациент наблюдается в стационаре не менее 2 дней. В это время рекомендуется обильное питье для предупреждения застоя в почках и дренажной системе.
- Антеградный способ используется, если мочевыводящие органы травмированы, уретра не проходима и введение первым способом невозможно. Конструкция вводится в почку через разрез на теле (нефростому) с катетером в поясничной области. Для оттока урины один конец трубки спускается в наружный резервуар. На случай нежелательных реакций или отторжения после операции на три дня оставляют закрытый катетер. Этот способ требует общего наркоза и нахождения в стационаре 2 дня. Для подобных операций используют наружные мочеточниковые стенты.
Контроль правильности стентирования проводится с помощью рентген-обследования.
Противопоказания для стентирования:
- острый воспалительный процесс малого таза;
- травма мочеиспускательного канала.
Стент мочеточниковый: последствия и осложнения
Нередко в течение 3 дней после операции, возможен ряд неприятных симптомов:
- боли в пояснице или животе;
- жжение и/или боль при мочеиспускании;
- кровь в моче;
- непроизвольные или частые позывы к мочеиспусканию (дизурия), которые также проявляются сразу после установки катетера.
Тем не менее, при соблюдении усиленного питьевого режима и приеме спазмолитиков, эти симптомы постепенно сходят на нет. Но есть и более серьезные осложнения, которые требуют дополнительного вмешательства врача:
- сужение просвета из-за отека слизистой мочевого пузыря или протоков,
- повышение температуры из-за инфекционного процесса. Тяжелые инфекционные осложнения также характеры при хронических болезнях органов мочеотделения. Если температура слишком высока, то стент удаляют,
- повреждение стенок мочеточника из-за неправильно выбранной длины стента. Избежать проблемы поможет диагностика с УЗИ, экскреторной урографией, МРТ в процессе процедуры. Это предотвратит некорректную установку системы и риск разрыва мочеточника,
- проксимальная миграция появляется при установке некачественного стента с отсутствием завитка на дистальном конце или при травмировании верхней чашечки почки этим концом. Может потребовать экстренной операции,
- забивание трубки солями урины при длительном использовании, что сопровождается болями и снижает эффективность лечения,
- разрушение конструкции из-за того, что агрессивная среда мочи разъедает трубку; потому необходимо своевременно менять стент.
Есть и сравнительно редкие осложнения:
- эрозия канала мочеточника из-за частых хирургических вмешательств,
- обратный ток урины (рефлюкс), который предотвращается установкой антирефлюксного стента,
- аллергическая реакция на материал стента, что требует его замены на изделие из другого материала.
Для предотвращения серьезных осложнений после стентирования помогут профилактические меры:
- индивидуально выбирать стент, с учетом анатомических особенностей мочеточника;
- исключить рефлюкса мочи до операции;
- врач должен вводить стент только под рентгенологическим контролем;
- проводить своевременную антибактериальную терапию;
- обследоваться в динамике после установки стента.
Удаление мочеточникового стента
Если нет воспаления или иных негативных реакций, то дренажную систему удаляют через 2 недели, но не позже 6 месяцев со дня установки. Если требуется длительное или пожизненное использование стента, то его меняют раз в 3-4 месяца, как и у пациентов, склонных к образованию камней.
Смена трубки предотвращает ее забивание и разрушение солями урины, инфицирование органов или повреждение слизистой мочеточника, образование пролежня мочеточника. Перед удалением изделия проводится диагностика, аналогичная процедурам при его установке, для оценки положения стента.
Удаление мочеточникового стента у женщины или у мужчины, а также ребенка, проходит за 5 минут под местным обезболиванием и с помощью цистоскопа. В уретру вводят обезболивающий гель, чтобы облегчить прохождение прибора. Под рентген-контролем проволочный проводник вводят как можно глубже, выпрямляют трубку, внешний конец захватывают и вытаскивают стент. При этом у пациента может возникнуть кратковременное жжение и несильная боль в животе.
Эндоскопическое удаление мочеточникового стента уменьшает дискомфорт пациента, т.к. эндоскоп очень гибкий, а слишком жесткие инструменты вызывают болезненные ощущения.
Иногда несколько суток после изъятия стента есть дискомфорт при мочеиспускании. После удаления около четырёх дней врач наблюдает за состоянием пациента, проводит диагностику, если необходимо дальнейшее лечение, и в любом случае назначает антибактериальную терапию для предупреждения инфекций. Ежедневно проводится клинический анализ мочи и ее исследование по Нечипоренко.
После удаления стента иногда проявляются те же симптомы, что могут быть при его установке (например, дизурия или небольшая гематурия). Как правило, через 2-3 дня они проходят сами или после непродолжительного курса противовоспалительной терапии уросептиками.
Где купить мочеточниковый стент?
В нашем интернет-магазине Стерильно.com вы подберете себе необходимый мочеточниковый стент с курьерской доставкой по указанному адресу. Вся представленная продукция сертифицирована в России. Мы работаем только с официальными дистрибьютерами, поэтому предлагаем жизненно важные товары по доступной цене.
Предложения по теме

AC4406 Однопетлевой мочеточниковый стент (открытый/закрытый)
Coloplast
7616 за штуку

ACA206 Однопетлевой мочеточниковый стент (открытый/открытый)
Coloplast
7616 за штуку
предзаказ

BCGG58 Мочеточниковый стент Biosoft duo с гидрофильным покрытием
Coloplast
10154 за штуку
предзаказ

Двухпетлевой мочеточниковый стент (открытый/открытый)
Coloplast
22962 за штуку
предзаказ

BNBA53 Полиуретановый двухпетлевой мочеточниковый стент (открытый/открытый)
Coloplast
3808 за штуку
предзаказ

BNBB53 Полиуретановый двухпетлевой мочеточниковый стент (открытый/закрытый)
Coloplast
3808 за штуку
предзаказ
Источник
