Почки после удаления мочевого пузыря
Основное лечение мышечно-инвазивного рака мочевого пузыря является хирургическое удаление мочевого пузыря.
Причины при которых может рекомендоваться удаление всего пузыря:
- Наличие мышечно-инвазивной опухоли
- Наличие опухоли, которая агрессивно растет, которая имеет множественные злокачественные очаги (мультифокальная) или поверхностная, но имеет рецидивы после химиотерапии или иммунотерапии
- Наличие постоянных болей и кровотечения у пациентов с неизлечимым заболеванием.
Оценить риск удаления мочевого пузыря, можно путем прохождения медицинской комиссии в составе (например, уролог, онколог, хирург, анестезиолог, терапевт).
Важны также такие факторы, как ваш биологический возраст (общесоматическое состояние, ваше самочувствие, измеряемое как состояние работоспособности или ожидаемая продолжительность жизни) и другие заболевания, которые у вас имеются (диабет, сердечные заболевания, гипертоническая болезнь и т.д.). Пациенты старше 80 лет труднее переносят такие операции и имеют более длительный восстановительный период.
Ранние операции на брюшной полости или лучевая терапия затрудняют хирургическое вмешательство, но редко являются причиной отказа от хирургического вмешательства. Избыточный вес не влияет на выживание после операции, но влияет на риск осложнений в послеоперационном периоде.
Удаление мочевого пузыря включает удаление мочевого пузыря, нижний отдел мочеточников и тазовых лимфатических узлов. В зависимости от таких факторов, как расположение опухоли и метод дальнейшего отведения мочи, часть прилежащих половых органов (простата и семенные пузырьки у мужчин, вся уретра, матка у женщин) удаляются.
Как проводится удаление мочевого пузыря?
Удаление мочевого пузыря осуществляется через разрез в брюшной полости (открытый) пациент под общей анестезией (сочетание внутривенных препаратов и ингаляционных газов). Мочевой пузырь, нижний отдел мочеточников, расположенные близко к мочевому пузырю, тазовые лимфатические узлы и (часть) прилежащих половые органы удаляются. Теперь должен быть сформирован другой метод хранения и отведения мочи.
Стандартная методика на данный момент – открытая хирургия. Тем не менее, это может быть сделано менее инвазивно (лапароскопическая или роботизированная хирургия). В настоящее время в специализированных центрах, имеющих специальное оборудование и опытных специалистов, малоинвазивные операции считаются методом выбора для удаления мочевого пузыря.
Как подготовиться к процедуре?
При поступлении в стационар врач информирует вас о том, как нужно готовиться до и что делать после операции.
Часть вашей кишки будет использоваться для создания мочевого резервуара. Врач подробно объяснит, как подготовиться к данной процедуре.
Перед операцией врач подробно проинформирует вас о том, как подготовиться к анестезии. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
В течение первых нескольких дней вы находитесь под динамическим наблюдением. Врач подробно проинформирует вас о послеоперационном периоде.
Во время госпитализации вы узнаете, как обращаться с уростомой. После того, как вы научитесь использовать и опорожнять уростому, будет установлена дата выписки.
Химиотерапия перед удалением мочевого пузыря
Химиотерапию проводят перед удалением мочевого пузыря, чтобы потенциально уменьшить опухоль и убить опухолевые клетки, которые уже проникли в кровь или лимфатические узлы.
Химиотерапию перед операцией можно рекомендовать пациентам с мышечно-инвазивной формой. Это также необходимо, при опухолях большого размера (> 3 см) или если есть признаки распространения рака на лимфатические узлы (метастазы). Решение о проведении химиотерапии принимается врачебной комиссией (включая онколога, уролога и радиолога). Необходима адекватная функция почек.
Положительная реакция на химиотерапию улучшает выживаемость, но не исключает необходимость хирургического вмешательства.
Химиотерапия после удаления мочевого пузыря
Если опухоль большая (> 3 см), не может быть полностью удалена или распространяется на лимфатические узлы (определяется патологоанатомом), показана химиотерапия после удаления мочевого пузыря. Рак, который распространился на лимфатические узлы, указывает на системное заболевание и может потребоваться системное лечение (с химиотерапией) в определенных случаях.
Отведение мочи: недержание или удержание.
Важно понять двухэтапный подход к удалению мочевого пузыря. Сначала удаляют мочевой пузырь и лимфатические узлы. Затем, мочу нужно отвести. Это может быть достигнуто несколькими способами. Вообще мы различаем варианты, которые являются недержанием (непрерывный поток мочи сразу выходит за пределы тела), и удержание (моча, хранится в организме и отводится при необходимости). Биологический возраст, функция почек и другие заболевания, качество жизни пациента имеют решающее значение при выборе тактики операции. Чтобы определиться, какой вариант лучше подходит в вашей конкретной ситуации, вы должны знать и понимать ограничения после каждого вида операции и побочные эффекты.
В дополнение к вашим личным предпочтениям важна способность физически и морально привыкнуть, и уметь обращаться с таким отведением мочи.
Перемещение мочеточников
Выведение мочеточников через кожу (уретерокутанеостомия).
Перемещая мочеточники или вместе или отдельно через кожу сбоку живота для отведения мочи от почек (стома) (рис.1), моча может просто вытекать через стому в мешок. Это отведение мочи является самым простым. Хотя он редко используется. Данный метод безопасен и доступен для пациентов, с отягощенным анамнезом (предшествующие операции, множественные проблемы со здоровьем, паллиативный уход) или у пациентов, которые не могут позаботиться о себе после операции. Основные осложнения встречаются редко, однако рецидивирующие инфекции и затягивание отверстия (стеноз) являются общими и могут потребовать лечения. Пациентам часто необходимо стентирование мочеточника, который необходимо регулярно менять.
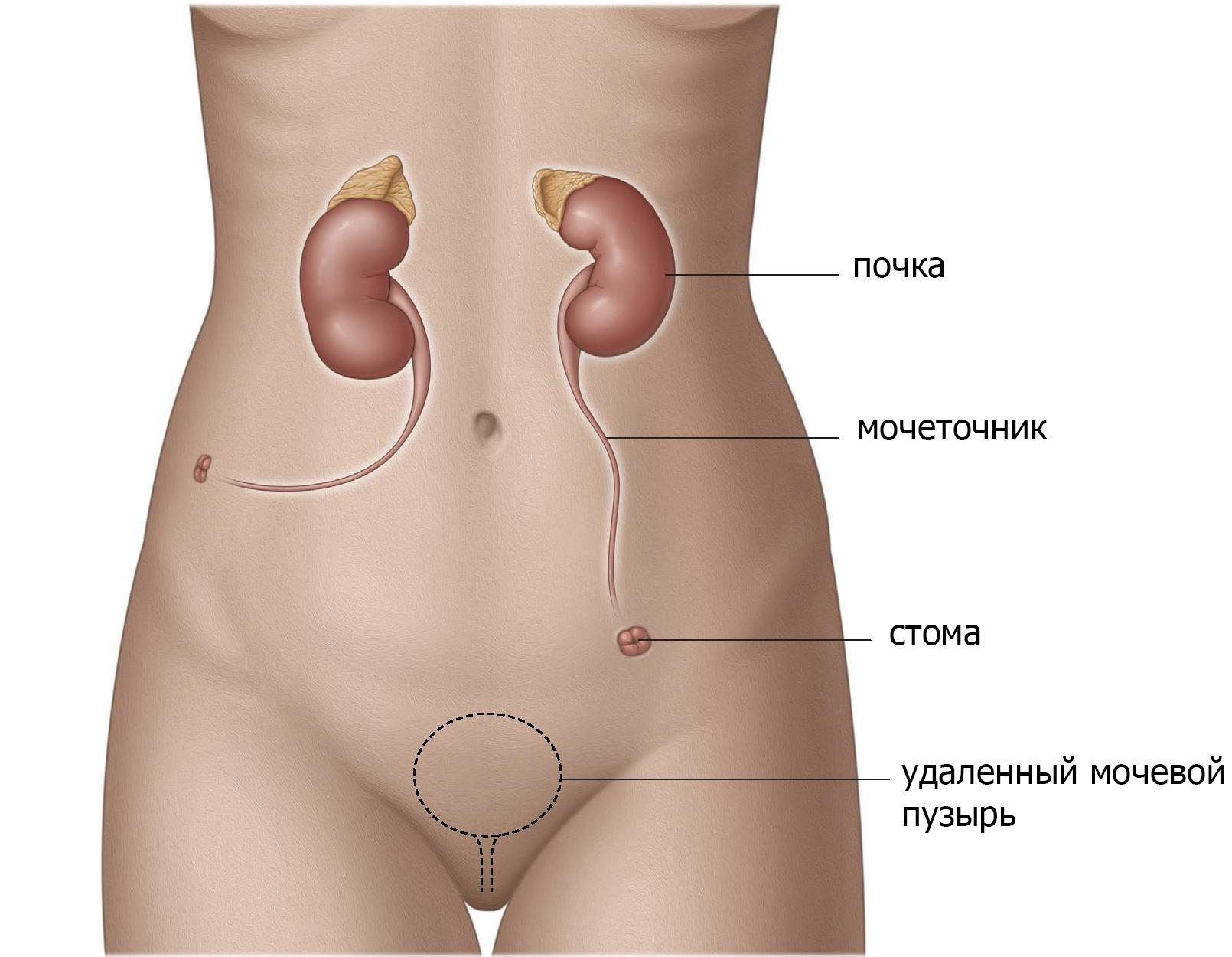
Рис. 1 уретерокутанеостома
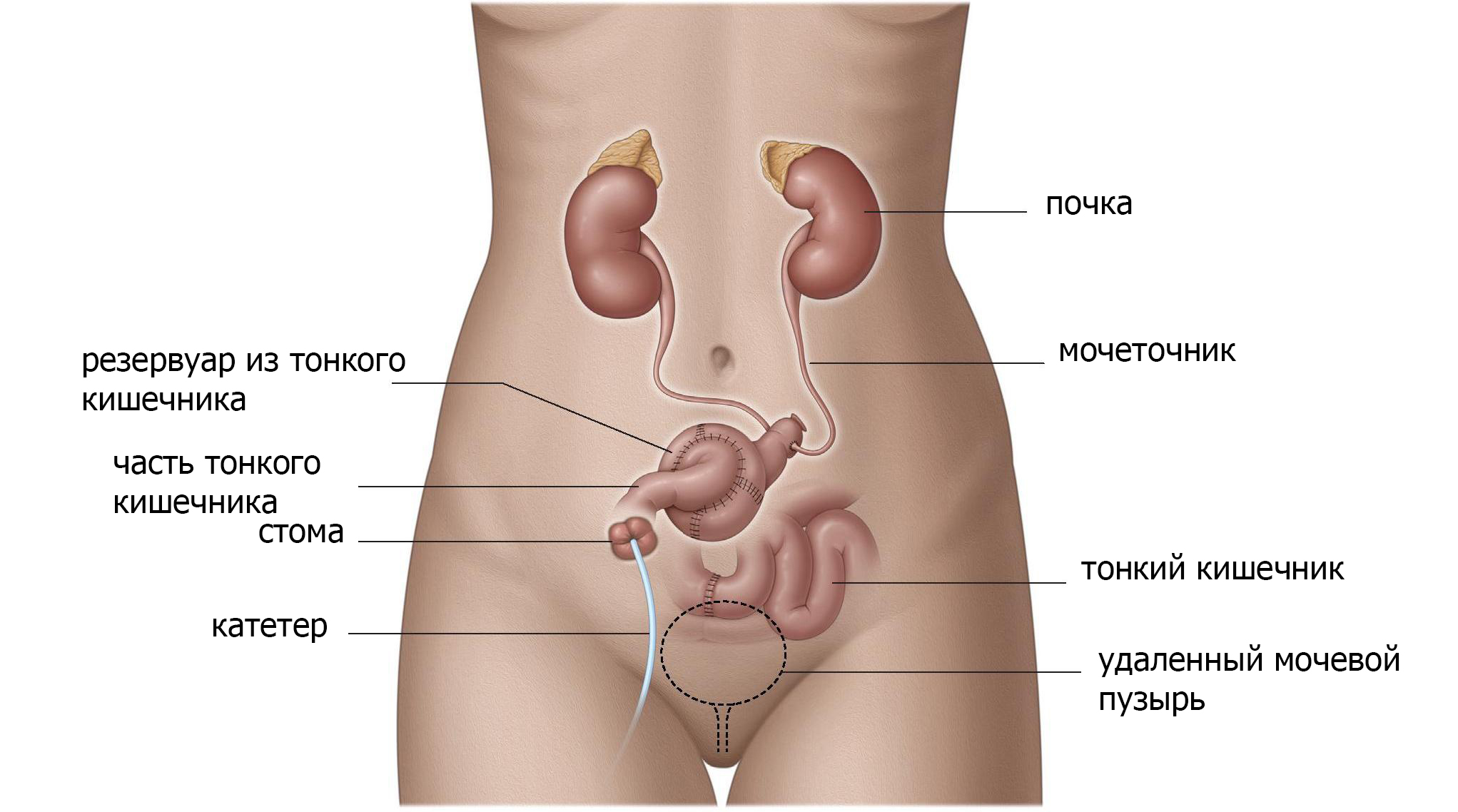
Установить часть тонкой кишки между мочеточниками и кожей (подвздошный канал).
Подвздошный канал можно создать, поместив тонкую кишку между мочеточниками и кожей (рис.2). Эта «кишечная стома» создает большее расстояние между почками и кожей и снижает риск инфицирования. Другим преимуществом для пациентов является то, что эта стома легче обрабатывается и имеет меньше осложнений, таких как сужение выводного отверстия (стеноз). Данная операция технически относительно проста и надежна и поэтому является наиболее часто используемой.
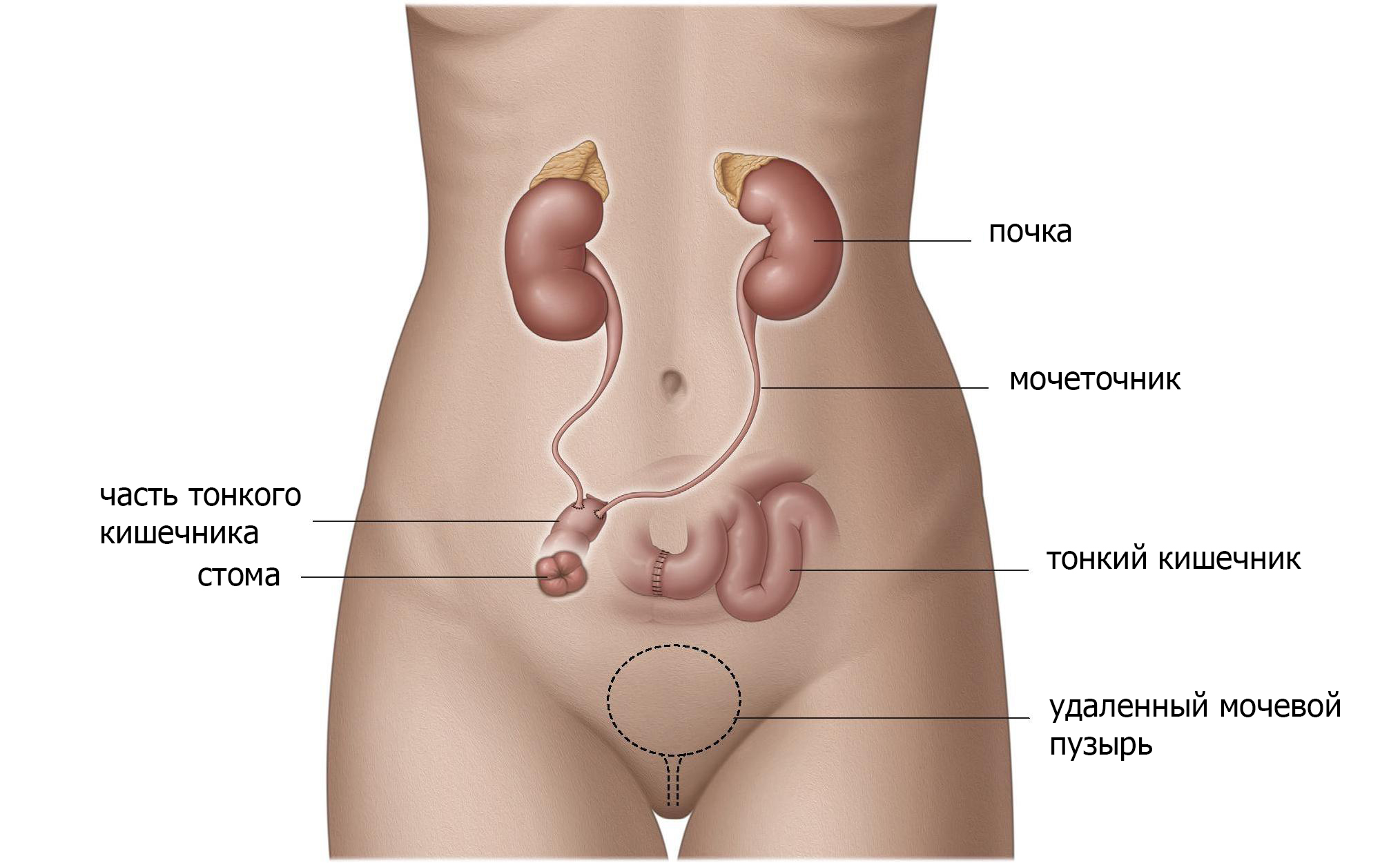
Рис. 2 Подвздошный канал
Выбирая данный вид отведения мочи, вы должны знать, что привыкнуть к жизни со стомой требует много времени и усилий.
Вновь сформированный мочевой пузырь. Создание резервуара внутри тела
Используя тонкую кишку или толстую кишку, а иногда и аппендикс, создается резервуар в брюшной полости, а затем соединяется с кожей с помощью клапанного механизма (рис. 3). С таким резервуаром низкого давления, моча может быть сохранена в теле. Цель этой процедуры – позволить контролировать опорожнение или обратный поток мочи в почки (рефлюкс). Резервуар опорожняется прерывистой катетеризацией небольшим пластиковым катетером каждые 2-6 часов. Отверстие может находиться где угодно на нижней части живота или в пупке.
Если выбран данный вид операции, вам потребуется регулярно катетеризировать и опорожнять данный резервуар. Функция печени и почек должна быть адекватной из-за реабсорбции мочевых компонентов (соли, мочевой кислоты, воды) в кишечной оболочке резервуара, что вызывает дополнительную нагрузку на эти органы.

Рис. 3 Резервуар из кишечника
Осложнения включают инфекции, недержание мочи, грыжу, рефлюкс, затягивание отверстия (стеноз), а также синдром короткой кишки, метаболический и электролитный дисбаланс.
Поскольку эта операция имеет технические сложности, особенно при создание клапанного механизма, который не всегда бывает удачным, данный метод используется редко.
Имплантация мочеточников в прямую кишку (уретероректонеостомия)
Когда мочеточники имплантируют в прямую кишку, моча хранится в ампуле прямой кишки (рис.4). Анальное отверстие и тазовое дно становятся органом удерживающим мочу и должны функционировать должным образом. Данный вид отведения приводит к смешиванию фекалий с мочой, поэтому опорожнение и дефекация происходят одновременно. Этот метод имеет высокий уровень инфецирования, поэтому используется редко и только при определенных обстоятельствах. Краткосрочные осложнения включают повторяющиеся инфекции (включая воспаление брюшной стенки и почек), затягивание отверстия в прямой кишке (стеноз). Долгосрочные осложнения включают недержание мочи, раздражение кишечника и связанный с этим рак толстой кишки.
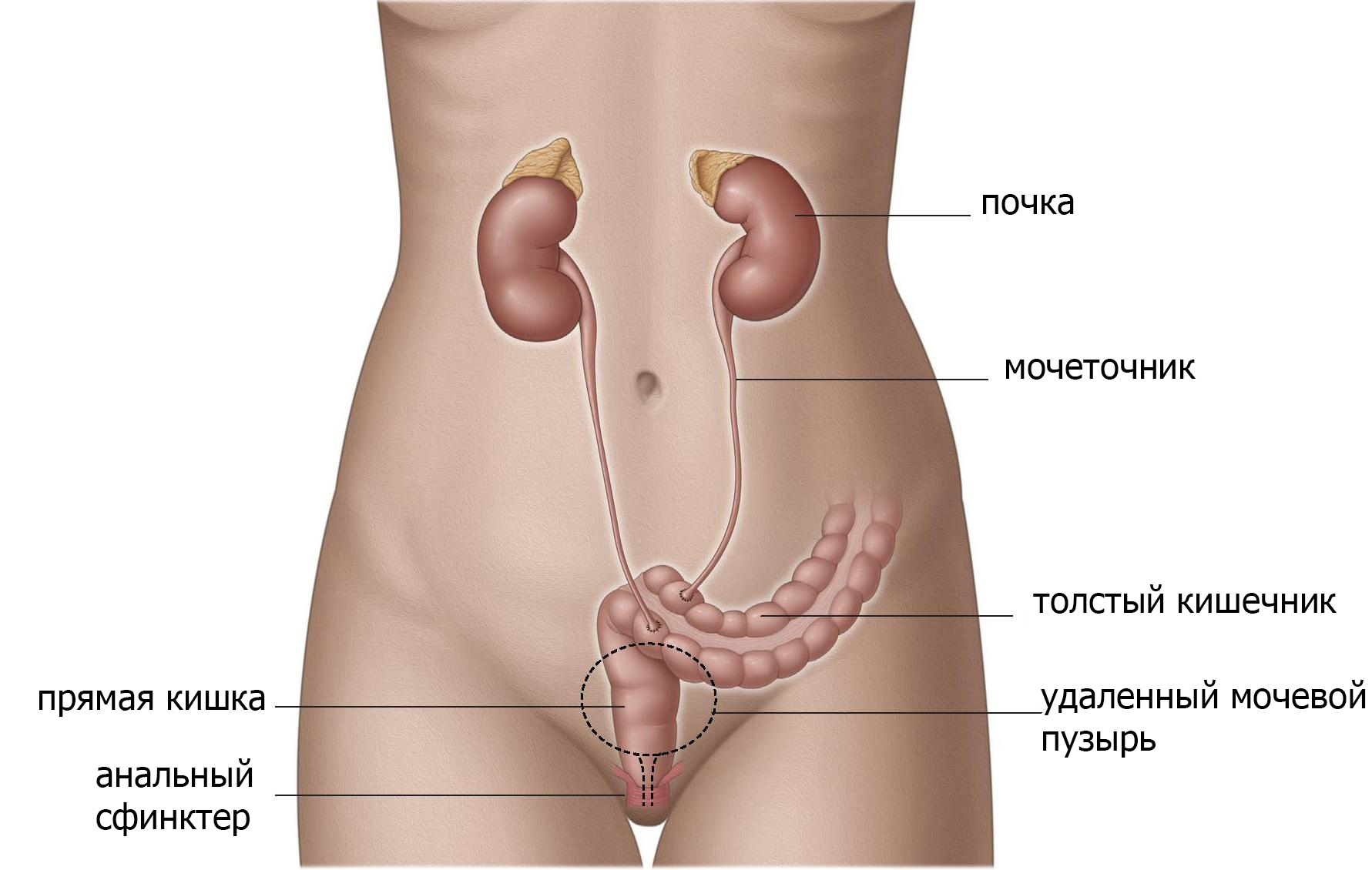
Рис. 4 Уретероректонеостома
Формирование мочевого пузыря из тонкой кишки
Новый мочевой пузырь может быть сформирован из тонкой кишки, которая изолируется от пищеварительного тракта (рис.5). Резервуар сформирован из тонкого кишечника и помещен в малый таз в качестве замены мочевого пузыря. В зависимости от используемой методики резервуар имеет сфероидальную форму, «W» или «V». Мочеточники прикреплены с обеих сторон, а нижний конец соединен с уретрой. Мочевой сфинктер сохраняется. При данный виде операции моча должна накапливаться а затем выводиться наружу как и при здоровом мочевом пузуре.
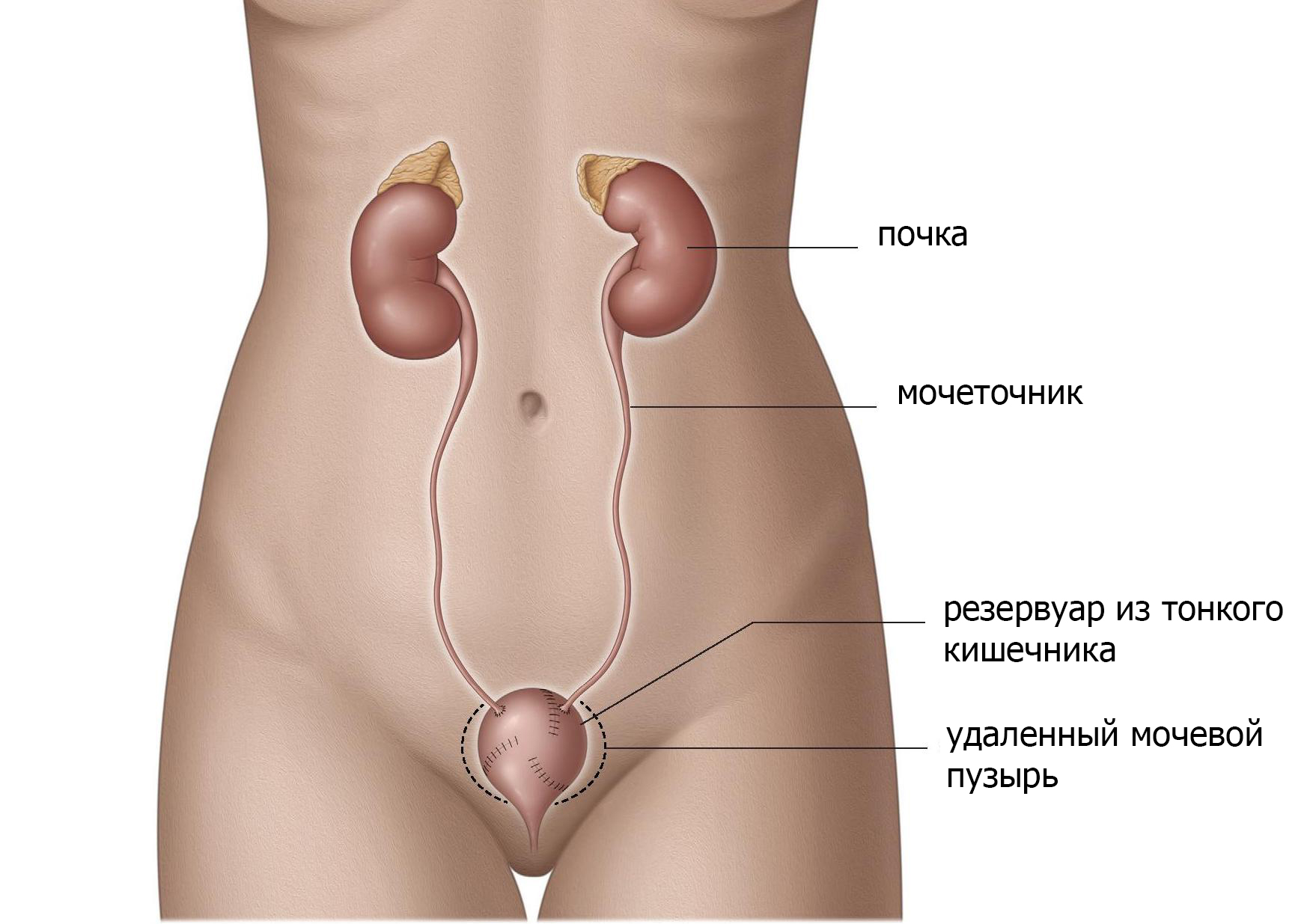
Рис. 5 мочевой пузырь из тонкой кишки
Вы не почувствуете наполнения мочевого пузыря или позыв к мочеиспусканию с пузырем из тонкого кишечника, поэтому опорожнение необходимо проводить каждые 2-4 часа. Пузырь освобождается, расслабляя мышцы тазового дна и сокращая брюшную полость (метод Вальсальвы). Нажатие на живот обеими руками может помочь для полного опорожнения. У 20% женщин необходимо выполнять периодическую самокатетеризацию для полного опорожнения, у мужчин этого не требуется.
При данном виде операции требуется удовлетворительная функция почек и печени, нормальное состояние мышц тазового дна. Осложнения после данного вмешательства включают в себя повторяющиеся инфекции (включая воспаление брюшной стенки и почек) и недержание мочи.
Долгосрочные осложнения включают затягивание отверстия в области анастамоза, изменения верхних мочевых путей, недержание мочи, синдром короткой кишки и грыжу, а также метаболический и электролитный дисбаланс.
Регулярный анализ крови поможет оценить количество мочевой кислоты которая реабсорбируется используемым участком кишечника, вызывая дисбаланс pH, который часто требует медикаментозного лечения пероральными препаратами (бикарбонат натрия – пищевая сода).
Для вновь образованного резервуара требуется время для его укрепления и начала работы. Для увеличить емкость сформированного пузыря, вам нужно будет его тренировать. Врач предоставит вам инструкции по тренировке мочевого пузыря. В начале недержание мочи может случиться из-за послеоперационного отека тазового дна.
Источник
Что такое почка?
Почка является органом, который играет роль «фильтра», способствующего очищению крови от различных продуктов обмена веществ («отходов» организма). Обычно у каждого человека имеются две почки, расположенные забрюшинно ниже диафрагмы справа и слева от позвоночника. Почки вырабатывают мочу, которая затем по мочеточникам поступает в мочевой пузырь, где накапливается между мочеиспусканиями. Для нормальной жизнедеятельности организма достаточно функции единственной почки.
Что такое радикальная нефрэктомия?
Предложенная Вам операция заключается в удалении почки, в которой обнаружена опухоль. Врач объяснит Вам, почему невозможно сохранить хотя бы часть почки. Тип опухоли (доброкачественная или злокачественная) будет окончательно определён после операции при микроскопическом исследовании. Операция является необходимой, поскольку при отсутствии лечения имеющаяся опухоль может начать проявлять себя болями, появлением примеси крови в моче, лихорадкой. Если опухоль злокачественная, то исключительно хирургическое лечение позволит избежать прогрессирования заболевания.
Существуют ли другие методы лечения?
Только предложенная Вам операция позволяет одновременно установить окончательный диагноз, провести лечение и определить характер дальнейшего наблюдения за Вами.
Как готовиться к операции по удалению почки?
Для выполнения операции Вам придётся провести в урологическом стационаре 1½-2 недели. Перед операцией все пациенты должны сдать анализы крови (в том числе на сифилис, ВИЧ и гепатит) и мочи, выполнить электрокардиографию (ЭКГ), рентгеновское исследование грудной клетки. Из специальных методов обследования проводятся ультразвуковое исследование (УЗИ) мочевой системы, компьютерная томография почек и т.д. Также больных осматривают терапевт и анестезиолог, который определяет вид анестезии (в большинстве случаев – общий наркоз). Вечером накануне операции выполняется очистительная клизма и проводится бритьё волос на передней брюшной стенке. С 0 часов того дня, на который назначена операция, не разрешается есть и пить. Утром в день оперативного лечения начинается антибактериальная терапия (внутримышечное или внутривенное введение антибиотиков).
Как проходит операция по удалению почки?
Разрез может располагаться в подреберье или в поясничной области с соответствующей стороны. Выбор операционного доступа зависит от размеров и расположения опухоли, Вашего общего состояния и сопутствующих заболеваний, а также от предпочтений оперирующего уролога. Длина кожного разреза составляет около 20 см. В ходе операции удаляется не только почка, но и околопочечный жир вместе с лимфатическими узлами, а также при необходимости надпочечник. В конце операции к ложу удалённой почки устанавливаются одна или несколько дренажных трубок: их наличие позволяет оценивать течение послеоперационного периода. На кожу накладывается повязка. Для контроля за количеством выделяемой оставшейся почкой мочи в мочевой пузырь через мочеиспускательный канал устанавливается катетер (полая латексная или силиконовая трубка, по которой вытекает моча в мешок-мочеприёмник).
Как протекает послеоперационный период?
Практически всегда после операции по удалению почки пациент одни сутки проводит в отделении реанимации, откуда при благоприятном течении на следующий день возвращается в урологическое отделение. При наличии болей в области послеоперационной раны Вам будут регулярно вводиться обезболивающие препараты, вплоть до наркотических средств.
Через 1,5-2 часа после операции при отсутствии тошноты и рвоты Вам можно прополоскать рот и сделать несколько глотков воды (пейте небольшими порциями; до вечера разрешается выпить примерно 500 мл негазированной воды). Возобновить приём пищи можно, как правило, на следующий день: разрешается мясной бульон, варёное мясо, нежирный творог или йогурт. Пищевой рацион обычно расширяется после самостоятельного стула (при отсутствии дефекации на третьи сутки выполняется очистительная клизма). В течение 7-10 дней после операции избегайте употребления солёных, жареных, копчёных продуктов, старайтесь пить не менее 2000-3000 мл жидкости в сутки (вода, чай, морс, сок и т.п.). В любом случае режим питания и приёма жидкости лучше уточнить у Вашего лечащего врача: возможно, что в связи с какими-либо имеющимися у Вас сопутствующими заболеваниями или особенностями операции врач даст рекомендации, отличные от вышеприведённых. На следующий день после операции Вам можно вставать и ходить по палате, ещё через день – по коридору. Будьте осторожны при первом подъёме: после проведенных в горизонтальном положении суток у Вас может потемнеть в глазах и закружиться голова. Удаление катетера из мочевого пузыря проводится на 1-2 сутки после операции. Срок удаления страховых дренажных трубок определяется лечащим врачом.
Вам будут регулярно выполняться перевязки вплоть до снятия швов или скобок с послеоперационной раны (обычно на 7-10 сутки).
Антибактериальная терапия продолжается 5-7 дней. Заключение от врача-морфолога о результатах микроскопического исследования удалённой во время операции ткани можно ожидать через 7-10 дней. Узнать гистологическое заключение и окончательный диагноз Вы сможете у Вашего лечащего врача.
Как вести себя дома?
В течение 3 месяцев после операции избегайте занятий спортом и тяжелых физических нагрузок; первый месяц – носите бандаж. Старайтесь не поднимать тяжести (больше 3 кг). Постарайтесь не переохлаждаться и не употреблять алкоголь.
Вы можете сколько угодно ходить пешком и быть на свежем воздухе. Как правило, через 7-10 дней после выписки из стационара при удовлетворительном самочувствии Вы можете возобновить работу (если она не связана с физическим трудом).
Жить половой жизнью можно через 4-6 недель.
Каковы возможные риски и осложнения операции?
Любая операция, как впрочем, и наркоз, всегда сопряжена с определённым риском осложнений, в том числе опасных для жизни, связанных не только с Вашим заболеванием, но и с индивидуальными особенностями и реакциями организма, которые не всегда возможно предусмотреть. Вероятные риски анестезии Вам разъяснит анестезиолог. К осложнениям непосредственно Вашего заболевания и операции относятся:
Во время операции:
•Повреждение соседних органов (селезёнки, кишечника, поджелудочной железы, плевры), что может потребовать их удаления, резекции (частичного удаления) или ушивания дефектов;
•Повреждение сосудов (артерий и вен) и кровотечение, обусловливающее необходимость переливания крови или кровезаменителей.
В ближайшем послеоперационном периоде:
• Кровотечение, которое может потребовать проведения повторной операции;
•Тромбоэмболии;
•Инфекционные осложнения, в том числе гнойно-воспалительный процесс в области послеоперационной раны;
•Образование острых язв желудка и (или) двенадцатиперстной кишки, кровотечение из вен пищевода;
•Нарушение эвакуаторной функции кишечника, вплоть до кишечной непроходимости.
Через несколько месяцев или лет:
• Как и при любой открытой операции – образование деформации (грыжи) брюшной стенки или поясничной области;
• Формирование спаек брюшной полости;
• Рецидив опухоли почки.
Нужно ли наблюдаться урологом после операции?
Целью наблюдения урологом после операции по удалению почки является оценка функции единственной оставшейся почки и контроль за рецидивом заболевания при злокачественном поражении почки. В большинстве случаев после операции по удалению почки через 6 месяцев Вы должны обратиться к урологу для проведения контрольного обследования, обычно включающего в себя, помимо беседы с Вами, выполнение компьютерной томографии забрюшинного пространства. В дальнейшем компьютерная томография проводится 1 раз в год. Кроме того, Вам предстоит ежегодно сдавать биохимический анализ крови и выполнять рентгенографию грудной клетки. В любом случае сроки контрольных обследований целесообразно уточнить у Вашего врача.
Если после прочтения вышеприведенной информации у Вас остались вопросы, обратитесь, пожалуйста, к Вашему врачу.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ по телефону +7 (921) 951 – 7 – 951
Об онкоурологических заболеваниях читайте также на сайте www.oncourology.ru
Источник
