Почечная недостаточность при мочекаменной болезни лечение
Одно из наиболее распространенных урологических заболеваний – уролитиаз, или мочекаменная болезнь. Патология проявляется формированием камней в различных отделах мочевыводящей системы, чаще всего – в почках и мочевом пузыре.
Основные причины образования отложений – нарушение обмена веществ и обезвоживание организма. Развиться мочекаменная болезнь может в любом возрасте, но в 70% случаев поражает людей старше 30 лет. Она редко протекает без осложнений, поэтому цена промедления диагностики и лечения достаточно высока.
Симптомы мочекаменной болезни
Первый и главный признак уролитиаза – почечная колика. Это сильная, схваткообразная боль в пояснице, отдающая в область живота, паха или половых органов.
Основные симптомы заболевания зависят от формы, размеров, количества и локализации камней:
- нарушенное мочеиспускание (болезненное, учащенное, прерывистое, отсутствие мочевыделения);
- гематурия – наличие примесей крови в моче;
- помутнение мочи, ее зловонность;
- тошнота, рвота;
- ухудшение общего состояния: слабость, лихорадка, озноб и т.д.
У 13% больных заболевание развивается бессимптомно и проявляется лишь тогда, когда конкременты становятся подвижными.
Причины образования камней в мочевыводящей системе
Механизм образования камней в мочевыделительной системе еще плохо изучен. Но урологи четко выделяют ряд факторов, предрасполагающих к развитию уролитиаза:
- генетическая предрасположенность;
- нарушение обмена веществ;
- обезвоживание организма;
- малоподвижный образ жизни;
- особенности питания (избыток белка, перегружающий почки; употребление кислой и острой пищи, увеличивающей кислотность мочи);
- питье воды с повышенным содержанием кальциевых солей;
- дефицит витамина А и группы В;
- прием некоторых лекарственных препаратов (профицит витамина С, сульфаниламиды);
- тяжелые условия труда;
- аномалии развития органов мочевыделительной системы (наличие одной почки и т.д.);
- инфекционно-воспалительные заболевания мочевого тракта (пиелонефрит, цистит, уретрит);
- хронические патологии ЖКТ.
Камни при мочекаменной болезни
Диагностика при мочекаменной болезни
При подозрении на наличие камней поставить точный диагноз может только уролог. Диагноз, даже при характерной картине, ставится на основании комплексного обследования.
Лабораторная диагностика мочекаменной болезни включает:
- общий анализ крови и мочи;
- биохимический анализ крови;
- бактериологический посев мочи на микрофлору.
Эти исследования играют важную роль в установлении химической структуры камня и метаболических нарушений, а также предопределяют тактику дальнейшего лечения.
Инструментальная диагностика может проводиться следующими методами:
- УЗИ малого таза и почек. Позволяет с высокой точностью выявить конкременты более 5 мм и оценить состояние мочевыводящих путей;
- Рентгенография. Показывает наличие отложений в 96% случаев. На обзорном снимке не видны лишь уратные, цистиновые, ксантиновые камни;
- Экскреторная урография. Обычно используется как дополнение к рентгену, дающее представление об анатомическом и функциональном состоянии почек, а также о расположении отложений;
- Компьютерная томография. Позволяет выявить конкремент любого вида, размера и локализации. Недостаток – невозможность оценить функцию почек;
- Радиоизотопные исследования. Для определения функционального состояния почек.
Клинические проявления мочекаменной болезни иногда схожи с симптомами острых заболеваний органов брюшной полости или малого таза: аппендицита, холецистита, панкреатита, внематочной беременности. Тщательное физикальное и клинико-лабораторное исследование позволяют дифференцировать патологию и назначить соответствующую терапию.
УЗИ почек
Лечение камней в мочеполовой системе
Лечение уролитиаза включает консервативную терапию, физиотерапию, диету и хирургическое вмешательство. Его цель – удаление камней. Выбор метода зависит от вида, размеров и локализации конкрементов.
Консервативное лечение мочекаменной болезни
Этот подход эффективен, если камни имеют размер менее 5 мм или состоят из солей мочевой кислоты.
Обычно назначаются следующие препараты:
- для купирования болевого синдрома – анальгетики, спазмолитики;
- для выведения конкрементов из мочевыделительной системы – альфа-блокаторы, кортикостероиды, блокаторы кальциевых каналов;
- для растворения отложений – средства, изменяющие кислотно-основное равновесие крови и меняющие кислотность мочи. При подборе препарата учитывается тип конкрементов;
- при наличии сопутствующей инфекции, например, пиелонефрита – антибиотики;
- для нормализации обменных процессов и, соответственно, предотвращения дальнейшего увеличения камней, рецидивов заболевания – дифосфонаты, цитратные смеси, витамины и т.д. Выбор средства также зависит от типа отложений.
Физиотерапия
Физиотерапия служит дополнением к консервативному лечению. Она включает:
- электролечение (гальванизация, импульсные токи);
- магнитотерапию;
- лазерную терапию;
- водолечение;
- тепловое лечение (парафин, озокерит, грязелечение);
- механическое лечение (массаж, мануальная терапия, ультразвук).
Эти методы снимают болевой синдром и отечность, улучшают кровообращение, питание тканей, повышают иммунитет.
Важную роль играет лечебная физкультура – выполнение специальных упражнений. В сочетании с частыми прогулками и обильным питьем она способствует безболезненному выходу мелких конкрементов и препятствует образованию новых.
Диета при диагностированных камнях в почках и мочевых путях
Цель ее соблюдения – предотвращение развития уролитиаза, увеличения размеров камней и профилактика рецидива. Рацион питания напрямую зависит от типа конкрементов.
| Вид камней | Рекомендуемые продукты | Ограничить в рационе |
| Уратные | – овощи и фрукты; – молоко и молочные продукты; – каши (гречневая, ячневая, пшеничная); – макароны; – яйца. | – продукты, содержащие большое количество пуринов: чай, какао, кофе, мясо, шоколад, рыба, грибы, бобовые; – продукты, нарушающие вывод мочевой кислоты: пиво, вино и другой алкоголь. |
| Оксалатные | – продукты, богатые магнием, кальцием, витамином В6: цельные злаки, картофель, орехи и т.д.; – молочные продукты, крупы, арбузы, бананы, тыква, груши. | – щавель; – продукты, богатые витамином С: цитрусовые, горох, киви, шпинат, петрушка, шиповник, смородина, капуста и т.д.; – кофе, чай, какао, шоколад. |
| Фосфатные и струвитные | – продукты с небольшим содержанием кальция и кислой реакцией: сливочное и растительное масло, супы, хлеб, макаронные изделия, мясо, рыба; – кислые напитки: соки и морсы из кислых фруктов и ягод. | – продукты с большим содержанием кальция и щелочной реакцией: овощи, фрукты, молоко и молочные продукты; – продукты, увеличивающие выработку желудочного сока: острое, газированные напитки, кофе, алкоголь; – соленая пища. |
| Цистиновые | – продукты с большим содержанием витаминов и биологически активных веществ: ягоды, фрукты, изюм, орехи, оливки и т.д. | – продукты, содержащие большое количество цистина: печень, селезенка, почки, мясо, рыба, пшеничная мука и т.д. |
| Ксантиновые | – вегетарианская диета с употреблением яиц и молока; – для детей необходима белковая поддержка, железо и йод, поэтому в их рационе раз в неделю должны присутствовать одно-два мясных и одно рыбное блюдо. | – мясо, рыба, колбасы; – бобовые; – грибы; – продукты из сои. |
Хирургическое вмешательство – удаление камней хирургическим путем
Разрушают камни посредством литотрипсии – с помощью ударных акустических волн. Выделяют несколько ее видов:
- дистанционная ударно-волновая – неинвазивный способ;
- контактная – путем подведения эндоскопического аппарата к камню через уретру и мочевой пузырь;
- перкутанная – прибор вводят в почку через разрез на поясничной области. Показания к использованию метода – гигантские и коралловидные камни.
При отсутствии возможности раздробить конкремент проводят операцию. Виды хирургических вмешательств:
- пиелолитотомия – удаление камня из почки удаляется через небольшой разрез лоханки;
- нефролитотомия – самая тяжелая процедура для пациента, так как разрез делают непосредственно через ткань почки. К ней прибегают в исключительных случаях, когда удаление другими методами невозможно;
- уретеролитотрипсия – операция по удалению камня из мочеточника. Применяется редко, поскольку такие отложения устраняются преимущественно с помощью эндоскопических методик.
Осложнения
Несвоевременное лечение мочекаменной болезни или злоупотребление народной медициной без консультации врача может спровоцировать развитие серьезных осложнений:
- инфекционно-воспалительные заболевания мочевыделительной системы: цистит, уретрит, пиелонефрит;
- гидронефроз – стойкое нарушение оттока мочи из почки;
- почечная недостаточность – нарушение функций органа;
- полная атрофия почки;
- нефрогенная гипертония – устойчивое повышение артериального давления;
- карбункул и абсцесс почки – ограниченное гнойное воспаление;
- пионефроз – гнойно-некротический процесс в почке;
- некроз почечных сосочков (может привести к сепсису);
- нефросклероз – сморщивание почки, замена ее ткани соединительной.
Таким образом, промедление с обращением к урологу может стоить потери не только органа, но и даже жизни.
Профилактика
Предупредить развитие уролитиаза можно, соблюдая ряд рекомендаций:
- больше двигаться – заниматься спортом, пешими прогулками;
- отказаться от вредных привычек: курения, употребления алкоголя, наркотиков;
- пить достаточное количество воды (норма – около 30 мл на 1 кг веса);
- избегать стрессов и нервных перенапряжений;
- своевременно диагностировать и лечить заболевания мочевыделительной системы;
- следить за питанием: минимизировать употребление острого, соленого и кислого, контролировать количество белковой пищи, витаминов;
- избавиться от лишнего веса;
- не переохлаждаться.
Также важно регулярно проходить медосмотр, включающий общий анализ мочи и УЗИ почек, мочевого пузыря.
Поделиться ссылкой:
Источник
Почки — парные органы, которые фильтруют кровь от конечных продуктов метаболизма, а также токсических веществ, попавших в организм извне. В процессе фильтрации образуется моча, вместе с которой выводятся эти вредные вещества. Кроме того, почки являются частью эндокринной системы, принимая участие в синтезе некоторых гормонов. Также они задействованы в белковом и углеводном метаболическом обмене.
Почечная недостаточность – заболевание, при котором эти органы теряют возможность в достаточной мере осуществлять свою функцию.
Возникает уремия – отравление человека токсическими продуктами обмена, сбой кислотно-щелочного и водно-солевого баланса, и как следствие – нарушение работы всего организма.
Почечная недостаточность – опасное заболевание с высоким риском летальности. которое требует немедленного врачебного вмешательства и строгого контроля.
Функции почек
Выделительная
В нефронах (структурных единицах почек) происходит фильтрация крови, в результате чего образуется моча.
С мочой выводятся:
- Остатки белкового обмена: мочевина, креатинин, соли аммония, серная, фосфорная, мочевая кислоты.
- Избыток воды, солей, микро- и макро-элементов, глюкозы.
- Гормоны.
- Вредные вещества стороннего происхождения, в том числе лекарственные препараты.
Гомеостатическая
Гомеостаз означает равновесие внутренней среды организма. Количество и соотношение жизненно важных веществ (например, воды, натрия, калия и др.) могут колебаться лишь в ограниченных пределах – даже небольшое нарушение баланса ведет заболеванию.
Почки «следят» за тем, чтобы количество выведенных веществ соответствовало количеству поступивших. Так поддерживается водно-солевой, кислотно-щелочной, электролитический, осмотический гомеостаз. А значит обеспечивается постоянный объем крови, внешне- и внутриклеточной жидкости, бесперебойное протекание метаболических процессов, сохраняется нормальный уровень кровяного давления.
Эндокринная
Это синтез некоторых биологически активных веществ и гормонов.
Например, почками вырабатывается гормон эритропоэтин, который стимулирует выработку в костном мозге эритроцитов. Также в них завершается процесс формирования активного витамина D3 (кальцитриола), который формирует костную ткань.
Метаболическая
Участие в расщеплении белков, построении части клеточных мембран. Синтез глюкозы из других веществ.
Что такое почечная недостаточность
Если почки не справляются в полной мере со своими задачами – это состояние называют почечной недостаточностью.
Заболевание делится на две формы – острую и хроническую:
- Острая почечная недостаточность или острое повреждение почек (ОПН) – развивающееся в течение нескольких дней или недель заболевание. Имеет потенциально обратимый характер – часто работа органов восстанавливается. Однако это происходит не всегда, и у больного развивается ХПН.
- Хроническая почечная недостаточность (ХПН) – медленно прогрессирующая патология почек, ведущая к необратимому нарушению их функции. Заболевание развивается от нескольких месяцев до нескольких лет.
ОПН перерастает в ХПН, если острое повреждение длится более 3-х месяцев, и работа почек не восстанавливается в полной мере после ликвидации причин. А также, если причины носят постоянный характер – например, при аутоиммунном разрушении почечных клеток.
Если поражена одна почка, а вторая работает нормально, здоровый орган возьмет на себя функции обоих. Человек будет чувствовать себя здоровым как субъективно, так и по лабораторным показателям. Поэтому почечная недостаточность возникает при поражении обеих почек.
Как острое так и хроническое снижение функции органов может возникнуть в любом возрасте, однако чаще происходит у пожилых людей.
Как проявляется почечная недостаточность
Симптоматика зависит от формы и стадии развития заболевания:
- При ОПП первыми симптомами становится резкое уменьшение или прекращение мочеиспускания.
- При ХПП нарастание симптомов происходит медленно. На ранней стадии следствием нарушения функции почек может стать их неспособность снижать объем мочи в ночное время путем обратного поглощения из нее воды. Поэтому при нетяжелой форме болезни единственным симптомом может стать никтурия – частое ночное мочеиспускание.

По мере прогрессирования патологии нарушается фильтрующая и выделительная функция почек. Из организма не выводятся кислоты обмена, поэтому кислотно-щелочной баланс крови сдвигается в кислую сторону (ацидоз). В крови накапливается мочевина, фосфорные, азотистые вещества, возникает избыток солей. Такое самоотравление организма называется уремией, или мочекровием.
Как проявляется почечная недостаточность при уремии можно понять по наличию следующих симптомов:
- снижение аппетита;
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- понижение температуры тела в среднем до 35С;
- тошнота.
Если лечение не принесло результата, и заболевание развивается дальше, интоксикация распространяется на нервную систему. У человека возникают непроизвольные подергивания мышц, появляется заторможенность реакций.
Организм начинает избавляться от токсинов другими способами, например через непрерывную рвоту и понос. Изо рта возникает запах аммиака.
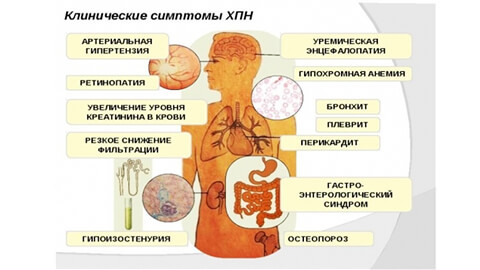
Азотистые вещества выделяются через кожу и слизистые оболочки, что приводит к их раздражению, а затем к уремическому гастриту, трахеиту, стоматиту. Может возникнуть тяжелая патология – воспаление сердечной мышцы (перикардит).
При заполнении легких жидкостью и поражении перикарда возникает одышка.
На терминальных стадиях развития уремии на носу, подбородке и шее больного выступают белесые кристаллы мочевины (уремический иней). Падает кровяное давление, возникает спутанность сознания.
Смерть может наступить от уремической комы.
При тяжелой стадии почечной недостаточности происходит нарушение работы практически всех систем организма.
При этом почки не могут производить в достаточном количестве гормон эритропоэтин, поэтому у больного падает количество эритроцитов и развивается анемия.
Выработка кальцитриола также снижается, что приводит к хрупкости костей. У детей почечная недостаточность приводит к задержке роста костной ткани.
Развивается гипертоническая болезнь и сердечная недостаточность.
Стойкое повышения количества мочевой кислоты зачастую ведет к подагре.
Причины почечной недостаточности
Почечная недостаточность развивается по трем основным причинам:
- нарушение кровообращения органов;
- поражение нефронов;
- закупорка мочевыводящих путей.
К развитию ХПН чаще всего приводят две патологии:
- Сахарный диабет.
- Тяжелая артериальная гипертензия (повышение артериального давления).
Именно эти заболевания приводят к поражениям мелких сосудов, питающих почки, и стойкому нарушению их кровообращения.
В ряде случаев выявить причину развития болезни невозможно.
Диагностика
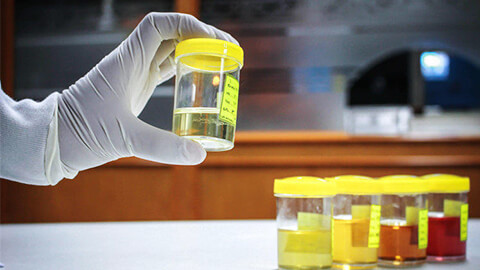
Врач выполняют визуальный осмотр пациента и назначает лабораторные и аппаратные исследования.
Биохимический анализ крови:
- Определение уровня конечных продуктов метаболизма в крови: креатинина, мочевой кислоты и азота.
- Установление уровня кислотности крови (выявление ацидоза).
- Определение количества электролитов в крови.
Общий анализ крови:
Определение уровня гемоглобина и эритроцитов. Показатели ниже нормы могут говорить о потере способности почек участвовать в синтезе эритроцитов.
Анализы мочи:
- Общеклинический анализ позволяет определить наличие белка, крови, и патологических клеток в моче.
- Биохимический — выявляет количество электролитов – натрия, калия, кальция, фосфатных соединений.
Из аппаратных исследований чаще назначают УЗИ и КТ (компьютерная томография).
В тяжелых случаях применяют биопсию почек – анализ ткани, позволяющий судить о степени и характере ее поражения. Не назначается, если на УЗИ было выявлено значительное уменьшение органов и рубцовые изменения.
Лечение почечной недостаточности
Заболевание хронической формы, как правило, прогрессирует даже при проведении лечения. Однако скорость процесса можно снизить, а качество жизни пациента повысить.
Это зависит контроля над заболеванием, которое привело к развитию ХПН. Например при сахарном диабете очень важно поддержание уровня сахара в норме, так же, как и уровня АД при гипертонической болезни – иначе качество работы почек будет стремительно снижаться.
Крайне важны мероприятия, предпринимаемые для сохранения функции почек:
- Ограничение потребление жидкости.
- Отказ от приема ряда лекарственных препаратов, дающих повышенную нагрузку на почки.
- Диетотерапия. Ограничение в рационе продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи, также строго дозируется количество белка. В случае ОПН диеты нужно придерживаться до выздоровления пациента, при ХПН — на протяжении всей жизни.
- Лекарственная терапия. Назначается врачом по результатам анализов.
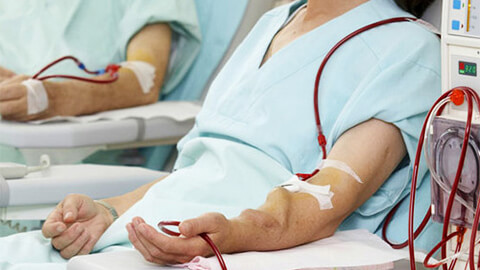
- Диализ. Аппаратное выведение продуктов жизнедеятельности. Проводится при тяжелом и прогнозируемо длительном нарушении функции почек. При тяжелой ХПН применяется на постоянной основе.
Пациент должен постоянно следить за биохимией крови – уровнем креатинина, мочевины и фосфатов в крови, ее кислотностью, а также регулярно сдавать анализы мочи.
В случае возникновения осложнений – анемии, сердечной недостаточности, остеодистрофии и т.д. – необходимо подключать направленную терапию.
При развитии тяжелой ХПН человеку показана операция по пересадке почки.
Без адекватного лечения почечная недостаточность приводит к летальному исходу.
Профилактика
Не всегда возможно предупредить развитие почечной недостаточности.
Однако снизить ее вероятность вам помогут:
- Здоровый образ жизни.
- Контроль веса.
- Ограничение употребления соли, пива, копченостей, белковых продуктов.
- Отказ от курения.
- Физическая активность.
При подозрении на нарушение работы органов мочевыделительной системы обязательно обращайтесь к врачу.
Источник
