Пневмония в мочевом пузыре

Распространенность инфекционных болезней обусловлена разнообразным бактериальным миром.
Микроорганизмы в отношении человека делятся на несколько групп. Часть из них патогенные, при попадании в организм происходит развитие патологий.
Другая половина условно-патогенные и болезнетворные бактерии. Две последние группы живут в постоянном симбиозе с человеком. К таким относятся представители рода клебсиеллы.
Подробнее о бактерии
Род клебсиеллы открыт ученым Э. Клебсом, который впервые описал микроорганизм. Бактерия клебсиелла представляет собой неподвижную палочку с грамотрицательным типом строения клеточной стенки.
Размер одного микроба составляет несколько десятых мкм. Располагаются попарно или в виде специальных цепочек.
Сегодня интерес представляет клебсиелла пневмония. Такой вид микроорганизма обитает у человека, и встречается в:
- микрофлоре кишечника;
- у женщин во влагалище;
- обитает и в области верхних дыхательных путей.
Иногда обнаруживается на слизистых оболочках и кожных покровах. Находясь в организме человека, клебсиелла не вызывает патологических изменений.
Микроб является факультативным обитателем, то есть встречается не у всех людей. Взаимодействие с макроорганизмом происходит в некотором симбиозе, но при определенных условиях происходит рост микроба, что приводит к развитию болезней. 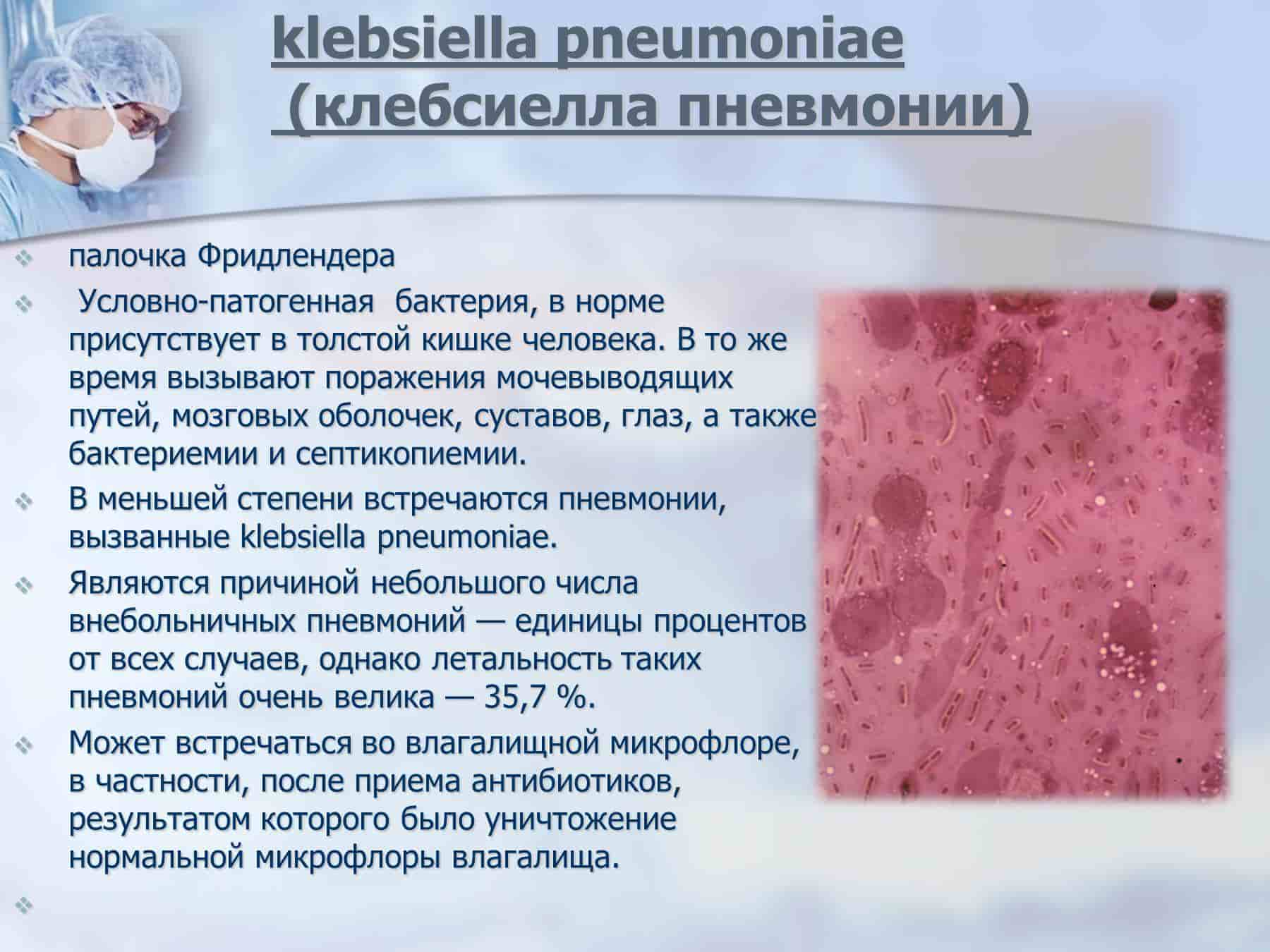 Клебсиелла обитает у человека в малых количествах и постоянно сдерживается нормальной флорой.
Клебсиелла обитает у человека в малых количествах и постоянно сдерживается нормальной флорой.
Существует баланс между микроорганизмами, нарушение которого приводит к возникновению патологических изменений.
Часто бактерия становится причиной развития неспецифического воспаления легких, ЖКТ и мочевыделительной системы.
Что провоцирует болезнь
Развитие перечисленных патологий происходит только при наличии ряда условий. У человека с нормальным иммунным статусом не возникает подобных болезней.
Спровоцировать рост и размножение клебсиеллы может только резкое снижение защитных сил организма. В результате этого происходит нарушение баланса между облигатной и факультативной флорой, что и приводит к формированию неспецифической воспалительной реакции.
Причины развития клебсиеллезной инфекции у взрослых:
- Длительный и безконтрольный прием антибиотиков широкого спектра действия. В результате этого происходит угнетение иммунитета и снижение количества нормальной флоры.
- Наличие скрытого иммунодефицита. ВИЧ-инфекция или сахарный диабет.
- Постоянный прием цитостатиков, который необходим при аутоиммунных болезнях.
- Злокачественные новообразования, при которых происходит интоксикация организма продуктами распада опухоли.
- Частые ОРВИ и другие простудные болезни.
- Наличие сопутствующей патологии органов дыхания, ЖКТ или мочевой системы.
 В группе риска люди, у которых происходит снижение резистентности организма.
В группе риска люди, у которых происходит снижение резистентности организма.
Патогенное влияние на организм происходит за счет выделения микроорганизмом ряда энтеротоксинов и ферментов.Опасны те штаммы, которые выработали устойчивость к ряду антибиотиков. Чаще поражению подвергаются легкие, что становится причиной смерти новорожденных или гнойных послеродовых осложнений.
Где обнаруживают возбудителя
Клебсиелла часто способствует развитию воспаления в органах дыхания. На фоне роста микроба происходит образование воспалительной реакции в легочной ткани. Клинически это проявляется симптомами пневмонии.
Характерны:
- Резкое повышение температуры, которая поднимается до 40˚С.
- Кашель, одышка и боль в грудной клетке.
- Нарушение нормального дыхания.
- Озноб, слабость и постоянная сонливость.
 При поражении дыхательной системы бактерия обнаруживается в мокроте, в плевральной жидкости. Вторая система, которая подвергается поражению — ЖКТ.
При поражении дыхательной системы бактерия обнаруживается в мокроте, в плевральной жидкости. Вторая система, которая подвергается поражению — ЖКТ.
Обитая в кишечнике, микроб становится причиной развития кишечной токсикоинфекции. Проявляется в виде:
- Тошноты или рвоты.
- Постоянной или периодической диареи.
- Болей в животе, вздутия.
На фоне болезни нарастают общая слабость, недомогание. Обнаруживается микроб в кишечном содержимом.
Появление клебсиеллы в урине
Часто при росте клебсиеллы страдает мочеполовая система. Это приводит к развитию цистита, пиелонефрита, уретрита.
Если процесс затрагивает влагалище, то будет возникать дисбактериоз с развитием вагинита или вульвовагинита. Симптомы следующие:
- Боль при мочеиспускании, появления крови в моче.
- Болевые ощущения в области поясницы.
- Повышение температуры, слабость и сонливость.
В этом случае обнаруживается клебсиелла пневмония в моче или во влагалище. Появление бактерии в моче говорит о поражении отдела мочевыделительной системы.
Происходит развитие воспаления в мочевом пузыре или в самих почках. В норме клебсиелла в моче обнаруживаться не должна. Появление является сигналом о начале развития патологического процесса.
Часто бактерия вызывает развитие острого цистита и пиелонефрита. Особенность заключается в упорном течении болезни. Опасность представлена штаммами, которые не гибнут под воздействием антибиотиков. Такие клебсиеллы становятся причиной развития сепсиса и летательного исхода.
По статистике, смертность от инфекции мочевых путей составляет 10 % от общего числа случаев. Цифры обусловлены развитием антибиотикорезистентности. 
Методы диагностики и лечения
Для исследования используют бактериологический метод. Материал от пациента засевают на специальные питательные среды, которые затем помещают в условия, необходимые для роста возбудителя.
В течение некоторого времени на биоматериале образуются колонии — идентифицируют. 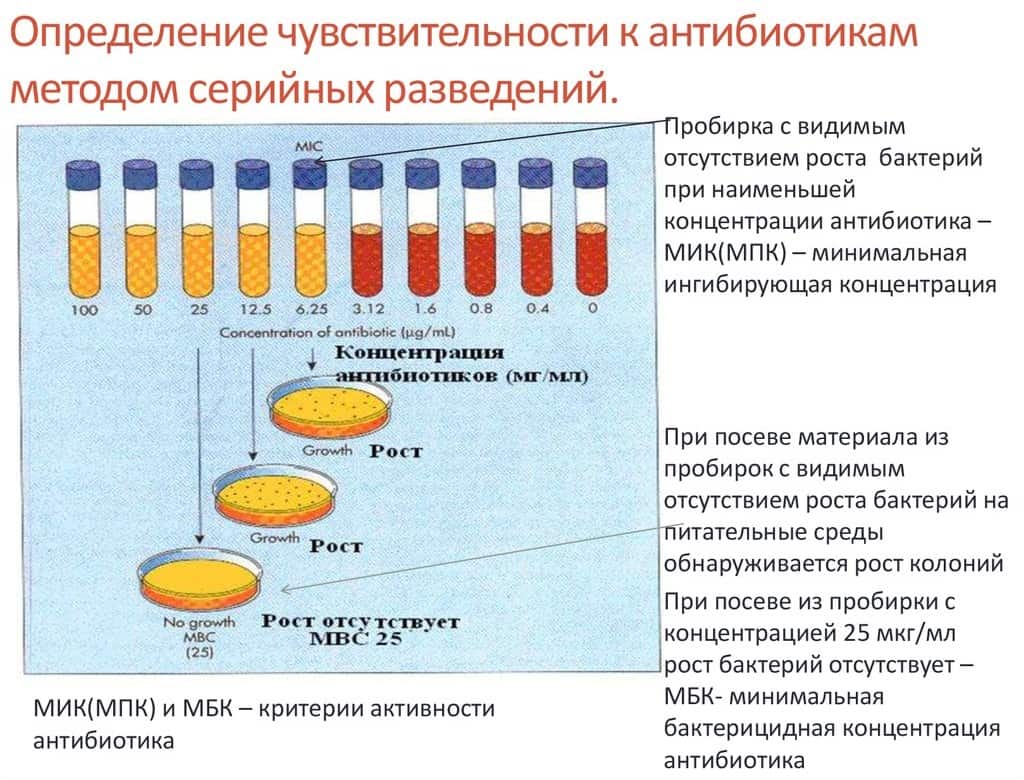 Вторым методом диагностики выступает серологическая реакция. Проводится анализ с использованием специальных антигенов, характерных для микроба.
Вторым методом диагностики выступает серологическая реакция. Проводится анализ с использованием специальных антигенов, характерных для микроба.
Третий способ, с помощью которого выявляют причину болезни — бактериоскопический. В материале пациента обнаруживают тельца Донована, которые являются специфичными для клебсиелл.
По результатам исследований, подбирается необходимая терапия. Чаще при обнаружении клебсиеллы в моче лечение проводится с помощью:
- Антибактериальных средств.
- Бактериофагов.
Используют антибиотики следующих групп:
- Цефалоспорины.
- Пенициллины.
- Аминогликозиды.
- Тетрациклины.
Перед выбором препарата определяется чувствительность бактерии к действию антибиотика. Чаще терапия проводится медикаментами широкого бактерицидного влияния на микроорганизмы.
Применение бактериофагов не оказывает негативного влияния на организм. Но действие развивается не сразу, а в течение некоторого времени.
Поэтому на первый план при лечении выступают антибиотики, ждать действия бактериофагов, не представляется возможным.
Бактериофаги — это вирусы, которые вызывают гибель необходимого вида микроорганизма. На сегодня разработаны фаги, проявляющие активность в отношении клебсиелл. 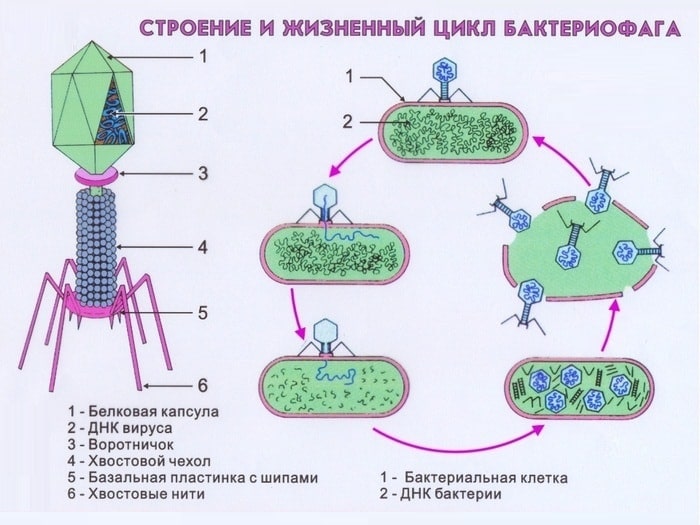 Иногда при терапии болезни врач назначает про- или пребиотики. Такие группы препаратов направлены на нормализацию микрофлоры кишечника.
Иногда при терапии болезни врач назначает про- или пребиотики. Такие группы препаратов направлены на нормализацию микрофлоры кишечника.
В результате приема будет происходить повышение иммунитета. Принимают такие препараты в течение одного месяца.
Лечение патологий, которые вызывают клебсиеллы, проводится с учетом конкретной нозологической формы. В зависимости от этого, подбираются методы терапии.
Обязательное условие, проведение идентификации возбудителя. Развитие роста клебсиеллы происходит только при сниженном иммунитете. Поэтому для снижения риска развития инфекционных болезней помнят о факторах риска.
Видео
https://youtu.be/UrqQeGp9pPU
Источник
Мочеиспускание – естественный физиологический процесс. В норме он не доставляет особых проблем. Но нередко поход в туалет «по-маленькому» способен значительно ухудшить жизнь.
Цистит или воспаление мочевого пузыря – это наиболее распространенный недуг мочеполовой сферы. Особенно часто он возникает у женщин. Каковы его основные симптомы, к какому врачу обращаться, и как можно справиться с этим недугом мы расскажем в нашей статье.
Признаки воспаления мочевого пузыря
Основные проявления заболевания связаны с нарушением процесса мочеиспускания. Чаще всего предъявляются жалобы:
- на частые позывы в туалет;
- уменьшение объема мочи;
- рези и жгучие боли в процессе мочеиспускания или сразу после него;
- частое пробуждение ночью из-за позывов в туалет;
- изменение цвета мочи — иногда она содержит примесь крови;
- слабость, раздражительность.
Общее самочувствие ухудшается только при развитии осложнений или при хроническом течении болезни. Обычно состояние оценивается как удовлетворительное.
Как протекает воспаление мочевого пузыря у мужчин
Цистит у мужчин – редкое явление. Это связано со строением мочеиспускательного канала. И поэтому симптоматика тоже имеет ряд особенностей:
- Встречается преимущественно в зрелом возрасте, после 40 лет.
- Как самостоятельное заболевание практически не диагностируется. В 90% случаях мужской цистит сопровождается другими патологиями мочеполовой системы. Например, сужением уретры или мочекаменной болезнью.
- Наиболее часто его вызывают гонококки и трихомонады, то есть половые инфекции.
- Чаще наблюдается кровь в моче, это признак повреждения сосудов.
Важно! Цистит нередко возникает при опухолях предстательной железы. Поэтому для мужчин обязательна консультация андролога.
Учитывая, что воспаление мочевого пузыря идет совместно с другими заболеваниями, то протекает оно тяжелее. Наблюдается ухудшение общего самочувствия, повышение температуры, озноб.
У детей симптоматика более размытая, чем у взрослых. Часто возникает ночное недержание, даже если раньше оно было не свойственно ребенку. В пожилом возрасте симптомы могут отсутствовать вовсе.
Виды цистита
Выделяют 2 большие группы: хронический и острый. Они различаются по выраженности симптомов и характеру течения.
- Острый
Может быть поверхностным (катаральным) и геморрагическим. Катаральное воспаление не выходит за пределы слизистой оболочки мочевого пузыря. Считается самой легкой формой. Прогноз благоприятный.
Геморрагический вид характеризуется проникновением инфекции в кровеносные сосуды. Это приводит к появлению крови в моче. Также на стенках органа появляются язвенные поражения. Требует долгого лечения.
- Хронический
Подразделяется на 3 вида – латентный (скрытый), персистирующий (с частыми обострениями, более 2 раз в год) и интерстициальный. Последняя форма характеризуется тяжелым и длительным течением. При этом воспаление локализуется не на слизистой оболочке мочевого пузыря, а распространяется на мышцы и окружающие ткани.
Если недуг возник на фоне аллергии, лучевого или токсического поражения, то ставится диагноз неинфекционный цистит. В случаях бактериального или вирусного заражения – инфекционный.
Отчего возникает воспаление мочевого пузыря у женщин
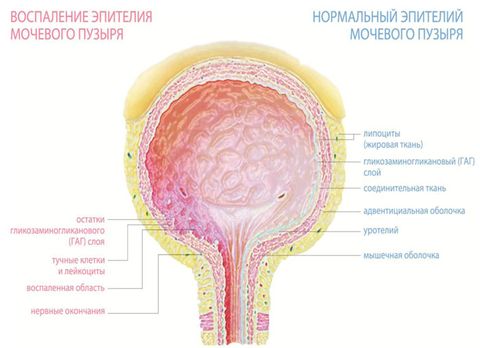
Физиологические особенности строения женского мочеиспускательного канала таковы, что болезнетворные бактерии могут легко попадать внутрь и вызывать воспаление. Это связано с тем, что сам канал короткий и широкий. Также он расположен вблизи влагалища и анального отверстия.
Другие причины переноса бактерий в мочевыводящие пути:
- Неправильная интимная гигиена, а также ее отсутствие. Особенно важно соблюдение гигиены в период менструации.
- Незащищенный секс. При ослабленном иммунитете или нарушении вагинальной флоры способен привести к воспалению.
- Перенос кишечной палочки от анального отверстия при ношении стрингов.
Однако наличие условно-патогенных бактерий в мочеполовой системе не всегда приводит к развитию заболевания. Они могут там находится на протяжении нескольких лет и никак себя не проявлять. Только при снижении защитных сил организма, например, при переохлаждении, микробы начинают атаковать организм, и появляется болезненная симптоматика. Поэтому главные причины возникновения воспаления — бактерии и нарушения иммунитета.
К провоцирующим факторам относятся:
- изменение гормонального фона (менструация, беременность, менопауза);
- травмы промежности или повреждения мочеиспускательного канала;
- частые простудные заболевания, что говорит о проблеме с иммунитетом;
- недостаток витаминов;
- местное переохлаждение (сидение на холодной поверхности или длительное нахождение в прохладной воде);
- гинекологические манипуляции;
- врожденные патологии развития мочеполовой системы, которые влияют на процесс отхождения мочи;
- малоподвижный образ жизни;
- редкие походы в туалет, принудительная задержка процесса мочеиспускания;
- частая смена половых партнеров.
Также цистит часто диагностируют у женщин, которые страдают от других хронических инфекционных заболеваний, а также от ожирения.
Диагностика воспаления мочевого пузыря
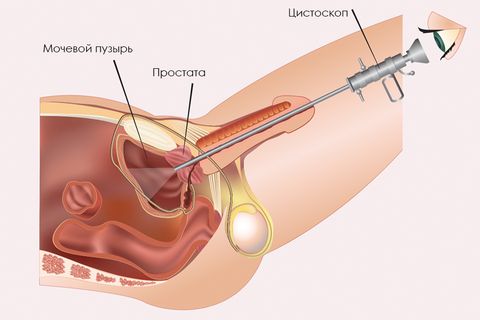
Правильно поставить диагноз может только врач – уролог. От типа возбудителя будет зависеть схема лечения. Если болезнь вызвана не инфекцией, требуются консультации других специалистов.
После изучения анамнеза, врач назначает дополнительные методы исследования (общие анализы крови и мочи). Одновременно делается посев мочи, чтобы выявить тип бактерии и ее чувствительность к антибиотикам. При необходимости проводится УЗИ мочевого пузыря и цистоскопия. Это позволяет исключить различные новообразования.
Хроническое течение цистита требует проведения иммунограммы. Иногда женщин направляют на консультацию к гинекологу.
Лечение
Острый цистит нередко переходит в хроническую затяжную форму из-за самолечения. По телевизору часто рекламируются препараты, которые должны моментально помочь справиться с недугом. А когда человек мучается от режущей боли при каждом походе в туалет, он хватается за любую соломинку. Но самостоятельное назначение себе таких препаратов лишь временно устраняет или уменьшает симптомы. Воспалительный процесс в мочеиспускательном канале остается, и как результат – повторный цистит спустя некоторое время. При этом не проводится лабораторная диагностика, а значит невозможно определить успешность лечения.
Важно! При подозрении на цистит не занимайтесь самолечением, обратитесь к врачу – урологу или терапевту.
Медикаментозная терапия
Для устранения воспалительного процесса нужно воздействовать на патогенные микроорганизмы, которые его вызвали. Поэтому прием медикаментов – важная и главная часть терапии, так как лекарственные препараты выводятся почками, а значит проходят через мочевыводящие пути. Здесь важно не навредить, поэтому средства подбираются врачом с учетом клинической картины и результатов анализов.
Основную группы при инфекционном недуге составляют антибиотики из разных групп. При отсутствии положительной динамики через 3–4 дня, необходима смена препарата. Также дополнительно выписываются уроантисептики. Это растительные препараты, которые концентрируются только в мочеполовой системе, не всасываются в кровь и оказывают антисептическое действие.
Если возбудителем является грибковая инфекция, то целесообразен прием противогрибковых средств. При подтверждении гормональных нарушений применяются эстрогены.
Диета
Важно соблюдение питьевого режима. Особенно эффективен и полезен клюквенный морс. Он оказывает хорошее мочегонное и бактерицидное действие. Большое количество жидкости ускоряет выведение патогенных микроорганизмов, восстанавливает нормальный процесс мочеиспускания. При любом воспалительном процессе противопоказаны специи, острые, копченые и жирные продукты. Временно нужно отказаться от соленьев, майонеза, мясных продуктов. Уксус очень плохо влияет на сосуды, поэтому все соусы и продукты с его содержанием также под запретом.
Нужно снизить количество соли, сахара, дрожжевых продуктов, полностью исключить алкоголь. Приветствуются кефир, творог, молоко, растительная пища, свежие овощи, рыба на пару или отварная, крупы.
Фитотерапия (лечение травами)

Травяные отвары и настои подбираются совместно с врачом. Они лишь дополняют медикаментозную терапию, но их нельзя использовать вместо таблеток. Травы широко используются при легких формах цистита, а также в периоды ремиссии при хроническом недуге. К рекомендуемым травам при цистите можно отнести лист брусники, семена укропа, толокнянку, хвощ полевой.
С осторожностью фитосборы следует принимать при наличии хронических патологий мочеполовой системы. Особенно мочегонные средства запрещены при мочекаменной болезни.
Дополнительное лечение
Для уменьшения болезненного синдрома применяется симптоматическая терапия. Это анальгетики, спазмолитики. При запущенной форме с длительным изнуряющим течением рекомендованы успокаивающие средства или антидепрессанты. Они помогают убрать напряжение, страх перед походом в туалет, снизить раздражительность, улучшить качество сна.
Также эффективно проведение промывание мочеиспускательного канала или инстилляции. Эта процедура осуществляется врачом. Для этого используются специальные антисептические растворы. Для лечения мужского цистита промывания используются редко, так как узкое строение уретры усложняет процедуру.
Рекомендации при воспалении мочевого пузыря
Чтобы лечение было эффективным нужно соблюдать ряд правил. При заболевании запрещены все прогревающие процедуры. Это ванна, использование грелки, посещение бани/сауны. Тепло увеличивает приток крови к органам малого таза, а также расширяет сосуды. Это усиливает воспалительный процесс, а также может спровоцировать спазм и приступ боли.
Также противопоказан и холод, так как переохлаждение способствуют снижению иммунитета. По этой же причине воздержитесь от купания в водоеме или бассейне. В острый период запрещены половые контакты, даже с презервативом. Во время менструации желательно пользоваться прокладками, и тщательно соблюдать личную гигиену. От тампонов и менструальных чаш во время обострения лучше отказаться. Также в период терапии нельзя придерживаться строгих диет для похудения.
Если поставлен диагноз цистит, то побыстрее побороть его поможет:
- Ежедневный теплый душ.
- Прием витаминов.
- Отсутствие стрессов.
- Дозированная физическая нагрузка.
- Отдых.
- Отказ от ношения тесного синтетического белья.
Также важно правильно одеваться. Не подвергать область поясницы и таза переохлаждению.
Возможные осложнения и прогноз болезни
При своевременном обращении к урологу или терапевту, и грамотной терапии прогноз благоприятный. В большинстве случаев болезнь требует амбулаторного лечения. Но когда цистит запущен и возникла хроническая форма, то возможно развитие осложнений. Самыми распространенными являются:
- пиелонефрит;
- нефрит;
- уретрит;
- тригонит мочевого пузыря.
Отсутствие лечения приводит к развитию геморрагическому или интерстициальному циститу. Для этих форм характерно тяжелое течение. Возможна госпитализация.
Важно! При наличии условно-патогенных бактерий в мочевом канале риск возникновения цистита достаточно высокий.
Поэтому, если возникли нарушения мочеиспускания или появился дискомфорт при походе в туалет, обратитесь к врачу. Любые прогревания и прием лекарств из рекламы лишь на время скроют проблему. Полностью излечиться можно только под контролем врача-уролога.
Источник
