Пиночки по мочевому пузырю
Что такое пузырно-мочеточниковый рефлюкс?
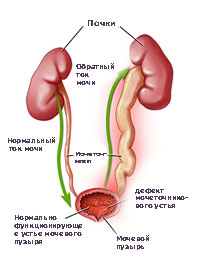
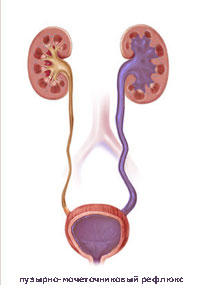
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 22% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
Когда у ребенка пузырно-мочеточниковый рефлюкс, механизм, предотвращающий обратный ток мочи не работает, позволяя моче течь в обоих направлениях. Ребенок, у которого диагностируется пузырно-мочеточниковый рефлюкс, подвергается риску инфицирования почек, которое со временем может привести к повреждению и образованию рубцов на почке.
Причины пузырно-мочеточникового рефлюкса
Существует много различных причин для развития пузырно-мочеточникового рефлюкса у детей. Наиболее часто встречаемые причины:
- пузырно-мочеточниковый рефлюкс обычно встречается у детей, чьи родители или братья имеют отклонения в мочеполовой системе
- у детей, которые рождаются с дефектами нервной трубки, например, спина бифида, возможно развитие пузырно-мочеточникового рефлюкса
- в младенчестве заболевание чаще встречается среди мальчиков, так как в их мочеполовых путях давление больше. В раннем детстве, это нарушение чаще встречается у девочек
- пузырно-мочеточниковый рефлюкс может сочетаться также с другими аномалиями мочеполового тракта, например, наличие аномальных задних клапанов уретры, уретероцеле, или двойные мочеточники
- частота пузырно-мочеточникового рефлюкса зависит также от континентальных широт, например, часто встречается у кавказских детей.
Симптомы пузырно-мочеточникового рефлюкса
Ниже приведены наиболее распространенные симптомы пузырно-мочеточникового рефлюкса. Однако, каждый ребенок может испытывать симптомы по-разному. Различают следующие симптомы:
- инфекции мочевыводящих путей (инфекции мочевыводящих путей встречаются редко у детей до 5 лет и почти не встречаются у мальчиков с диагнозом пузырно-мочеточниковый рпефлюкс)
- нарушение мочеиспускания: недержание, мочеиспускание вялой струей, подтекание мочи
Симптомы пузырно-мочеточникового рефлюкса неспецифичны, встречаются и при других патологиях мочеполовой системы. Поэтому необходимо при наличии какого-либо симптома обратиться к вашему врачу для постановки диагноза..
Диагноз пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс, как правило, можно обнаружить при ультразвуковом исследовании плода еще в утробе матери. Если отягощен семейный анамнез (наличие у родственников пузырно-мочеточникового рефлюкса), но у вашего ребенка нет симптомов поражения мочеполовой системы, то ваш доктор может назначить ряд исследований с диагностической целью для выявления или исключения данной патологии. Различают следующие виды диагностических исследований:
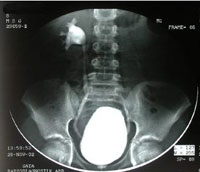
- цистоуретрография -использование рентгеновских лучей для изучения анатомического и функционального состояния мочеполовых путей. Мочевой катетер (полая трубка) устанавливается в мочеиспускательный канал (уретра), мочевой пузырь заполняют водорастворимым контрастным веществом. Рентгеновские изображения выполняются при полном и опорожненном мочевом пузыре. На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
- радионуклидная цистография – радионуклидная цистография аналогично цистоуретрографии, выявляет нарушение тока мочи. При этом используются меченые радиоизтопным веществом белки. Также радионуклидная цистография определяет, где производится моча
- ультразвуковое исследование почек – неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. Данный метод позволяет определить размер и форму почек, уровень обструкции или аномалию, а также выявить наличие камней, кист в почках
- анализ крови – для определения функционального состояния почек.
Лечение пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс может проявляться в различных степенях тяжести. При легкой степени тяжести отмечается обратный ток мочи на короткое расстояние в мочеточнике. При тяжелой степени тяжести пузырно-мочеточниковый рефлюкс ведет к инфицировании почек и постоянному повреждению почек. Выбор тактики лечения пузырно-мочеточникового рефлюкса определяет ваш лечащий доктор, основываясь на:
- возрасте вашего ребенка, общее состояния здоровья и медицинскую историю
- степень тяжести заболевания
- толерантность вашего ребенка на препараты, процедуры, или терапию
- ожидании условий проведения лечения
- ваше мнение или предпочтения
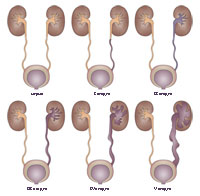
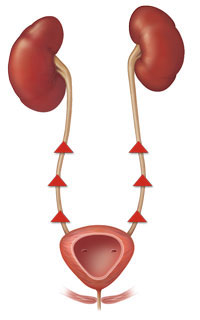
Существует также оценка тяжести состояния по стадиям (от 1 до 5) для выявления степени рефлюкса у вашего ребенка. Чем выше стадия, тем тяжелее степень пузырно-мочеточникового рефлюкса.
Большинство детям с пузырно-мочеточниковым рефлюксом 1-3 стадии, то есть, легкой или средней степени тяжести, не требуется интенсивная терапия. Возможно саморазрешение заболевания с течением времени, обычно в течение 5 лет. Детям, у которых развиваются частые лихорадки или подвергаются частым инфекциям, необходимо назначить антибактериальную терапию с целью предотвращения осложнений, а также необходим периодический контроль анализов мочи. Детям с пузырно-мочеточниковым рефлюксом 4 или 5 стадии (тяжелой степени) показано хирургическое вмешательство. Во время операции, доктор создает клапанный аппарат мочеточника, который позволяет предотвратить обратный ток мочи в мочеточники и почки. В более тяжелых случаях, зарубцеванную почку и мочеточник, возможно, потребуется удалить хирургическим путем.
Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 – 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Лапароскопическое лечение пузырно-мочеточникового рефлюкса
Лапароскопия при пузырно-мочеточниковом рефлюксе изучается, как новая альтернатива обычным хирургическим вмешательствам открытым доступом. Первоначальные попытки лечения рефлюкса были успешными, но требовали достаточно много времени, чтобы осуществить операцию. Появление новых технологий способствует усовершенствованию медицины и в том числе малоинвазивная лапароскопическая операция, которая представляется более эффективным методом лечения. Хотя при этом сохраняется высокий процент успешных операций открытым доступом, и составляет около 98 %, с минимальным количеством осложнений. При одностороннем пузырно-мочеточниковом рефлюксе предпочтительным методом является лапароскопический доступ оперативного вмешательста с минимальным послеоперационным периодом и быстрым восстановлением. При лапароскопии существенным фактором является миниинвазивность (минимальный разрез, низкая травматичность тканей), в результате незначительные послеоперационные рубцы. Рубец при открытой хирургической операции остается внизу живота, который обычно прикрыт бельем. Продолжение технического усовершенствования метода, скорее всего, обеспечит хорошую альтернативу оперативным вмешательствам открытым доступом
Материал с сайта https://03.uroweb.ru/ . Спасибо им.
Вернуться назад
Источник
У здорового человека моча движется из почки через мочеточник в мочевой пузырь. Если мочевой пузырь полный, давление в нем растет, и клапан пузырного отдела мочеточника смыкается. Поэтому обратное движение мочи исключено. Но при пузырно-мочеточниковом рефлюксе (ПМР) клапан поврежден или ослаблен, и моча движется назад к почке.
Чаще всего такую патологию диагностируют у детей до 2 лет.
ПРИЧИНЫ ПМР У ДЕТЕЙ
Во многих случаях причиной развития рефлюкса у ребенка становится воспаление. В результате него теряется эластичность тканей устья мочеточника, и клапан перестает смыкаться.
Часто ПМР возникает ввиду врожденных аномалий пузырного отдела мочеточника.
Спровоцировать развития патологии может высокое давление в мочевом пузыре при неполном смыкании клапана.
ОПАСЕН ЛИ ПМР ДЛЯ РЕБЕНКА
Рефлюкс опасен своими осложнениями. Если вовремя не диагностировать болезнь и не пройти эффективное лечение, может нарушиться почечная функция. Тогда жидкость плохо выводится из организма, и происходит скопление токсинов. В результате может развиться пиелонефрит.
Из-за нарушения оттока мочи и воспалительного процесса в почке происходит рубцевание ткани почки и теряется ее работоспособность.
Иногда рубцевание ткани сопровождается повышением артериального давления. В таких случаях консервативная терапия не справляется с повышенным АД, поэтому необходимо удаление почки.
СИМПТОМЫ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ

В зависимости от степени (стадии) пузырно-мочеточникового рефлюкса у детей симптомы могут проявляться сильнее или слабее.
Так как чаще всего заболевание поражает маленьких детей, которые не всегда могут рассказать о своих жалобах и плохом самочувствии, особое внимание здоровью ребенка должны уделить родители.
Повышенная температура без признаков простуды и гриппа (насморк, боль в горле, кашель) – первый симптом, который должен насторожить родителей.
Общая слабость, которая появляется из-за повышения АД, также сигнализирует о патологии.
При этом ребенок может испытывать боль в области поясницы при мочеиспускании.
По результатам обследования у детей с пузырно-мочеточниковым рефлюксом диагностируется повышенный уровень лейкоцитов в крови и моче и СОЭ в крови – главные признаки воспаления в организме.
ДИАГНОСТИКА ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ
Результаты лабораторных анализов помогают врачу заподозрить острый пиелонефрит и ПМР у ребенка. Далее маленький пациент должен пройти инструментальное обследование.
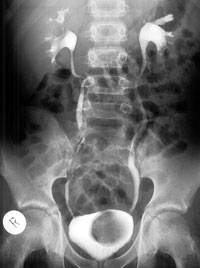
Главный этап диагностики рефлюкса – цистография. Это исследование позволяет визуализировать обратный заброс мочи из мочевого пузыря в мочеточник и почку.
Поскольку рефлюкс – динамический процесс, который может быть различной продолжительности и интенсивности и возникает при различном наполнении мочевого пузыря, важно для диагностики ПМР правильно провести это исследование.
Преимущества проведения цистографии в ЕМС:
Исследование в ЕМС проводит детский уролог. Он сразу оценивает информативность полученных снимков и подробно разъясняет родителям результаты.
Цистография проводится в динамическом режиме записи видео на цифровом рентгеновском аппарате. Это помогает врачу полностью визуализировать и зафиксировать процесс наполнения и опорожнения мочевого пузыря, дает возможность пересмотреть полную запись исследования и не пропустить даже самый короткий рефлюкс.
При необходимости, например, если ребенок очень мал или испытывает страх перед исследованием, в ЕМС возможно проведение цистографии под седацией. Это поможет ребенку расслабиться и успокоиться, и во время процедуры он не будет испытывать дискомфорта и негативных эмоций. Перед проведением цистографии под седацией врач-анестезиолог обязательно проведет консультацию и определит дозу седативного препарата.
ЛЕЧЕНИЕ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ В ЕМС
Клинические рекомендации по выбору метода лечения сводятся к выяснению причины пузырно-мочеточникового рефлюкса у детей.
Во многих случаях, если к развитию рефлюкса привели воспалительные заболевания, достаточно проведения консервативного лечения этих патологий. Если оно оказывается не эффективным или рефлюкс вызван анатомическими дефектами, проводится операция.
Специалисты Европейского медицинского центра владеют всеми современными методами хирургического лечения ПМР у ребенка.
Эндоскопическая операция при пузырно-мочеточниковом рефлюксе – это распространенный метод, позволяющий устранять рефлюкс более чем в 85% случаев. Суть такой операции заключается в восстановлении нарушенной функции мочеточника с помощью введения под его выходной отдел жидкого полимера (объемообразующего препарата).
Преимущества эндоскопической коррекции рефлюкса в ЕМС:
Работаем с любыми объемобразующими препаратами, которые разрешены к использованию в мире. На этапе дохирургического лечения обсуждаем с родителями все аспекты их применения.
Наши специалисты прошли международное обучение эндоскопической коррекции ПМР.
Специалисты ЕМС также выполняют реконструктивные пластические операции по коррекции пузырно-мочеточникового рефлюкса открытым, лапароскопическим или роботоассистированным способами.
Наличие в клинике новейшего оборудования и всех современных методов диагностики (высокоточное УЗИ, радионуклидные исследования, цистография на современных высокоразрешающих аппаратах, уродинамические исследования) помогает врачам давать полноценную клиническую оценку состояния здоровья пациента и проводить именно то лечение, которое эффективно в конкретном случае.
Операция при пузырно-мочеточниковом рефлюксе у ребенка 2 лет
Источник
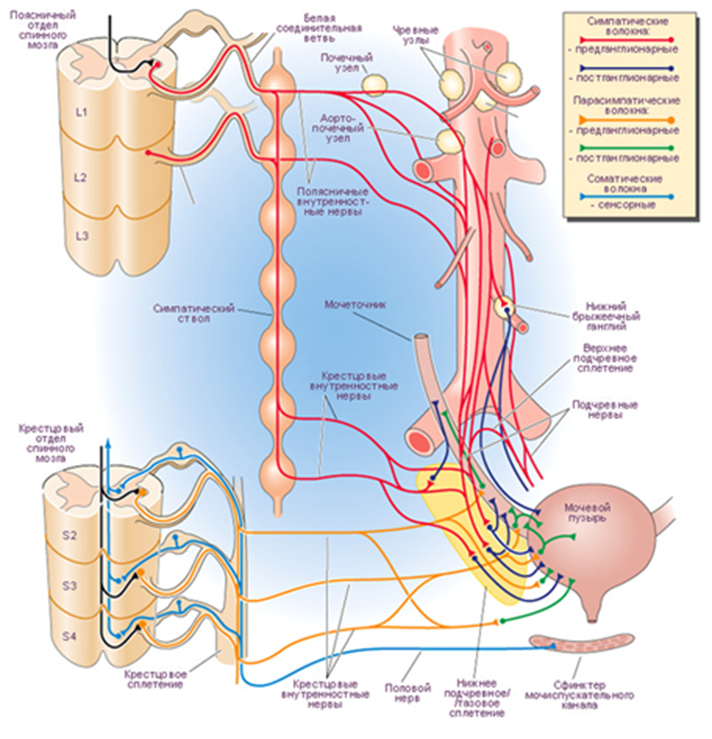
Мочевой пузырь является в своем роде уникальным органом, который характеризуется, с одной стороны, постоянным изменением объема при сохранении низкого давления в его полости, а с другой – способностью к координированному, достаточному по силе сокращению, необходимому для изгнания мочи, и имеет довольно сложную систему нервной регуляции с центральным, спинальным и периферическим представительством.

Мочеиспускание является сложным рефлекторным актом. Нормальное мочеиспускание определяется анатомической и функциональной полноценностью не только сфинктеров и детрузора, но и системой нервных структур, регулирующих этот сложный акт. Также в мочеиспускании принимают участие мышца брюшного пресса и промежности.
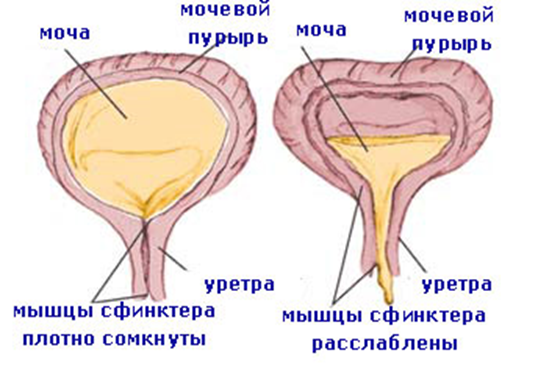
С рождения до 6 месяцев у ребенка имеет место «незрелый тип мочеиспускания». Рефлекторные дуги мочевого пузыря замыкаются на уровне спинного и среднего мозга, и мочеиспускание осуществляется рефлекторно по мере накопления мочи (до 20 раз в сутки), т.е. по типу безусловного рефлекса. С 6 месяцев ребенок начинает ощущать наполнение мочевого пузыря и пытается «сигнализировать» окружающим о необходимости опорожнить его (ребенок становится сосредоточенным, начинает тужиться, иногда плакать и успокаивается после мочеиспускания). После 1 года идет активное формирование условного рефлекса.
 У большинства детей к 4 годам или ранее складывается вполне сформированный механизм контроля над актом мочеиспускания, аналогичный взрослому. Этот механизм характеризуется отсутствием непроизвольных сокращений детрузора в фазу накопления мочевого пузыря.
У большинства детей к 4 годам или ранее складывается вполне сформированный механизм контроля над актом мочеиспускания, аналогичный взрослому. Этот механизм характеризуется отсутствием непроизвольных сокращений детрузора в фазу накопления мочевого пузыря.
После 3-4 лет регулярное недержание мочи считается патологическим и ребенок требует обследования и лечения.
Проблема расстройств мочеиспускания является одной из ведущих в детской урологии, т.к. это значительно снижает качество жизни пациентов за счет имеющихся недержания мочи, поллакиурии (учащенное мочеиспускание), императивности или, наоборот, невозможности самостоятельно опорожнить мочевой пузырь, но и сопряжено с такими осложнениями как инфекция мочевых путей, различные варианты нарушения уродинамики верхних мочевых путей (ПМР, уретерогидронефроз) и хроническая болезнь почек.
Основными причинами недержания мочи у детей могут быть:
1. Воспалительные заболевания органов мочевой системы (циститы, уретриты). Цистит – воспаление слизистой оболочки мочевого пузыря. Может быть острым и хроническим. Вследствие отека и воспаления слизистой и подслизистого слоя шейки мочевого пузыря нарушается иннервация мочевого пузыря, появляется недостаточность замыкательного аппарата шейки мочевого пузыря и, как следствие, периодически неудержание мочи. Характерными симптомами острого цистита являются: учащенное (поллакиурия) и болезненное мочеиспускание (дизурия), лейкоцитурия. Острый цистит может сочетаться с уретритом, при этом отмечаются боль при мочеиспускании в проекции мочеиспускательного канала.
2. Пороки развития мочевыводящих путей, требующие хирургического лечения:
- экстрофия мочевого пузыря
- эписпадия
- эктопия устья мочеточника
- клапан задней уретры
3. Различные варианты нарушения психики и неадекватного поведения у детей (расторможенные, гиперактивные дети и т.д.) с эпизодами неудержания или недержания мочи (а возможно и кала). Этим детям необходима консультация детского психолога, психиатра, проведение ЭЭГ, проведение специальных тестов и других диагностических мероприятий обозначенных этими специалистами.
4. Пороки развития и травмы нервной системы на ее различных уровнях (миелодисплазия пояснично-крестцового отделов спинного мозга, травмы головного мозга, шейного и поясничного отделов спинного мозга) являются причиной развития нейрогенной дисфункции мочевого пузыря.
Под нейрогенной дисфункцией мочевого пузыря следует понимать разнообразные формы нарушений его резервуарной и эвакуаторной функций.
Различают:
- Норморефлекторный
- Гиперрефлекторный
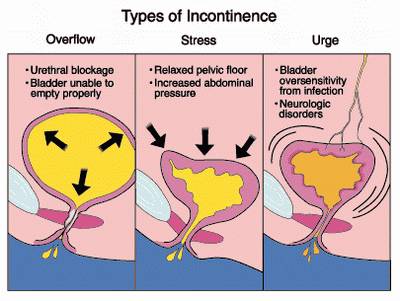
Чаще всего причиной ночного недержания мочи и дневного (императивного) неудержания мочи является гиперрефлекторный (гиперактивный) мочевой пузырь. При этом ребенок мочится часто, малыми порциями, с укороченными интервалами между микциями; могут быть императивные (безотлагательные) позывы на мочеиспускание, вплоть до императивного неудержания мочи, энурез (непроизвольное мочеиспускание во время сна (от 1 до 5 раз).
Гипорефлекторный мочевой пузырь сопровождается симптом редких мочеиспусканий (не более 3-4 раз в сутки), порции при мочеиспускании в 2-3 раза превышают возрастную норму. У данной группы пациентов снижено чувство позыва к мочеиспусканию, чаще всего они «заигрываются», накапливают большие объемы мочи и упускают её вследствие нейрогенной слабости сфинктера мочевого пузыря.
Арефлекторный мочевой пузырь встречается у детей с грубой неврологической симптоматикой (спинно-мозговая грыжа крестцово-копчиковой области).
У этих детей может наблюдаться постоянное капельное недержание мочи по типу парадоксальной ишурии. У таких больных с поражением каудальных отделов спинного мозга, как правило, имеет место сочетание недостаточности анального сфинктера и недержания кала (энкопрез).
Программа доклинического обследования в соответствии с рекомендациями Международного общества по удержанию мочи у детей (ICCS) и включает в себя, наряду с общеклиническим исследованием, микроскопическое и культуральное исследование мочи, ультразвуковое исследование верхних (выявление признаков обструктивных уропатий) и нижних мочевых путей, включая определение остаточной мочи. При подозрении на наличие скрытых форм миелодисплазии, выполнение рентгенографии пояснично-крестцового отдела позвоночника/МРТ или (у детей первых лет жизни) – нейровизуализация соответствующего отдела спинного мозга и спинномозгового канала. При наличии признаков обструктивной уропатии необходимо проведение рентген-урологического исследования, включающего в себя цистография, экскреторную урографию.
Оценка уродинамики нижних мочевых путей начинается с заполнения в течение 72 часов дневника мочеиспусканий, в котором регистрируются время и объем выделенной и потерянной мочи, определяется частота эпизодов недержания мочи и продолжительность «сухих» промежутков, наличие ургентности, а также регистрация актов дефекации с указанием на наличие запоров и/или каломазания.
 Аппаратное уродинамическое исследование включает как неинвазивные методы (трехкратная урофлоуметрия с определением остаточной мочи), так и инвазивные – определение максимальной цистометрической емкости, регистрация непроизвольных сокращений детрузора, их амплитуда; цистометрия также выполняется с фармакопробой (М-холинолитик – 0,1% раствор атропина). Для оценки замыкательного аппарата проводится профилометрия уретры с кашлевой пробой.
Аппаратное уродинамическое исследование включает как неинвазивные методы (трехкратная урофлоуметрия с определением остаточной мочи), так и инвазивные – определение максимальной цистометрической емкости, регистрация непроизвольных сокращений детрузора, их амплитуда; цистометрия также выполняется с фармакопробой (М-холинолитик – 0,1% раствор атропина). Для оценки замыкательного аппарата проводится профилометрия уретры с кашлевой пробой.
Терапия различных вариантов нейрогенных дисфункций мочевого пузыря также различна.
При гипорефлеторном мочевом пузыре ребенок переводится на принудительные мочеиспускания в сочетании с физитерапевтическими методами лечения, а при большом объеме остаточной мочи к данной терапии добавляют периодическую катетеризацию, которая может полностью исключить самостоятельные мочеиспускания.
Основными методами лечения гиперрефлекторного мочевого пузыря являются методики снижения внутрипузырного давления, увеличения резервуарной функции мочевого пузыря, что возможно достигнуть при помощи физиолечения, фармакотерапии препаратами, обладающими холинолитическим действием, улучшающими гемодинамику в стенке детрузора, мембраностабилизаторы, периферическое вазодилататоры.
Пациенты с арефлеторным мочевым пузырем на первом этапе лечения должным быть переведены на периодическую катетеризацию, а при наличии геперактивности детрузора в терапию должны быть добавлены м-холинолитики. У пациентов, имеющих проблемы при выполнении катетеризации через уретру, прибегают к операции – аппедикостомии (операции по типу Митрофанофф), которая может быть выполнена лапароскопическим доступом.
Несмотря на определенные успехи указанных видов лечения, родители и сами дети не всегда бывают удовлетворены результатами подобного лечения, как по причине недостаточной клинической эффективности, так и вследствие побочных эффектов медикаментозного лечения М-холинолитиками. В редких случаях, у наиболее сложных детей, с полной утратой резервуарной функции применяется метод аугментации мочевого пузыря с целью создания резервуара с низким внутрипросветным давлением. Внедрение в клиническую практику методов химической денервации позволяет на определенном этапе отсрочить или даже избежать хирургических методов лечения.
В последние годы для лечения нейрогенных дисфункций мочевого пузыря, сопровождающихся внутрипузырной гипертензией и малым объемом мочевого пузыря, используются эндоскопические инъекции в детрузор ботулинического токсина типа А, механизм действия которого заключается в пресинаптической блокаде М-холинорецепторов, что приводит к расслаблению гладкомышечных волокон детрузора. Эффект от данной терапии достигает 6-12 месяцев.
Источник
