Переходноклеточный рак мочевого пузыря что это
Переходноклеточный рак – это злокачественная опухоль, которая развивается из клеток переходного эпителия, локализующегося преимущественно в органах мочевыделительной системы. Другое название данного вида опухоли – уротелиальный рак.
Причины возникновения и факторы риска
- Наличие производственных вредностей, в частности контакт с ароматическими аминами и их производными. Переходноклеточный рак может возникнуть через 20 лет после контакта с химическими канцерогенами.
- Курение табака. Табачный дым в 2,5-7 раз увеличивает вероятность развития переходноклеточного рака.
- Хронический цистит, вызванный шистосомозом – эндемичным заболеванием, распространенным в северной Африке.
- Хронические бактериальные инфекции верхних мочевыводящих путей и мочевого пузыря.
- Мочекаменная болезнь.
- Длительный прием некоторых лекарственных препаратов, в частности анальгетиков.
Симптоматика
Как правило, самым первым симптомом переходноклеточного рака является гематурия – примесь крови в моче. Если ее мало, моча может не менять цвет или приобретать розовый оттенок. При выраженной гематурии моча будет красной, в ряде случаев со сгустками крови. При обильных кровотечениях может развиться тампонада мочевого пузыря с острой задержкой мочи.
Хронические кровотечения приводят к развитию анемии. Это сопровождается бледностью кожных покровов, слабостью, ухудшением качества ногтей и волос, снижением уровня гемоглобина в общем анализе крови.
По мере разрастания опухоли, больных начинают беспокоить явления дизурии: учащенное мочеиспускание, императивные позывы, чувство неполного опорожнения мочевого пузыря. Вскоре возникает боль. Сначала она присутствует при наполненном мочевом пузыре и во время мочеиспускания, но затем становится постоянной и локализуется над лонной костью, в области поясницы или промежности.
При раке мочеточника может возникнуть задержка оттока мочи с развитием гидронефроза. Это может приводить к отекам, симптомам интоксикации, развитию артериальной гипертензии и хронической почечной недостаточности.
Классификация
Переходноклеточный рак классифицируют по степени злокачественности. Здесь выделяют 4 группы:
- Высокодифференцированный переходноклеточный рак.
- Умереннодифференцированный переходноклеточный рак.
- Низкодифференцированный рак.
- Недифференцированный рак.
Соответственно увеличение злокачественности идет по нарастающей. Наиболее благоприятный прогноз – при опухолях высокой степени дифференцировки, и, соответственно, наиболее агрессивным течением отличаются недифференцированные формы переходноклеточного рака.
Диагностика
Для диагностики переходноклеточного рака применяют следующие методы:
- УЗИ мочевого пузыря и забрюшинного пространства. Информативность метода зависит от размера опухоли. Лучше всего выявляются новообразования размером более 5 см. Их обнаруживают в 82% случаев. При меньших размерах их удается выявить только у 38-40% больных.
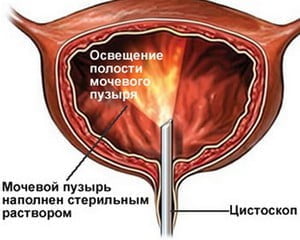
- Уретроцистокопия – осмотр поверхности мочевого пузыря и частично мочеточников с применением специальных эндоскопических инструментов. С его помощью можно определить количество новообразований, их размер и локализацию, взять биопсию из измененных участков и составить карту мочевого пузыря. Увеличить диагностическую способность позволяет фотодинамическое исследование после окрашивания 5-аминолевуленовой кислотой. Этот метод позволяет обнаружить карициномы in situ, которые могут быть незаметны при обычном освещении. Также повысить точность диагностики переходноклеточного рака позволяют такие эндоскопические технологии как NBI (узкополосная визуализация с применением волн синего и зеленого спектров), лазерная конфокальная микроскопия, Raman спектроскопия и др.
- Еще одним методом обнаружения плоскоклеточного рака является цитологическое и/или молекулярно-генетическое исследование осадка мочи. Используется BTA Test и BTA TRAK Test, NMP 22, FISH, определение антигенов рака мочевого пузыря, теломеразы мочи и др.
- Для диагностики рака мочеточников применяют мультидетекторную компьютерную урографию, которая позволяет построить 3D модель мочеточников и определить места их сужения. При невозможности проведения данного исследования назначают МРТ.
Лечение
Радикальное излечение переходноклеточного рака может быть достигнуто только с помощью хирургического вмешательства, объем которого зависит от степени инвазии опухоли. Если это немышечноинвазивное новообразование, выполняют резекцию пораженного фрагмента органа, например, трансуретральную резекцию мочевого пузыря или мочеточника.
При мышечноинвазивной опухоли мочевого пузыря необходимо полное удаление пораженного органа с окружающими тканями: удаляют сам пузырь, околопузырную клетчатку, простату, матку с придатками, лимфатические узлы и, при необходимости, часть уретры. При поражении мочеточника удаляется почка, сам мочеточник и частично мочевой пузырь (зависит от локализации). При удалении мочевого пузыря производятся различные виды пластических операций по формированию ортотопического мочевого пузыря.
Если новообразование нерезектабельно, или проведено нерадикально, проводят паллиативные операции. Например, выводят на кожу уретерокутанеостому (мочеточники) или нефростому. В этом случае моча будет отводиться в специальный контейнер или мешок, крепящийся к стоме.
Химиотерапия
При переходноклеточном раке может применяться локальная или системная химиотерапия. Локальная предполагает инстилляции химиотерапевтических препаратов в мочевой пузырь и мочеточник. Ее обязательно проводят после органосохраняющих операций. В дальнейшем, по показаниям инстилляции могут повторяться. Системная химиотерапия показана после нерадикального лечения, а также при высоких рисках развития рецидивов и образования микрометастазов.
Иммунотерапия
В рамках иммунотерапии при переходноклеточном раке используются инстилляции вакцины БЦЖ. Изначально она разрабатывалась и применялась для профилактики туберкулеза. Но была показана ее эффективность и для стимуляции противоопухолевого иммунитета при терапии переходноклеточного рака.
Лучевая терапия
Лучевая терапия может применяться в рамках радикального лечения, адъювантной и неоадъювантной терапии.
Восстановление
Период восстановления после лечения рака мочевыводящих путей занимает несколько месяцев. В это время заживают послеоперационные раны, пациент учится ухаживать за стомой или опорожнять неоцистис (искусственный мочевой пузырь). Более подробные рекомендации даст лечащий доктор с учетом особенностей проведенного лечения.
Осложнения
При отсутствии лечения переходноклеточного рака развиваются следующие осложнения:
- Сдавление опухолью стенки мочеточника, нарушение оттока мочи и гидронефроз. В тяжелых случаях развивается почечная недостаточность вплоть до уремии – отравления организма продуктами обмена белка, которые в норме должны выводиться с мочой.
- Опухоли больших размеров склонны к распаду, что приводит к кровотечениям и присоединению инфекции. В результате развиваются циститы и пиелонефриты. Моча приобретает гнойных характер.
- В ряде случаев опухоль прорастает в тазовые органы – матку, прямую кишку, влагалище. В результате образуются свищи, сопровождаемые характерной симптоматикой, например, выделением мочи из влагалища, хроническими вагинитами и др.
Прогноз
Прогноз при раке мочевыводящих путей зависит от инвазивности опухоли, степени ее дифференцировки и общего состояния на момент первичного лечения. В случае неинвазивных опухолей, излечения удается достичь в 80-85% случаев. При инвазивном раке этот процент колеблется в пределах 15-20. Химиотерапия хоть и не дает возможности устранить злокачественный процесс, но позволит его стабилизировать на какое-то время.
Профилактика
Профилактика рака мочевыводящих путей заключается в применении следующих мероприятий:
- Отказ от курения.
- Использование средств защиты при работе с профессиональными вредностями и бытовой химией.
- Своевременное лечение заболеваний мочевыделительной системы.
- Использование чистой питьевой воды.
Кроме того, для профилактики переходноклеточного рака стоит соблюдать принципы здорового питания, а также поддерживать физическую активность на должном уровне.
Источник
Переходноклеточный рак представляет собой злокачественное образование, развивающееся из переходных эпителиальных клеток, зачастую расположенных в органах мочевыделительной системы. Также такой тип онкологии называют уротелиальной.
Причины возникновения уротелиальной онкологии
работа в условиях воздействия химических ароматических амин, канцерогенов.
курение табака. Табачный дым в 2,5-7 раз повышает риск возникновения переходноклеточной онкологии.
хронический цистит, вызванный шистосомозом, распространен в северной Африке.
хронические бактериальные инфекции мочевого пузыря, мочевыводящих протоков.
мочекаменная болезнь.
длительный прием анальгетиков и других медикаментов.
Симптомы онкологии
Основным симптомом возникновения переходноклеточной онкологии становится кровь в моче. При небольшой гематурии моча может не менять цвет или быть слегка розоватого оттенка. При сильной гематурии моча может быть красной, содержать кровяные сгустки. В случае сильных кровотечений может возникать тампонада мочевого пузыря, задержка мочевыведения.
Хронические кровотечения могут вызывать анемию, что сопровождается бледностью кожи, слабостью, ухудшением качества ногтей, волос, снижением уровня гемоглобина в крови.
С развитием онкообразования возникают такие симптомы, как императивные позывы к мочеиспусканию, человек часто ходит в туалет, ощущает, что мочевой пузырь не полностью пуст. Могут проявляться болевые ощущения при наполненном мочевом пузыре, мочеиспускании, затем может возникать постоянная боль в поясничном участке, над лонной костью.
Онкология мочеточника также может приводить к задержке оттока мочи, что приводит к развитию гидронефроза. У пациента появляется отечность, интоксикация, артериальная гипертензия, а также почечная недостаточность.
Типы переходноклеточной онкологии
Существует несколько классификаций рака мочеточника, варьируемых в зависимости от степени злокачественности.
Типы переходноклеточного рака:
высокодифференцированный.
умереннодифференцированный.
низкодифференцированный.
недифференцированный рак.
Наиболее высокая вероятность устранения онкологии предусматривается высокой степенью дифференцировки. Такие типы предусматривают возможность скорейшего восстановления пациента, применения не слишком агрессивных химиопрепаратов.
Диагностика онкологии
Существует несколько методик диагностики онкологии мочеточника.
Среди них исследования:
УЗИ. Проводится диагностика мочевого пузыря, забрюшинной области, при этом информативность исследования зависит от размера онкообразования. Наиболее хорошо просматриваются опухоли размером более 45 сантиметров. Они обнаруживаются в ходе проведения УЗИ в 82 % случаев. Меньшие онкообразования выявляются у 35-40 % пациентов.
Уретроцистокопия. Проводится посредством эндоскопического оборудования, осуществляется осмотр поверхности мочевого пузыря, мочеточников. Посредством методики определяется количество онкообразований, их размеры, расположение, берется биопсия. Также проводится фотодинамическое исследование, что обеспечивает возможность диагностики карициномы in situ, NBI, лазерная конфокальная микроскопия, Raman спектроскопия и другие типы исследований, направленные на изучение параметров онкологии мочеточника.
Цитологическая, молекулярно-генетическая диагностика осадка мочи. Определяются свойства, присущие наличию онкообразований в мочевом пузыре, мочеточника;
Мультидетекторная компьютерная урография. Метод позволяет построить 3D макет мочеточников, определить участки их сужения, компонуется с МРТ.
Диагностические методы определяются с учетом расположения онкообразований, симптоматикой онкологии, а также другими аспектами. Предварительно проводится консультация с онкологом-урологом.
Терапия онкологии мочеточника
Зачастую проводится операционное удаление онкообразований, объем которого регулируется степенью развития онкоклеток. Если опухоль немышечноинвазивная, осуществляется устранение фрагмента органа, что позволяет сохранить часть оного, обеспечивая его функциональность.
Мышечноинвазивные образования удаляются полностью, то есть операция производится на органе, окружающих тканях. Хирург удаляет мочевой пузырь, клетчатку, простату, лимфатические узлы, матку с придатками, часть уретры в зависимости от локализации онкологии. При удалении пузыря выполняются пластические операции, позволяющие формировать ортотопический мочевой пузырь.
Если образование нельзя удалить, применяется паллиативная терапия. Операции предусматривают выведение мочевыводящих путей, моча будет поступать в специализированные контейнеры, крепящиеся на стоме.
Химиотерапевтические мероприятия
Онкология мочеточника предусматривает применение локальной, системной химиотерапии. Первая предполагает воздействие химиопрепаратов непосредственно на мочевой пузырь, мочеточник, она назначается после проведения органосохраняющей хирургии. Затем введение химиотерапевтических медикаментов может осуществляться повторно в зависимости от хода терапии онкологии, устранения онкоклеток. Вторая предусматривает применение при нерадикальных терапевтических мероприятиях, высоких рисках рецидива, образования метастазов.
Иммунотерапевтические мероприятия
Иммунотерапия предусматривает применение вакцины БЦЖ, которая разрабатывалась и использовалась для профилактики туберкулеза. В ходе медицинских опытов была показана эффективность инстилляции для стимуляции иммунитета против онкоопухоли при лечении переходноклеточного рака.
Лучевые терапевтические мероприятия
Лучевая терапия против онкологии применяется в качестве радикального лечения, адъювантных, неоадъювантных мероприятий по борьбе с онкообразованиями.
Восстановление после терапии онкологии мочеточника
Восстановление после проведения операций, химио-, радиотерапии проводится в течение нескольких месяцев. Осуществляется заживление послеоперационных швов, пациент учится применять стому, неоцистис. Лечащим врачом назначается терапия в соответствии с особенностями здоровья пациента. В течение периода восстановления проводятся осмотры, диагностические мероприятия.
Осложнения при онкологии мочеточника
При отсутствии терапии онкологии мочеточника могут возникать осложнения:
при развитии онкообразования на мочеточнике происходит сдавливание стенок оного, что предусматривает осложнения при отведении мочи, гидронефроз. Это может приводить к возникновению почечной недостаточности, уремии, что предусматривает интоксикацию продуктами метаболизма белка, которые должны выводиться с мочой.
образования крупных размеров склонны к распаду, возникновению кровотечений, инфекций, цистита, пиелонефрита, примеси гноя в мочею
онкоопухоль прорастает в тазовые органы, образуя свищи, которые приводят к неправильному выведению мочи.
При возникновении онкообразований мочеточника необходимо проводить комплексную терапию, которая позволяет устранить опухоли, нормализовать работоспособность систем. Диагностика позволит определить степень онкологии, а также методики терапии.
Прогноз онкологии мочеточника
Прогнозирование при онкологии мочевыводящих путей зависит от степени онкологии, состояния здоровья пациента, а также других аспектов. Он устанавливается в соответствии с диагностическими мероприятиями. Неинвазивные опухоли удается удалить в 80-85 % случаев, инвазивную онкологию устраняют в 15-20 %.
Химиотерапевтические мероприятия не позволяют устранить онкологию, для удаления опухоли необходимо проводить хирургические операции. Однако химиотерапия обеспечивает стабилизацию онкологии, купирование развития онкообразований.
Профилактика возникновения онкологии мочеточника
Мероприятия про профилактике онкологии мочеточника предусматривают возможность предотвращения возникновения онкообразований.
Профилактика онкологии:
отказ от курения;
применение оборудования при проведении работ с профессиональными вредными веществами, бытовой химией;
своевременное лечение заболеваний мочевого пузыря, мочеточника;
прием чистой питьевой воды.
Профилактические мероприятия также предусматривают здоровое питание, физическую активность. При возникновении симптомов онкоопухоли необходимо посетить онкоклинику.
Вам была полезена эта публикация? 45 1 Поставить оценку
Источник
Когда диагностируют рак мочевого пузыря, классификация опухоли по разным критериям очень важна, ведь она помогает врачу четко понимать особенности заболевания каждого отдельно взятого пациента. Также это важно для назначения правильного лечения в каждом конкретном случае. Несмотря на то, что стандарты лечения всегда одинаковы, все же в зависимости от особенностей течения каждого заболевания могут быть различные варианты лечения.
 Что касается заболевания рак мочевого пузыря, классификация его производится по нескольким критериям. По клеточному строению выделяют плоскоклеточный рак, переходно-клеточный и аденокарцинома. Наиболее часто, в 90% случаев диагностируют переходно-клеточный рак мочевого пузыря. Он развивается из переходного эпителия. Он имеет достаточно быстрое развитие, однако не столь агрессивен, как плоскоклеточный рак. Переходно-клеточный рак мочевого пузыря внешне может быть похож на папиллому, однако ничего общего с ней на самом деле не имеет. Опухоль достигает достаточно больших размеров, по форме напоминает огромную папиллому на ножке. Переходно-клеточный рак мочевого пузыря характеризуется новообразованием, покрытым толстыми ворсинками, которые отмирают и покрываются язвами. При микроскопическом исследовании патологической ткани видно, что переходноклеточный рак мочевого пузыря отличается наличием крупных, гигантских и веретенообразных клеток. Ядра их разного размера и формы, что говорит о низкой дифференциации, а это не очень хороший фактор в плане прогноза лечения. Переходноклеточный рак мочевого пузыря достаточно успешно излечивается, если его вовремя обнаружить.
Что касается заболевания рак мочевого пузыря, классификация его производится по нескольким критериям. По клеточному строению выделяют плоскоклеточный рак, переходно-клеточный и аденокарцинома. Наиболее часто, в 90% случаев диагностируют переходно-клеточный рак мочевого пузыря. Он развивается из переходного эпителия. Он имеет достаточно быстрое развитие, однако не столь агрессивен, как плоскоклеточный рак. Переходно-клеточный рак мочевого пузыря внешне может быть похож на папиллому, однако ничего общего с ней на самом деле не имеет. Опухоль достигает достаточно больших размеров, по форме напоминает огромную папиллому на ножке. Переходно-клеточный рак мочевого пузыря характеризуется новообразованием, покрытым толстыми ворсинками, которые отмирают и покрываются язвами. При микроскопическом исследовании патологической ткани видно, что переходноклеточный рак мочевого пузыря отличается наличием крупных, гигантских и веретенообразных клеток. Ядра их разного размера и формы, что говорит о низкой дифференциации, а это не очень хороший фактор в плане прогноза лечения. Переходноклеточный рак мочевого пузыря достаточно успешно излечивается, если его вовремя обнаружить.
Плоскоклеточный рак и аденокарцинома – это очень редкие виды злокачественных опухолей мочевого пузыря. Плоскоклеточный рак может развиваться на фоне лейкоплакии, инфекций мочевого пузыря и мочекаменной болезни. Прогностически он менее благоприятен, поскольку достаточно быстро распространяется и отличается более злокачественным течением.
Аденокарцинома развивается из железистого эпителия, и является наименее распространенным видом рака мочевого пузыря. На ее долю приходится около 1% всех опухолей этого органа.
При заболевании рак мочевого пузыря классификация также касается того, насколько глубоко опухоль проросла в ткани. По этому критерию выделяют поверхностный рак, который находится в слизистом слое, а также инвазивный (или инфильтративный) рак, который прорастает подслизистый слой и поражает мышечные волокна органа.
Также рак мочевого пузыря классифицируют по тому, насколько зрелы его клетки. Выделяют три вида их дифференцировки: высокодифференцированные, умереннодифференцированные и низкодифференцированные. В первом случае клетки рака наиболее схожи с теми клетками, из которых они развились, во втором имеются существенные отличия, и в третьем случае клетки рака совсем непохожи на изначальные клетки эпителия. Соответственно, выше дифференцировка раковых клеток, тем менее злокачественной является опухоль и тем больше шансов на ее успешное лечение.
Международная классификация TNM характеризует распространенность рака и определяет степень развития опухоли (T), поражение лимфатических узлов (N) и метастазы (M). Эта классификация характерна для всех злокачественных опухолей, именно по ней врач ориентируется более всего для назначения терапии.
Диагностика рака мочевого пузыря, как и других онкологических заболеваний, начинается с осмотра врача и беседы. Врач должен спросить, курит ли пациент, были ли случаи рака в его семье, где он работает, не подвержен ли он влиянию канцерогенов. Пальпация двумя руками через влагалище у женщин и через прямую кишку и мужчин может определить опухоль даже через брюшную стенку, если она достаточно распространенная. Если же нет, то врач должен назначить дополнительные исследования. Анализ мочи на наличие в ней эритроцитов укажет, есть ли гематурия. Не так давно появился такой тест как ВТА или bladder tumor antigen. Он определяет наличие там антигена опухоли мочевого пузыря и представляет собой тест-полоски, которые окунаются в мочу. Результат готов через несколько минут. Также необходим анализ крови для определения анемии. Если эти два показателя сойдутся, это будет означать наличие кровотечения и длительной кровопотери. Однако это еще не указывает на рак, а лишь дает повод для других исследований. Очень важную роль в диагностике рака мочевого пузыря играет ультразвуковое исследование. Оно позволяет увидеть новообразования размером более половины сантиметра. Лучше всего видны опухоли, расположенные на боковых стенках мочевого пузыря. Если же новообразование расположено в шейке, его лучше распознает трансректальное УЗИ. Цистоскопия – это метод, позволяющий рассмотреть внутреннюю поверхность мочевого пузыря. Прибор представляет собой тонкую трубку с лампочкой и цистоскопом на конце. Трубка вводится в мочевой пузырь, и он тщательно исследуется специалистом. Существует также метод флуоресцентной цистоскопии. Во время этой процедуры слизистую мочевого пузыря обрабатывают раствором 5-аминолевулиновой кислоты , после чего исследуют орган, освещая его лампочкой сине-фиолетового спектра. Если имеется рак мочевого пузыря, опухоль начнет флуоресцировать, поскольку раковые клетки активнее поглощают флуоресцирующий агент. Эта методика является очень информативной на ранних стадиях заболевания, при наличии небольших опухолей, которые не удается обнаружить другими методами.
Магниторезонансная томография и компьютерная томография помогут определить, насколько глубоко опухоль проросла в ткани мочевого пузыря. Также они позволяют определить наличие и локализацию метастазов. Как бы ни были хороши современные методы диагностики, ни одно из них не дает оснований для постановки диагноза рак мочевого пузыря. Подтвердить его могут лишь результаты биопсии. Как правило, образцы патологической ткани берутся во время цистоскопии. Затем они исследуются под микроскопом, и специалист может установить, есть ли в образце раковые клетки, и если есть, то какие.
На основе всех вышеописанных методов диагностики производится постановка диагноза, а также определяется классификация опухоли. Все это, без преувеличения, жизненно важная информация, которая позволит подобрать наиболее правильные методы лечения и скомбинировать их так, чтобы они принесли максимум пользы при минимуме побочных эффектов.
 Конечно, минимум побочных эффектов – это трудновыполнимая задача, если речь идет об онкологическом заболевании. Лечение злокачественных опухолей всегда жесткое и агрессивное, оно убивает не только клетки рака, но и здоровые клетки, нанося непоправимый вред организму человека. Что самое страшное – страдает иммунная система человека, что противоречит всем принципам борьбы с заболеваниями. Лечение от рака делает человека беззащитным перед лицом опасных инфекций, серьезных воспалений и рецидивов рака. Во время лечения от онкологических заболеваний поддержка иммунной системы – это едва ли не самое важное дело, ведь именно иммунитет борется с агрессивными патологическими клетками. Конечно, химиотерапия и лучевая терапия тоже делают это, но они убивают все живое на своем пути. Иммунные клетки же действуют естественным путем. И, если они знают, как именно им действовать, они и сами могут справиться с любым раком еще в зародыше. Как убедиться в том, что иммунная система человека работает эффективно и на полную мощность? К сожалению, о современном человеке этого сказать нельзя, слишком много факторов подрывают наше здоровье и ослабляют естественную защиту организма. Поэтому все силы лучших ученых были брошены на создание препарата, который бы восстанавливал иммунные функции. Так появился иммуномодулятор Трансфер фактор, функция которого состоит в обучении иммунных клеток их функциональным обязанностям. Как это возможно? У каждой клетки иммунитета в организме млекопитающего должен быть свой «учитель». Ими являются пептидные соединения, которые накапливают и хранят данные обо всех опасностях, которые могут подстерегать организм человека. Каждое соединение под названием трансфер фактор – это большая база данных, в которых хранится информация, согласно которой работают все иммунные клетки.
Конечно, минимум побочных эффектов – это трудновыполнимая задача, если речь идет об онкологическом заболевании. Лечение злокачественных опухолей всегда жесткое и агрессивное, оно убивает не только клетки рака, но и здоровые клетки, нанося непоправимый вред организму человека. Что самое страшное – страдает иммунная система человека, что противоречит всем принципам борьбы с заболеваниями. Лечение от рака делает человека беззащитным перед лицом опасных инфекций, серьезных воспалений и рецидивов рака. Во время лечения от онкологических заболеваний поддержка иммунной системы – это едва ли не самое важное дело, ведь именно иммунитет борется с агрессивными патологическими клетками. Конечно, химиотерапия и лучевая терапия тоже делают это, но они убивают все живое на своем пути. Иммунные клетки же действуют естественным путем. И, если они знают, как именно им действовать, они и сами могут справиться с любым раком еще в зародыше. Как убедиться в том, что иммунная система человека работает эффективно и на полную мощность? К сожалению, о современном человеке этого сказать нельзя, слишком много факторов подрывают наше здоровье и ослабляют естественную защиту организма. Поэтому все силы лучших ученых были брошены на создание препарата, который бы восстанавливал иммунные функции. Так появился иммуномодулятор Трансфер фактор, функция которого состоит в обучении иммунных клеток их функциональным обязанностям. Как это возможно? У каждой клетки иммунитета в организме млекопитающего должен быть свой «учитель». Ими являются пептидные соединения, которые накапливают и хранят данные обо всех опасностях, которые могут подстерегать организм человека. Каждое соединение под названием трансфер фактор – это большая база данных, в которых хранится информация, согласно которой работают все иммунные клетки.
Если в организме достаточно трансфер факторов, это значит, что каждая клетка иммунной системы знает, что ей нужно делать, и делает это эффективно. Препарат Трансфер фактор представляет собой концентрат пептидных соединений, которые восполняют их дефицит в иммунной системе человека. Доказано в течение клинических испытаний препарата: активность иммунных клеток после курса Трансфер фактора возрастает почти в 5 раз. В лечении онкологических заболеваний в общем, и рака мочевого пузыря в частности, это имеет огромное значение. Укрепляя иммунную систему, препарат улучшает сопротивляемость организма и его адаптационные способности. Благодаря этому выздоровление идет быстрее, терапия становится более эффективной, побочные эффекты не так выражены. Самое важное – Трансфер фактор сводит на нет риск возникновения рецидивов, к которым склонен рак мочевого пузыря. Минздрав России рекомендует данный иммуномодулятор как незаменимое средство комплексного лечения онкологических заболеваний, а также как высокоэффективный препарат для профилактики злокачественных опухолей.
Источник
