Паралич мочевого пузыря симптомы
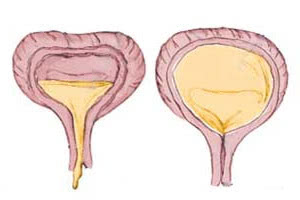
Под понятием «нейрогенный мочевой пузырь» подразумевают дисфункцию мочевого пузыря, появляющуюся по причине приобретенных или врожденных пороков нервной системы. Различают два типа этого заболевания: гипорефлекторный и гиперрефлекторный, каждый из них определяется по состоянию детрузора. Нейрогенный мочевой пузырь, симптомы которого доставляют больным много неудобств, диагностируется путем целого перечня медицинских исследований. Прежде всего, назначается полный спектр неврологических и урологических обследований. Лечение нейрогенного мочевого пузыря проходит путем медикаментозной и немедикаментозной терапии, иногда прибегают к катетеризации мочевого пузыря, в некоторых случаях требуется хирургическое вмешательство.
Такая дисфункция встречается довольно часто, она проявляется в отсутствии возможности осуществления произвольно-рефлекторного накопления, а также выделения мочи, спровоцированных функциональными, а также органическими поражениями нервных путей, центров, отвечающих за контроль этих процессов.
Нейрогенный мочевой пузырь, причины возникновения заболевания которого не всегда ясны, характеризуется расстройствами, заставляющими человека отказываться от многих проявлений социальной активности и радостей жизни, нарушающими его взаимоотношения с социумом.
Часто на фоне этого синдрома наблюдаются также синдром венозного застоя в тазовой части, миофасциальный синдром. Нередко вместе с ним появляются различные изменения мочевыделительной системы дистрофического или воспалительного характера. К примеру, пиелонефрит, уретерогидронефроз, пузырно-мочеточниковый рефлюкс, провоцирующие тяжелые заболевания, такие как хроническая почечная недостаточность, артериальная гипертензия, нефросклероз.

Причины возникновения синдрома нейрогенного мочевого пузыря
Причиной нейрогенного мочевого пузыря нередко является сбой, случившийся на одном из множества уровней регуляции мочеиспускательного процесса. Среди взрослого населения оба варианта этого синдрома нередко возникают в результате травм спинного, головного мозга, вызванных инсультом, оперативным вмешательством, сдавливанием, переломом позвоночника. Также его причиной могут стать заболевания нервной системы, в основном, воспалительно-дегенеративного характера, опухоли, к примеру, туберкулома, полинейропатия поствакцинального, диабетического или токсического происхождения, холестеатома, рассеянный энцефаломиелит и энцефалит, полирадикулоневрит.
Нейрогенный мочевой пузырь распространен среди детей. Синдром может быть последствием родовой травмы или врожденных нарушений в мочевыделительных органах, врожденных проблемах с ЦНС. После перенесенных заболеваний неврологического характера, а также цистита может снизиться эластичность мочевого пузыря, уменьшиться его вместительность, что провоцирует недержание мочи при синдроме нейрогенного мочевого пузыря.
Симптоматика нейрогенного мочевого пузыря
Распространенным симптомом гиперрефлексии детрузора, появляющейся при повреждениях, локализующихся выше центра мочеиспускания, считается более частое мочеиспускание, чем обычно. Также возникает странгурия (учащенное, затрудненное мочеиспускание, при котором возникают болевые ощущения), императивное недержание мочи. В проявлении признаков нейрогенного мочевого пузыря нет налаженной системы. Этот факт особенно сказывается на социальной активности пациентов, которые испытывают неловкость при их возникновении и страх, что симптомы проявятся в самый неподходящий момент.
Такие симптомы являются проявлением потери или уменьшения произвольного контроля над мочеиспусканием, а также угасания адаптационной функции детрузора. В результате в мочевом пузыре не может накопиться необходимый объем мочи, при этом самостоятельный мочеиспускательный акт сохраняется.
Если поражение приходится на область над крестцом, возникает гиперрефлексия детрузора, а иногда и императивное недержание мочи (например, при церебральных нарушениях). Особенность спинальных повреждений заключается еще и в том, что страдают ретикулоспинальные пути, которые играют роль в синергетической интеграции активности детрузора, а также уретрального сфинктера. Поэтому появляется непроизвольное сокращение детрузора и сокращение сфинктера уретры. При этом мочеиспускание задерживается, повышается давление внутри пузыря.
При таких поражениях спинного мозга возникает частое мочеиспускание, также бывает императивное мочеиспускание, а иногда и императивное недержание мочи, при этом зачастую наблюдается странгурия. Также популярным симптомом становится прерывистое мочеиспускание, проходящее с промежутками. При прерывании струи возникает боль в промежности и нижней части живота. В такой ситуации мочевой пузырь опорожняется не полностью, а остаточная моча может привести к различным воспалениям в мочевом пузыре и мочевых путях. В случае с такими поражениями поперечнополосатый сфинктер расслабляется не на 100%, может возникнуть его паралич, что приведет к сфинктерному недержанию мочи.
Если поражение возникает непосредственно в районе крестца, развивается угасание рефлекторного сокращения, детрузора, также способность к сокращению теряет поперечнополосатый уретральный сфинктер. В таких ситуациях у человека могут исчезнуть позывы к мочеиспусканию. Если при отсутствии позыва пациент не проводит регулярное принудительное опорожнение пузыря, он переполняется, возникает недержание мочи. Также как вариант может наблюдаться затруднение процесса мочеиспускания, оно может проходить в виде тонкой струи, при этом пузырь полностью не опустошается. В случаях крестцовых поражений нейрогенный мочевой пузырь, лечение которого не провели вовремя, может стать причиной различных заболеваний и нарушений, таких как пузырно-мочеточниковый рефлюкс, хроническая почечная недостаточность, пиелонефрит и др.
Серьезные нарушения возникают при любой денервации мочевого пузыря. Заболевание часто сочетается с циститом, который становится причиной склерозирования мочевого пузыря и его микроциста (сморщивания). В случае возникновения такого осложнения зачастую приходится прибегать к увеличению размера мочевого пузыря оперативным путем.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика нейрогенного мочевого пузыря
Нейрогенный мочевой пузырь, симптомы которого очень разнообразные и сложные, плохо поддается диагностике. В этом случае для проведения правильного лечения нужно не только поставить диагноз, но и уточнить патогенез заболевания, уточнить, какие именно изменения в каких органах и системах произошли.

В первую очередь, специалист внимательно анализирует анамнез пациента. Это помогает узнать о характере расстройств мочеиспускания, определить, есть ли еще какие-либо симптомы: общее недомогание, чувство жажды, нарушения зрения, а также расстройство кишечника. Также необходимо прояснить информацию о том, какова динамика мочеиспускательных расстройств. Постановку диагноза упростят данные о заболеваниях нервной системы, в частности тех, которые сопровождаются параличом нижней части туловища, наличии травм головы, позвоночника, спинномозговых грыж.
На приеме врач осматривает пациента, оценивая его внешний вид. К примеру, иногда проявляется неуверенность в походке, человек переваливается с боку на бок (ее называют «утиной»). Также специалист проводит исследование рефлексов и чувствительности. Визуальный осмотр и пальпирование дают возможность выявить наличие свищей крестцового канала, спинномозговых грыж, недоразвитие копчика или крестца и прочие дефекты. Проблемы с процессами мочеиспускания и дефекации могут выдать запах, пятно на белье, гипертрофия крайней плоти. Также важно оценить состояние мочевого пузыря (растянутость), проверить болезненность почек, определить наличие или отсутствие атонии сфинктера.
Среди лабораторных исследований обязательным считается общий анализ мочи, анализ по Нечипоренко, проба по Зимницкому. Также назначают общий анализ крови (он помогает выявить анемию), различные биохимические исследования крови, дающие возможность выявить сбои в электролитном обмене, встречающиеся при хронической почечной недостаточности, проводят клиренсовые пробы.
Важным аспектом в диагностике синдрома являются рентгенологические исследования:
- Обзорная рентгенография (позволяет оценить величину контуров почек и мочевого пузыря, выявить расщепление спинномозгового канала в пояснично-крестцовом отделе, недоразвитие копчика, крестца, подтвердить наличие или отсутствие спинномозговых грыж и различных деформаций).
- Микционная и обычная уретроцистография (позволяет определить смещение мочевого пузыря, сужение или расширение уретры, ложные дивертикулы, пузырно-мочеточниково-лоханочные рефлюксы и др. нарушения).
- Экскреторная урография (дает возможность заметить изменение размера чашечно-лоханочной системы, оценить деятельность почек).
- Восходящая пиелография (к ней прибегают редко).
- Радиоизотопная ренография (оценка состояния и функционирования почек).
Также проводят ультразвуковое сканирование, различные уродинамические исследования (цистометрия, урофлоуметрия, сфинктерометрия, профилометрия).
Нейрогенный мочевой пузырь, причины которого, несмотря на проведенные исследования, остались неизвестными, называют идиопатическим.
Лечение нейрогенного мочевого пузыря
После постановки диагноза «нейрогенный мочевой пузырь» невролог и уролог проводят лечение одновременно. Терапия зависит от уровня нарушений, наличия осложнений, фоновых заболеваний, а также продолжительности дисфункции и результатов предыдущего лечения.
Заболевание предусматривает медикаментозную, немедикаментозную терапию, хирургическое вмешательство. Начинается лечение с самых щадящих методов.
Если говорить о типах дисфункции, то гиперактивный вариант лечится лучше. Обычно помогают лекарственные препараты, снимающие напряжение мышц мочевого пузыря, улучшающие местное кровообращение. Чаще всего назначают трициклические антидепрессанты (например, мелипрамин), различные альфа-адреноблокаторы, нифедипин в качестве антагониста кальция и антихолинергические препараты («Пропантелин», «Бускопан», «Оксибутинин»).
К немедикаментозным способам лечения относят ЛФК для тренировки тазовых мышц, стабилизацию питьевого режима и распорядка дня, физиотерапию, психотерапевтические методы.
Гипоактивный тип дисфункции сопряжен с риском возникновения различных инфекций. При его лечении требуется регулярно принудительно опорожнять мочевой пузырь, иногда прибегают к катетеризации. Среди лекарственных препаратов эффективны различные холиномиметики, улучшающие моторику мочевого пузыря, уменьшая объем остаточной мочи. Бывают необходимы альфа-симпатомиметики, альфа-адреноблокаторы. Обязательным является прием антибактериальных препаратов.
При гипотонии нейрогенного мочевого пузыря нередко приходится применять хирургическое вмешательство. К примеру, проводят трансуретральную воронкообразную резекцию шейки мочевого пузыря, которая даст возможность избавляться от содержимого мочевого пузыря, нажимая на него. В случае гиперактивного нейрогенного мочевого пузыря осуществляют надрез наружного сфинктера, благодаря этому уменьшается напор, а со временем корректируется функция детрузора.
При этом синдроме также хирургическим методом увеличивают мочевой пузырь, применяя пластику тканей, устраняют пузырно-мочеточниковый рефлюкс, устанавливают цистостомический дренаж, обеспечивающий опорожнение мочевого пузыря.
Для профилактики возникновения синдрома специалисты рекомендуют следить за частотой мочеиспусканий, частотой позывов, интенсивностью струи при мочеиспускании. При малейших нарушениях, а также появлении ощущения, что мочевой пузырь опустошается не полностью, необходимо записаться на прием к урологу и невропатологу. Такие мероприятия помогут выявить развитие синдрома на ранней стадии, избежать оперативного вмешательства.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
Добро пожаловать на сайт доктора Луткова Алексея
+7(929)262-71-37 drlutkov@mail.ru
Что такое нейрогенная дисфункция мочевого пузыря?
Нарушение согласованности чувствительных и двигательных импульсов как от соматической, так и от вегетативной нервной системы является сутью нейрогенной дисфункции мочевого пузыря.
Это сухое определение не отражает всего комплекса патологических изменений в организме и уровня качества жизни человека чья жизнь так или иначе связана с диагнозом – нейрогенная дисфункция мочевого пузыря или нарушение функции тазовых органов.
Мочевой пузырь – это гладкомышечный полый орган, имеющий две функции, а точнее накопление и эвакуация мочи. У здоровых людей эти функции контролируются центральной нервной системой, то есть здоровый человек волевым усилием может контролировать процесс мочеиспускания и удержания мочи. Потеря контроля, даже частичная, хотя бы над одной из упомянутых функций приводит в лучшем случае к социальной дизадаптации в худшем к инвалидности и потери функции почек.
Как происходит нормальный акт мочеиспускания?
Получив в нервную систему сигнал о наполнении мочевого пузыря происходит целый каскад изменений в работе мышц тазового дна, детрузора и сфинктеров. В начале происходит расслабление мышц тазового дна и сфинктеров. Это приводит к тому, что увеличивается просвет мочеиспускательного канала, а дно мочевого пузыря опускается. После этого происходит сокращение мышц треугольника Льето, что приводит к закрытию пузырно-мочеточникового сегмента и предотвращению рефлюкса мочи в почку. Только после этого мышца мочевого пузыря сокращается и эвакуирует урину, нормальное внутрипузырное давление при этом достигает 30-40 см вод. Ст.), детрузор сокращается до полного опорожнения мочевого пузыря. После чего мочевой пузырь расслабляется, а шейка мочевого пузыря смыкается.
Как часто встречается нейрогенная дисфункция мочевого пузыря?
Спинальный мочевой пузырь или иначе нарушение функции тазовых органов, а точнее, нейрогенная дисфункция мочевого пузыря – это часто встречающееся заболевание. К его возникновению приводят ряд нервных заболеваний: рассеянный склероз, миеломенингоцеле или спинномозговая грыжа, травма спинного мозга, сахарный диабет, паркинсонизм, повреждение поясничных корешков при грыже межпозвоночных дисков, операция на позвоночнике или органах малого таза ( экстирпация прямой кишки, экстирпация матки), возрастные дегенеративные изменения в тканях или нервных окончаниях. Тревожные расстройства так же являются частой причиной нейрогенной дисфункции мочевого пузыря у детей.
Механизм произвольного мочеиспускания и удержания мочи контролируется головным мозгом благодаря тому, что здоровый человек может сознательно расслаблять сфинктер, который обычно находится в состоянии тонического напряжения, и активировать мышцы мочевого пузыря (детрузор) опорожняющие мочевой пузырь. Этот процесс может происходить и самостоятельно, без контроля головного мозга (у маленьких детей это физиологичный процесс до момента созревания центров, регулирующих мочеиспускание), благодаря спинальным нервным центрам расположенном на уровне S2-S4.
Какие виды нарушения функции мочевого пузыря бывают?
В условиях автономной работы спинальные центры регулируют функцию накопления благодаря рецепторам давления расположенным в основном в области шейки мочевого пузыря, при повреждении спинного мозга выше уровня спинальных центров либо при поражении головного мозга (инсульт , энцефалит, менингит, опухоли, рассеянный склероз и т.д.) мочеиспускание происходит часто и малыми порциями. Это так называемый гиперрефлекторный мочевой пузырь (рефлекторный нейрогенный мочевой пузырь). Спинальный шок при тяжелой травме спинного мозга вначале характеризуется явлением паралича детрузора, перерастяжением мочевого пузыря, а затем появляется его гиперрефлексия.
Кроме нарушения мочеиспускания в данном случае наблюдается и паралич, а также нарушение чувствительности. Врачи невропатологи, а также нейроурологи, могут установить уровень расстройств, оценив потерю чувствительности, а также исследовав бульбокавернозный, анальный, коленный рефлексы. Емкость мочевого пузыря при этом обычно снижена и редко превышает 300 мл. Так же часто происходит нарушение координированной работы сфинктера и детрузора мочевого пузыря.
Основные жалобы при гиперрефлекторном мочевом пузыре это учащенное мочеиспускание, неудержание мочи, затрудненное начало мочеиспускания и прерывистое мочеиспускание. При этом нарушение мочеиспускания может быть не сопоставимым с тяжестью неврологических нарушений.
Повреждение спинного мозга на уровне упомянутых спинальных центров приводят к развитию гипорефлекторного и арефлекторного мочевого пузыря. Наиболее часто к этому приводит врожденная спиномозговая грыжа у детей (менингомиелоцеле). Ниже уровня повреждения у таких больных возникает вялый паралич снижение или исчезновение чувствительности в соответствующих дерматомах. Больные предъявляют жалобы на задержку мочи недержание мочи при перенаполнении мочевого пузыря. У мужчин часто наблюдается импотенция. Недержание мочи у таких пациентов менее выражено чем у пациентов с гиперрефлекторным мочевым пузырем, так как в мочевом пузыре не создается высокого давления и тонуса сфинктеров достаточно для удержания мочи.
Как установить диагноз нейрогенной дисфункции мочевого пузыря?
Уродинамические исследования, а именно КУДИ (урофлоуметрия, цистометрия, профилометрия, ЭМГ) позволяют получить сведения о работе мочевого пузыря, сфинктера мочевого пузыря, мышц тазового дна.
Определение высокой скорости потока мочи более 25 мл/сек у мужчин и более 30 мл/сек у женщин может свидетельствовать о гиперрефлексии детрузора, а фиксация прерывистости мочеиспускания по данным урофлоуметрии, о спазме сфинктера или инфравезикальной обструкции. Цистометрия точно определяет резервуарную функцию мочевого пузыря. Профилометрия оценивает состояние уретры и сфинктеров. ЭМГ при четком соблюдении методики позволяет выявить даже незначительные нарушения функции сфинктеров и мышц тазового дна. Рентгенологическое исследование позволяет выявить менингомиелоцеле. МРТ позволяет определить уровень причину поражения центральной нервной системы. Микционная цистография и экскреторная урография выявляет органические осложнения верхних мочевых путей при нейрогенной дисфункции. Но основным, для установления причины нейрогенной дисфункции мочевого пузыря, является внимательный осмотр и беседа с пациентом.
Осложнения нейрогенной дисфункции мочевого пузыря
При нарушении эвакуации мочи, внутрипузырное давление может в четыре раза превышать нормальные значения (около 30 мм водного столба). Это приводит к тому, что слизистая мочевого пузыря погружается между гипертрофированными пучками гладких мышц, образуя углубления, так называемые трабекулы.
Дальнейшее погружение слизистой приводит к тому, что она внедряется в мышечную оболочку, проходит сквозь нее и оказывается в околопузырной клетчатке – образуется дивертикул. Дивертикулы лишены мышечной оболочки, поэтому не способны опорожняться даже после устранения обструкции. В описанных мешкообразных структурах сохраняется остаточная моча, которая приводит к рецидивному течению хронического цистита. Этому так же способствует нарушение крово и лимфообращения в стенке нейрогенного мочевого пузыря. Кроме хронического воспалительного процесса в дивертикулах образуются конкременты.
Перерастянутый, с большим количеством резидуальной мочи или же наоборот находящийся в гипертонусе мочевой пузырь приводит к нарушению функции пузырно-мочеточникового сегмента и в итоге к возникновению пузырно-мочеточникового рефлюкса.
Хронический часто рецидивирующий пиелонефрит на фоне нарушения функции тазовых органов, протекает особенно агрессивно. Консервативные методы лечения: антибиотики, уроспептики если и обеспечивают санацию мочи, то ремиссия крайне непродолжительна. В результате хронического бактериального воспаления в почках формируется нефросклероз и хроническая почечная недостаточность.
Лечение нейрогенной дисфункции мочевого пузыря
Учитывая тяжесть осложнений нарушения функции тазовых органов лечение должно быть начато как можно раньше. Суть лечения заключается в нормализации эвакуаторной функции мочевого пузыря и социальной адаптации пациента страдающего от осложнений нарушения функции тазовых органов. В ряде случаев эффективны методы консервативной терапии использующие стимуляторы М2 холинорецепторов или ингибиторы холинэстеразы. Либо наоборот использование холиноблокаторов при гиперрефлексии детрузора мочевого пузыря. Холиноблокаторы весьма эффективны при тревожных состояниях у детей и эффект от их применения становится очевидным спустя два дня от начала приема. Однако, побочные эффекты, связанные с их применением, вынуждают прекратить лечение. Кроме того, ряд эффективных препаратов, надёжно блокирующих патологическую импульсацию от мочевого пузыря, официально не разрешены для применения у детей. Для решения этой проблемы мы активно используем введение препаратов ботулотоксина в мышечный слой мочевого пузыря. На практике, внутрипузырное введение ботулотоксина оказывает отчетливый терапевтический эффект при нейрогенной дисфункции мочевого пузыря и у пациентов с ДЦП (детский церебральный паралич и нейрогенная дисфункция мочевого пузыря).
Однако при серьезном нарушении иннервации тазовых органов и связанном с этим нарушении эвакуации мочи которые характерны для менингомиелоцеле либо травмы позвоночника и спинного мозга, консервативные методы не эффективны. Наиболее часто с целью эвакуации мочи и профилактики нарушения функции почек в отечественной практике применяются дренирующие операции. Это такие операции как цистостомия, нефростомия или уретерокутанеостомия. Будучи технически несложными для выполнения, они, к сожалению, имеют один существенный недостаток. Все вышеперечисленные операции значительно снижают качество жизни пациента. Кроме того, наличие дренирующих трубок в организме пациента способствуют хронической мочевой инфекции, а в случае с цистостомией вызывают серьезные болевые ощущения.
Эвакуация мочи при помощи самокатетеризации это еще один метод паллиативного лечения нейрогенной дисфункции мочевого пузыря. Метод относительно прост для использования пациентом (если пациент в состоянии выполнить данную манипуляцию в связи с основным заболеванием), но также не лишен ряда недостатков. Эту процедуру сложно выполнить безболезненно, быстро и в положении стоя. Кроме того, у мужчин, самокатетеризация мочевого пузыря может вызвать воспалительные осложнения в виде простатита, эпидидимита, уретрита и стриктуры уретры. У молодых мужчин, трансуретральная самокатетеризация может привести к бесплодию.
Какие современные методы лечения нейрогенной дисфункции мочевого пузыря существуют?
Учитывая все недостатки вышеописанных методов в 1980 г, французский хирург Поль Митрофанов предложил использовать аппендикс для создания сухой стомы и периодической самокатетеризации и отведения мочи.
Преимущество использования аппендикса в качестве катетеризируемого канала – его диаметр и длина, минимальное участие в пищеварении с отсутствием негативного эффекта на метаболизм.
Механизм основан на накоплении жидкости в мочевом пузыре и увеличения давления на стенку , приводит к сжатию просвета канала, за счет чего нет обратного заброса мочи, и пациент может жить обычной жизнью без обязательного ношения на себе мочеприемников и трубок. Может заниматься даже спортом, по мере возможности, в связи с основным заболеванием.
Операция может быть выполнена открыто, лапароскопически или роботизированным способом. Техника имплантации может происходить как экстра- так и интравезикально по методикам Политано-Лидбеттера, Глена-Андерсона, Коэна, Лича-Грегуара.
Конец аппендикса укладывается, по мере возможности, в доступную для пациента область или ухаживающим за ним лицом. Наиболее часто применяется пупок, так как малое количество подкожно-жировой клетчатки в этой области, делает ее, наиболее выгодной для наложения стомы.
Частота удержания мочи составляет свыше 95%, отрицательный результат связан чаще всего с недостаточной длинной подслизистого тоннеля или повышенным давлением в мочевом пузыре. Сложности с катетеризацией могут быть вызваны стенозом канала, его извитостью.
Эта операция требует от хирурга гибкости, мастерства и опыта. Так как во время операции план может измениться, из-за предшествующей операции на органах брюшной полости или из-за короткого аппендикса. Если во время операции хирург обнаруживает факт невозможности использования аппендикса в качестве дренирующей трубки, то при достаточном опыте, можно выполнить операцию Монти.
Реконфигурация отрезка подвздошной кишки или операция Янг – Монти была предложена впервые в 1993 году и является наиболее подходящей при отсутствии или непригодности аппендикса. Суть метода заключается в использовании участка подвздошной кишки длиной 2 см. Кишку детубуляризируют, затем вновь тубуляризируют поперек, для формирования более длинного сегмента. Если требуется создать ещё более длинный сегмент, то используют 4-х см участок кишки для формирования двух детубуляризированных участков для их последующего анастомозирования (двойной Монти). Как и при операции Митрофанова положительный результат составляет около 95%, но при этом частота стеноза стомы ниже и составляет 5-10%.
Лапароскопическая операция выглядит привлекательнее из-за удовлетворительных результатов, быстрому восстановлению после операции, хорошему косметическому эффекту.
Мы используем операцию Митрофанова и Монти более десяти лет. Технически операция Митрофанова проще и течение послеоперационного периода легче. Обычная продолжительность госпитализации не превышает одной недели. Следует заметить, что подобный метод дренирования мочевого пузыря очень удобен для пациентов, перенесших радикальную простатэктомию осложненную стенозом пузырноуретрального сегмента или у пациентов с протяженной стриктурой мембранозного либо простатического отдела уретры.
Возможна ли дистанционная консультация по поводу нейрогенного мочевого пузыря?
Дистанционное, заочное консультирование пациентов с нейрогенной дисфункцией мочевого пузыря, мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование мочевого пузыря с определением количества резидуальной мочи, данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность). Результат осмотра врача-невролога является обязательным для проведения консультации. Результат уродинамического обследования так же необходим в 100 процентах случаев.
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что-то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
© 2020 Все права защищены
Источник
