Папилломы в мочевом пузыре фото
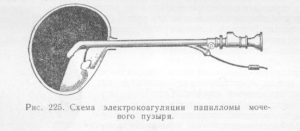
Папилломы мочевого пузыря диагностируется у более, чем 30 процентов больных, страдающих от заболеваний мочевыделительной системы. Недуг коварен: папиллома, обнаруженная в мочевом пузыре, с высокой вероятностью может приобрести злокачественный характер, если своевременно не принять меры. В чем же опасность этого выроста и как с ним бороться?
Описание заболевания
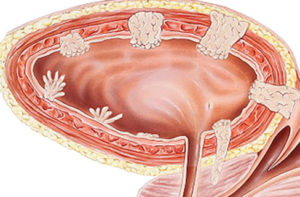 папилломы в мочевом пузыре
папилломы в мочевом пузыре
Папиллома – это заболевание, которое может поражать не только кожные покровы, но и составляющие мочеполовой системы человека. Так, мочевой пузырь может поражаться доброкачественными новообразованиями. При этом недуге орган покрывается папилломами, вырастающими на его внутренней оболочке, где держатся на тонкой ножке. Нарост, состоящий из значительного количества отростков нитевидной продолговатой формы, и является заболеванием медицинским названием «переходно-клеточная папиллома мочевого пузыря».
На начальной стадии развития заболевание характеризуется локальными участками на стенках мочевого пузыря как доброкачественный. Существует опасность дальнейшего разрастания и внедрения наростов в тканевую поверхность мочеиспускательного органа с дальнейшим увеличением площади пораженных участков.
Папиллома мочевого пузыря в современной медицинской практике явление редко встречающееся. Фиксируются случаи обращения пациентов с жалобами на развитие патологических процессов в мочевом пузыре, в основном, у лиц старшей возрастной категории (после 48 лет). Примечательно, что женщины в три раза меньше подвергаются данному заболеванию, по сравнению с мужской половиной человечества. Папиллома мочевого пузыря у мужчин может быть обусловлена особенностями строения мочевыделительной системы.
Когда папиллома в мочевом пузыре значительно увеличивается в размерах, она становится препятствием свободному опорожнению органа, перекрывая просвет в мочеточнике или уретре. А этот процесс уже может провоцировать ряд других заболеваний: гидронефроз, пиелонефрит, уремию.
Папилломы в любом из органов мочевыделительной системы организма могут перекручиваться, нарушая их нормальное кровообращение. В случае, когда наросты отрываются или врастают в стенку мочевого органа, возможны одиночные или многократные появления в моче кровянистых прожилок. Это является сигналом для немедленного обращения за врачебной помощью, так как может свидетельствовать о предраковых или раковых заболеваниях.
По своей этиологии новообразования в мочевом пузыре в большинстве случаев носят доброкачественный характер, но всегда существует опасность их перерождения в злокачественные опухоли.
Причины появления новообразований
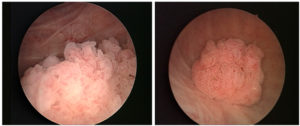 фото папилломы в мочевом пузыре
фото папилломы в мочевом пузыре
Современная медицина не может дать точный ответ о причинах появления этих выростов в мочевом пузыре. Бесспорно, что вирус папилломы человека (ВПЧ), который находится в организме в течение длительного времени, никаким образом себя не проявляющий, начинает активизироваться под воздействием некоторых факторов. Статистика обращений по поводу возникновения папиллом в мочевом пузыре говорит о том, что основными провоцирующими факторами могут быть:
- Влияние канцерогенных химических веществ.
- Курение табачных изделий.
- Длительная задержка мочи.
Раковые заболевания могут вызывать канцерогенные вещества, имеющие различное химическое строение. Как было замечено, работники, задействованные в сфере анилинокрасочной промышленности, заболевали раком мочевого пузыря намного чаще, чем специалисты в других областях производства. Воздействие канцерогенных веществ на организм человека в виде появления злокачественных опухолей может проявиться не сразу, а спустя несколько лет (от 12 до 25) от начала контакта с ними. Происходит постепенное увеличение опухоли за счет раннее пораженных участков стенок мочевого пузыря, развивая процесс предракового состояния. Большое значение имеют доза и длительность воздействия химических канцерогенных веществ.
Нечасто, но папиллома мочевого пузыря может появляться у заядлых курильщиков, так как в табаке также содержатся канцерогенные вещества.
Застой мочи, который носит постоянный характер, в силу ситуативного или психологического факторов, отрицательно влияет на всю мочеполовую систему. Продолжительное содержание мочи в мочевом пузыре значительно повышает ее концентрацию и, тем самым, усиливает отрицательное воздействие химической составляющей мочи на эпителий, который выстилает мочевыводящий тракт (уротелий). Моча в мочевом пузыре задерживается дольше, чем в почках и мочеточниках, что и приводит к поражению этого органа. Здоровый орган способен удерживать в течение трех – четырех часов до 250-300 мл мочи. Суточная доза потребления жидкости для человека должна составлять как минимум 1,5 л воды.
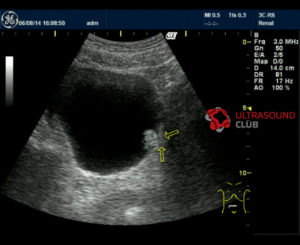 фото снимок папилломы мочевого пузыря
фото снимок папилломы мочевого пузыря
Изредка появление наростов у мужчин может быть связано с циститами, имеющими вирусную природу, с трофическими и язвенными поражениями. В силу своих анатомических особенностей, сильный пол чаще подвержен задержке мочи, что может быть связано с простатитом, аденомой простаты или раком предстательной железы. У женщин папиллома мочевого пузыря может проявлять себя в случаях несвоевременного освобождения мочевого пузыря. Курение и алкоголь, камни мочевого пузыря, рецидивирующий цистит с осложнениями, выполнение профессиональных обязанностей на вредных производствах могут создать почву для развития опухолей.
Симптомы заболевания
Следует обращать внимание на следующие симптомы заболевания:
- Появление в моче кровянистых вкраплений (гематургия).
- Возможны ложные позывы к мочеиспусканию.
- Усиление болевых ощущений в процессе опорожнения мочевого пузыря.
- Часто появляющиеся мочеиспускательные позывы с чувством жжения.
Диагностика
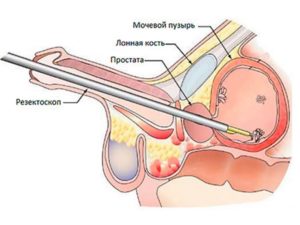 Обязательна диагностика доброкачественных образований.
Обязательна диагностика доброкачественных образований.
Цистоскопия – основной метод диагностики опухоли мочевого пузыря. Она позволяет определить локализацию, размер и общий вид новообразований, оценить состояние слизистых оболочек устьев мочеточников и около опухолевой поверхности.
Новообразования, представленные в виде нежных ворсинок различной длины на тонких ножках, напоминающих ветви, при здоровой окружающей слизистой среде характеризуют не инфильтрующую опухоль. Расширение сосудов и отечность вокруг широкого основания с утолщенными и короткими ворсинками говорят об инфильтрации стенок мочевого пузыря. Образование мясисто-подобного вида, не имеющее ворсинок, с участками некротических изменений свидетельствует о раковом состоянии опухоли. При этом выделяется достаточно мутная моча с большим содержанием слизи и резким запахом ацетона. Небольшая часть биоматериала, взятая при помощи цистоскопа при гистологическом исследовании, необходима для определения характера воспалительного процесса и дифференцирования папилломы.
Тазовая флебография, при которой в область лобковой кости в костный мозг вводят контрастное вещество, позволяет установить степень внедрения опухоли в стенку мочевого органа и наличие метастазов. Этот метод показал себя на 20% эффективнее обычной цистоскопии.
Методом ультразвукового исследования и компьютерной томографией удается обнаружить папилломы в мочевом пузыре, которые достигли одного и более сантиметров в диаметре. Поэтому для определения заболевания на более ранних стадиях лучше выбрать цистоскопию. Врач-уролог методом пальпации может обнаружить папилломы в мочевом пузыре, в случае их глубокого врастания в стенки органа и достаточно большую локализацию.
Переходно-клеточная папиллома представляет собой новообразования, структура которых отличается измененными клетками эпителия стенок мочевого органа. Опухоли светло-розового или ярко-красного цвета, ворсинки мягкие на длинных ножках. В некоторых случаях наросты имеют совсем близкое расположение со слизистой оболочкой за счет широкого уплотненного основания. Многослойный эпителий покрывает ворсинки сверху.
Переходно-клеточный вид папилломы представляет опасность своей тенденцией к перерождению клеток в злокачественные образования. Поэтому важно своевременно диагностировать заболевание и регулярно (один раз в три месяца) проходить обследования, после начального курса лечения до полного выздоровления. Однако, свойство папиллом мочевого пузыря после их удаления, появляться вновь, но уже на других участках стенок органа, приводит к необходимости прохождения диагностических процедур, минимум один раз в три года.
Лечение папилломы мочевого пузыря
 Врач – уролог, после проведения необходимых исследований и установления стадии и характера заболевания, назначает индивидуально подобранную терапию.
Врач – уролог, после проведения необходимых исследований и установления стадии и характера заболевания, назначает индивидуально подобранную терапию.
Эндоскопическую операцию электрорезекции пораженных участков мочевого пузыря проводят в случаях, когда новообразования еще не вросли в мышечный слой органа. При прорастании папиллом в мышечные ткани мочевого пузыря применяют лучевую терапию или хирургическое вмешательство.
Трансуретальная резекция проводится, в случаях поражения уретры новообразованиями. В этих случаях на несколько дней больному ставят катетер. В случае поражения глубоких слоев стенок мочевого пузыря иссекают видоизмененные участки.
Цистэктомия применяется в запущенных случаях, требующих удаления органа целиком, когда подтверждается злокачественный характер опухоли. Удаленный орган заменяют фрагментом толстого или тонкого кишечника.
Лучевая терапия применяется с целью подавления роста патологических клеток и уменьшения размеров опухоли. Очень часто при использовании этого метода появляется возможность полностью удалить новообразования, не прибегая к более радикальным методам.
Антибактериальные и противовирусные препараты в обязательном порядке входят в комплексное лечение папилломы мочевого пузыря при любом применяемом методе лечения.
Важным условием скорейшего выздоровления является отказ от вредных привычек и поддерживающие оздоровительные процедуры.
Источник
Доброкачественные новообразования (папилломы) мочевого пузыря занимают около 1% от всех заболеваний данной локализации. Длительное время они могут никак не проявлять себя клинически. В редких случаях приводят к нарушению мочеиспускания и изменению нормального состава мочи. Несмотря на невысокую распространенность и отсутствие симптоматики со стороны мочевыводящих путей, папилломатозные выросты могут представлять серьёзную опасность из-за имеющегося риска трансформации в злокачественную опухоль.
Онкогенный потенциал папиллом различен и зависит от множества внешних и внутренних факторов. Правильная тактика заключается в обязательном удалении обнаруженных во время обследования доброкачественных новообразований мочевого пузыря и последующем проведении профилактических осмотров пациента.
Общая информация
Нормальная слизистая оболочка мочевого пузыря покрыта многослойным эпителием из плоских клеток. Количество слоев может быть от 3 до 6. Поверхностно расположенные клетки являются крупными и секретируют большое количество муцина, подобно железистому эпителию. Такие особенности слизистого покрова мочевого пузыря привели к появлению терминов «переходный эпителий» или «уротелий» в отношении эпителиальной выстилки органа.
Папиллома по своему строению представляет собой вырост на слизистой оболочке мочевого пузыря, исходящий из клеток эпителиального слоя. Она может иметь различную форму, но чаще всего представлена одиночным узловым образованием, расположенным на широком основании или тонкой ножке, идущей к поверхности слизистой. Сверху доброкачественное новообразование покрыто нормальным уротелием.
Все папилломатозные выросты относят к доброкачественным новообразованиям, имеющим онкогенный потенциал различной степени. Риск трансформации в злокачественную опухоль зависит от множества факторов: длительное воздействие неблагоприятных факторов (канцерогены химического происхождения, ионизирующее излучение), нарушение уродинамики, хронические воспалительные процессы в стенке пузыря и некоторые другие. При этом в эпителиальном слое происходят изменения, приводящие к нарушению нормального клеточного и тканевого состава – атипия и дисплазия. Выраженность этих процессов напрямую влияет на риск злокачественной трансформации.
Причины
Точные причины появления папиллом мочевого пузыря остаются неизвестными, однако существуют факторы риска, которые увеличивают вероятность развития заболевания. К ним относятся:
- престарелый и старческий возраст;
- снижение местного иммунитета слизистой оболочки;
- хронические воспалительные заболевания мочеполовой системы;
- нарушение пассажа мочи;
- врожденные и приобретенные иммунодефицитные состояния.
В последнее время активно изучается влияние цитопатогенных вирусов на слизистую оболочку мочевого пузыря: папилломавирусная инфекция, вирусы простого герпеса, цитомегаловирусная инфекция, вирус Эпштейна-Барр. Присутствие данных возбудителей в организме длительное время остается незамеченным, они выявляют себя при стойком снижении иммунной сопротивляемости организма, одним из проявлений которых может являться усиление тканевой пролиферации и рост новообразований.
Виды
В подавляющем большинстве случаев доброкачественные эпителиальные выросты представлены двумя типами: переходно-клеточным и плоскоклеточным. Переходно-клеточная (уротелиальная) папиллома составляет до 4% от всех новообразований мочевого пузыря. Она представляет собой сосочковое разрастание с рыхлой соединительной тканью, внутри которой имеются мельчайшие кровеносные сосуды. Покрыто новообразование уротелием, выстилающим поверхность всего органа изнутри. Встречается уротелиальная папиллома у пациентов старше 50 лет. Она имеет крайне низкий риск рецидива и озлокачествления. Новообразование чаще всего представлено изолированными эпителиальными выростами на тонкой ножке или широком плоском основании, но может иметь и диффузный (рассыпной) характер расположения.
Один из ее морфологических вариантов – папиллома погружного типа. Она обладает теми же гистологическими характеристиками, но располагается иначе. Рост новообразования происходит преимущественно в толщу слизистой оболочки. Таким образом, основная часть папилломы глубоко прорастает в стенку мочевого пузыря, а в просвете органа расположен лишь небольшой экзофитный компонент. Встречается папиллома погружного типа менее, чем в 1% случаев и обычно наблюдается у пациентов старше 65-70 лет. Она характеризуется медленным ростом и доброкачественным клиническим течением, редко подвергается злокачественной трансформации. Большинство таких новообразований одиночные, локализуются в области шейки или треугольника Льето мочевого пузыря.
Плоскоклеточная папиллома – новообразование, в отношении которого до сих пор имеется множество разногласий со стороны клиницистов и исследователей. В ряде случаев доброкачественный эпителиальный вырост имеет высокий онкогенный потенциал. Истинная доброкачественная плоскоклеточная папиллома встречается в 2-3% случаев. Она имеет вид одиночной нежной ворсины, выступающей в просвет пузыря. Покрыт вырост неизмененным уротелием, который содержит не более 6 слоев клеток. О высоком риске злокачественной трансформации говорят в том случае, когда увеличивается количество слоев в эпителиальном пласте и появляется клеточная атипия.
Возможные симптомы
Единичные и небольшие полипы могут никак не проявлять себя клинически и длительное время растут в просвет мочевого пузыря. В некоторых случаях возможно появление дизурического синдрома – комплекса симптомов, связанного с нарушением мочеиспускания. К ним относятся:
- субъективный дискомфорт во время и после мочеиспускания;
- ощущение неполного опорожнения мочевого пузыря;
- рези при мочеиспускании.
Большие папилломы погружного типа могут стать причиной гематурии – появления крови в моче. Как правило, наблюдается микрогематурия (выявляется только лабораторно по наличию эритроцитов в моче), но иногда встречается и макрогематурия – примесь крови, определяемая визуально. Моча при этом имеет багрово-алый оттенок.
Диагностика и лечение
Из-за скудной клинической симптоматики доброкачественные новообразования часто становятся случайной диагностической находкой. Лишь небольшая часть пациентов проходит обследование в связи с появлением дизурии или гематурии. Основное исследование, позволяющее выявить папилломатозные выросты – цистоскопия. Метод подразумевает осмотр слизистой выстилки мочевого пузыря при помощи эндоскопического оборудования (оптическая система и источник света). При выявлении папилломы врач определяет ее локализацию, размеры, тип основания, поверхность выстилки. На этом этапе эндоскопист может лишь предположить вид папилломы исходя из своего клинического опыта. Для достоверного определения клеточного и тканевого строения необходимо провести забор биопсийного материала и отправить его на гистологическое исследование. Врач-патоморфолог детально изучает тонкие срезы папилломы под микроскопом и выносит окончательное заключение.
Как правило, в клинической практике диагностическая цистоскопия сразу же переходит в лечебную – обнаруженное новообразование удаляется, а в месте повреждения слизистой оболочки проводится эндоскопический гемостаз (профилактика кровотечения). Полученный папилломатозный вырост сразу отправляется на гистологическое исследование.
Вспомогательную роль в диагностике играют контрастные рентгенологические исследования и УЗИ мочевыводящих путей, методы компьютерной и магнитно-резонансной томографии. В обязательный минимум обследования входят анализы крови и мочи, при необходимости лечащий врач может назначить мазки из уретры и влагалища, а также расширенные исследования мочи (по Каковскому-Аддису, Нечипоренко, посев на микрофлору и другие).
Дальнейшая тактика
Цистоскопия – амбулаторная манипуляция, поэтому пациент может в тот же день вернуться к привычному образу жизни. В течение 1-3 дней после эндоскопического исследования возможно учащение мочеиспускания и появление неприятных ощущений в виде резей. Это связано с непосредственной травматизацией чувствительной слизистой оболочки уретры и мочевого пузыря во время процедуры. Слизистые покровы обладают высокой регенераторной способностью и быстро заживают самостоятельно. В течение первых суток после удаления полипов возможно появление незначительной примеси крови в моче или слизисто-кровянистого отделяемого из уретры.
После полипэктомии пациенту рекомендуется планово проходить медицинское обследование. Его кратность определяется лечащим врачом. Как правило, после цистоскопии врач назначает пациенту контрольное исследование крови и мочи. Через 6-12 месяцев следует пройти повторное эндоскопическое исследование, чтобы исключить рецидивы и оценить состояние слизистой мочевого пузыря.
Источник
