Открытые травмы мочевого пузыря
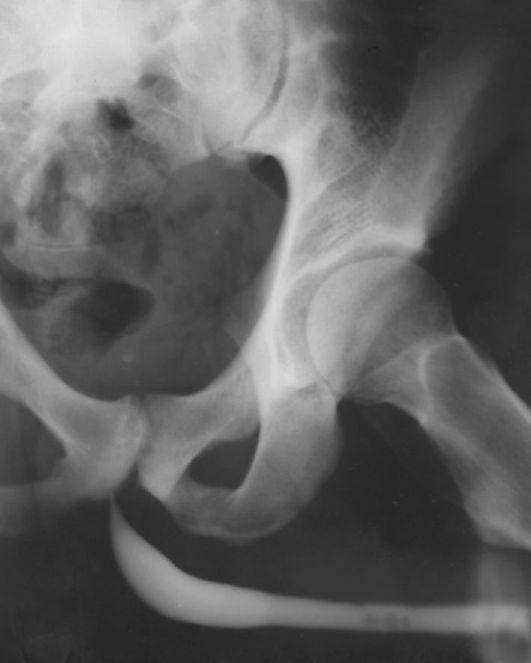
Травма мочевого пузыря – это нарушение целостности стенки органа, вызванное механической травмой, воздействием химических веществ, редко – давлением мочи при некоторых заболеваниях. Проявляется болью в животе, припухлостью и синюшностью кожи над лоном, учащенными ложными позывами к мочеиспусканию, снижением или отсутствием диуреза, макрогематурией, подтеканием мочи из раневого отверстия, нарастанием симптоматики травматического шока. Диагностируется с помощью ретроградной цистографии, катетеризации, УЗИ, КТ, МРТ мочевого пузыря, общего анализа мочи, лапароскопии. В легких случаях возможно консервативное ведение с установкой катетера, при внутрибрюшинных и крупных внебрюшинных разрывах выполняется реконструктивная пластика органа.
Общие сведения
В структуре общего травматизма механические повреждения мочевого пузыря составляют от 0,4 до 15% (в России – от 1 до 7%). В последние годы отмечается более частое травмирование органа, что связано с усилением интенсивности транспортного сообщения, износом автопарка, увеличением количества тяжелых техногенных катастроф и локальных военных конфликтов.
Пик травматизации наблюдается в 21-50-летнем возрасте, около 75% пострадавших – мужчины. Особенностью травм является преимущественно сочетанный характер поражения (в 100% открытых ранений и в 85% тупых травм кроме мочевого пузыря повреждаются кости таза, позвоночник, другие органы). Актуальность своевременной диагностики и экстренных лечебных мероприятий обусловлена неблагоприятным прогнозом – в соответствии с оценочными шкалами 31,4% пострадавших относятся к категории тяжелых, 49,2% – крайне тяжелых больных, уровень смертности превышает 25%.
Травма мочевого пузыря
Причины
У большинства пациентов травматическое повреждение мочевого пузыря связано с воздействием на его стенку внешних механических факторов различного происхождения. В редких случаях травма обусловлена влиянием агрессивных химических веществ, инсталлированных в мочевой пузырь, или наличием заболеваний, препятствующих мочеиспусканию. Причинами травм являются:
- Дорожно-транспортные происшествия. Более чем в четверти случаев мочевой пузырь травмируется во время ДТП. Повреждение возникает при прямом ударе в проекцию органа, сильном сдавлении в транспортном средстве, ранении осколками тазовых костей, конструктивными элементами автомобиля, предметами окружающей среды.
- Ятрогенные факторы. 22-23% пациентов получают травму во время медицинских манипуляций. Стенка органа может повреждаться при его катетеризации, бужировании уретры, выполнении операций – трансуретральных вмешательств, кесарева сечения, экстирпации матки, миомэктомии, аденомэктомии, резекции толстой кишки и др.
- Бытовой и производственный травматизм. В 10% случаев повреждение происходит из-за падения с высоты на твердый предмет. При наличии предпосылок (переполнении мочой, рубцовых изменениях и др.) возможен разрыв органа из-за резкого сотрясения тела при прыжке. У 4,2% пострадавших травма возникает под действием производственных факторов.
- Насильственные действия. Целостность мочевого пузыря может нарушаться при тупых ударах в живот, ранении ножом или другими острыми предметами в драках, при криминальных абортах. В военное время в 3-4 раза увеличивается количество огнестрельных травм и открытых ранений органа осколками взрывных боеприпасов.
- Урологические заболевания. Крайне редко самопроизвольный разрыв мочевого пузыря отмечается у пациентов, которые страдают заболеваниями, нарушающими мочеиспускание, – аденомой и раком простаты, стенозом уровезикальной шейки, стриктурами уретры. Чаще урологическая патология играет роль предрасполагающего фактора, усиливая растяжение органа.
Риск возникновения наиболее тяжелых повреждений – частичных или полных разрывов – зависит не только от силы травматического воздействия, но и от места его приложения, направления, внезапности. Вероятность получения травмы существенно возрастает при алкогольном опьянении, которое способствует переполнению мочевого пузыря из-за притупления позывов к мочеиспусканию и провоцирует травмоопасное поведение. Предполагающими факторами также являются опухолевые поражения, фиброзные изменения стенки органа после перенесенных операций, лучевой терапии, воспалительных заболеваний.
Патогенез
Механизм травмы мочевого пузыря зависит от типа факторов, вызвавших повреждение. При тупом ударе в надлобковую область, противоударе о крестец, сдавлении резко повышается внутрипузырное давление, усиливается нагрузка на мочепузырную стенку. Возникновение гидродинамического эффекта способствует внутрибрюшинному разрыву органа на участке наименее развитой мускулатуры (обычно по задней стенке пузыря возле его верхушки).
Рана обычно рваная, с неровными краями. При меньшей силе механического воздействия удар вызывает закрытые повреждения (ушибы, кровоизлияния в стенку). Аналогичный патогенез характерен при наличии урологических заболеваний с нарушением пассажа мочи. Значительное смещение пузыря при механических травмах приводит к резкому натяжению поддерживающих боковых и пузырно-простатических связок с внебрюшинным разрывом мягко-эластичной стенки органа. Сильный удар способен вызвать разрыв связок, мочепузырных кровеносных сосудов, отрыв шейки.
При закрытых и открытых повреждениях везикальных оболочек острыми предметами, инструментами, осколками костей происходит поверхностное, глубокое надсечение или сквозное рассечение стенки. Рана при этом обычно линейная. Сочетание с гидродинамическим ударом при огнестрельных и оскольчатых ранениях приводит к дополнительным радиальным надрывам круглого раневого отверстия.
Классификация
Критериями систематизации травматических повреждений являются степень тяжести, возможное сообщение с окружающей средой, расположение разрыва по отношению к брюшине, сочетание с травмами других органов. Такой подход позволяет спрогнозировать течение патологического процесса и вероятные осложнения, выбрать оптимальную тактику ведения пациента. В зависимости от тяжести повреждения мочепузырной стенки травмы могут быть глухими (ушиб, поверхностное ранение наружной оболочки, надрыв слизистой) или сквозными (полный разрыв, отрыв шейки). В свою очередь, сквозные повреждения разделяют на три группы:
- Интраперитонеальные разрывы. Наблюдаются более чем у 60% пострадавших. Обычно обусловлены прямыми ударами в переполненный мочевой пузырь. Из-за истечения мочи в брюшную полость быстро осложняются перитонитом.
- Экстраперитонеальные разрывы. Возникают в 28% случаев. Чаще провоцируются избыточным натяжением поддерживающего связочного аппарата. Травмированный мочевой пузырь не сообщается с брюшной полостью, моча истекает в малый таз.
- Комбинированные разрывы. Наблюдаются у 10% пострадавших. Множественное повреждение стенки органа обычно сочетается с переломами тазовых костей. Сообщение между мочевым пузырем, брюшной и тазовой полостями обуславливает особую тяжесть патологии.
До 90% травм мирного времени являются закрытыми, благодаря сохранению целостности кожи поврежденный мочевой пузырь не сообщается с внешней средой. В военный период, при насильственных действиях с использованием холодного и огнестрельного оружия возрастает частота открытых травм, при которых нарушается целостность кожи, возникает сообщение между оболочками или полостью органа и окружающей средой. По наблюдениям специалистов в сферах травматологии и клинической урологии, сочетанные повреждения превалируют над изолированными. У 40-42% пациентов выявляются переломы костей таза, у 4-10% – разрывы кишечника, у 8-10% – травмы других внутренних органов.
Симптомы
Важная клиническая особенность данного повреждения – частое преобладание общей симптоматики над локальной. Из-за выраженного болевого синдрома и кровотечения у пострадавших нарастают признаки гемодинамических нарушений, у 20,3% наблюдается травматический шок: снижается уровень АД, ускоряется частота сердечных сокращений, кожные покровы бледнеют, покрываются липким холодным потом, возникает слабость, головокружение, оглушенность, спутанность, а затем и потеря сознания.
Из-за раздражения брюшины мочой пациенты с интраперитонеальными разрывами ощущают интенсивную боль в надлонной области, в нижней части брюшной полости, которая впоследствии распространяется на весь живот, сопровождается тошнотой, рвотой, задержкой газов и стула, напряжением брюшной мускулатуры. Специфические симптомы травмы мочепузырной стенки – боль и локальные изменения области повреждения, дизурия. При открытых ранениях на передней стенке живота, реже – в зоне промежности выявляется зияющая рана, из которой может истекать моча.
Для закрытых внебрюшинных травм характерно образование болезненной припухлости над лобком, в паху, синюшный цвет кожных покровов из-за их пропитывания кровью. Пострадавшие испытывают частые ложные позывы к мочеиспусканию со значительным уменьшением либо полным отсутствием диуреза, выделением капель крови из мочеиспускательного отверстия. При сохранении мочевыделения у пациентов с надрывами слизистой моча окрашена кровью.
Осложнения
Летальность при травматических повреждениях мочевого пузыря, особенно открытых и сочетанных, достигает 25% и более. Причинами смерти обычно являются запущенные формы перитонита, болевой, инфекционно-токсический, геморрагический шок, сепсис. Сквозные травмы стенки мочевого пузыря быстро осложняются вовлечением в процесс других органов. Анатомические особенности паравезикальной, забрюшинной клетчатки, фасциальных пространств способствуют мочевой инфильтрации, распространению затеков, образованию урогематом.
При внутрибрюшинном разрыве возникает уроасцит. Вторичное инфицирование приводит к формированию абсцессов, флегмон. У 28,3% пациентов развивается мочевой перитонит, у 8,1% – уросепсис. Восходящее распространение инфекции провоцирует начало острого пиелонефрита. В 30% случаев при сочетании травмы пузыря с повреждениями других органов наблюдается ДВС-синдром. В отдаленном периоде у больных иногда формируются мочевые свищи, наблюдается недержание мочи.
Диагностика
С учетом серьезности прогноза всем пациентам с подозрением на травму мочевого пузыря назначают комплексное обследование, позволяющее выявить разрывы мочепузырной стенки, определить их особенности и количество, обнаружить возможное повреждение смежных органов. Рекомендованными методами лабораторной и инструментальной диагностики являются:
- Общий анализ мочи. Исследование удается провести только при сохраненном мочеиспускании. Объем разовой порции зачастую уменьшен. В анализе в большом количестве присутствуют эритроциты, подтверждающие наличие кровотечения.
- УЗИ. По данным эхографии мочевого пузыря, орган обычно уменьшен в объеме, рядом с ним определяются скопления крови. Исследование дополняют УЗИ почек, при проведении которого обнаруживаются признаки постренального нарушения оттока мочи, и УЗИ брюшной полости для выявления свободной жидкости.
- Рентген. Ретроградная цистография считается «золотым стандартом» диагностики этого вида травм. Разрывы органа проявляются затеками рентгеноконтрастного вещества в пузырно-прямокишечную ямку, околопузырную клетчатку, область крыльев подвздошной кости, полость брюшины.
- Томография мочевого пузыря. С помощью КТ удаётся получить трехмерное изображение поврежденного органа, в ходе МРТ он изучается послойно. Результаты томографии позволяют точно оценить повреждения, объем урогематом, выявить сочетанные травмы.
- Диагностическая лапароскопия. Осмотр мочевого пузыря через лапароскоп дает возможность определить особенности травмированной стенки, обнаружить затеки мочи, крови. При выполнении лапароскопии визуализируются повреждения соседних органов.
Большое диагностическое значение играет катетеризация мочевого пузыря, дополненная вливанием в него жидкости (проба Зельдовича). О наличии разрывов свидетельствует отсутствие мочевыделения через катетер или поступление небольшого количества мочи с кровью. Жидкость, введенная в травмированный орган, обратно выделяется слабой струей и не в полном объеме. При интраперитонеальных разрывах возможно отхождение в 2-3 раза большего объема жидкости, что обусловлено проникновением катетера в брюшную полость и выделением ранее попавшей в нее мочи.
Экскреторную урографию назначают с осторожностью, чтобы не спровоцировать развитие контраст-индуцированной нефропатии на фоне шоковых изменений гемодинамики. Цистоскопия обычно не проводится из-за риска занесения инфекции. В общем анализе крови определяются признаки анемии – эритропения, снижение уровня гемоглобина, возможен умеренный лейкоцитоз и повышение СОЭ.
Дифференциальная диагностика проводится с повреждением заднего отдела уретры, травмами печени, селезенки, различных отделов кишечника, разрывами сосудов брыжейки. Кроме врача-уролога пациента осматривает травматолог, хирург, анестезиолог-реаниматолог, терапевт, по показаниям – проктолог, гинеколог, кардиолог, гастроэнтеролог, невропатолог, нейрохирург.
Лечение травмы мочевого пузыря
Пострадавшего срочно госпитализируют в травматологическое или урологическое отделение, переводят на строгий постельный режим. Консервативное ведение в виде катетеризации (обычно на 3-5 суток до прекращения макрогематурии) возможно только при контузии мочевого пузыря, надрывах слизистой при грубых медицинских манипуляциях, небольших экстраперитонеальных разрывах с сохраненной уровезикальной шейкой. Остальным пострадавшим показано экстренное проведение реконструктивного хирургического вмешательства с дренированием брюшной или тазовой полостей.
На этапе предоперационной подготовки назначаются гемостатические, антибактериальные, противовоспалительные, анальгезирующие препараты, средства для стабилизации гемодинамики. Объем операции зависит от особенностей повреждения. При внутрибрюшинных разрывах мочевой пузырь перед ушиванием раны экстраперитонизируют для прекращения подтекания мочи и проведения полноценной ревизии, после реконструкции поврежденного органа брюшную полость в обязательном порядке санируют.
Внебрюшинные повреждения ушивают без экстраперитонизации. Вне зависимости от типа травмы после восстановления целостности стенки мужчинам накладывают эпицистостому , женщинам устанавливают уретральный катетер. Брюшную или тазовую полость дренируют. После операции продолжают введение антибиотиков, анальгетиков, противошоковую инфузионную терапию.
Прогноз и профилактика
Нарушения целостности стенок мочевого пузыря обоснованно считаются тяжелыми, прогностически неблагоприятными травмами. Соблюдение алгоритма хирургического лечения больных обеспечивает достоверное снижение частоты осложнений даже при тяжелых повреждениях. Профилактика направлена на создание безопасных производственных условий, соблюдение правил дорожного движения, выполнение требований безопасности при занятиях травмоопасными хобби и видами спорта, отказ от злоупотребления алкоголем. Для уменьшения предпосылок к травматизму пациентам с диагностированными заболеваниями простаты, уретры, мочевого пузыря рекомендуется регулярное наблюдение и лечение у уролога.
Источник
В мирное время огнестрельные ранения мочевого пузыря наблюдаются очень редко. Чаще встречаются резаные и колотые раны, а также повреждения мочевого пузыря во время оперативных вмешательств (при кесаревом сечении, операциях на матке и придатках и др.).
Ранение мочевого пузыря может произойти через переднюю стенку живота, промежность, прямую кишку и влагалище. Виды и механизмы открытого повреждения мочевого пузыря определяются видом и зоной ранящего предмета и степенью наполнения мочевого пузыря в момент ранения.
Открытые повреждения мочевого пузыря делят на внутрибрюшинные, внебрюшинные и смешанные; касательные, сквозные и слепые.
При открытых повреждениях чаще наблюдаются сочетания ранений мочевого пузыря и органов брюшной полости.
Основные признаки открытого повреждения мочевого пузыря – нарушение акта мочеиспускания и гематурия. Моча обычно в первые часы и дни выделяется из раневого канала, но этот признак наблюдается не у всех пострадавших. Открытые повреждения мочевого пузыря часто осложняются флегмоной таза и уросепсисом.
Диагностика открытых повреждений мочевого пузыря основывается на клинической картине (безрезультатных позывах на мочеиспускание, гематурии), притуплении перкуторного звука в подвздошно-паховых областях при внебрюшинном ранении или по ходу боковых каналов живота при внутрибрюшинном ранении, а также на локализации ранения и направлении раневого канала. Большую диагностическую ценность имеет ретроградная цистография.
При ранениях мочевого пузыря показано неотложное оперативное лечение. Характер оперативных вмешательств тот же, что и при закрытых повреждениях мочевого пузыря. Рану зашивают двухрядным швом, а пузырь дренируют наложением надлобкового свища.
При внебрюшинных ранениях обязательно дренируют околопузырное пространство по Буяльскому-Мак-Уортеру.
При внутрибрюшинном ранении мочевого пузыря выполняют лапаротомию, дренирование органов брюшной полости, ушивают рану мочевого пузыря с дренированием его через эпицистостому, при наличии перитонита дополнительно дренируют брюшную полость.
Прогноз более благоприятный при своевременном оказании помощи.
12.4. Повреждения мочеиспускательного канала
Среди повреждений органов мочеполовой системы у мужчин травма мочеиспускательного канала занимает первое место и часто сочетается с переломом костей таза. У женщин такие травмы наблюдаются крайне редко.
Различают изолированные и сочетанные, а также закрытые (подкожные) и открытые повреждения мочеиспускательного канала.
Закрытыми называют повреждения мочеиспускательного канала без нарушения целостности кожного покрова. При сочетанных повреждениях одновременно с мочеиспускательным каналом может нарушаться целостность костей таза, прямой кишки, полового члена или других соседних тканей и органов. Иногда происходит отрыв мочеиспускательного канала от шейки мочевого пузыря.
Повреждения мочеиспускательного канала у мужчин, как правило, локализуются в перепончатой и предстательной частях, иногда в губчатой части.
Причиной повреждения мочеиспускательного канала служат различные механические воздействия; первое место занимают переломы костей таза (повреждаются перепончатая и реже предстательная части). При падении промежностью на твердый предмет, ударе в область промежности обычно повреждается губчатая часть мочеиспускательного канала.
К закрытым повреждениям мочеиспускательного канала относят и так называемый ложный ход. Это инструментальное повреждение стенки мочеиспускательного канала с образованием в парауретральном пространстве дополнительного хода. Ложные ходы возникают вследствие грубого проведения инструмента (катетера, бужа, уретроскопа, цистоскопа); они могут образовываться в любом участке уретры, но чаще – в губчатой и перепончатой ее частях.
Открытые повреждения мочеиспускательного канала подразделяют на колотые, резаные, рваные, укушенные и огнестрельные. Колотые раны локализуются преимущественно в промежностном (т. е. фиксированном) отделе мочеиспускательного канала. При этом довольно часто повреждаются мочевой пузырь, прямая кишка и прилежащие мягкие ткани. Резаные раны чаще локализуются в губчатой части мочеиспускательного канала и обычно сопровождаются травмой пещеристых тел, а иногда и органов мошонки. Рваные и укушенные раны мочеиспускательного канала встречаются редко, они локализуются в его губчатой части и всегда сочетаются с повреждением полового члена.
Повреждения мочеиспускательного канала у женщин могут быть следствием родовой и хирургической травм.
Клиническое течение повреждений мочеиспускательного канала зависит от локализации и характера травмы. Патогномоничные симптомы – местная боль, задержка мочеиспускания, уретроррагия, гематома (или урогематома) в области промежности. Боль в области мочеиспускательного канала при повреждениях появляется сразу после травмы, усиливается при попытке мочеиспускания и становится особенно интенсивной при проникновении мочи в поврежденные ткани.
Задержка мочеиспускания может быть вызвана как смещением концов мочеиспускательного канала при полном разрыве, так и сдавлением его просвета гематомой или урогематомой, а также закупоркой сгустком крови.
У некоторых больных наблюдается лишь затруднение при мочеиспускании, струя мочи при этом истончена.
Уретроррагия более выражена при повреждении переднего отдела мочеиспускательного канала. Она может быть весьма незначительной и кратковременной.
При непроникающих разрывах мочеиспускательного канала кровь изливается в парауретральные ткани и образуется гематома, а при одновременном затекании мочи – урогематома. При разрывах заднего отдела мочеиспускательного канала мочой инфильтрируется тазовая клетчатка. Излившаяся в клетчатку моча приводит к некрозу тканей, а присоединение инфекции – к флегмоне. Гематома или урогематома распространяется на мошонку, а иногда и на внутреннюю поверхность бедер, при этом кожа мошонки и промежности приобретает сине-багровый цвет.
Тяжесть состояния пациента при сочетанных повреждениях мочеиспускательного канала зависит от вида перелома костей таза, степени повреждения прямой кишки и других органов, кровопотери и распространенности мочевого затека.
Диагностика повреждений мочеиспускательного канала при наличии характерных симптомов не представляет трудностей. При осмотре обращают внимание на выделение крови из наружного отверстия мочеиспускательного канала. Пальпацией определяют переполнение мочевого пузыря и мочевую инфильтрацию тканей наружных половых органов. Пальцевое ректальное исследование при повреждении заднего отдела мочеиспускательного канала позволяет определить припухлость в области предстательной железы, а надавливание на нее пальцем вызывает выделение крови из наружного отдела уретры.
Основной метод распознавания повреждений уретры – уретрография, которая позволяет установить степень, характер и локализацию повреждения, выявить затекание рентгеноконтрастного вещества в парауретральные ткани (рис. 12.6).
Лечебная тактика при повреждениях мочеиспускательного канала зависит от характера травмы.
Непроникающие разрывы лечат консервативно: назначают постельный режим, холод на промежность, мочегонные средства и антибактериальные препараты. При задержке мочеиспускания прибегают к капиллярной пункции или постоянной катетеризации мочевого пузыря в течение 2-5 дней. При проникающих разрывах обязательно отводят мочу путем эпицистостомии, урогематому вскрывают и дренируют.

Рис. 12.6. Восходящая уретроцистограмма. Разрыв мочеиспускательного канала
При небольших переломах костей таза без смещения, удовлетворительном состоянии пострадавшего, ранней госпитализации (до 6 ч с момента травмы) и при отсутствии значительной мочевой инфильтрации и парауретральной гематомы одновременно с эпицистостомией выполняют первичный уретеро-уретероанастомоз (первичный шов уретры). Операцию проводят промежностным доступом; иссекают поврежденные ткани уретры и сшивают ее конец в конец. Во время операции для нахождения места разрыва через мочевой пузырь в уретру вводят буж. Если же первичная пластика не может быть выполнена, то прибегают только к эпицистостомии, а восстановительную операцию проводят не ранее, чем через 2-3 мес после травмы.
При крайне тяжелом состоянии пострадавшего временно можно ограничиться троакарной эпицистостомией или капиллярной пункцией мочевого пузыря.
При открытых повреждениях мочеиспускательного канала проводят эпицистостомию, затем выполняют тщательный гемостаз и первичную хирургическую обработку раны, рассекают и дренируют урогематому и, если нет противопоказаний, проводят первичный уретеро-уретероанастомоз.
В остальных случаях ограничиваются эпицистостомией и дренированием раны после ее обработки. Если мочевая инфильтрация распространяется в клетчатку малого таза, то прибегают к дренированию через запирательное отверстие по Буяльскому-Мак-Уортеру.
Прогноз при травмах мочеиспускательного канала зависит от тяжести и локализации повреждения, своевременности диагностики, интенсивности и объема лечения, тяжести сочетанных повреждений. Наиболее частое позднее осложнение травмы мочеиспускательного канала – стриктура уретры.
Стриктура – стойкое сужение мочеиспускательного канала, вызванное образованием в стенках канала рубцовой ткани и затрудняющее мочеиспускание. Заболевание встречается в основном у мужчин.
Чаще стриктуры мочеиспускательного канала локализуются в перепончатой и предстательной его частях.
Среди причин заболевания на первом месте стоят закрытые и открытые повреждения мочеиспускательного канала, которые сопутствуют перелому костей таза. Второе место по частоте занимают воспалительные стриктуры, развивающиеся после гонорейных и неспецифических уретритов.
Травматические стриктуры и облитерации мочеиспускательного канала формируются через 2-3 недели после травмы, что соответствует срокам созревания рубца при заживлении раны.
Небольшие сужения мочеиспускательного канала клинически долго не проявляются.
Основной симптом стриктуры мочеиспускательного канала – нарушение мочеиспускания: сужение струи мочи, разбрызгивание ее или выделение каплями при сильном натуживании.
Время опорожнения мочевого пузыря удлиняется. Резко выраженная стриктура приводит к появлению остаточной мочи, что сопровождается ощущением неполного опорожнения мочевого пузыря, учащением мочеиспускания и непроизвольным вытеканием мочи.
Распознание стриктуры мочеиспускательного канала не представляет трудностей. Большое значение придают изучению жалоб пациента и анамнеза заболевания. Из объективных методов исследования наибольшее значение имеют бужирование и уретрография, позволяющие определить локализацию, калибр и границы стриктуры (рис. 12.7). Уретроскопию применяют при неясной клинической картине, когда осмотр мочеиспускательного канала необходим для дифференциальной диагностики.
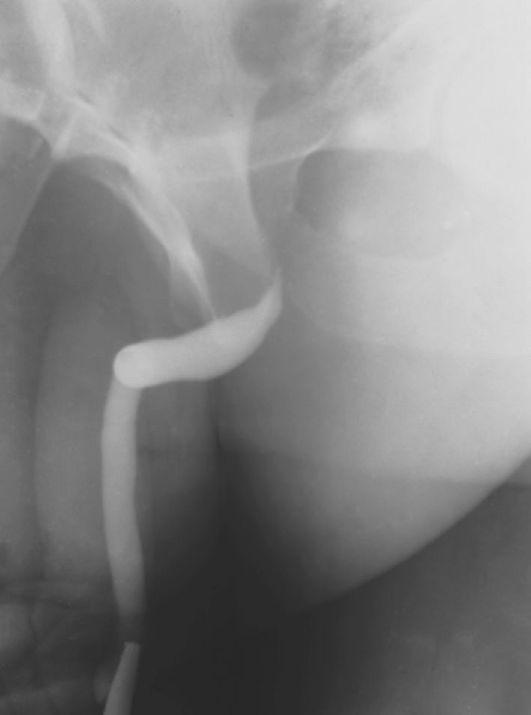
Рис. 12.7. Уретроцистограмма. Травматическая стриктура перепончатого отдела мочеиспускательного канала
Стриктуру мочеиспускательного канала необходимо дифференцировать от заболеваний, для которых характерно нарушенное мочеиспускание: доброкачественной гиперплазии и рака предстательной железы, острого и хронического простатита, камня или опухоли мочеиспускательного канала.
Лечение стриктур уретры включает бужирование и оперативные вмешательства.
Бужированием лечат стриктуры небольшой протяженности, проходимые для бужей. Его проводят осторожно, без всякого насилия.
В мочеиспускательный канал вводят бужи последовательно возрастающего калибра. Однако бужирование не считается радикальным методом лечения стриктур мочеиспускательного канала. Насильственное растяжение рубцовых тканей может привести к их разрыву и последующему прогрессированию рубцового процесса.
При хирургическом лечении стриктур небольшой протяженности (до 2 см) и локализации их в бульбарной части мочеиспускательного канала операцией выбора служит резекция суженного участка с наложением уретеро-уретероанастомоза (операция Б. Н. Хольцова). Мочевой пузырь дренируют посредством эпицистостомии.
При протяженных стриктурах для замещения пораженного участка уретры выполняют лоскутную уретропластику, в частности – буккальную пластику уретры (с использованием эпителия щеки), реже – лингвальную пластику (с использованием участка поверхности языка).
При стриктурах простатической части уретры проводят уретероцистоанастомоз инвагинацией мочеиспускательного канала в шейку мочевого пузыря (операция П. Д. Соловова). В настоящее время наиболее эффективным методом лечения стриктур мочеиспускательного канала является внутренняя оптическая уретеротомия (рассечение рубцовых тканей под визуальным контролем), которая, как правило, выполняется только при стриктурах переднего отдела уретры небольшой протяженности. Другие операции (насильственная туннелизация, формирование уретры на катетере) применяются редко, как правило, в случаях непротяженных стриктур переднего отдела уретры.
После радикальных оперативных вмешательств и внутренней оптической уретеротомии при стриктурах мочеиспускательного канала прогноз благоприятен. Однако необходимо диспансерное наблюдение за этими пациентами.
Источник
