Отделы мочевого пузыря у женщин
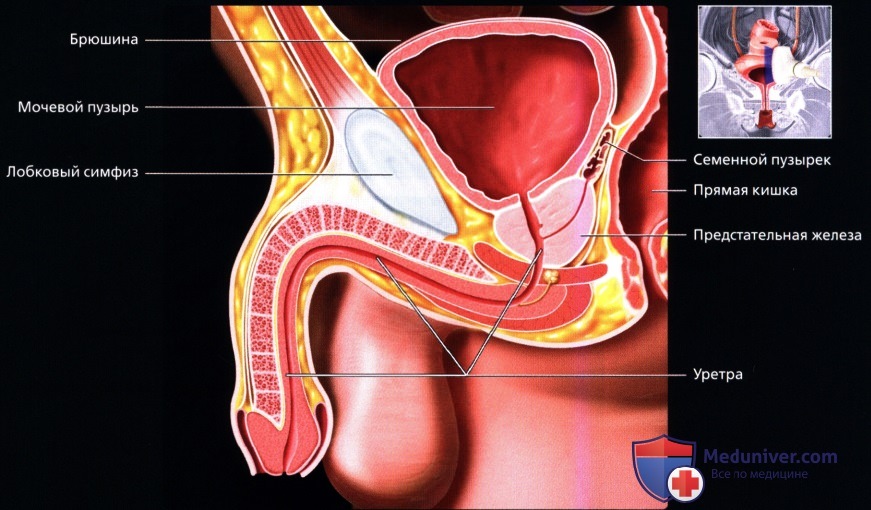
Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
Мочевой пузырь (vesica urinaria) является полым мышечным органом плоскоокруглой формы.
Форма мочевого пузыря и его отношение к соседним органам у взрослой женщины зависят от уровня наполнения, состояния прилежащих органов (наличия патологических изменений, положения матки, беременности и др.), а также от типа конституции, количества предшествовавших родов и пр. Наполненный мочевой пузырь имеет грушевидную форму, опорожненный – блюдцеобразную. У женщин он несколько более расширен в стороны, чем у мужчин, и сдавлен сверху. Все эти условия необходимо учитывать при оценке цистограмм.
Емкость мочевого пузыря составляет в среднем около 500-750 мл, однако она подвержена значительным индивидуальным колебаниям и также зависит от состояния соседних органов (беременная матка, опухоли, различные перенесенные операции на органах малого таза).
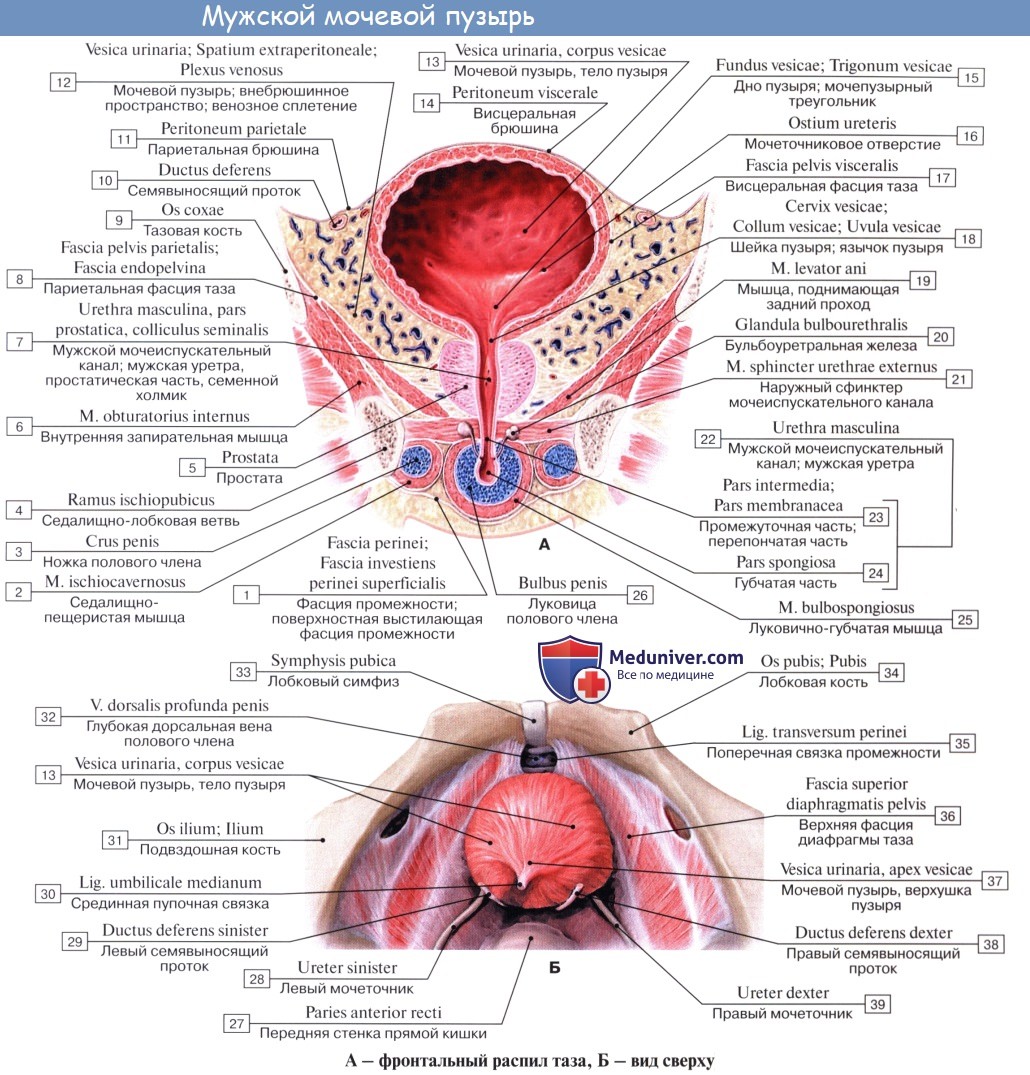
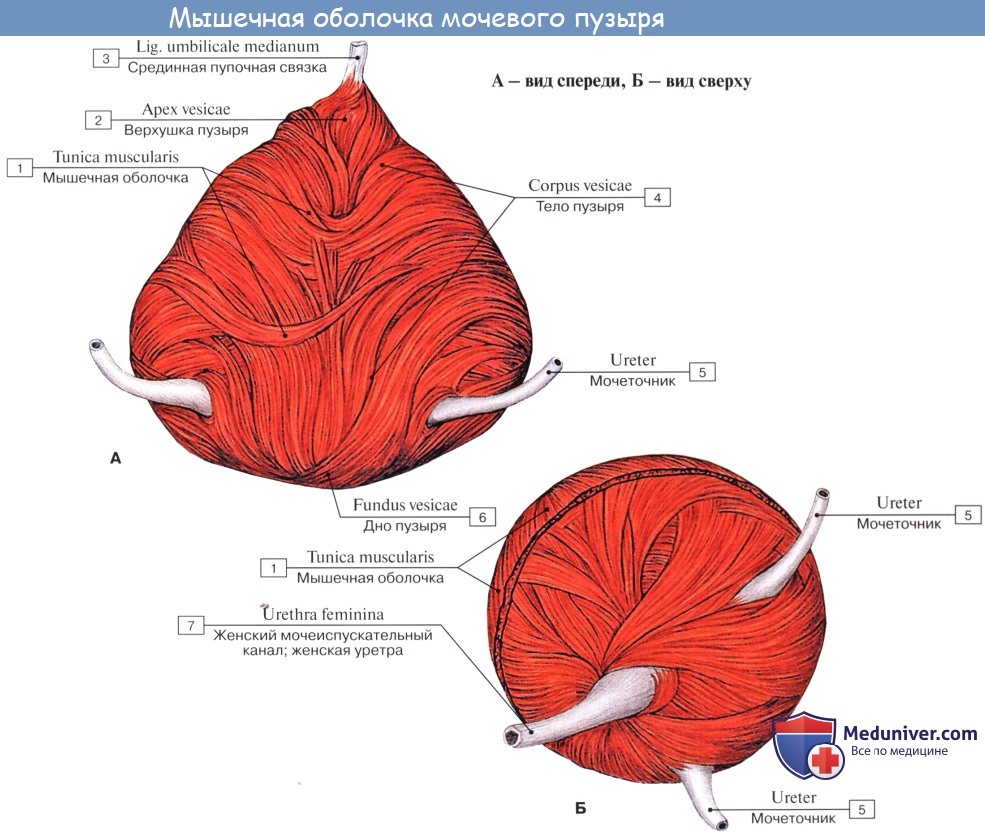
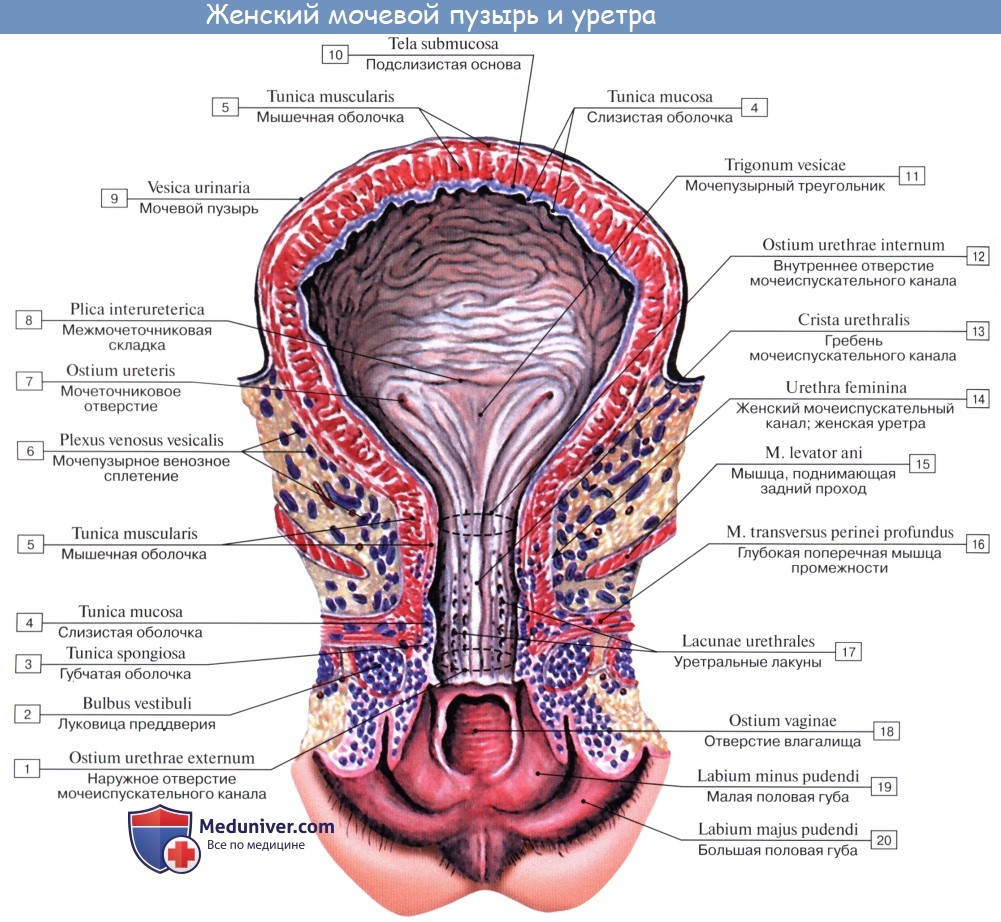
Различают следующие отделы мочевого пузыря: тело, верхушку, дно и шейку. Передневерхняя заостренная часть тела пузыря (corpus vesicae) называется верхушкой (apex vesicae); верхушка мочевого пузыря продолжается далее вверх, по направлению к пупку, в виде фиброзного тяжа (заросшего мочевого протока – urachus), проходящего в срединной пупочной связке. Наименьшую подвижность имеет задненижняя часть пузыря, или дно (fundus vesicae), обращенная к влагалищу; кпереди и книзу дно переходит в шейку мочевого пузыря (cervix vesicae), которая далее продолжается в мочеиспускательный канал. Мочевой пузырь имеет переднюю, заднюю и боковые стенки.
Передняя стенка опорожненного пузыря прилежит к лонному сращению и внутренней поверхности лобковых костей, а при наполненном мочевом пузыре – и к передней брюшной стенке, отделяясь от них позадилобковым клетчаточным пространством с проходящей в нем предпузырной фасцией.
Задняя стенка мочевого пузыря вверху покрыта брюшиной и прилежит к передней поверхности тела матки, а внизу, подбрюшинно – к шейке матки и влагалищу. От шейки матки пузырь отделен выраженным слоем рыхлой клетчатки; от влагалища мочевой пузырь отделен лишь незначительным слоем клетчатки и, таким образом, прочно с ним связан посредством пузырно-влагалищной перегородки (septum vesicovaginale). Боковые стенки мочевого пузыря примыкают к мышцам, поднимающим задний проход, и отделяются от них посредством бокового (пристеночного) клетчаточного пространства таза.
Толщина стенки сокращенного мочевого пузыря может достигать 1,5 см, а растянутого – 2-3 мм. Стенка мочевого пузыря состоит из серозной оболочки, мышечной оболочки, иодсли-зистого слоя и слизистой оболочки.
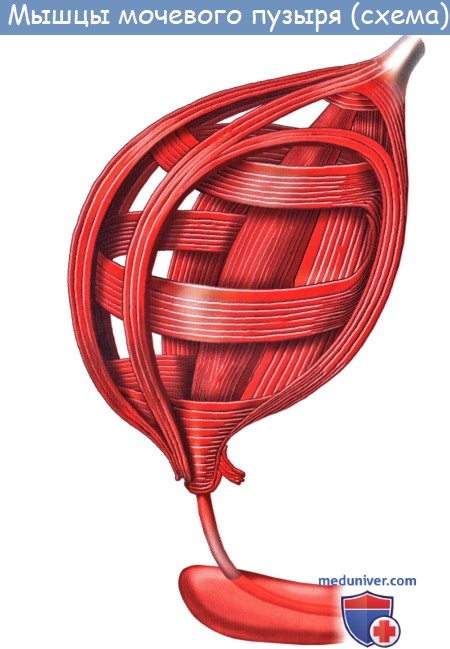
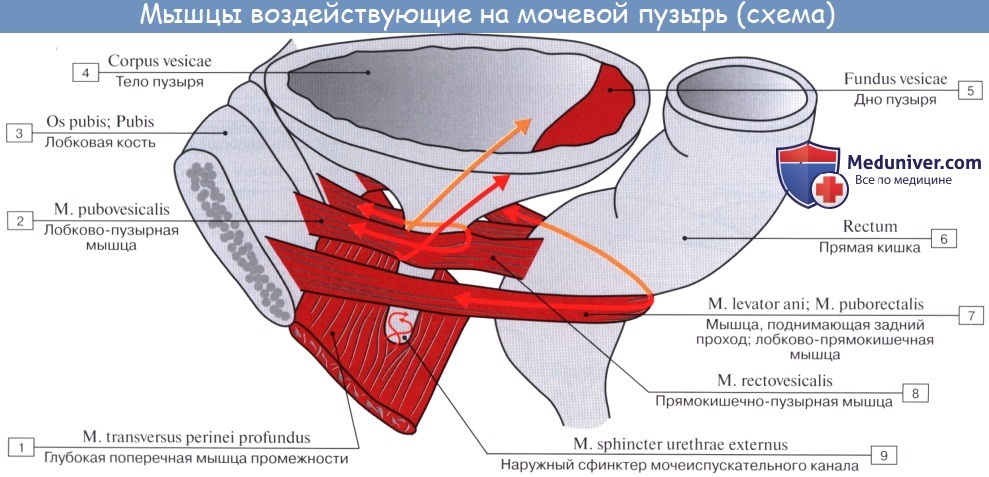
Мышечная оболочка мочевого пузыря (tunica muscularis) состоит из гладких мышечных волокон; в ней различают три переплетающихся между собой слоя: наружный, состоящий преимущественно из продольных волокон; средний – наиболее мощный, циркулярный, образует мышечный жом мочеиспускательного канала (m. sphincter urethrae). Вокруг каждого устья мочеточников за счет этого слоя образуется подобие сфинктеров, препятствующих рефлюксу мочи из мочевого пузыря в мочеточники. Внутренний – самый тонкий, состоит из слабых пучков продольных, косых и поперечных волокон. Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, изгоняющую мочу (m. detrusor urinae).
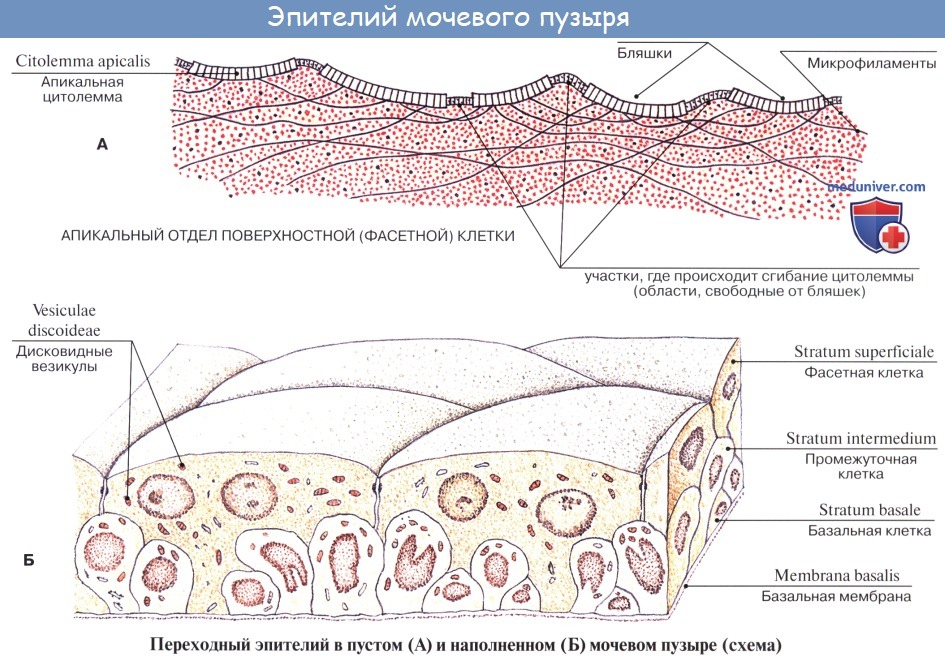
Слизистая оболочка мочевого пузыря (tunica mucosa) отделена от мышечного слоя хорошо развитой подслизистой тканью (tela submucosa), благодаря чему при пустом пузыре слизистая образует многочисленные складки; при растяжении пузыря эти складки расправляются.
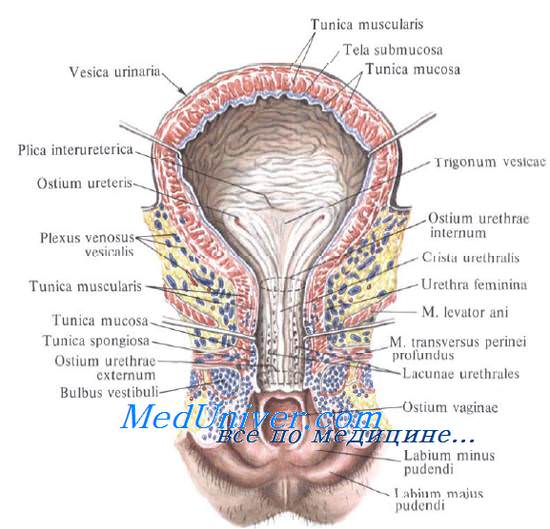
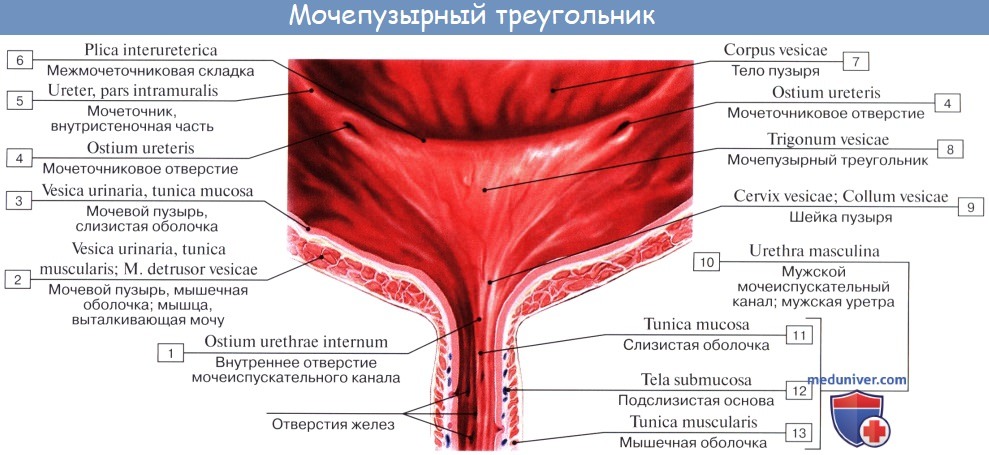
Треугольник мочевого пузыря (trigonum vesicae)1 представляет собой передне-центральную часть дна пузыря и является наиболее фиксированным его отделом. Вершину треугольника образует шейка мочевого пузыря, открывающаяся во внутреннее отверстие мочеиспускательного канала (ostium urethrae internum); верхнебоковые углы треугольника составляют правое и левое устья мочеточников (ostia uTeterum), а основание – межмочеточниковая складка (plica interureterica).
Связочный аппарат мочевого пузыря.
Верхушка мочевого пузыря соединяется с пупком упоминавшейся выше срединной пупочной связкой. Нижняя часть мочевого пузыря фиксирована посредством мышц, поднимающих задний проход, и покрывающей их тазовой фасции. Передняя часть висцеральной фасции, которая фиксирует мочевой пузырь с обеих сторон к стенкам таза, образует боковые лонно-пузырные связки (lig. pubovesicale laterale). Часть висцеральной фасиии таза, расположенную между правой и левой лонно-пузырными связками, выделяют под названием средней лонно-пузырной связки (lig. pubovesicale medium). Последняя, обойдя вокруг мочеиспускательного канала, продолжается кзади и кверху, между задней стенкой мочевого пузыря и передней стенкой влагалища, т. е. переходит в упоминавшуюся выше пузырно-влагалищную перегородку (septum vesicovaginale), заканчивающуюся в области передней поверхности шейки матки. Кроме того, мочевой пузырь укреплен у лонного срашенкя посредством пучков гладких мышечных волокон лонно-пузырной мышцы (m. pubovesicalis), а сзади – аналогичными мышечными пучками, соединяющими дно пузыря с шейкой матки и называемыми пузырно-маточ-ными связками (lig. vesicouterinura, dextrum et sinistrum).
Об окружающей мочевой пузырь клетчатке (париетальной и висцеральной) говорится в нашей статье. Здесь следует отметить, что околопузырная клетчатка отделяется от околоматочного клетчаточного пространства фасциаль-ной перегородкой, положение которой соответствует направлению круглых связок матки.
Из аномалий мочевого пузыря следует отметить нередко встречающиеся его дивертикулы, эктопии и экстрофии.
Кровоснабжение мочевого пузыря осуществляется за счет парных верхних и нижних пузырных артерий (аа. vesicales superior et inferior), средних прямокишечных артерий (аа. rectales e), маточных артерий (аа. uterinae) и других близлежащих артерий.
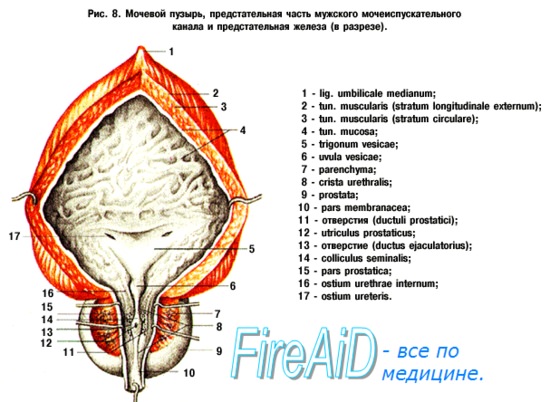
Отток венозной крови осуществляется в венозное сплетение мочевого пузыря, маточное, влагалишное и прямокишечное (plexus venosus vesicalis, uterinus, vaginalis et rectalis); пo венам, одноименным с вышеперечисленными артериями, кровь изливается во внутреннюю подвздошную вену (v. iliaca interna).
Лимфатические сосуды мочевого пузыря весьма обильны в слизистой оболочке (на границе слизистой с подслизистым слоем) и в мышечном слое.
От мочевого пузыря лимфа оттекает преимущественно в подвздошные и внутренние подвздошные лимфатические узлы (nodi lymphatici iliaci et iliaci interni). Наиболее часто поражаемым метастазами является так называемый центральный лимфатический узел, расположенный под местом деления обшей подвздошной артерии (Е. Я. Выренков, 1951). Из перечисленных лимфатических узлов лимфа поступает в аортоабдоминальные (поясничные) узлы (nodi lymphatici lumbales). Часть лимфатических сосудов мочевого пузыря направляется в них непосредственно, минуя предыдущие группы лимфатических узлов. Имеется широкая связь лимфатической системы мочевого пузыря с лимфатической системой соседних органов, в частности влагалища, матки и придатков.
Иннервация мочевого пузыря осуществляется из пузырного сплетения (plexus vesicalis), в образовании которого участвуют симпатические нервы из обоих нижних подчревных сплетений (pl. hypogastricus inferior, dexter et sinister), парасимпатические – из внутренностных крестцовых (тазовых) нервов (nn. splanchnici sacrales s. pelvini), а также нервные веточки, отходящие от симпатического ствола, в основном тазового его отдела.
Нервные ветви от пузырного сплетения располагаются преимущественно в подсерозной клетчатке, мышечном слое, подслизистом и слизистой оболочке. Посредством большого количества соединительных ветвей пузырное сплетение связано со сплетениями матки, влагалища и прямой кишки.
После обширных гинекологических вмешательств в малом тазу (обычно по поводу опухолевого процесса) иногда формируется денервированный автономный мочевой пузырь с воспаленной и утолщенной стенкой и отечной слизистой.
Видео анатомия мочевого пузыря
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.”
Оглавление темы “Операции в гинекологии.”:
1. Хирургическое лечение трубного бесплодия
2. Сальпинго-сальпингоанастомоз. Техника сальпинго-сальпингоанастомоза.
3. Операция пересадки яичника в полость матки. Лимфатическая система матки.
4. Пути метастазирования опухоли при раке шейки матки и тела матки. Лимфатическая система яичников.
5. Расширенная абдоминальная экстирпация матки.
6. Основные этапы расширенной абдоминальной экстирпация матки.
7. Мочеточник. Хирургическая анатомия женского мочеточника.
8. Мочевой пузырь. Хирургическая анатомия женского мочевого пузыря.
9. Мочеиспускательный канал. Хирургическая анатомия женского мочеиспускательного канала.
10. Операции при недержании мочи. Операция прямой мышечной пластики сфинктера мочевого пузыря.
Источник
Оглавление темы “Анатомия мочевого пузыря.”:
1. Мочевой пузырь. Стенки мочевого пузыря.
2. Цистоскопия. Уродинамика. Кровоснабжение мочевого пузыря. Сосуды мочевого пузыря.
Мочевой пузырь. Стенки мочевого пузыря
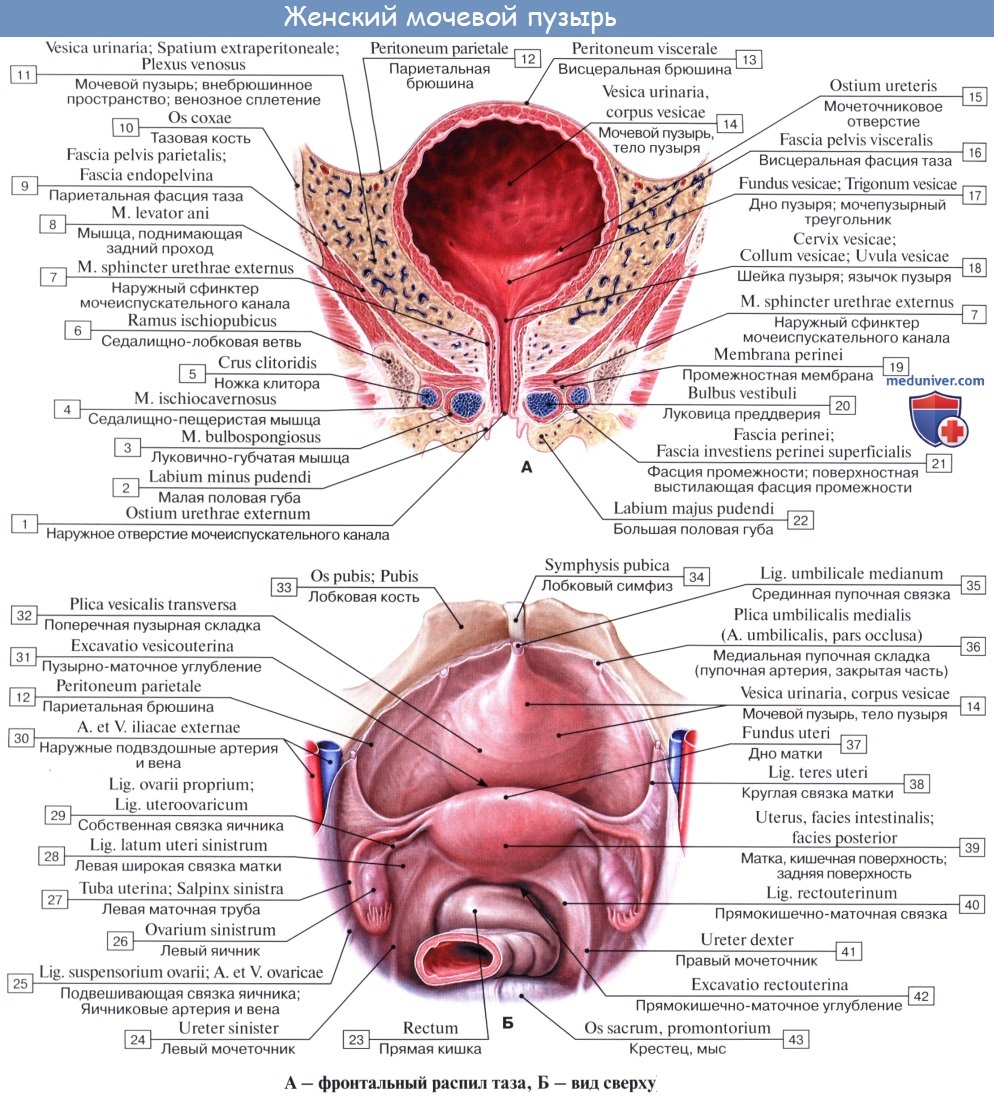
Мочевой пузырь, vesica urinaria, представляет вместилище для скопления мочи, которая периодически выводится через мочеиспускательный канал. Вместимость мочевого пузыря в среднем 500 – 700 мл и подвержена большим индивидуальным колебаниям. Форма мочевого пузыря и его отношение к окружающим органам значительно изменяются в зависимости от его наполнения.
Когда мочевой пузырь пуст, он лежит целиком в полости малого таза позади symphysis pubica, причем сзади его отделяют от rectum у мужчины семенные пузырьки и конечные части семявыносящих протоков, а у женщин – влагалище и матка. При наполнении мочевого пузыря мочой верхняя часть его, изменяя свою форму и величину, поднимается выше лобка, доходя в случаях сильного растяжения до уровня пупка.
Когда мочевой пузырь наполнен мочой, он имеет яйцевидную форму, причем его нижняя, более широкая укрепленная часть – дно, fundus vesicae, обращена вниз и назад по направлению к прямой кишке или влагалищу; суживаясь в виде шейки, cervix vesicae, он переходит в мочеиспускательный канал, более заостренная верхушка, apex vesicae, прилежит к нижней части передней стенки живота.
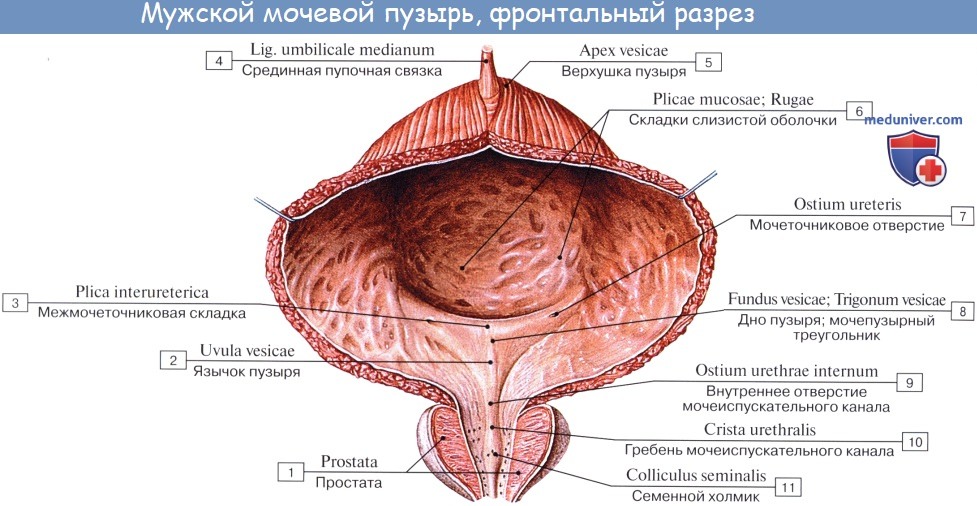
Лежащая между apex и fundus средняя часть называется телом, corpus vesicae. От верхушки к пупку по задней поверхности передней брюшной стенки до ее средней линии идет фиброзный тяж, lig. umbilicale medidnum.
Мочевой пузырь имеет переднюю, заднюю и боковые стенки. Передней своей поверхностью он прилежит к лобковому симфизу, от которого отделен рыхлой клетчаткой, выполняющей собой так называемое предпузырное пространство, spatium prevesicale.
Верхняя часть пузыря подвижнее нижней, так как последняя фиксирована связками, образующимися за счет fascia pelvis, а у мужчины также сращением с предстательной железой. У мужчины к верхней поверхности пузыря прилежат петли кишок, у женщины – передняя поверхность матки. Когда пузырь растягивается мочой, верхняя его часть поднимается кверху и закругляется, причем пузырь, выступая над лобком, поднимает вместе с собой и брюшину, переходящую на него с передней брюшной стенки.
Поэтому возможно произвести прокол стенки растянутого мочевого пузыря через передние брюшные покровы, не затрагивая брюшины.
Сзади брюшина переходит с верхнезадней поверхности мочевого пузыря у мужчин на переднюю поверхность прямой кишки, образуя excavatio rectovesicalis, а у женщин – на переднюю поверхность матки, образуя excavatio vesicouterina.
Кроме tunica serosa, только частично являющейся составной частью стенки пузыря, покрывающей его заднюю стенку и верхушку, стенка мочевого пузыря состоит из мышечного слоя, tunica muscularis (гладкие мышечные волокна), tela submucosa и tunica mucosa.
В tunica muscularis различают три переплетающихся слоя:
1) stratum externum, состоящий из продольных волокон;
2) stratum medium – из циркулярных или поперечных;
3) stratum internum – из продольных и поперечных.
Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, уменьшающую при своем сокращении его полость и изгоняющую из него мочу (т. detrusor urinae – изгоняющий мочу).
Средний слой наиболее развит, особенно в области внутреннего отверстия мочеиспускательного канала, ostium urethrae internum, где он образует сжиматель пузыря, m. sphincter vesicae. Вокруг каждого устья мочеточников также образуется подобие сфинктеров за счет усиления круговых волокон внутреннего мышечного слоя.
Внутренняя поверхность пузыря покрыта слизистой оболочкой, tunica mucosa, которая при пустом пузыре образует складки благодаря довольно хорошо развитой подслизистой основы, tela submucosa. При растяжении пузыря складки эти исчезают. В нижней части пузыря заметно изнутри отверстие, ostium urethrae internum, ведущее в мочеиспускательный канал. Непосредственно сзади от ostium urethrae internum находится треугольной формы гладкая площадка, trigomum vesicae.
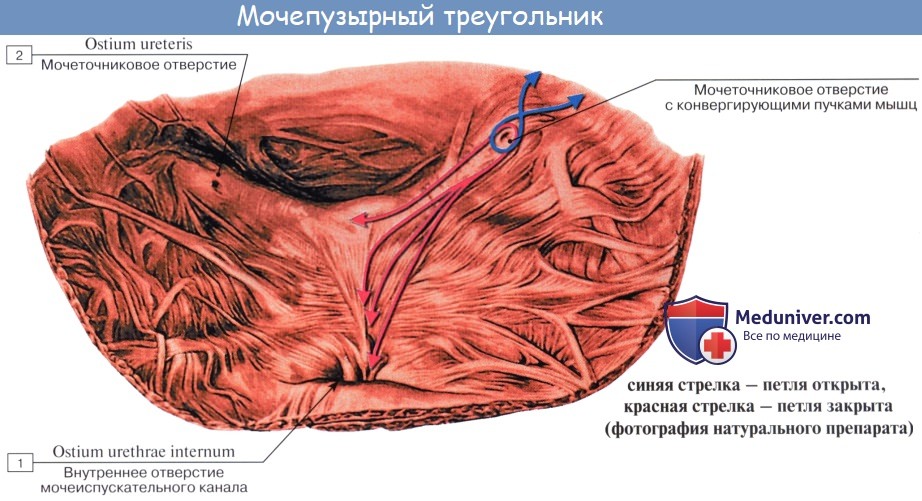
Слизистая оболочка треугольника срастается с подлежащим мышечным слоем и никогда не образует складок. Вершина треугольника обращена к только что названному внутреннему отверстию мочеиспускательного канала, а на углах основания находятся отверстия мочеточников, ostia, ureteres. Основание пузырного треугольника ограничивает складка – plica interureterica, проходящая между устьями обоих мочеточников.
Позади этой складки полость пузыря представляет углубление, увеличивающееся по мере роста предстательной железы, fossa retroureterica. Тотчас позади внутреннего отверстия мочеиспускательного канала иногда бывает выступ в виде uvula vesicae (преимущественно в пожилом возрасте вследствие выраженности средней доли предстательной железы).
Слизистая оболочка мочевого пузыря розоватого цвета, покрыта переходным эпителием, сходным с эпителием мочеточников. В ней заложены небольшие слизистые железы, glandulae vesicales, а также лимфатические фолликулы.
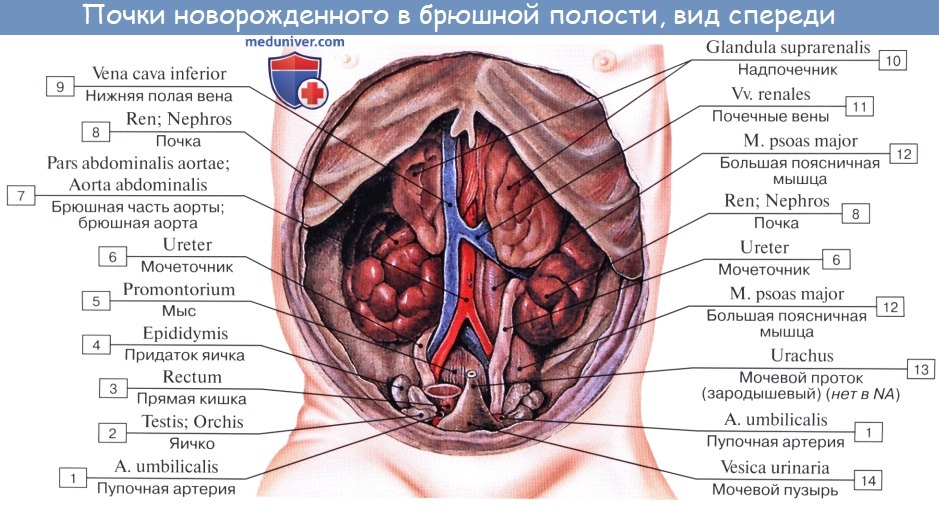
У новорожденного мочевой пузырь расположен значительно выше, чем у взрослого, так что внутреннее отверстие мочеиспускательного канала находится у него на уровне верхнего края symphysis pubica. После рождения пузырь начинает опускаться вниз и на 4-м месяце жизни выстоит над верхним краем лобкового симфиза приблизительно лишь на 1 см.



Видео анатомия мочевого пузыря
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Цистоскопия. Уродинамика. Кровоснабжение мочевого пузыря. Сосуды мочевого пузыря.”
Источник
УЗИ анатомия мочеточника и мочевого пузыря в норме
а) Анатомия мочеточников:
• Мышечные трубки (25-30 см длиной), по которым моча проходит от почек к мочевому пузырю:
о В брюшной полости расположены в забрюшинном пространстве:
– Проксимальные отделы мочеточников расположены в околопочечном пространстве
– Средние отделы лежат над поясничными мышцами немного медиальнее верхушек поперечных отростков L2-L5
о В полости таза проходят кпереди от крестцово-подвздошных суставов и пересекают общую подвздошную артерию в месте ее бифуркации около пограничной линии таза:
– Проходят кпереди от внутренних подвздошных сосудов, вдоль стенки таза
– На уровне седалищных остей мочеточники поворачивают в переднемедиальном направлении и входят в мочевой пузырь на уровне семенных пузырьков (у мужчин) и шейки матки (у женщин)
– Мочеточниково-пузырное соединение: мочеточники проходят в косом направлении через мышечную стенку мочевого пузыря на расстояние около 2 см, создавая «клапанный эффект» при растяжении мочевого пузыря, предотвращая, тем самым, пузырно-мочеточниковый рефлюкс (ПМР)
о Имеется три физиологических сужения: в области лоханочно-мочеточникового сегмента, пограничной линии таза (пересечения с общей подвздошной артерией) и мочеточниково-пузырного соединения
• Сосуды, нервы и лимфатические сосуды:
о Многочисленные и вариабельные артериальные ветви отходят от аорты, почечных, гонадных, внутренних подвздошных, пузырных и прямокишечных артерий
о Одноименные вены и лимфатические сосуды сопровождают артерии
о Иннервация:
– Вегетативные нервы от прилежащих симпатических и парасимпатических сплетений регулируют перистальтику мочеточников
– Также имеются болевые рецепторы (рецепторы растяжения): наличие «камня» в брюшном отделе мочеточника сопровождается болями в спине и боку; при конкременте в тазовом отделе мочеточника боль может иррадиировать в мошонку или малые половые губы
о Лимфатические сосуды впадают в наружные и внутренние подвздошные узлы (тазовый отдел мочеточника), а также аортокавальные узлы (брюшной отдел)
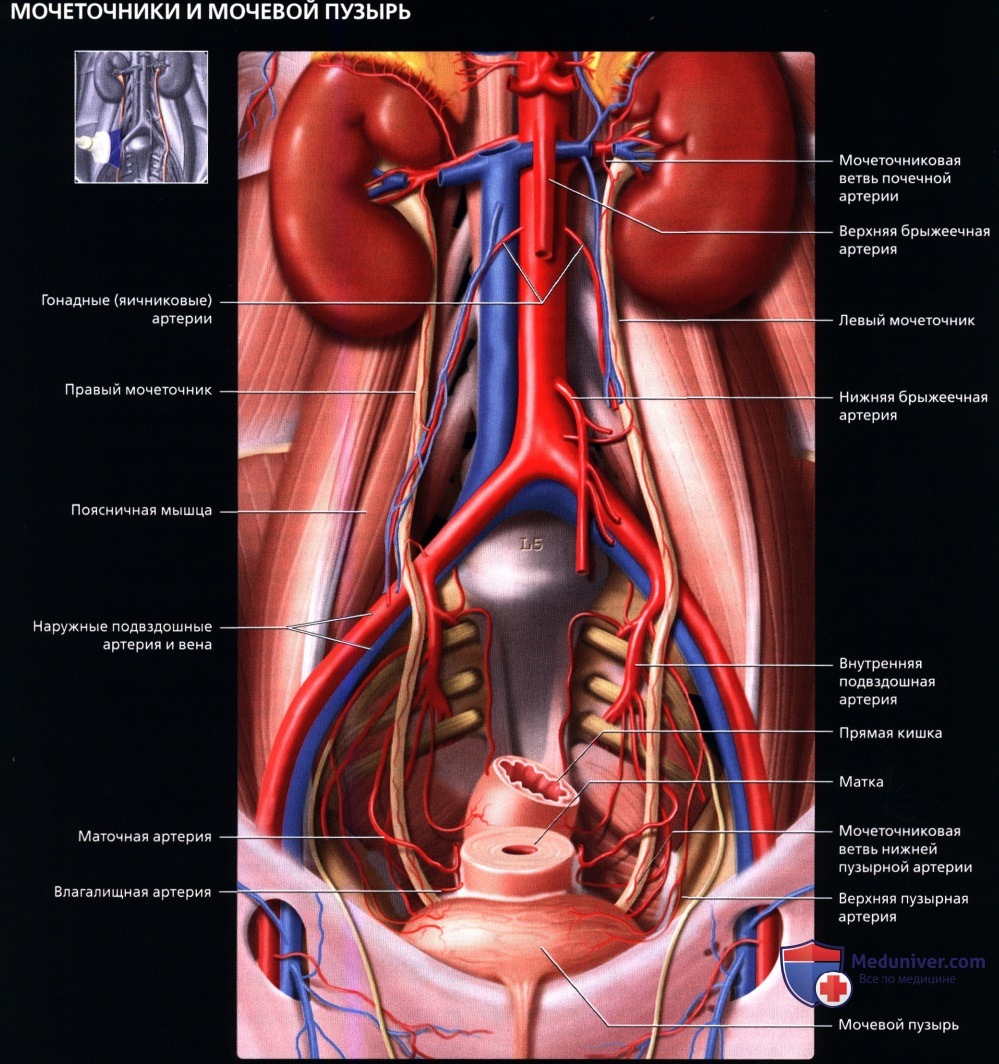 Кровоснабжение мочеточников осуществляется из многочисленных и широко варьирующих ветвей, отходящих от аорты, почечных, гонадных и внутренних подвздошных артерий. При ретракции мочеточника во время хирургических вмешательств может легко произойти разрыв этих коротких сосудов. Артериальное кровоснабжение мочевого пузыря также значительно варьирует. У обоих полов он кровоснабжается из верхних пузырных артерий и различных ветвей внутренних подвздошных артерий. От артерий к предстательной железе и семенным пузырькам [у мужчин) отходят ветви к нижней стенке мочевого пузыря. У женщин ветви к основанию мочевого пузыря отходят от влагалищных артерий. Обратите внимание на отклонение мочеточников кпереди в области их пересечения с наружными (или общими) подвздошными сосудами и пограничной линией таза, где возможно их относительное сужение, в связи с чем в некоторых случаях возникает затруднение при прохождении конкрементов мочеточника. В брюшной полости мочеточники лежат по ходу поясничных мышц.
Кровоснабжение мочеточников осуществляется из многочисленных и широко варьирующих ветвей, отходящих от аорты, почечных, гонадных и внутренних подвздошных артерий. При ретракции мочеточника во время хирургических вмешательств может легко произойти разрыв этих коротких сосудов. Артериальное кровоснабжение мочевого пузыря также значительно варьирует. У обоих полов он кровоснабжается из верхних пузырных артерий и различных ветвей внутренних подвздошных артерий. От артерий к предстательной железе и семенным пузырькам [у мужчин) отходят ветви к нижней стенке мочевого пузыря. У женщин ветви к основанию мочевого пузыря отходят от влагалищных артерий. Обратите внимание на отклонение мочеточников кпереди в области их пересечения с наружными (или общими) подвздошными сосудами и пограничной линией таза, где возможно их относительное сужение, в связи с чем в некоторых случаях возникает затруднение при прохождении конкрементов мочеточника. В брюшной полости мочеточники лежат по ходу поясничных мышц. 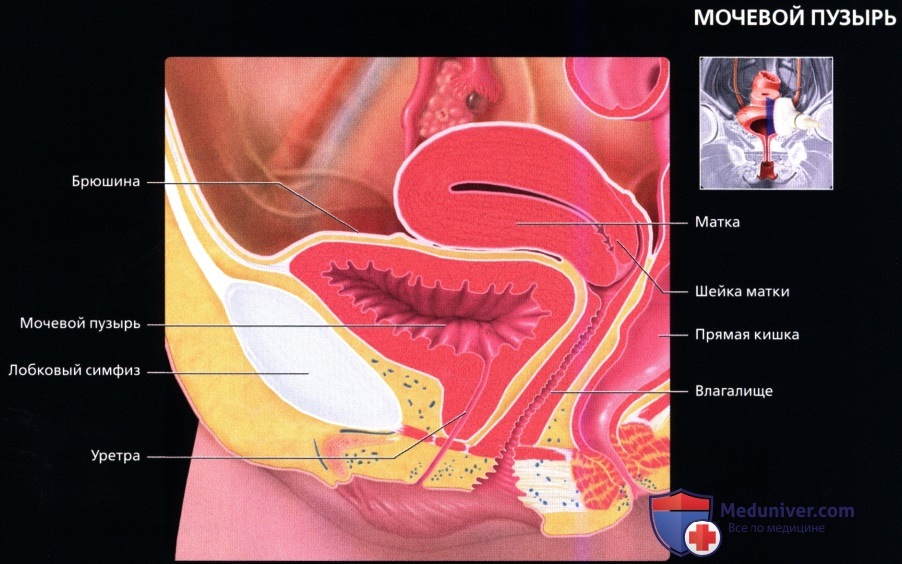 На рисунке мочевого пузыря (в продольном срезе) женщины видно, что он расположен практически на диафрагме таза. Купол мочевого пузыря покрыт брюшиной. Мочевой пузырь окружен слоем рыхлой жировой клетчатки и соединительной ткани (предпузырное и околопузырное пространство), которые сверху сообщаются с забрюшинным пространством. Обратите внимание, что влагалище/матка в женском тазу расположены между мочевым пузырем и прямой кишкой.
На рисунке мочевого пузыря (в продольном срезе) женщины видно, что он расположен практически на диафрагме таза. Купол мочевого пузыря покрыт брюшиной. Мочевой пузырь окружен слоем рыхлой жировой клетчатки и соединительной ткани (предпузырное и околопузырное пространство), которые сверху сообщаются с забрюшинным пространством. Обратите внимание, что влагалище/матка в женском тазу расположены между мочевым пузырем и прямой кишкой.  На рисунке мочевого пузыря мужчины в продольном срезе показано его расположение на предстательной железе, отделяющей его от диафрагмы таза. Прочная и высоко растяжимая стенка мочевого пузыря образована мышечными волокнами. У мужчин мочевой пузырь расположен непосредственно кпереди от прямой кишки.
На рисунке мочевого пузыря мужчины в продольном срезе показано его расположение на предстательной железе, отделяющей его от диафрагмы таза. Прочная и высоко растяжимая стенка мочевого пузыря образована мышечными волокнами. У мужчин мочевой пузырь расположен непосредственно кпереди от прямой кишки.
2. Анатомия мочевого пузыря:
• Полый растяжимый орган с мощной мышечной стенкой, у взрослого человека в норме вмещает 300-600 мл мочи
• В полости таза расположен забрюшинно
• Брюшина покрывает купол мочевого пузыря:
о Складки брюшины образуют углубления в полости таза
о Прямокишечно-пузырное углубление (между прямой кишкой и мочевым пузырем)-представляет наибольшую важность у мужчин (и у женщин после гистерэктомии)
о Пузырно-маточное углубление (между мочевым пузырем и маткой) и прямокишечно-маточное углубление (или дугласово пространство, между прямой кишкой и маткой) имеют важнейшее значение у женщин:
• Мочевой пузырь окружен забрюшинной жировой клетчаткой и рыхлой соединительной тканью
о Околопузырное пространство (содержит мочевой пузырь и мочевой проток)
о Предпузырное или позадилобковое пространство (Ретциуса) между мочевым пузырем и лобковым симфизом:
– Сверху сообщается с подпочечным забрюшинным пространством
– Сзади переходит в предкрестцовое пространство
о Пространства могут расширяться при скоплении в них большого количества жидкости (в случае забрюшинного разрыва мочевого пузыря или кровотечения при переломе костей таза)
• Стенка мочевого пузыря преимущественно образована детрузором:
о Треугольник мочевого пузыря: треугольная область в основании мочевого пузыря, вершинами которой являются два отверстия мочеточников и внутреннее отверстие мочеиспускательного канала
• Сосуды, нервы и лимфатические сосуды:
о Ветви внутренних подвздошных артерий
– Верхние пузырные артерии и другие ветви внутренних подвздошных артерий у обоих полов
о Венозный отток:
– У мужчин: в пузырное и простатическое венозные сплетения → внутренние подвздошные и внутренние позвоночные вены
– У женщин: в пузырное и маточно-влагалищное сплетения → внутренние подвздошные вены
о Вегетативная иннервация:
– Парасимпатическая иннервация из тазовых чревного и нижнего подчревного нервов (приводит к сокращению детрузора и расслаблению внутреннего сфинктера уретры, позволяя опорожнить мочевой пузырь)
– Парасимпатические нервы сопровождают чувствительные волокна
в) Лучевая анатомия. Обзор:
• В норме мочеточники имеют небольшой диаметр (2-8 мм) и их практически невозможно увидеть при УЗИ, так как они прикрыты газами кишечника
• Наполненный мочевой пузырь анэхогенный, с задним акустическим усилением
• Форма и положение мочевого пузыря меняется в зависимости от объема мочи в нем:
о Пустой мочевой пузырь расположен позади лобка и кпереди от матки у женщин и прямой кишки у мужчин
о Полный мочевой пузырь может располагаться в тазово-абдоминальном пространстве
о Толщина стенок мочевого пузыря изменяется в зависимости от степени его наполнения и в норме составляет 3-5 мм
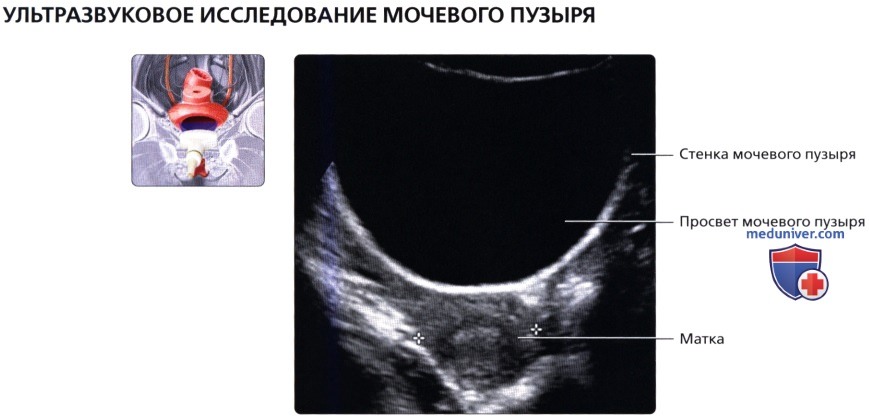 Поперечный серошкальный ультразвуковой срез надлобковой области из трансабдоминального доступа на уровне тела матки. С целью визуализации мочевого пузыря следует отклонить датчик в каудальном направлении, особенно при недостаточном растяжении пузыря и его расположении в позадилобковой области.
Поперечный серошкальный ультразвуковой срез надлобковой области из трансабдоминального доступа на уровне тела матки. С целью визуализации мочевого пузыря следует отклонить датчик в каудальном направлении, особенно при недостаточном растяжении пузыря и его расположении в позадилобковой области. 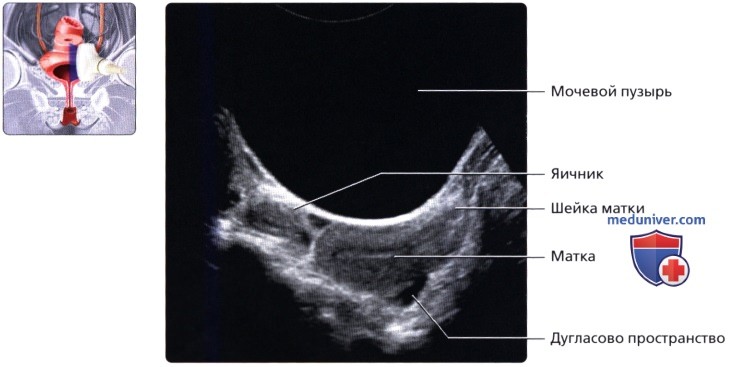 Продольный серошкальный ультразвуковой срез наполненного мочевого пузыря и расположенной за ним матки. Обратите внимание на анэхогенный вид наполненного мочевого пузыря, который используется в качестве акустического окна, позволяющего визуализировать органы таза, расположенные за пузырем.
Продольный серошкальный ультразвуковой срез наполненного мочевого пузыря и расположенной за ним матки. Обратите внимание на анэхогенный вид наполненного мочевого пузыря, который используется в качестве акустического окна, позволяющего визуализировать органы таза, расположенные за пузырем. 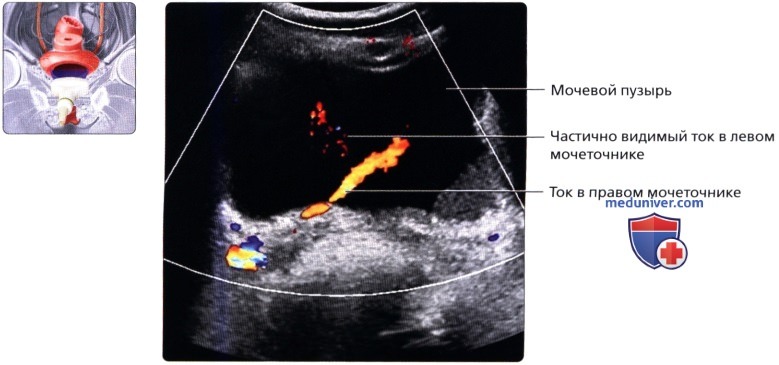 При поперечной цветовой допплерографии мочевого пузыря в надлобковой области визуализируется ток по мочеточникам.
При поперечной цветовой допплерографии мочевого пузыря в надлобковой области визуализируется ток по мочеточникам. 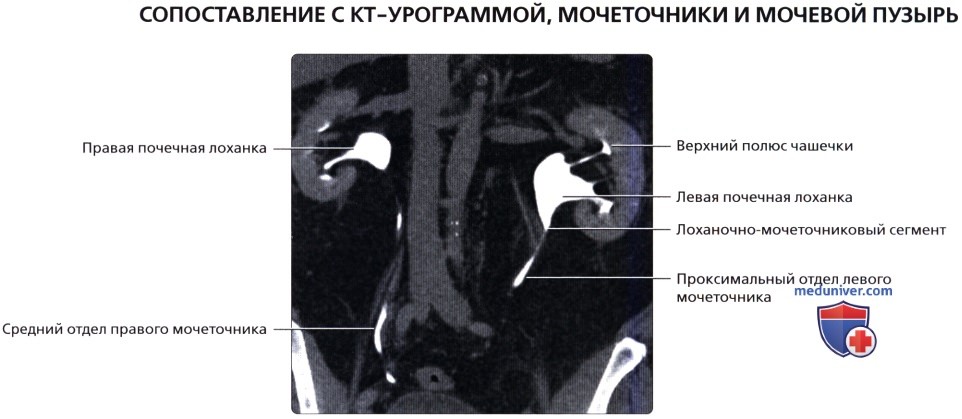 КТ-урография (КТУ) во фронтальной проекции: нормальная, хорошо контрастируемая чашечно-лоханочная система, а также проксимальный и средний отделы мочеточников.
КТ-урография (КТУ) во фронтальной проекции: нормальная, хорошо контрастируемая чашечно-лоханочная система, а также проксимальный и средний отделы мочеточников. 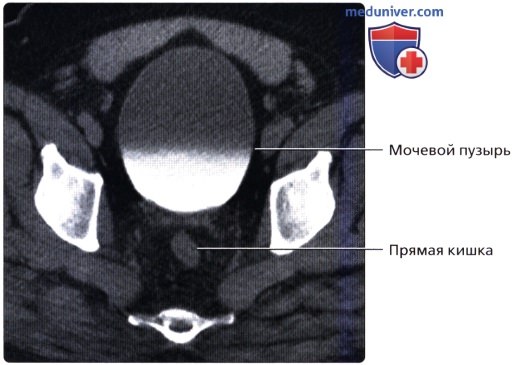 КТУ в аксиальной проекции: достаточно растянутый мочевой пузырь с одинаково тонкими стенками и без дефектов наполнения в просвете. Обратите внимание на послойное увеличение плотности экскре-тированного контраста со слабым контрастированием мочи.
КТУ в аксиальной проекции: достаточно растянутый мочевой пузырь с одинаково тонкими стенками и без дефектов наполнения в просвете. Обратите внимание на послойное увеличение плотности экскре-тированного контраста со слабым контрастированием мочи. 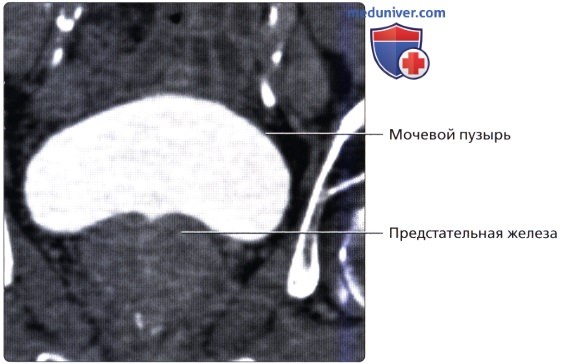 КТУ во фронтальной проекции: хорошо растянутый и достаточно контрастируемый мочевой пузырь. Обратите внимание, что немного увеличенная предстательная железа слегка смещает вправо основание мочевого пузыря.
КТУ во фронтальной проекции: хорошо растянутый и достаточно контрастируемый мочевой пузырь. Обратите внимание, что немного увеличенная предстательная железа слегка смещает вправо основание мочевого пузыря. 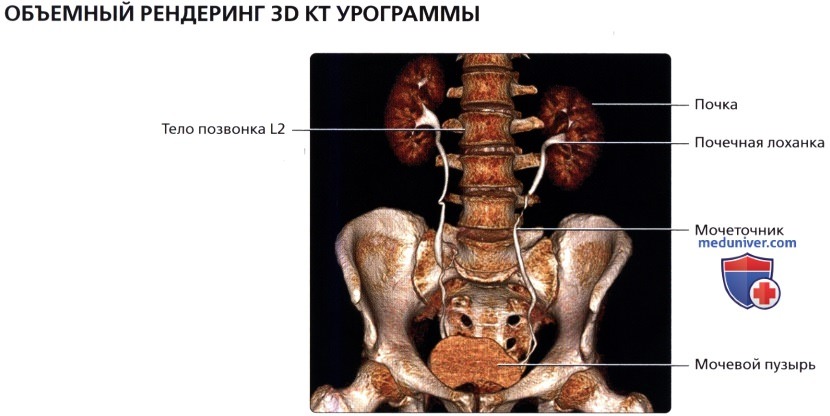 Объемный рендеринг 3DКТ-урограммы: нормальный ход мочеточников, лежащих над поперечными отростками позвонков L3-L5.
Объемный рендеринг 3DКТ-урограммы: нормальный ход мочеточников, лежащих над поперечными отростками позвонков L3-L5. 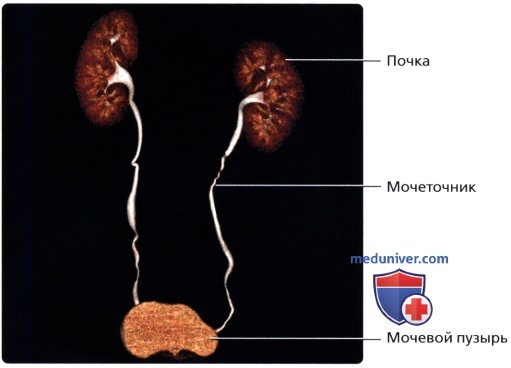 Объемный рендеринг 3DКТ-урограммы: нормальные почки, мочеточники и мочевой пузырь. Также визуализируются несколько необструктивных сглаженных изгибов.
Объемный рендеринг 3DКТ-урограммы: нормальные почки, мочеточники и мочевой пузырь. Также визуализируются несколько необструктивных сглаженных изгибов. 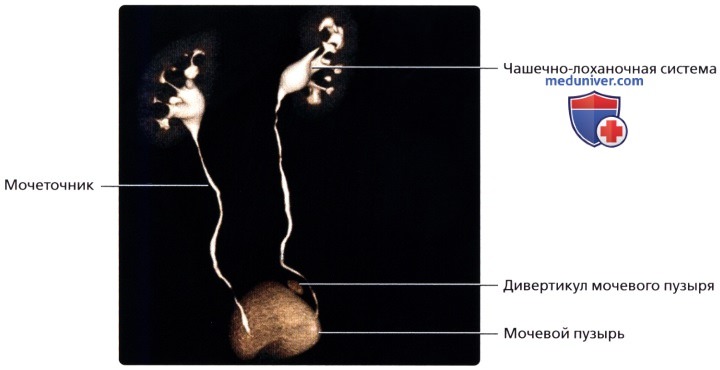 Объемный рендеринг 3DКТ-урограммы; визуализируется небольшой дивертикул мочевого пузыря.
Объемный рендеринг 3DКТ-урограммы; визуализируется небольшой дивертикул мочевого пузыря.
г) Особенности УЗИ мочеточника и мочевого пузыря:
1. Рекомендации по визуализации:
• Датчик: конвексный с частотой 2-5 МГц
• Мочеточники:
о Мочеточники в норме не визуализируются при УЗИ, за исключением случаев их расширения; даже если они расширены, кишечные газы по-прежнему могут затруднить их визуализацию при трансабдоминальном доступе:
– Расширение мочеточников в проксимальном отделе хорошо визуализируется при использовании почки в качестве ультразвукового окна во фронтальной косой проекции
– Расширение мочеточника в среднем отделе можно визуализировать у детей или худощавых людей при трансабдоминальном доступе
– Расширение терминального отдела мочеточника/мочеточ-нико-пузырного соустья лучше всего визуализируется по заднелатеральной поверхности мочевого пузыря в поперечной проекции
о Диаметр мочеточника может незначительно увеличиваться при переполнении мочевого пузыря:
– Наполненный мочевой пузырь может приводить к расширению мочеточников и чашечно-лоханочной системы, предпочтительнее повторить исследование после опорожнения для исключения обструкции
о Цветовая допплерография мочевого пузыря позволяет оценить нормальную проходимость мочеточников и исключить их полную обструкцию
• Мочевой пузырь:
о Перед исследованием рекомендуется прием жидкости, чтобы обеспечить достаточное растяжение мочевого пузыря:
– Полный мочевой пузырь легко визуализируется через трансабдоминальный доступ
о Исследование пациентов проводится в положении лежа на спине из трансабдоминального надлобкового доступа:
– Исследование выполняется в продольной и поперечной проекциях
– Пациент может принять положение лежа на боку, особенно при необходимости определения подвижности внутрипузырных образований или взвеси, если таковые имеются
– При меньшем объеме с целью визуализации мочевого пузыря из позадилобковой позиции необходимо наклонить датчик каудально
о Характеристики кистозных образований полости таза можно определить, попросив пациента помочиться или установив катетер Фолея
о В некоторых случаях, при подозрении на заболевания шейки мочевого пузыря, наличие конкремента в мочеточнико-пузырном соединении или уретероцеле у женщин возможно выполнение трансвагинального УЗИ
о Преимущества ультразвукового исследования:
– Отсутствие излучения, исследование в режиме реального времени с высоким пространственным разрешением мочевого пузыря и его стенок
– Исследование внутрипузырных образований на предмет их подвижности и васкуляризации в режиме реального времени
– Визуализация в режиме реального времени нашла применение при вмешательствах на мочевом пузыре, например, при установке чрескожного надлобкового катетера
– Исследование потока в мочеточнике с использованием допплерографии в режиме реального времени; наибольшая эффективность у беременных с расширением чашечно-лоханочной системы
• Крупное срединное яичниковое или тазовое кистозное образование может быть ошибочно принято за мочевой пузырь при трансабдоминальном УЗИ
о Учитывайте форму мочевого пузыря в норме; выполните повторное исследование после его опорожнения или трансвагинальное исследование для дифференциальной диагностики
2. Трудности визуализации:
• Мочевой пузырь:
о Артефакты реверберации часто обнаруживаются за передней стенкой мочевого пузыря:
– Представляют из себя равномерно расположенные линии при увеличении глубины в результате многократного отражения ультразвука от поверхностей с сильной отражающей способностью, расположенных близко к датчику
– Можно избежать и уменьшить при изменении угла сканирования, смещения датчика или использования прокладок:
о Недостаточное наполнение мочевого пузыря может приводить к ложному впечатлению об утолщении стенок и ограничивать исследование внутреннего содержимого
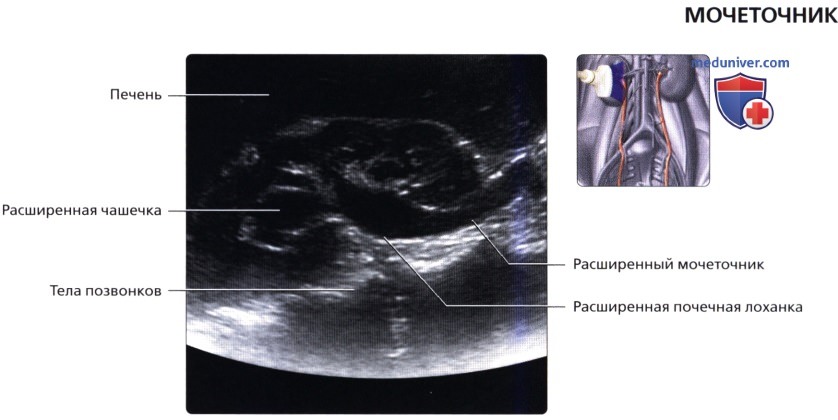 Продольный серошкальный ультразвуковой срез правой почки из трансабдоминального доступа: расширение чашечно-лоханочной системы и проксимального отдела мочеточника. Мочеточник в норме не визуализируется при УЗИ, и становится виден только при его расширении.
Продольный серошкальный ультразвуковой срез правой почки из трансабдоминального доступа: расширение чашечно-лоханочной системы и проксимального отдела мочеточника. Мочеточник в норме не визуализируется при УЗИ, и становится виден только при его расширении. 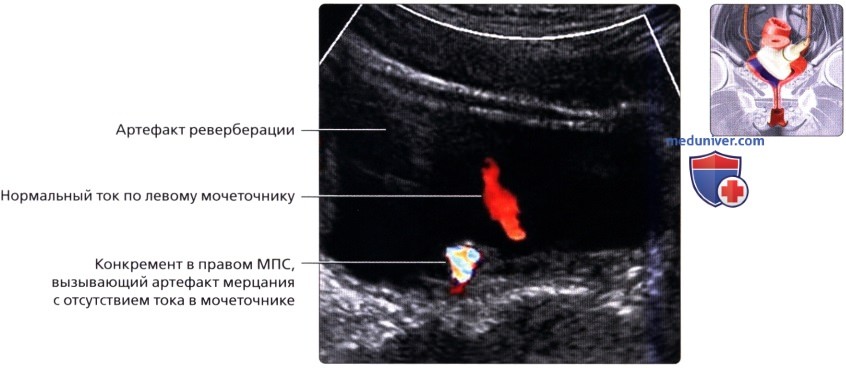 Цветовая допплерография (косая проекция) в надлобковой области: конкремент в правом мочеточниково-пузырном соустье (МПС), который служит причиной появления артефакта мерцания и отсутствия тока в мочеточнике. Визуализируется ток по интактному левому мочеточнику.
Цветовая допплерография (косая проекция) в надлобковой области: конкремент в правом мочеточниково-пузырном соустье (МПС), который служит причиной появления артефакта мерцания и отсутствия тока в мочеточнике. Визуализируется ток по интактному левому мочеточнику. 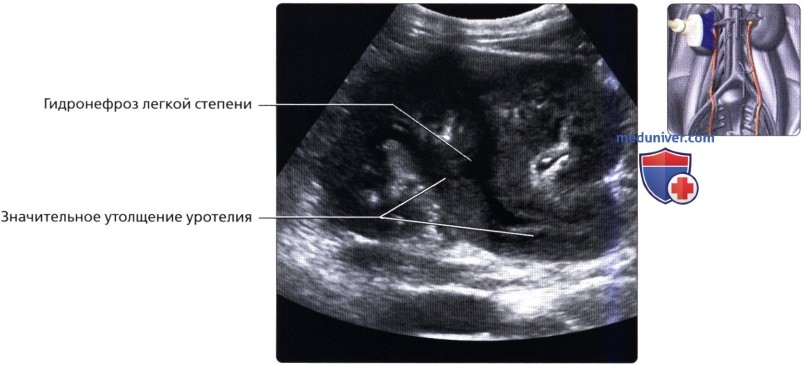 Продольный трансабдоминальный ультразвуковой срез левой почки. У пациента с диагностированным очагом экстрамедуллярного гемопоэза определяется значительное утолщение уротелия чашечно-лоханочной системы и проксимального отдела мочеточника.
Продольный трансабдоминальный ультразвуковой срез левой почки. У пациента с диагностированным очагом экстрамедуллярного гемопоэза определяется значительное утолщение уротелия чашечно-лоханочной системы и проксимального отдела мочеточника. 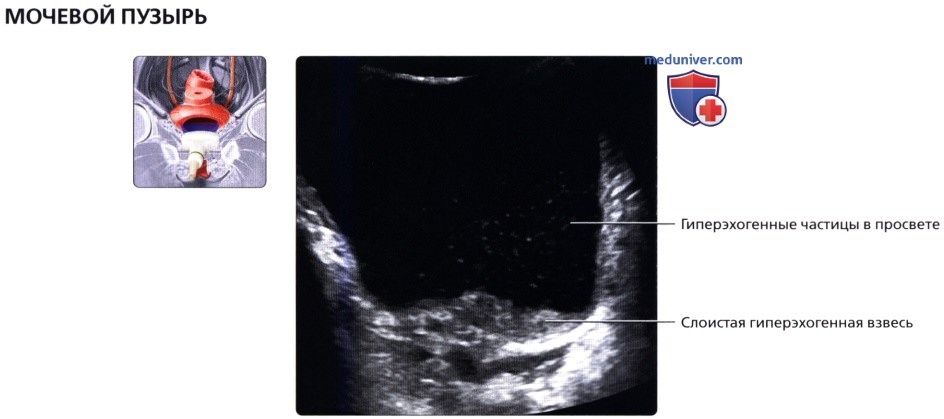 На поперечном трансабдоминальном ультразвуковом срезе визуализируются подвижные гиперэхогенные частицы и слоистая гиперэхогенная взвесь у пациента с циститом.
На поперечном трансабдоминальном ультразвуковом срезе визуализируются подвижные гиперэхогенные частицы и слоистая гиперэхогенная взвесь у пациента с циститом. 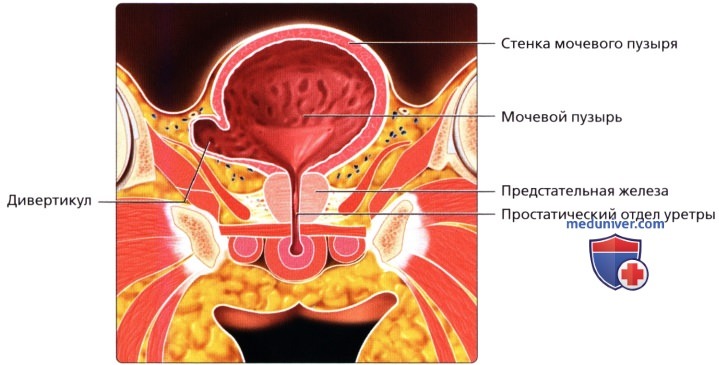 На рисунке показан дивертикул, развивающийся из латеральной стенки мочевого пузыря в результате выпячивания слизистой и подслизистой оболочек через мышечную стенку.
На рисунке показан дивертикул, развивающийся из латеральной стенки мочевого пузыря в результате выпячивания слизистой и подслизистой оболочек через мышечную стенку. 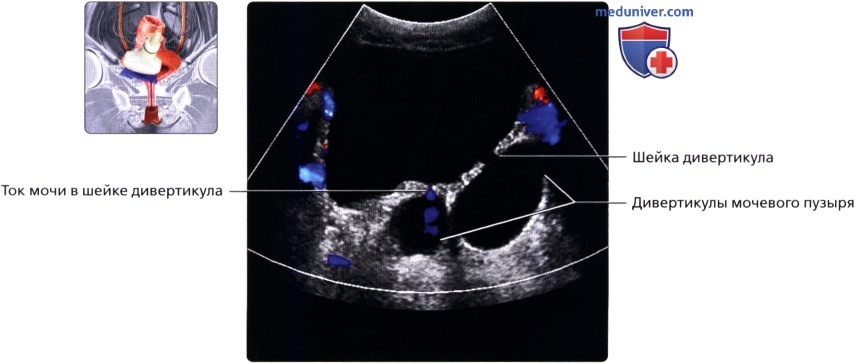 Цветовая допплерография мочевого пузыря (косопоперечная трансабдоминальная проекция): два достаточно растянутых дивертикула на левой заднелатеральной стенке мочевого пузыря. В шейке одного из дивертикулов определяется ток мочи.
Цветовая допплерография мочевого пузыря (косопоперечная трансабдоминальная проекция): два достаточно растянутых дивертикула на левой заднелатеральной стенке мочевого пузыря. В шейке одного из дивертикулов определяется ток мочи. 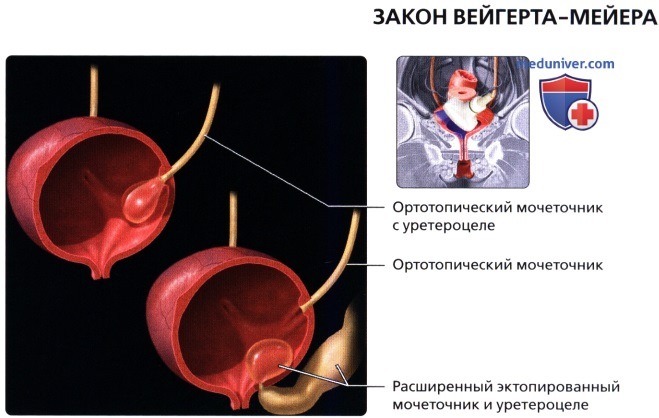 На рисунке показано ортотопическое уретероцеле в нераздвоенной системе (слева, сверху) и уретероцеле эктопированного мочеточника при раздвоении мочеточников (справа, снизу).
На рисунке показано ортотопическое уретероцеле в нераздвоенной системе (слева, сверху) и уретероцеле эктопированного мочеточника при раздвоении мочеточников (справа, снизу). 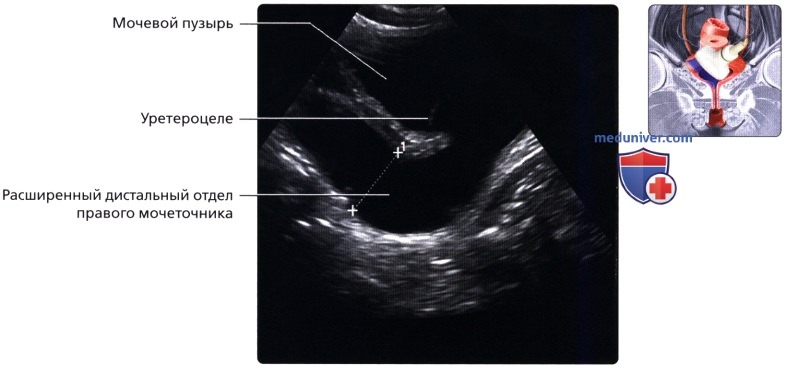 Трансабдоминальный косопродольный серошкальный ультразвуковой срез в надлобковой области; визуализируется расширенный мочеточник, заканчивающийся уретероцеле. У пациента имеется полное удвоение чашечно-лоханочной системы (закон Вейгерта-Мейера).
Трансабдоминальный косопродольный серошкальный ультразвуковой срез в надлобковой области; визуализируется расширенный мочеточник, заканчивающийся уретероцеле. У пациента имеется полное удвоение чашечно-лоханочной системы (закон Вейгерта-Мейера). 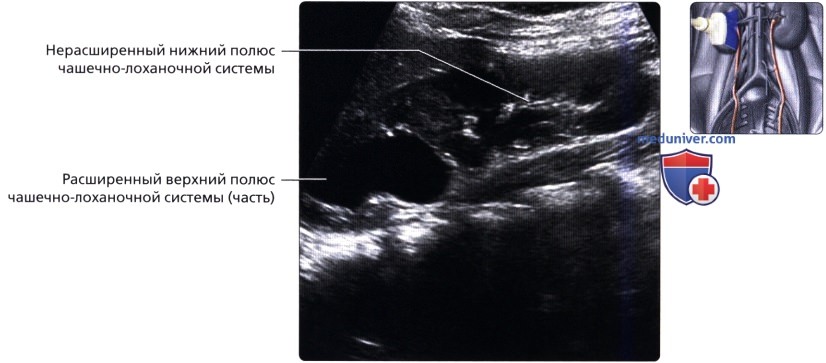 Продольный трансабдоминальный серошкальный ультразвуковой срез правой почки у этого же пациента; определяется частичное расширение верхнего полюса (также расширен правый мочеточник с уретероцеле) с не сдавленным нижним отделом (закон Вейгерта-Мейера).
Продольный трансабдоминальный серошкальный ультразвуковой срез правой почки у этого же пациента; определяется частичное расширение верхнего полюса (также расширен правый мочеточник с уретероцеле) с не сдавленным нижним отделом (закон Вейгерта-Мейера).
д) Клиническое значение УЗИ мочеточника и мочевого пузыря:
• Высокий риск случайного повреждения мочеточников возникает при оперативных вмешательствах в брюшной полости и малом тазу вследствие близкого расположения к матке (в крестцово-маточной связке) и гонадным артериям (в области пограничной линии таза)
• Эктопия мочеточника:
о Обычно (80%) представляет из себя полное удвоение мочеточника; более распространена у женщин
о Устье эктопического мочеточника у женщин может находиться в уретре или влагалище, что приводит к недержанию мочи
о При полном удвоении, мочеточник верхней лоханки впадает в мочевой пузырь ниже и дистальнее мочеточника нижней лоханки (закон Вейгерта-Мейера), что может сопровождаться уретероцеле
о При удвоении мочеточник верхней лоханки больше предрасположен к обструкции, чем к уретероцеле, тогда как нижний мочеточник больше подвержен развитию пузырно-мочеточникового рефлюкса
• Уретероцеле: кистозное расширение интрамурального отдела мочеточника, вдающееся в полость мочевого пузыря:
о Ортотопическое: нормальное впадение одного мочеточника.
о Эктопическое: устье ниже треугольника, преимущественно при удвоении мочеточника
• Удвоение мочеточника:
о Раздвоенный мочеточник дренирует удвоенную почку, однако мочеточники соединяются до впадения в мочевой пузырь
• Внебрюшинный разрыв мочевого пузыря:
о Моча и кровь изливаются в предпузырное пространство (Ретциуса)
о Моча часто распространяется кзади, в предкрестцовое пространство и кверху – в забрюшинное пространство
о Обычно возникает при переломе тазовых костей
• Внутрибрюшинный разрыв мочевого пузыря:
о Моча из латеральных каналов брюшной полости попадает в карманы брюшины и окружает кишечник
о Обычно вызван тупой травмой при переполненном мочевом пузыре
о Разрыв мочевого пузыря происходит вдоль купола, который прилежит к внутрибрюшинному пространству.
• Незаращенный мочевой проток (урахус) образует канал между пупком и мочевым пузырем:
о Урахус в норме зарастает, образуя срединную пупочную связку
о Может персистировать в виде кисты, дивертикула, в редких случаях, свища
о Может инфицироваться или перерождаться в злокачественную опухоль (аденокарциному)
• Общие факты о дивертикулах мочевого пузыря:
о Врожденные: Дивертикул Хатча (около мочеточнико-пузырного соустья)
о Приобретенные (чаще вследствие хронической обструкции выходного отверстия мочевого пузыря), ассоциированы с трабекулярным мочевым пузырем
о Могут осложняться инфицированием, конкрементами, опухолевым перерождением
е) Список использованной литературы:
1. Demir S et al: Value of sonographic anterior-posterior renal pelvis measurements before and after voiding for predicting vesicoureteral reflux in children. J Clin Ul trasound. ePub, 2014
2. Butler P, Mitchell A, HealyJC. Applied Radiological Anatomy. Cambridge University Press. 2012
3. Shimoya К et al: Diagnosis of ureterocele with transvaginal sonography. Gynecol Obstet Invest. 54(1):58-60, 2002
4. Djavan В et al: Bladder ultrasonography. Semin Urol. 12(4):306-19. 1994
5. Hayden CK Jr et al: Urinary tract infections in childhood: a current imaging approach. Radiographics. 6(6):1023-38, 1986
6. Glassberg Kl et al: Suggested terminology for duplex systems, ectopic ureters and ureteroceles. J Urol. 132(6): 1153-4, 1984
Видео УЗИ мочевого пузыря в норме и при патологии
