Осмотр мочевого пузыря у детей
Цистоскопия у детей считается одним из современных и высокоэффективных методов определения заболеваний мочевого пузыря. При этом осматривается слизистая оболочка и непосредственно просвет мочевого пузыря, при надобности ─ берется образец для цитологического исследования.
Возможно проведение исследования как в стационаре, так и амбулаторно.
Особенность выполнения данной процедуры детям состоит в том, что цистоскопы, которыми манипулирует доктор, созданы специально для детей, имеют гораздо меньший диаметр, по сравнению с инструментами для взрослых.

Цистоуретроскоп служит для проведения манипуляций на уретре и мочевом пузыре
Показания к проведению процедуры
В перечисленных случаях врач может рекомендовать деткам проведение цистоскопии:
- При появлении крови в моче ребенка.
- Если имеют место частые обострения цистита.
- При упорных болях внизу живота.
- При учащенном, болезненном, затрудненном мочеотделении.
- При задержке мочеиспускания, подозрении на непроходимость уретры.
- При появлении нетипичных клеток по результатам анализа мочи.
Для чего проводится исследование?
Цистоскопия ребенку может проводиться для достижения следующих диагностических и лечебных целей:
- Осмотр мочевого пузыря, взятие биопсии.
- Бужирование и катетеризация мочеточника.
- Прижигание эрозии.
- Удаление полипов.
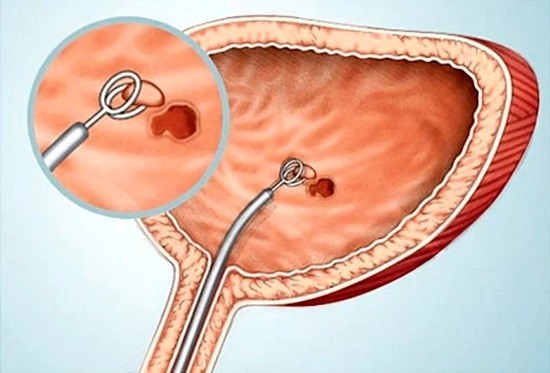
Во время цистоуретроскопии возможно провести удаление полипа
- Введение лекарственных препаратов интравезикально.
- Устранение гиперплазии предстательной железы или удаление новообразований.
- Дробление и удаление конкрементов.
- Остановка кровотечения.
Противопоказания к исследованию
Цистоскопию не рекомендуют проводить при наличии острых воспалительных заболеваний уретры и мочевого пузыря, так как если выполнить процедуру во время острого процесса, это приведет к дополнительному повреждению слизистой и обострению текущего процесса.
Кроме того, манипуляция не показана при лихорадке неясного генеза, кровотечении, а также при тяжелом общем состоянии больного.
Подготовка и проведение процедуры
За день до запланированной цистоскопии начинается прием антибиотика с широким спектром действия, который рекомендуется продолжить принимать в последующие 7 дней для профилактики инфекции.
За 1-2 часа до обследования необходимо опорожнить кишечник (самостоятельно или с помощью слабительного средства).
Если процедура будет проходить под местной анестезией, то какой-либо другой подготовки не требуется. Если же исследование будет проходить под наркозом, то врачи рекомендуют не принимать пищу не менее, чем за 8 часов, а воду ─ за 6 часов.

Если уретроцистоскопия проводится под наркозом, то ребенок должен прийти на исследование натощак
Далее ─ о том, что и как делают во время цистоскопии.
Все исследование пациент располагается лежа на спине с раздвинутыми ногами. Если было принято решение о проведении общей анестезии, пациента вводят в наркоз. Если процедуру проводят под местным обезболиванием, то в мочеиспускательный канал вводят раствор новокаина. Врач вводит цистоскоп в уретру, минует ее, попадает в полость мочевого пузыря и заполняет его небольшим количеством стерильного физраствора для лучшей видимости. Доктор получает всю необходимую информацию о состоянии слизистой оболочки и проводит необходимые манипуляции (например, прижигание эрозии, биопсию, бужирование или катетеризацию мочеточника и др.). Часто цистоскопия делается с хромоцистоскопией ─ при этом исследовании пациенту в вену вводят контрастное вещество и наблюдают из какого мочеточника и с какой скоростью поступает в мочевой пузырь моча. Таким образом, с помощью цистоскопии можно косвенно судить о состоянии почек у детей.
Длительность исследования зависит от квалификации врача, аппарата, с помощью которого осуществляется осмотр, индивидуальных особенностей и заболеваний пациента, а также цели исследования. Оно может занимать от 5-10 минут до часа.
Все, что видит и делает эндоскопист во время процедуры, он заносит в протокол, разъясняет результаты обследования пациенту его лечащий врач (терапевт или уролог).
Диагностируемые патологии
Следующие виды патологий диагностируются с помощью цистоскопии:
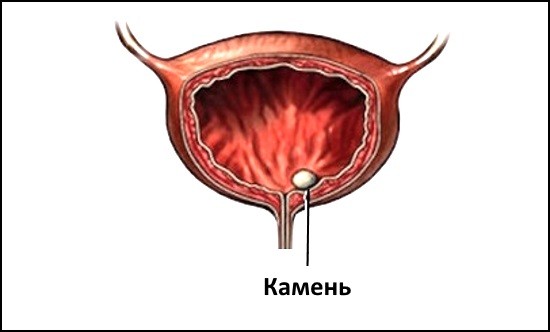
- Хронический цистит.
- Камни мочевого пузыря.

Камни в мочевом пузыре — это достаточно распространенная патология
- Непроходимость уретры.
- Инородное тело в уретре или в просвете мочевого пузыря.
- Новообразования нижних мочевыводящих путей.
- Полипоз нижних мочевыводящих путей.
- Травмы мочевого пузыря.
Возможные осложнения
Цистоскопия, как и многие медицинские вмешательства, может стать причиной следующих осложнений:
- Инфекция нижних мочевыводящих путей (цистит, уретрит).
- Нарушения целостности стенки уретры.
- Нарушение целостности стенки или разрыв мочевого пузыря.
Проведение цистоскопии у мальчиков несколько сложнее, чем у девочек в силу особенностей строения мочеиспускательного канала и его протяженности. Многое зависит от умений врача-эндоскописта. У мальчиков, кроме цистита и уретрита, могут проявиться простатит, везикулит, нарушения эрекции.

Соблюдение техники проведения цистоскопии позволяет свести к минимуму вероятность возможных осложнений
Существуют некоторые условия, при наличии которых задача врача в процессе исследования значительно усложняется. Это происходит при наличии врожденных аномалий развития мочевых путей, мочеполовых свищей т.д. При таких обстоятельствах осложнения могут развиваться несколько чаще, чем обычно.
При грамотном подходе к лечению большинство осложнений носят обратимый характер, с ними можно справиться в течение нескольких недель.
После обследования
После проведения цистоскопии желательно продолжать прием антибиотика широкого спектра действия в течение 7 дней. Кроме того, лучше исключить из рациона сильно соленую, острую пищу, а также воздержаться от интенсивных физических нагрузок.
Альтернатива
Иногда врачу для установления диагноза достаточно проведение только ультразвукового исследования, в таких случаях можно обойтись без цистоскопии.
В других условиях доктору может помочь проведение рентгеновского исследования или магнитно-резонансной томографии.
Выбирает конкретный способ диагностики лечащий врач на основе жалоб и полученных данных. В ряде случаев осмотр мочевого пузыря сразу же дополняется лечебными манипуляциями.
Цистоскопия мочевого пузыря ─ это новейший метод диагностики патологии нижних мочевыводящих путей, часто используемый в клинической практике и обладающий большой информативностью и эффективностью. Поэтому при появлении каких-либо жалоб со стороны мочеполовой системы не нужно тянуть или заниматься самолечением, необходимо обратиться к врачу-специалисту. Он соберет анамнез и поставит предполагаемый диагноз, который, возможно, необходимо будет подтвердить именно с помощью цистоскопии.
Источник
Оглавление
- Когда проводится?
- Показания
- Противопоказания
- Лечение цистоскопией
- Как подготовиться?
- Как проходит процедура
- Цистоскопия разным пациентам
- Последствия процедуры
- Преимущества проведения процедуры в МЕДСИ
Цистоскопия мочевого пузыря – эндоскопическое исследование, то есть визуальный осмотр стенок уретры, мочевого пузыря и выходов мочеточников с помощью оптики с целью выявления патологии. Является диагностической процедурой, однако дает возможность прицельного забора биоматериала (одновременное проведение биопсии) при обнаружении патологических очагов, введения лекарств.
Исследование позволяет не только провести осмотр полости мочевого пузыря, но и оценить функции каждой почки в отдельности по характеру отделяемого из правого и левого мочеточников, так как они открываются в мочевой пузырь и хорошо визуализируются при процедуре; может быть использовано как вспомогательный метод для диагностики простатита, аденомы и аденокарциномы простаты – таким образом медицинские показания для цистографии достаточно широки.
Когда проводится?
Процедура может быть назначена в любом возрасте и является основным методом диагностики при некоторых заболеваниях мочеполовой системы, когда более безопасные методы исследований (ультразвуковое, лучевое, магнитно-резонансное) не дают необходимых сведений, а также при необходимости взятия на гистологическое исследование биоматериала из очагов воспаления/новообразований, инородных тел (получение образцов мочевых камней с целью уточнения их состава для назначения правильного лечения и диеты). При обнаружении конкрементов (камней) небольшие образования могут быть разрушены и удалены с помощью эндоскопа, полипы – удалены и отправлены на анализ.
При наличии язвенных поражений слизистой может быть сделана электрокоагуляция (прижигание) поврежденных участков.
Также возможно получение отделяемого каждого мочеточника с целью оценки функции почек, диагностики воспаления (инфекционное или аутоиммунное, одностороннее или двустороннее). Это особенно важно при планировании операции по удалению одной из почек, когда функциональное состояние оставшейся будет играть решающую роль.
При опухолях и воспалительных заболеваниях простаты цистография мочевого пузыря у мужчин поможет определить распространенность процесса на окружающие ткани, степень и характер вовлеченности мочевого пузыря и уретры в патологический процесс.
Показания:
- Циститы и уретриты – боль, жжение и рези при мочеиспускании, боли в области пояснично-крестцового отдела позвоночника, частые позывы в туалет при малых порциях выделяемой мочи
- Опухоли мочевого пузыря – симптоматика схожа с циститом, однако при исследовании мазка из уретры или мочи были обнаружены атипичные клетки
- Простатиты, аденома и аденокарцинома простаты – частые позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, недержание/задержка мочи, никтурия (частые ночные позывы в туалет)
- Половые расстройства у мужчин (мужское бесплодие) – для оценки состояния семенного бугорка
- Подозрение на мочекаменную болезнь с локализацией камней в мочевом пузыре – боли и рези внизу живота, затрудненное болезненное мочеиспускание маленькими порциями, ощущение недостаточного опорожнения пузыря, помутнение мочи до белесого оттенка, появление в моче кристаллов солей (кристаллурия)
- Энурез – ночное недержание мочи (мочеиспускание происходит во сне) при отсутствии психических и неврологических патологий
- Пиурия – выделение гноя с мочой (появление в жидкости инородных светлых сгустков, помутнение)
- Гематурия – примеси крови в моче (изменение цвета и прозрачности жидкости, появление кровянистых сгустков) при отсутствии травм
- Аномалии развития мочеполовой системы или подозрения на них – для оценки объема и формы резервуара и мочевыводящих путей
- Оценка эффективности лечения
Противопоказания
Противопоказания означают, что цистоскопия в этих случаях показана лишь при неинформативности других методов.
- Острые воспалительные процессы в мочевом пузыре (острый цистит), уретре (острый уретрит), простате (острый простатит), яичках (острый орхит) – у мужчин, матке и придатках – у женщин, в период лихорадки
- Кровотечения из уретры неясной этиологии
- Травмы уретры и мочевого пузыря
- Нарушение в системе гемостаза (гемофилия)
- Беременность
Лечение цистоскопией
Несмотря на то, что цистоскопия является диагностической процедурой, с ее помощью, как и с помощью почти всех эндоскопических исследований, можно производить некоторые терапевтические манипуляции:
- Дробление и выведение небольших конкрементов
- Удаление полипов, малых опухолей с их дальнейшим исследованием с одновременной коагуляцией раневых поверхностей
- Коагуляция эрозий и язв утерты, мочевого пузыря
- Удаление сгустков или инородных тел и восстановление проходимости мочевыводящих путей при обтурации кровью, гноем или небольшими конкрементами
- Введение лекарственных растворов, промывание пузыря и уретры (промывные воды также собираются на исследование)
Как подготовиться?
Цистоскопия под наркозом потребует заблаговременного (10–12 часов до) отказа от пищи и приема жидкостей (за 3–4 часа), после процедуры потребуется время, чтобы прийти в себя, поэтому не рекомендуется пользоваться личным транспортом и заниматься потенциально опасной деятельностью, требующей концентрации внимания.
Цистоскопия без наркоза не требует никакой особой подготовки: достаточно прибыть натощак, совершив туалет половых органов перед выходом из дома. Перед процедурой опорожнить мочевой пузырь.
Выбор типа анестезии будет зависеть от показаний: цистоскопия под наркозом или «во сне» показана легковозбудимым или психически неуравновешенным пациентам. Наркоз может быть как общим, так и спинальным (чувствительность теряет только нижняя половина тела, от поясницы, сознание сохраняется).
Так как строение мужской уретры несколько сложнее (она до 6 раз длиннее женской), для проведения цистоскопии у мужчин чаще рекомендуют спинальное или общее обезболивание, чтобы устранить болевые ощущения. Также наркоз может быть рекомендован, если предполагается длительное обследование, удаление множественных новообразований или если пузырь испытуемого имеет маленькую (150 мл и менее) емкость.
Как проходит процедура
- Перед началом диагностики обследуемому выдается стерильный халат, его просят раздеться и лечь на кушетку на спину, согнув ноги в коленях, объясняют, как будет проходить исследование и какие ощущения при этом возникнут
- Наружные половые органы обрабатываются антисептическими растворами, эндоскоп смазывается глицерином для улучшения скольжения. Мужчинам вводят анестетик в уретру с помощью шприца с резиновой трубкой и с помощью зажима удерживают до начала обезболивающего действия (около 10 минут)
Техника процедуры будет разнится в зависимости от типа инструмента. Выделяют жесткую и гибкую эндоскопию.
- Жесткая эндоскопия мочевого пузыря проводится с помощью жесткого эндоскопа на длинной (30 см) металлической трубке. Такой эндоскоп хорошо расправляет ткани, упрощая осмотр, однако является более травматичным и доставляет больше дискомфорта испытуемому, особенно мужчинам. Жесткий эндоскоп не применяется при наличии крупных опухолей органов малого таза, беременности. При жесткой цистоскопии в уретру вводится туба эндоскопа и к пузырю подается жидкость, которая одновременно промывает его и расправляет складки слизистой, улучшая визуализацию. Для подведения и отвода жидкости к тубе эндоскопа подключают двухходовой кран, так как при наличии в полости гноя или крови, замутняющих среду, орган перед осмотром необходимо будет промыть. Промывные воды собирают для анализа
- Гибкая эндоскопия использует гибкий эндоскоп – подвижную тонкую трубку из полимерного материала с оптикой и лампой на конце. Прибор повторяет изгибы тела и потому может легко проникать в труднодоступные места, что делает осмотр достаточно информативным. Такой метод позволяет минимизировать травматизм и свести на нет болевые ощущения при процедуре. В современной диагностике гибкая цистоскопия постепенно вытесняет жесткую
Цистоскопия разным пациентам
Цистоскопия мочевого пузыря у женщин. Как правило, цистоскопия у женщин не вызывает затруднений и не требует общей анестезии, так как женская уретра прямая и короткая (до 5 см). Для обезболивания используется местный анестетик, нанесенный на тубу эндоскопа. Трудности возникают при наличии крупных опухолей матки или поздних сроках беременности, когда матка сдавливает пузырь и меняет его конфигурацию. В этом случае показано применение гибкой эндоскопии. Осмотр во время беременности выполняется только по жизненным показаниям, так как любые вмешательства на органах малого таза могут спровоцировать самопроизвольный аборт.
Цистоскопия мочевого пузыря у мужчин. Уретра мужчины составляет в длину от 17 до 22 см, поэтому осмотр требует особой осторожности и опыта от эндоскописта, особенно на этапе введения инструмента. Во время процедуры в операционной должен постоянно находиться анестезиолог, который сможет обезболить пациента при возникновении у того сильных болей во время процедуры.
Детям цистоскопия мочевого пузыря проводится только гибким детским эндоскопом, который значительно тоньше взрослого, и только опытным диагностом педиатрического профиля.
Последствия процедуры
После прекращения действия анестетика пациенты, как правило, испытывают небольшой дискомфорт и жжение в мочевыводящих путях, усиливающиеся при мочеиспускании (особенно после цистоскопии у мужчин), частые позывы в туалет. После применения жесткого эндоскопа возможно выделение светло-розовой слизи. Чтобы снизить болевые ощущения рекомендуется увеличить количество потребляемой жидкости (что, в свою очередь, снизит концентрацию мочи), применить однократно обезболивающее средство.
Если симптомы не проходят в течение трех дней или к ним присоединяются выделение свежей крови, озноб, лихорадка – необходимо немедленно вернуться в клинику или вызвать врача.
Преимущества проведения процедуры в МЕДСИ:
- При высокой репутации докторов клиники, цена цистоскопии на уровне средней стоимости услуги в частных клиниках Москвы
- Территориальная доступность
- Возможность провести обследование и получить консультацию специалиста в том же филиале до и после процедуры
- Профилактика и контроль осложнений, госпитализация по желанию или по показаниям в стационар клиники
- Опытные диагносты с большим стажем, наличие специалистов педиатрического профиля
- Тактичный персонал, техничное и вежливое обслуживание
Для записи на прием звоните по круглосуточному телефону: 8 (495) 7-800-500
Источник
Методы обследования при инфекции мочевых путей у детей
Первоочередная задача методов визуализации — обнаружить нарушения, предрасполагающие к развитию инфекции мочевых путей или препятствующие ее лечению. К ним относятся пузырно-мочеточниковый рефлюкс, расстройства мочеиспускания, частичная обструкция лоханочно-мочеточникового сегмента и кистозные болезни почек. С помощью методов визуализации можно также наблюдать за ростом почки и выявлять нефросклероз.
Сохраняются противоречивые мнения относительно того, какие группы детей, с помощью каких методов исследования и когда обследовать.
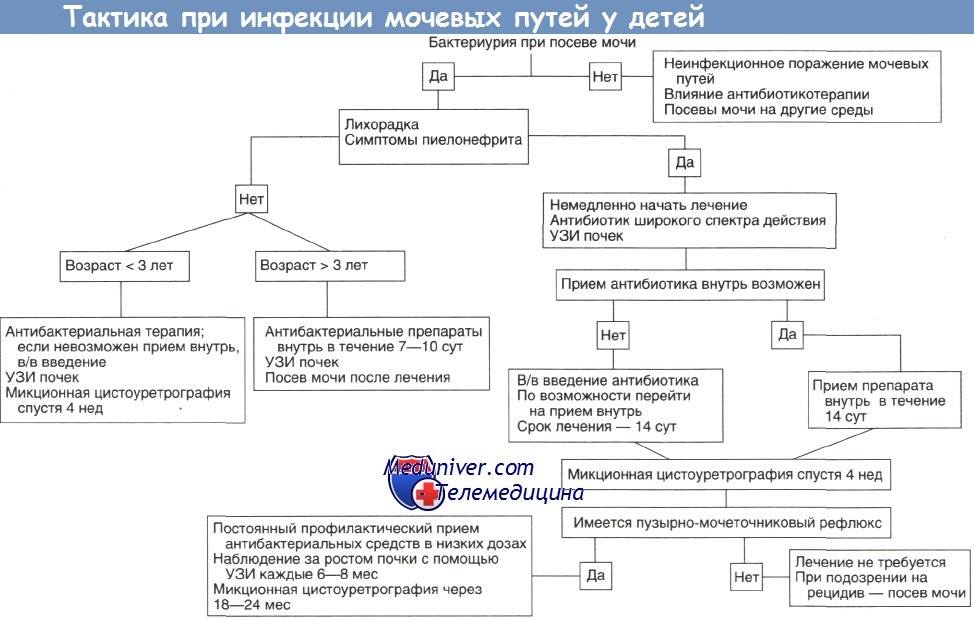
Длительное время большинство специалистов считали визуализацию необходимой во всех случаях впервые диагностированной инфекции мочевых путей. В настоящее время рекомендуется более избирательный подход:
1. УЗИ показано всем, чтобы оценить степень вовлеченности в патологический процесс мочевых путей.
2. Микционная цистоуретрография показана всем детям в возрасте до 3 лет и во всех случаях подозрения на пиелонефрит.
3. Следует отказаться от дальнейшего обследования с помощью методов визуализации у детей старше 3 лет, если при УЗИ были выявлены лишь минимальные патологические изменения, тем более — в их отсутствие.
У детей грудного и младшего возраста с инфекцией мочевых путей визуализация обязательна. Во-первых, у таких больных частота пузыр-но-мочеточникового рефлюкса составляет 35—50% (70% у детей до 1 года). Во-вторых, нефросклероз как осложнение инфекции наиболее часто развивается у больных 2—4 лет. В-третьих, симптомы зачастую настолько стерты, что без визуализации дифференциальная диагностика инфекции верхних и нижних мочевых путей невозможна.
Прежде всего необходимо решить, к какому методу визуализации прибегнуть.
Цистоскопия позволяет непосредственно увидеть мочеиспускательный канал, мочевой пузырь и устья мочеточников. Ее недостатком является инвазивность (выполнение у детей обычно требует общей анестезии). Она имеет незначительное преимущество перед цистографией у детей с инфекциями мочевых путей. Возможность развития стеноза мочеиспускательного канала у девочек с рецидивирующим циститом весьма спорна, и цистоскопию для его исключения выполнять не следует.
УЗИ повсеместно пришло на смену экскреторной урографии. УЗИ почек и мочевого пузыря просто и легко выполнимо. Метод безболезненный, не связан с ионизирующим излучением. Он позволяет получить четкие изображения, несущие сведения о размере, форме, положении, структуре почек, толщине стенок, вместимости мочевого пузыря и об объеме остаточной мочи. Эхогенность почки может быть изменена в результате как диффузного (при пиелонефрите), так и очагового (при очаговом бактериальном нефрите) воспаления.
С помощью УЗИ невозможно оценить функцию почек, достоверно подтвердить или исключить пузырно-мочеточниковый рефлюкс, а нефросклероз можно обнаружить лишь на далеко зашедших стадиях. Метод позволяет следить за ростом почки, проводя повторные обследования.
УЗИ почки
Оценка роста почки — важный компонент длительного наблюдения у детей грудного и младшего возраста с пузырно-мочеточниковым рефлюксом. Цветное допплеровское исследование позволяет оценить выраженность пузырно-мочеточникового рефлюкса, не прибегая к катетеризации и облучению. Неудобством при УЗИ мочевого пузыря является необходимость задерживать мочеиспускание.
Сцинтиграфия почек с 99mТс-димеркаптосукцинатом позволяет выявить как структурные, так и функциональные нарушения. 99mТс-димеркаптосукцинат преимущественно захватывается клетками канальцев из перитубулярных капилляров, поэтому холодные очаги соответствуют участкам нарушенной функции почечных канальцев или сниженного кровотока, что как раз и происходит в участках нефросклероза или острой инфекции паренхимы. Поскольку, с одной стороны, в опытах на животных выявлено очень хорошее соответствие между данными сцинтиграфии и наличием инфекции, а с другой — не существует других столь же информативных исследований, многие предлагают рассматривать сцинтиграфию в качестве эталонного метода для выявления очага инфекции у детей и обязательно проводить ее в случаях, когда инфекция сопровождается лихорадкой.
К сожалению, в острую фазу инфекции часты сомнительные, ложноположительные и ложноотрицательные результаты.
Недостаточные чувствительность (50— 85%) и специфичность (45—90%), дороговизна и лучевая нагрузка на корковое вещество почки ограничивают применение метода. В то же время при определенных обстоятельствах сцинтиграфия может быть полезна для диагностики нефросклероза.
При микционной цистоуретрографии катетеризируют мочевой пузырь и туго наполняют его рентгеноконтрастным веществом. Помимо первоочередной задачи — выявить или исключить пузырно-мочеточниковый рефлюкс и оценить его степень — это исследование позволяет получить информацию о строении, вместимости и функционировании мочевого пузыря. В фазу мочеиспускания можно определить наличие остаточной мочи, а у мальчиков — обнаружить клапаны задней части мочеиспускательного канала. Недостатками метода являются его инвазивность, облучение рентгеновскими лучами, риск аллергических реакций и ятрогенного инфицирования мочевых путей.
Изотопная микционная цистоуретрография сопряжена с меньшим облучением половых желез, так как не требует рентгеноскопии, и ее чувствительность при определении рефлюкса даже малых степеней не меньше; в то же время при ней хуже визуализируются мочевой пузырь и мочеиспускательный канал. Поэтому представляется логичным сначала проводить рентгеноконтрастную микционную цистоуретрографию, а для повторных исследований, при наличии показаний, — изотопную; это позволит, с одной стороны, снизить лучевую нагрузку, с другой — подробно осмотреть нижние мочевые пути.
КТ почек по информативности почти не превосходит хорошо выполненное УЗИ, но может быть полезной в редких случаях подозрения на абсцесс почки или паранефрит.
Чем в более раннем возрасте развивается инфекция мочевых путей, тем выше вероятность аномалий развития почек и мочевых путей. Следовательно, если инфекция мочевых путей возникает у ребенка младшего возраста, следует безотлагательно выполнить УЗИ, потому что в инфицированной почке с нарушенным оттоком мочи чрезвычайно высок риск необратимых изменений (пионефроза). У старших детей, особенно лечащихся амбулаторно, УЗИ может быть отсрочено, если только инфекция мочевых путей не сопровождается лихорадкой.
Сцинтиграфию с 99mТс-димеркаптосукцинатом в остром периоде следует выполнять только тогда, когда требуется выявить инфекцию паренхимы; если же цель исследования — выявить нефросклероз, то его лучше отложить на 6—24 мес. Лучший срок для микционной цистоуретрографии до сих пор не определен. Инфекция мочевых путей может нарушить перистальтику мочеточников и привести к преходящему расширению их отдельных участков или к пузырно-мочеточниковому рефлюксу, поэтому, для того чтобы не поставить ошибочный диагноз постоянного пузырно-мочеточникового рефлюкса, микционную цистоуретрографию обычно откладывают до тех пор (на 4—8 нед), пока не будет вылечена острая инфекция и не разрешится воспаление.
Всем больным выполняют посев мочи, а поскольку и забор материала для посева, и микционная цистоуретрография требуют катетеризации мочевого пузыря, их можно провести одновременно. Впрочем, объективных данных, позволяющих сделать рекомендации относительно сроков проведения микционной цистоуретрографии, пока нет.
– Также рекомендуем “Пузырно-мочеточниковый рефлюкс у детей – причины, диагностика”
Оглавление темы “Болезни мочевых путей и почек”:
- Факторы риска и сопутствующие болезни инфекции мочевых путей у детей
- Клиника инфекции мочевых путей у детей – проявления
- Методы обследования при инфекции мочевых путей у детей
- Пузырно-мочеточниковый рефлюкс у детей – причины, диагностика
- Лечение инфекции мочевых путей у детей – выбор антибиотика
- Прогноз инфекции мочевых путей у детей
- Причины острой почечной недостаточности (ОПН) у детей
- Клиника и диагностика острой почечной недостаточности (ОПН) у детей
- Лечение острой почечной недостаточности (ОПН) у детей
- Причины и диагностика гломерулопатий у детей
Источник
