Опухоли мочевого пузыря презентация

Презентация на тему: ” Опухоли мочевого пузыря.” — Транскрипт:
1
Опухоли мочевого пузыря.
2
Эпидемиология. Мужчины болеют чаще, возраст лет. Этиология. Курение, анилиновые красители, радиация.
3
Большинство опухолей растет экзофитно, то есть в просвет мочевого пузыря. Инфильтрирующий рост в толщу стенки мочевого пузыря.
4
Клинические симптомы. Ранний симптом – макро-и микрогематурия. Сгустками крови или свежей кровью. При распространении опухоли в мочевом пузыре – дизурия (частые мочеиспускания малыми порциями). При распаде опухоли – нагноение с появлением мутной мочи.
5
6
7
Диагностика Данные анамнеза (гематурия); цистоскопия – позволяет увидеть опухоль, оценит размер, распространение. биопсия опухоли; Рентгенконтрастная цистография – определяется дефект наполнения, деформация мочевого пузыря; УЗИ; Компьютерная томография.
8
Цистоскопия.
9
Цистография
10
Лечение. Для лечения рака мочевого пузыря применяют хирургический, лучевой, химиотерапевтический и комбинированный методы. В зависимости от вида, распространенности опухоли объем операция колеблется от электроэксцизии до цистэктомии.
11
Особенности ухода Уход за больным с дренажами.
Источник

Рак мочевого пузыря. Выполнила: Ширкова Диана Юрьевна

Эпидемиология Частота опухолей мочевого пузыря составляет 1 -8%. В структуре онкологической заболеваемости населения РФ РМП занимает 8 -е место среди мужчин и 18 -е среди женщин Среди всех онкологических заболеваний приходится 4, 5 % у мужчин и 1, 03% у женщин. Мужчины болеют в 3 -10 раз чаще женщин. Заболевание наиболее часто выявляется в возрасте 60 -80 лет. Имеются расовые различия в заболеваемости РМП.

Факторы риска РМП – полиэтиологическое заболевание. Значительное число случаев РМП связано с влиянием канцерогенных веществ, выделяемых с мочой, на уротелий. Профессиональные вредности: работники кожевенного, текстильного, резинового, лакокрасочного производства Лекарственные средства: феноцетинсодержащие анальгетики; циклофосфамид Курение Радиация Шистоматоз Хронический цистит

Классификация Тis — карцинома in situ (CIS) (плоская опухоль мочевого пузыря) Т 1 — опухоль прорастает соединительную ткань подслизистой оболочки Т 2 — опухоль поражает мышечный слой стенки мочевого пузыря. Т 3 — опухоль поражает жировую ткань вокруг мочевого пузыря. Т 4 — опухоль прорастает в соседние органы: предстательную железу, матку, влагалище, стенки таза или в брюшную стенку. N 0 – нет поражения л/узлов N 1 – метастаз в 1 лимфоузле размером менее 2 см N 2 – метастазы в 1 лимфоузле размером от 2 до 5 см, или в нескольких лимфоузлах размерами менее 5 см. М 0 – нет отдаленных метастазов М 1 – есть отдаленные метастазы

Гистологическая классификация РМП Переходно-клетоный рак: – с плоскоклеточной метаплазией – с железистой метаплазией – с плоскоклеточной и железистой метаплазией Плоскоклеточный рак Аденокарцинома Недифференцированный рак

Клиника Начальные стадии заболевания чаще всего протекают бессимптомно либо схожи с симптомами других заболеваний мочевыделительной системы, такими, как инфекции мочевыделительной системы, простатит, мочекаменная болезнь и т. д.

Гематурия Ведущий симптом РМП проявляется как однократным эпизодом гематурии или микрогематурии, так и тотальной макрогематурией, приводящей к тампонаде МП. Степень гематурии не отражает размеры опухоли и стадии заболевания. Эпизод гематурии может быть единственным проявлением болезни, что приводит к позднему обращению больных.

Дизурические явления Учащенное и болезненное мочеиспускание с наличием императивных позывов. Патогенез дизурии при разных формах и стадиях различен: – Интраэпителиальная карцинома – дизурия обусловлена изменением порога чувствительности рецепторного аппарата в структурах. – Инфильтрирующий рак – за счет регидности стенок и уменьшении объема МП.

Боль Над лоном первоначально связана с актом мочеиспускания, в дальнейшем становится постоянной. Боль в промежности, области крестца – свидетельсвует о местнораспространенном опухолевом процессе. Появление боли в поясничной области связано с блоком устьев мочеточника опухолью и развитием гидронефроза.

Симптомы, свидетельствующие о генерализации процесса Слабость Быстрая утомляемость Резкая потеря массы тела Анорексия

Алгоритм диагностики Физикальное обследование Пальпаторное исследование прямой кишки Лабораторные анализы (крови, мочи, б/х анализы крови, ЭКГ для оценки общего состояния). Биохимические исследования крови (мочевина, креатинин) – позволяет оценить функциональную способность почек Бактериологический посев мочи – необходим для исключения инфекции мочевых путей. Цитологическое исследование мочи (в 40% случаев в осадке мочи выявить опухолевые клетки). УЗИ мочевого пузыря, Цистоскопия, Биопсия (при выявлении изменений слизистой оболочки мочевого пузыря). Экскреторная урография КТ. МРТ

Лечение. Поверхностный РМП. Та- неинвазивная папилярная карцинома ( 60%) 2. Тis – in situ карцинома (10%) 3. Т 1 – опухоль распространяется на субэпительальную соединительную ткань (30%) Трансуретральная резекция МП. Внутрипузырная иммунотерапия – БЦЖ – терапия. Применяются введение БЦЖ+ интерферон – альфа/интерлейкин – 2 1.

Внутрипузырная химиотерпия : – Доксорубицин – Эпирубицин – Тиотеп – Гемцитабин – Митомицин С Фотодинамическая терапия

Радикальная цистэктомия. Показания: – Тотальное поражение слизистой оболочки МП – Часто рецидивирующие опухоли, не чувствительные к внутрипузырной терапии – Низкодифференцированные и недифференцированные опухоли Т 1 на фоне рака in situ

Инвазивный РМП Радикальная цистэктомия У мужчин – удаление единым блоком МП с покрывающей его брюшиной и паравезикальной клетчаткой, предстательной железы с семенными пузырьками, двусторонняя тазовая лимдаденэктомия. При опухолевом поражении простатической части уретры – у ретерэктомию. У женщин – удаление матки с придатками, резекция передней стенки влагалища

Способы отведения мочи Наружное отведение мочи: уретерокутанеостомия, формирование резервуара с наложением уростомы Отведение мочи в непрерывный кишечник (уретеросигмостомия) Формирование ортотопического резервуара Формирование гетеротопического резервуара Формирование резервуара выполняют из различных отделов ЖКТ.

Органосохраняющая операция. Дополняется неоадъювантной и адъювантной ХТ, химиолучевым лечением. Резекция МП показания: Первичное поражение МП Единственная опухоль Расстояние от шейки не менее 3 см, размер не более 5 см Достаточная емкость и функция МП Выполняют у пожилых больных с отягощенным соматическим состоянием. Дополняют операцию двусторонней тазовой лимфаденэктомией. При расположении опухоли вблизи устья мочеточника формируют уретеронеоцистоанастомоз.

Генерализованный РМП Химиотерапия 1. Монотерапия Наиболее активные – цисплатин, метотрексат. Менее эффективные – винбластин, доксорубицин, циклофосфан, 5 фторурацил, митомицин С. 2. Более эффективна полихимиотерапия MVAC – метотрексат, винбластин, доксорубицин, цисплатин Гемцитабин+цисплатин
Источник

Опухоли мочеиспускательного канала
Опухоли мочеиспускательного канала составляют около 4% всех новообразований мочеполовых органов, при этом доброкачественные опухоли встречаются чаще злокачественных (у женщин во много раз чаще, чем у мужчин).

Доброкачественные опухоли: I. Полип 1. Фиброзный: a. С очаговой или диффузной переходноклеточной дифференцировкой эпителия; b. С плоскоклеточной ли многослойномногорядной выстилкой. 2. Железистый: а. Включающий переходно-клеточные структуры; б. С эпителиальными структурами многослойно -многорядного, простатического и другого типа. II. Полипообразная кистозно расширенная пара – или периуретральная железа. А. Б. В. III. Папиллома: Плоскоклеточная; Переходно-клеточная; Выстланная многорядно-многослойным эпителием.

Злокачественные опухоли: I. Рак. a) Плоскоклеточный; b) Переходно-клеточный; c) Железистый; d) Анапластический. II. Редкие опухоли (карциноид, меланома).

Доброкачественные опухоли уретры Причины: – хронический уретрит, – нарушение кровоснабжения в стенке уретры, – дисгормональные изменения во время беременности и во второй половине жизни после менопаузы, – травмы

Течение у женщин: – локализация преимущественно в области наружного отверстия – чувство жжения зуда в уретре, особенно во время акта мочеиспускания – учащенное мочеиспускание (Реже бывает затрудненное мочеиспускание – при полипах и папилломах больших размеров) – жалобы на боли в области уретры при половом акте и ходьбе – «контактные» кровотечения

Течение у мужчин – располагаться в любом отделе мочеиспускательного канала – симптомы болезни более выражены при расположении опухоли в заднем отделе мочеиспускательного канала, а также при распространенном папилломатозе – опухоли, локализующиеся в области наружного отверстия и ладьевидной ямки мочеиспускательного канала, иногда вовсе не вызывают субъективных расстройств – опухоли, расположенные по ходу мочеиспускательного канала, сопровождаются затрудненным мочеиспусканием, уретроррагией, примесью крови к первой порции мочи (инициальная гематурия), а с присоединением инфекции появляется дизурия и гнойные выделения из уретры

при обширном папилломатозе висячего отдела уретры мужчины предъявляют жалобы на уретроррагацию, присоединяется уретрит с гнойными выделениями из наружного мочеиспускательного канала – при поражении задних отделов уретры наблюдается значительно выраженное затрудненное и болезненное мочеиспускание – при поражении простатического отдела мочеиспускательного канала, отмечают болезненные семяизвержения, гемоспермию, беспричинные эрекции –
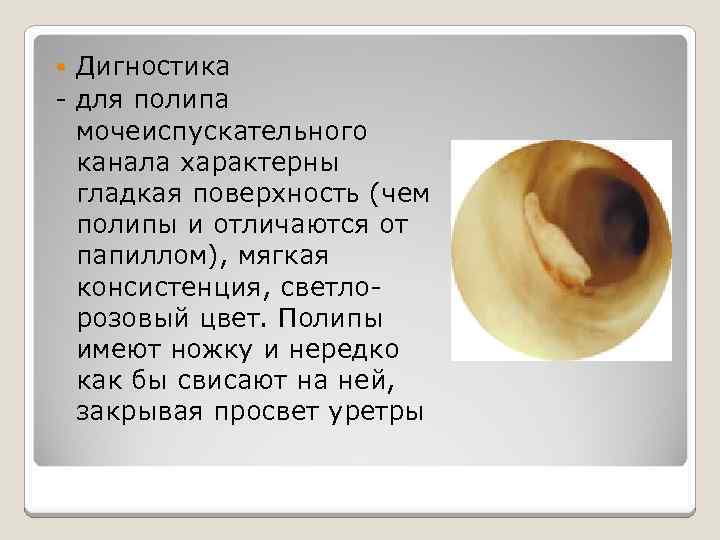
Дигностика – для полипа мочеиспускательного канала характерны гладкая поверхность (чем полипы и отличаются от папиллом), мягкая консистенция, светлорозовый цвет. Полипы имеют ножку и нередко как бы свисают на ней, закрывая просвет уретры
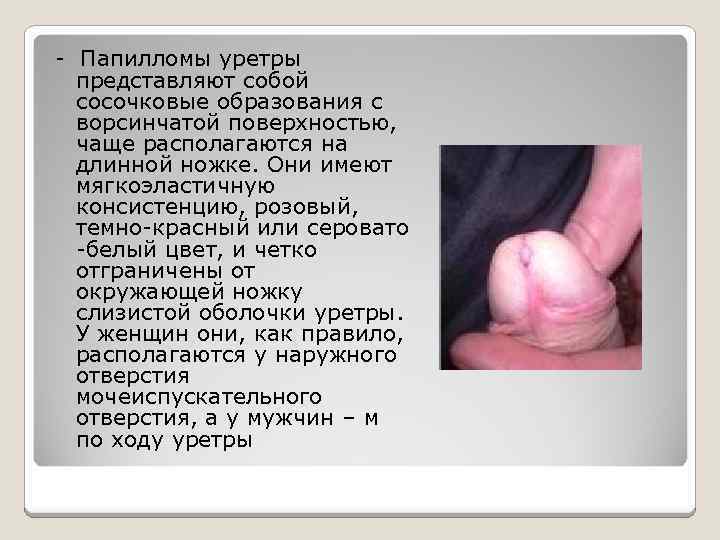
– Папилломы уретры представляют собой сосочковые образования с ворсинчатой поверхностью, чаще располагаются на длинной ножке. Они имеют мягкоэластичную консистенцию, розовый, темно-красный или серовато -белый цвет, и четко отграничены от окружающей ножку слизистой оболочки уретры. У женщин они, как правило, располагаются у наружного отверстия мочеиспускательного отверстия, а у мужчин – м по ходу уретры
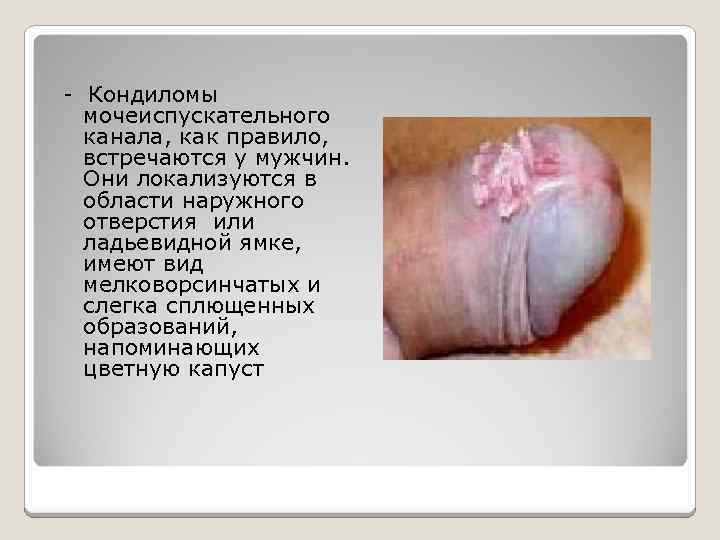
– Кондиломы мочеиспускательного канала, как правило, встречаются у мужчин. Они локализуются в области наружного отверстия или ладьевидной ямке, имеют вид мелковорсинчатых и слегка сплющенных образований, напоминающих цветную капуст

Рак уретры Злокачественные опухоли мочеиспускательного канала встречаются довольно редко. Женщины болеют в 5 -10 раз чаще мужчин. Опухоли могут распологаться как в проксимальном, так и в дистальном отделах уретры, однако большинство раковых опухолей женской уретры возникают в области наружного отверстия, на стыке между эпителием уретры и многослойным плоским эпителием вульвы.

Международная классификация опухолей TNM (1997 г): Т – первичная опухоль; Тx – первичная опухоль не может быть оценена; То – нет данных о первичной опухоли; Та – неинвазивная папиллярная, полиповидная или бородавчатая карцинома; Тis – карцинома in situ; Т 1 – опухоль распространяется на субэпителиальную соединительную ткань; Т 2 – опухолевая инвазия следующих структур: губчатого тела, простаты, периуретральных мышц; Т 3 – опухолевая инвазия следующих структур; пещеристого тела, простаты, тканей за простатической капсулой, передней стенки влагалища, шейки мочевого пузыря; Т 4 – опухоль распространяется на другие смежные органы.

N – регионарные лимфатические узлы (паховые и тазовые); Nx – регионарные лимфатические узлы не могут оценены; N 0 – нет метастазов в регионарных лимфатических узлах; N 1 – метастаз в одном регионарном лимфатическом узле не более 2 см в наибольшем измерении; N 2 – метастаз в одном регионарном лимфатическом узле более 2 см в наибольшем измерении или во многих лимфатических узлах; М – отдаленные метастазы; Мх – отдаленные метастазы не могут быть оценены; М 0 – нет отдаленных метастазов; М 1 – отдаленные метастазы.

Степень гистологической градации (G): Gx – степень дифференцировки не может быть оценена; G 1 – высокодифференцированная опухоль; G 2 – умеренно дифференцированная опухоль; G 3 – низкодифференцированная опухоль; G 4 – недифференцированная опухоль.

В 1949 г. А. И. Серебровым, по которой различают 4 формы заболевания: Экзофитные опухоли, расположенные в области наружного отверстия мочеиспускательного канала, разной величины, часто с изъязвлением, некротическими изменениями и инфильтрацией окружающих тканей или стенок мочеиспускательного канала, распространяющиеся в глубину более чем на 2 -3 см; Множественные малигнизированные полипозные образования или одиночные полипы, исходящие из отверстия мочеиспускательного канала, при этом инфильтрация стенок канала может отсутствовать; Язвенную форму рака, при которой опухоль, кратерообразно изъязвляющаяся в области клитора, инфильтрирует переднюю стенку влагалища по ходу мочеиспускательного канала; Плотную опухолевую инфильтрацию всего мочеиспускательного канала.

М. И. Гойхберг разделил больных, страдающих раком уретры, по характеру жалоб на четыре группы: Первую группу составили больные, которые предъявляли жалобы на боли и нарушение акта мочеиспускания, а именно – жжение и незначительные боли в мочеиспускательном канале, боли в пояснице, неприятные ощущения во время акта мочеиспускания, затрудненное мочеиспускание, частичное недержание мочи, боли внизу живота; Во вторую группу были включены больные с жалобами на кровотечение из уретры, что чаще всего было проявлением изъязвления или распада опухоли; Третью группу составили больные с жалобами на новообразование в мочеиспускательном канале, других жалоб они не предъявляли; В четвертую группу вошли больные, которые не предъявляли никаких жалоб, и опухоль уретры у них была выявлена во время профосмотра.
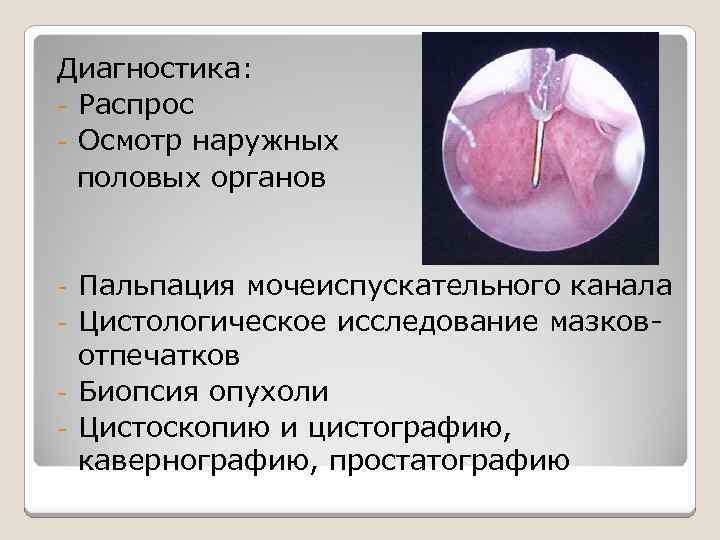
Диагностика: – Распрос – Осмотр наружных половых органов Пальпация мочеиспускательного канала – Цистологическое исследование мазковотпечатков – Биопсия опухоли – Цистоскопию и цистографию, кавернографию, простатографию –

Оперативное лечение рака женского мочеиспускательного канала в зависимости от локализации, величины и распространенности опухоли может включать следующие вмешательства: – Циркулярную резекцию мочеиспускательного канала в пределах здоровых тканей; – Удаление мочеиспускательного канала с наружными половыми органами и передней стенкой влагалища; – Удаление мочеиспускательного канала с шейкой мочевого пузыря, наружными половыми органами, передней стенкой влагалища и наложением надлобкового мочепузырного свища; – Удаление мочеиспускательного канала вместе с мочевым пузырем, наружными половыми органами, передней стенкой влагалища и пересадкой мочеточников в кишку или кожу.

Оперативное лечение рака мужского мочеиспускательного канала в зависимости от локализации, величины и распространения опухоли может включать следующие вмешательства: Трансуретральную электрорезекцию (эксцизию) опухоли на первой стадии рака; Открытую резекцию уретры вместе с опухолью в пределах здоровых тканей на I и II стадиях опухоли, расположенной в губчатом отделе мочеиспускательного канала; Частичную ампутацию полового члена при локализации рака в переднем отделе уретры, когда опухоль прорастает в кавернозные тела; Полную ампутацию полового члена, которую выполняют при локализации опухоли в заднем отделе уретры; это вмешательство может сочетаться с удалением мошонки и ее органов при прорастании опухоли в предстательную железу и мочевой пузырь.

Рак полового члена

Рак полового члена — это злокачественная опухоль, развивающаяся из тканей полового члена, обладающая способностью к метастазированию (распространению по организму). Метастатическая форма рака полового члена может привести к гибели больного.
Распространенность в европейских странах достигает в среднем от 0. 1 до 1 случая на 100 тысяч мужчин, составляя от 2 до 4% онкозаболеваний мочеполовой системы у мужчин. Наиболее часто заболевание встречается у мужчин старше 60 лет, однако отмечены случаи в возрасте до 40 лет и даже у детей.

Предрасполагающие факторы: – Фимоз – Хронические воспалительные состояния головки полового члена и крайней плоти – Вирусы папилломы человека 16 и 18 типов, 6 и 11 типов – Кожный рог (возникает на месте травмы, родинки, невуса полового члена) — участки уплощения, утолщения кожи. – Склерозирующий лихен

Эритроплазия Кейра — располагается на головке полового члена иили крайней плоти, в виде участка покраснения с четкими контурами – Болезнь Боуена — характеризуется появлением на головке полового члена гиперемированной (красной) бляшки, зачастую является сопутствующим заболеванием при других злокачественных образованиях внутренних органов –

Клиническая картина – Рак полового члена может располагаться на головке полового члена, на крайней плоти, на головке и коже крайней плоти одновременно, на венечной борозде полового члена и на стволе полового члена – Проявляется в виде небольшого измененного участка кожи, с последующим увеличением в размерах и уплотнением этого участка – может проявляться в виде язвочек, эрозий или разрастаниями в виде «цветной капусты» на коже или головке
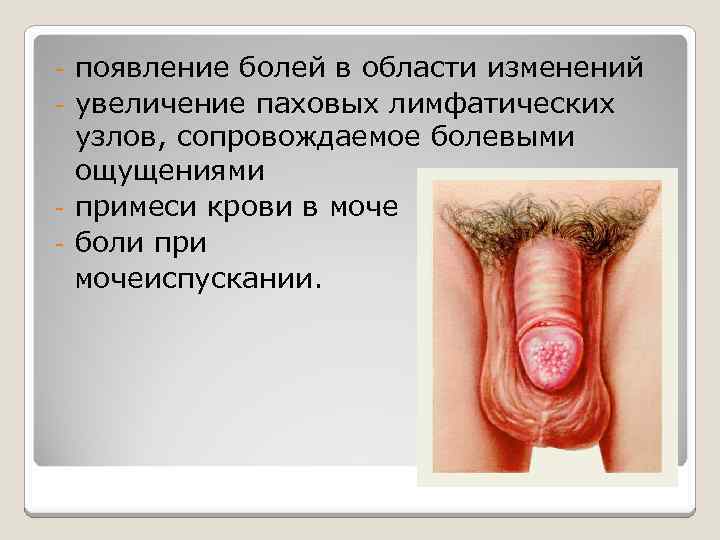
появление болей в области изменений – увеличение паховых лимфатических узлов, сопровождаемое болевыми ощущениями – примеси крови в моче – боли при мочеиспускании. –

ДИАГНОСТИКА – цитологическое исследование – биопсия измененного участка иили увеличенных паховых лимфатических узлов с их последующим гистологическим исследованием – ультразвуковое исследование (УЗИ) полового члена, которое позволяет определить вероятность распространения заболевания на подлежащие структуры полового члена — спонгиозное и каверзные тела, уретру

Лечение 1. Консервативными методами лечения: – лучевая терапией и брахитерапия – лазерная терапия – криотерапия – химиотерапия 2. Оперативные методы лечения, которые включают в себя удаление первичного очага, т. е. непосредственно опухоли, удаление паховых и тазовых лимфоузлов, а также более агрессивных методик с удалением части костей малого таза.
Источник
