Опухоль в мочевом пузыре как цветная капуста
Уротелиальные папилломы мочевого пузыря – доброкачественные опухоли, встречающиеся преимущественно у молодых людей.
Существование папиллярного поражения мочевого пузыря с доброкачественным клиническим течением и узнаваемыми морфологическими признаками, заслуживающими доброкачественной классификации “папилломы”, признано, но вызывает много вопросов.
В основе диагностики уротелиальных папиллом лежит гистологическое исследование. Трансуретральная резекция – безопасный и эффективный вариант лечения. Необходимо установить дифференциальный гистопатологический диагноз по отношению к другим неинвазивным неопластическим уротелиальным поражениям, учитывая особенности рецидива, прогрессирования и лечения этих опухолей.
Общие сведения об уротелиальной папилломе мочевого пузыря
Неинвазивные папиллярные уротелиальные новообразования согласно системе классификации ВОЗ/ISUP (2004) следующие:
- Уротелиальная папиллома.
- Папиллярное уротелиальное новообразование низкой степени злокачественности (PUNLMP).
- Папиллярная уротелиальная карцинома низкой степени злокачественности.
- Папиллярная уротелиальная карцинома высокой степени.
Уротелиальная папиллома
Папиллярная уротелиальная карцинома низкой степени злокачественности
Уротелиальная папиллома (переходноклеточная) мочевого пузыря – это отдельное образование доброкачественного характера, которое развивается преимущественно в молодом возрасте. Уротелиальные папилломы являются гистологически и биологически отличительными опухолями, и их следует дифференцировать от других папиллярных новообразований мочевого пузыря с более высоким риском.
Уротелиальные папилломы представляют собой экзофитное неинвазивное уротелиальное новообразование, состоящее из тонкого фиброваскулярного ядра, покрытого уротелием нормальной толщины и нормального внешнего вида по классификации ВОЗ. На их долю приходится всего 1-4% всех опухолей мочевого пузыря. Обозначение «папиллома» использовалось разными авторами по-разному в результате постоянного обновления классификации, поэтому вопрос о том, можно ли считать уротелиальные папилломы доброкачественным поражением, все еще обсуждается.
Исторические аспекты этого вопроса были подробно рассмотрены Эблом и Янгом в 1989 году. Существование типичных папиллом было определено классификацией ВОЗ 1973 года, со временем эта диагностическая категория была признана и включена в консенсусную классификацию новообразований мочевого пузыря Всемирной Организацией Здравоохранения и Международным обществом урологических патологов (ВОЗ/ISUP).
Если использовать ограничительные диагностические критерии, рекомендованные ВОЗ, это поражение встречается редко. Некоторые исследователи предложили расширить диагностическую категорию уротелиальной папилломы, включив в нее карциному 1 степени по классификации ВОЗ, но большинство не следует этому предложению.
Уротелиальные папилломы возникают в двух различных клинических условиях:
- новообразования de novo (без предшествующего уротелиального новообразования);
- или возникающие у пациентов с известным клиническим анамнезом рака мочевого пузыря (вторичные папилломы).
Новообразования de novo возникают в более молодом возрасте, в том числе детском и подростковом и обычно имеют доброкачественное течение. Вторичные уротелиальные папилломы встречаются у пациентов с известной в прошлом клинической историей неоплазии мочевого пузыря или с сопутствующим поражением уротелия.
Переходноклеточные папилломы имеют низкую частоту рецидивов и редко прогрессируют до развития уротелиальной карциномы. Кажется разумным избегать определения этих пациентов как больных раком.
Редкость папиллом мочевого пузыря (когда они строго диагностированы), приводит к тому, что специалисты имеют ограниченный опыт в их распознавании и лечении. Чтобы восполнить дефицит информации, проводятся дальнейшие исследования этой патологии.
Распространенность уротелиальных папиллом
Средний возраст развития папиллом de novo определить достаточно сложно, поскольку диапазон их развития очень большой 8-76 лет. Развиваются преимущественно у мужчин (соотношение мужчины : женщины составляет 1,9:1). Средний возраст пациентов с вторичными папилломами составляет 66 лет (диапазон 55-73 года), они также немного преобладают у мужчин.
Уротелиальная папиллома мочевого пузыря у детей встречается крайне редко. Оценочная распространенность таких новообразований составляет 0,1% -0,4%. В педиатрической популяции чаще встречаются в позднем подростковом возрасте (67,0% в возрасте 15-20 лет против 13,6% в возрасте до 10 лет) и преобладают среди мальчиков. Обычно заболевание проявляется безболезненной макрогематурией.
Причины и факторы риска уротелиальных папиллом мочевого пузыря
Причины развития данного типа образований не установлены. Задокументированные факторы риска окружающей среды связаны с образом жизни и производственной вредностью. К ним относятся курение сигарет и ароматические амины, обычно содержащиеся в краске, резине, красителях и выхлопных газах дизельного топлива.
Эти факторы риска могут играть второстепенную роль в педиатрической когорте, так как латентный период, необходимый после воздействия, довольно длительный. Такая связь у молодых пациентов не доказана.
Симптомы наличия папиллом в мочевом пузыре
Уротелиальные папилломы имеют широкий спектр симптомов, из которых наиболее частый (90%) – макрогематурия. Другие менее частые проявления:
- раздражающие симптомы мочеиспускания – дизурия, частые и неотложные позывы;
- обструкция мочевыводящих путей;
- боли в животе;
- лихорадка;
- нефролитиаз;
- рвота.
![]() Лихорадка
Лихорадка
Гистологические особенности уротелиальных папиллом мочевого пузыря
Образование обычно единичное. Размеры опухолей варьируют от 0,2 до 2,8 см в наибольшем диаметре (в среднем = 0,76 см). Локализация различна (заднее, боковое, в тригональной области, в области купола), но задние и боковые стенки мочевого пузыря поражаются больше.
Уротелиальные папилломы оценивают по архитектурному расположению сосочков (относительный размер сосочков, форма, сложность и наличие эндофитного роста), содержанию фиброваскулярных ядер, количеству клеточных слоев в уротелии, характеру зонтичного клеточного слоя, полярности уротелия по отношению к базальной мембране, митотической активности и ядерной цитологии.
Под микроскопом обрзования имеют сформированную папиллярную архитектуру с фиброваскулярными ядрами. Папиллярная архитектура варьирует от общего простого, неиерархического расположения (в большинстве, по исследованиям в 73% случаев) до более сложного анастомозирующего сосочка с почкованием (по исследованиям в 27% случаях). Отдельные сосочки также различны: от мелких со скудной стромой и тонкими фиброваскулярными ядрами, до крупных с выраженным стромальным отеком.
Уротелиальные инвагинации (эндофитный рост) в папиллярные ядра присутствуют во многих случаях (около 42%). Общим для всех является нормальный внешне уротелий без гиперплазии (толщина уротелия варьирует от четырех до семи клеток).
![]() Гистологические особенности уротелиальных папиллом мочевого пузыря
Гистологические особенности уротелиальных папиллом мочевого пузыря
Уротелий в большинстве случаев содержит базальные клетки, промежуточные клетки и зонтичные клетки. В более чем половине исследований поверхностный зонтичный клеточный слой отчетливо выражен с увеличенной цитоплазмой, часто с вакуолизацией. Ядерная морфология почти всегда мягкая, без какой-либо ядерной атипии и имеет вид нормального уротелия. В менее 10% случаев наблюдается ядерная атипия дегенеративного типа, которая обычно бывает очаговой, но в остальном эти случаи имеют типичные признаки уротелиальной папилломы. Редкие митотические фигуры идентифицируются у единиц образований, ни один из них не оказывается, как правило, атипичным митозом.
Гистологическое исследование в дифференциальной диагностике очень полезно и необходимо.
При подозрении на диагноз папилломы одним из дифференциально-диагностических соображений является папиллярная уротелиальная гиперплазия, поражение, которое считается предполагаемым предшественником низкосортных папиллярных уротелиальных новообразований. Однако, в отличие от папиллом, они обычно имеют гиперпластический уротелий (более семи клеток в толщину) с волнообразным рисунком, состоящим из тонких сосочковых складок слизистой оболочки различной высоты.
Важно отметить, что дискретные фиброваскулярные ядра отсутствуют и что васкулярность сосредоточена в основании уротелиальной пролиферации. Папиллярная уротелиальная гиперплазия имеет доброкачественную, нормальную цитологию пролиферирующего уротелия, общую с уротелиальными папилломами, но, учитывая гиперпластический уротелий, вероятно, является более близкой имитацией папиллярных уротелиальных новообразований низкого злокачественного потенциала/переходно-клеточного рака I степени.
Диагностика переходноклеточных папиллом мочевого пузыря
Консультация уролога. Во время консультации уролог подробно выясняет симптомы и жалобы пациента, выясняет наличие предшествующих заболеваний со стороны мочевыделительной системы и проводит физикальный осмотр, который, как правило, ничем не примечателен. Поскольку проявления папиллом неспецифичны, назначается дальнейшее обследование, в первую очередь анализы мочи, крови и УЗИ мочевого пузыря.
Сонография. УЗИ мочевого пузыря следует использовать в качестве первого клинического подхода для выявления уротелиальных папиллом, учитывая его хорошую специфичность и высокую чувствительность с возможностью обнаружения очагов поражения размером до 5 мм. Лучше делать его на заполненный орган, или на полный и пустой мочевой пузырь.
![]() УЗИ мочевого пузыря
УЗИ мочевого пузыря
Цитология мочи играет минимальную роль в диагностике уротелиальных папиллом, несмотря на ее высокую специфичность (98%), она обладает низкой чувствительностью (34%), особенно к низкодифференцированным поражениям (12% для опухоли 1-й степени).
Цистоскопия. Цистоскопия считается золотым стандартом диагностики уротелиальных папиллом мочевого пузыря. Результаты цистоскопии могут быть разные и включают:
- воспаленный или эритематозный уротелий;
- новообразование;
- нормальный уротелий
![]() Цистоскопия
Цистоскопия
Цистоскопию лучше проводить одновременно с биопсией, это позволяет взять материал образований для гистологического исследования и определения точного диагноза.
Лечение папиллом мочевого пузыря
Лечение папилломатозного поражения мочевого пузыря заключается в удалении образований с помощью трансуретральной резекции. В некоторых случаях при наличии/подозрении на более высокую степень злокачественности папиллом проводится внутрипузырная химиотерапия. Также ее следует рассмотреть при повторных папилломах, наличии в анамнезе доброкачественных или злокачественных поражений органов мочевыделительной системы.
![]() Трансуретральная резекция
Трансуретральная резекция
Прогноз уротелиальной папилломы мочевого пузыря
Метастатическое заболевание и агрессивная форма данной переходноклеточной папилломы в молодом возрасте встречаются редко, с низкой частотой рецидива (3,4%), прогрессирования (1,1%) и смерти (1,1%).
Тем не менее, исследования показывают, что неинвазивная папиллома, включая уротелиальную, может рецидивировать в любом возрасте. Рецидивы могут быть множественными и могут возникать через много лет после первоначального диагноза, иногда с прогрессированием до более высокой степени злокачественности заболевания. Имеются данные, что такое прогрессирование до злокачественной опухоли происходит у лиц с иммунодефицитом, с иммуносупрессией, которая, например, вызвана приемом препаратов по поводу другого заболевания.
Последующее наблюдение
Последующее наблюдение за болезнью широко варьируется среди авторов. Время наблюдения должно быть пропорционально риску рецидива и прогрессирования заболевания, однако все еще существуют разногласия в этом вопросе. Немногие проведенные исследования предполагают, что клиническое течение как у взрослых, так и у детей требует агрессивного наблюдения. Другие предполагают менее агрессивный подход, поскольку папилломы в основном имеют доброкачественное клиническое поведение.
Ультразвук доказал свою высокую эффективность для наблюдения за пациентами с уротелиальной папилломой по сравнению с цистоскопией и цитологией мочи. КТ для этой цели не следует использовать, учитывая его более низкую чувствительность по сравнению с ультразвуком.
Программа наблюдения предполагает 2-летнее наблюдение с цистоскопией каждые 6 месяцев. Некоторые специалисты предлагают клиническое обследование и ультразвуковое исследование, повторяющиеся с периодичностью 3, 6, 12 месяцев после операции, а затем ежегодно. В этом случае цистоскопия выполняется через 6 месяцев после трансуретральной резекции для подтверждения полной резекции, последовательное наблюдение с помощью УЗИ мочевого пузыря проводится каждые 6 месяцев.
В связи с обычным доброкачественным поведением уротелиальных папиллом мочевого пузыря считается приемлемым консервативный подход, при котором ультразвук обладает достаточной чувствительностью для диагностики и последующего наблюдения.
Длительное наблюдение представляется разумным у молодых пациентов, чтобы помочь определить прогностическую значимость и потенциальное биологическое течение уротелиальных папиллом мочевого пузыря.
Источник
Злокачественная опухоль или рак мочевого пузыря – это опасное, а зачастую и смертельное новообразование, изначально исходящее из слизистой мочевого пузыря, способное поразить как располагающиеся рядом с мочевым пузырем органы (предстательную железу, мочеиспускательный канал, матку, прямую кишку), так и отдаленные (легкие, печень, кости, головной мозг).
Злокачественные опухоли мочевого пузыря, классификация, стадии
В зависимости от вида клеток, из которых происходит опухоль, выделяют разные типы рака мочевого пузыря. Наиболее распространена уротелиальная, или переходно-клеточная, карцинома. Она встречается в 90-95% случаев. Гораздо реже опухоль представляет собой аденокарциному, плоскоклеточный рак, мелкоклеточную карциному, саркому (злокачественную опухоль из соединительной ткани).
Стадии рака мочевого пузыря:
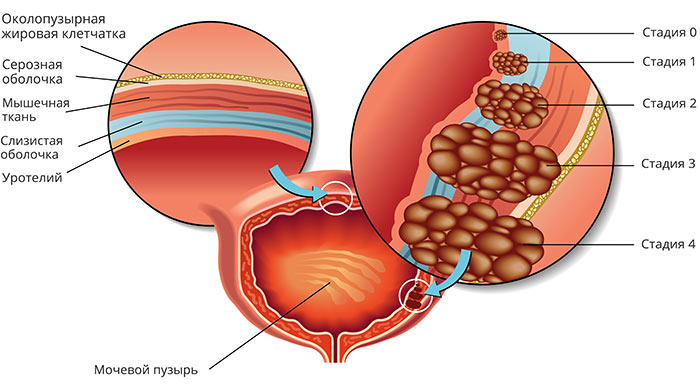
- I – опухоль находится в пределах уротелия (слизистой оболочки) и не прорастает глубже.
- II -опухоль проросла глубже в стенку мочевого пузыря, но все еще не прорастает за его пределы.
- III – опухоль проросла за пределы мочевого пузыря и распространилась на окружающие ткани.
- IV – рак мочевого пузыря с метастазами.
Причины рака мочевого пузыря, факторы риска
Известно, что существуют факторы, которые повышают риск онкологии мочевого пузыря. На некоторые из них можно повлиять, на другие (такие как наследственность и возраст) нельзя:
- Самый значимый фактор риска – курение. У курильщиков заболевание возникает в три раза чаще, чем у некурящих людей. Считается, что примерно половина случаев рака мочевого пузыря у мужчин и женщин связана с курением. Табачный дым содержит токсичные вещества, которые попадают в кровь и выделяются вместе с мочой. Они задерживаются в мочевом пузыре и вызывают злокачественное перерождение клеток слизистой оболочки.
- Некоторые профессии предполагают контакт с вредными веществами, которые повышают вероятность возникновения злокачественных опухолей мочевого пузыря. В группе повышенного риска работники предприятий, которые занимаются производством красителей (воздействие бензидина и бета-нафтиламина), резиновой, кожевенной, текстильной, лакокрасочной продукции, художники, машинисты, парикмахеры (воздействие веществ, которые входят в состав красок для волос), водители грузовиков (воздействие продуктов сгорания дизельного топлива).
- Было замечено, что раком мочевого пузыря реже страдают люди, которые пьют много жидкости. Вероятно, причина в том, что мочевой пузырь у них регулярно очищается.
- Чаще всего заболевание диагностируют в старшем возрасте. Более 90% пациентов с раком мочевого пузыря – люди старше 55 лет.
- У мужчин риски выше, чем у женщин.
Как избежать рака мочевого пузыря? На что обратить внимание?
- Извечный совет всех врачей – не курите. Не курите вообще.
- Частный совет онкоуролога: убедитесь, что вы не используете бензидиновых красителей в творчестве.
- Не задерживайте мочу, лучше посетить туалет каждые 2-3 часа, чем мочиться раз в день.
- И если вдруг в моче показалась кровь, даже капелька, то срочно, в этот же день – к урологу.
Особенно опасно появление крови в моче без боли, жжения и учащения мочеиспускания. Чаще всего это означает, что кровотечение происходит из опухоли мочевого пузыря. Также важным является ежегодная диспансеризация у уролога: УЗИ почек и мочевого пузыря, особенно для тех, у кого родственники болели раком мочевого пузыря.
Что делать, если у близкого человека выявили опухоль мочевого пузыря?
На приём к онкоурологу. Максимально возможно – быстро. Онкоуролог выполнит ряд диагностических процедур и предложит тот или иной вариант лечения. Важно понимать, что способы лечения рака мочевого пузыря разных стадий имеют кардинальные отличия. И чем раньше опухоль выявлена, тем больше шансов, что лечение будет радикальным. Не относитесь равнодушно к появлению даже слабого красного окрашивания в моче, это может иметь самые печальные последствия.
Симптомы злокачественных опухолей мочевого пузыря
Чаще всего признаки злокачественных опухолей мочевого пузыря неспецифичны, в большинстве случаев они бывают вызваны другими заболеваниями. Установить точный диагноз можно только после обследования.

Обычно первый признак рака мочевого пузыря – примеси крови в моче. Они могут окрашивать мочу в оранжевый, розовый, темно-красный цвет. Кровь может появиться один раз, а потом моча несколько недель или месяцев снова выглядит нормально.
Другие возможные симптомы:
- Частые мочеиспускания.
- Боли, рези во время мочеиспусканий.
- Затруднение во время мочеиспускания, слабая струя мочи.
При запущенном злокачественном образовании мочевого пузыря возникают такие симптомы, как боли в пояснице, невозможность помочиться, постоянная слабость и усталость, снижение аппетита и потеря веса, боли в костях, отеки на ногах.
Многие из симптомов, перечисленных выше, возникают при аденоме простаты у мужчин, мочекаменной болезни, отеке слизистой оболочки мочевого пузыря при цистите и других заболеваниях.
Особенности и симптомы рака мочевого пузыря у женщин
Несмотря на различия в строении женской и мужской мочеполовой системы, признаки рака мочевого пузыря у женщин и мужчин не различаются. Есть только один небольшой нюанс: женщины чаще игнорируют кровь в моче, особенно если она появилась незадолго до месячных или во время них. Из-за этого они позже обращаются к врачу.
Некоторые факты:
- Женщины страдают злокачественными опухолями мочевого пузыря реже, чем мужчины.
- Шансы среднестатистической представительницы прекрасного пола заболеть этим онкозаболеванием – 1:88.
- У женщин заболевание обычно диагностируют в более позднем возрасте, чем у мужчин.
- Обычно у женщин обнаруживают менее агрессивные и менее инвазивные опухоли.
- Но если обнаружен запущенный инвазивный рак, шансы выжить у женщины ниже, чем у мужчины.
Особенности рака мочевого пузыря у мужчин
- Мужской пол – фактор риска рака мочевого пузыря. У мужчин заболевание встречается чаще, чем у женщин.
- Шансы мужчины заболеть данной онкопатологией в течение жизни – 1:26.
- У мужчин рак мочевого пузыря обычно диагностируют в более раннем возрасте, чем у женщин, опухоль обычно оказывается более агрессивной и инвазивной.
- У мужчин опухоль может имитировать симптомы аденомы простаты.
Что важно в диагностике рака мочевого пузыря?
Методы диагностики:
- ТУР-биопсия,
- цистоскопия.
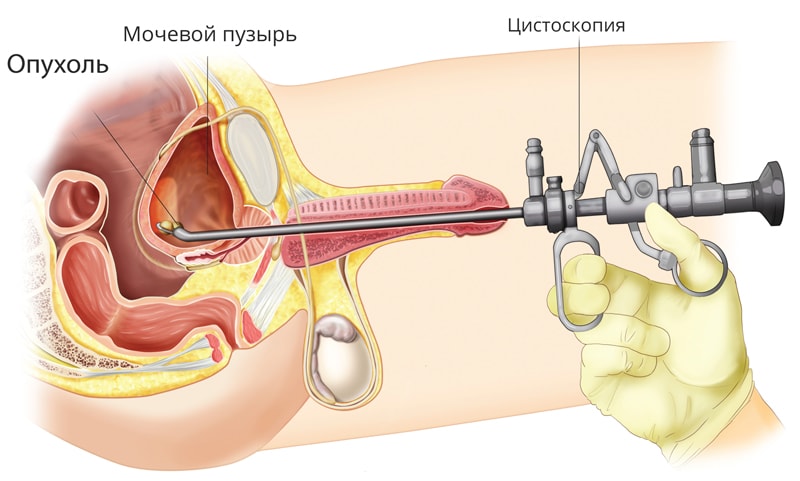
Первое и совершенно необходимое исследование – это цистоскопия. Многие знают про гастроскопию – процедуру осмотра желудка. Практически так же можно определить и цистоскопию – осмотр внутренней поверхности мочевого пузыря.
В Европейской онкологической клинике используются современные цистоскопы Karl Storz и Olympus, процедура выполняется с обезболиванием.
Еще один важный способ диагностики рака мочевого пузыря – ТУР-биопсия. Через мочеиспускательный канал без внешних разрезов вводится специальный инструмент – резектоскоп. Опухоль удаляется в пределах здоровых тканей и отправляется на гистологическое исследование и цитологию мочевого пузыря. И здесь применение фотодинамической диагностики позволяет расширить возможности стадирования: ведь ТУР – это не только диагностика, но в ряде случаев и способ лечения опухоли мочевого пузыря. В синем цвете хирургу видны самые мелкие участки слизистой, пораженных опухолью, для возможности их полного удаления.
Безусловно, важны такие исследования, как компьютерная томография, рентгенография грудной клетки, УЗИ органов брюшной полости. КТ позволяет оценить наличие и размер метастазов, находить пораженные лимфатические узлы, понять, успела ли опухоль выйти за пределы мочевого пузыря и поразить прямую кишку, матку, предстательную железу. Рентгенография грудной клетки делает возможным исключение метастазов в легкие, а УЗИ – в печень.
Методы лечения рака мочевого пузыря
Способ лечения зависит от стадии рака мочевого пузыря. На первых стадиях возможно сохранение мочевого пузыря, хирургическим способом удаляется только сама опухоль. Как было сказано выше, для этого используется ТУР – трансуретральная резекция – операция без каких-либо разрезов, через мочеиспускательный канал. Резко уменьшает количество рецидивов использование фотодинамической диагностики во время ТУР, ведь врач легко видит все пораженные участки мочевого пузыря. После удаления опухоли мочевого пузыря используется внутрипузырная химиотерапия или иммунотерапия: в мочевой пузырь курсами вливается либо химиопрепарат, активный против опухоли, либо вакцина БЦЖ. Введение противотуберкулезной вакцины БЦЖ при раке мочевого пузыря используется в медицине давно и увеличивает безрецидивную выживаемость больных.
Особым случаем является наличие опухоли мочевого пузыря, которая «сидит» прямо на устье мочеточника. Такая опухоль может блокировать отток мочи из почки. Для восстановления функции почки выполняется пункционная нефростомия – установка специальной трубочки в почку для восстановления оттока мочи.
К сожалению, удаление опухоли устья мочеточника сопряжено с обязательным повреждением этого органа. В Европейской онкологической клинике мы предлагаем удаление подобной опухоли при помощи трансуретральной резекции с сохранением мочеточника. Для этого мы пересаживаем мочеточник в верхнюю часть мочевого пузыря лапароскопическим способом, что позволяет избавить пациента от нефростомы.
Если же мы видим, что опухолей много, что имеются метастазы в местные лимфатические узлы, что опухоль слишком глубоко поражает стенку мочевого пузыря, то здесь необходимо решать вопрос об удалении мочевого пузыря и проведении облучения либо системной химиотерапии.
Необходимо понимать, что удаление мочевого пузыря – цистэктомия – это одна из наиболее сложных операций в урологии. Для обеспечения безопасности пациентов, кому показана цистэктомия, в Европейской онкологической клинике создан хирургический блок, отвечающий стандартам безопасности Израиля. Это мощная анестезиологическая и реанимационная служба, операционный зал, оснащенный самым современным оборудованием, позволяющим минимизировать кровопотерю. В блоке интенсивной терапии происходит круглосуточное врачебное наблюдение послеоперационных больных, постоянно мониторируются функции жизненно важных органов.
Как жить без мочевого пузыря, если онкоуролог рекомендует его удаление?
Самый неприятный вариант – удалили мочевой пузырь, а мочеточники вывели на кожу. У пациента нет резервуара для накопления мочи, она выходит в пластиковые мочеприемники, прикрепленные к телу. Качество жизни этих людей оставляет желать лучшего: это постоянный запах мочи, затруднения в гигиенических процедурах, резко повышенный риск инфекции почек, часто – невозможность просто выйти на улицу. Между тем, существует несколько способов создания нового мочевого пузыря, так называемая неоцистопластика. Изолируется участок кишечника, туда пересаживаются мочеточники, создается анастомоз (соединение) с мочеиспускательным каналом. Это позволяет пациенту мочиться как обычно.

Важно знать и понимать, что в лечении рака мочевого пузыря важна не только операция. Комплексный подход, совместные усилия хирурга-онкоуролога, химиотерапевта, радиолога зачастую помогают не только спасти жизнь пациенту, но и сохранить качество его жизни. В Европейской онкологической клинике по поводу каждого пациента с раком мочевого пузыря обязательно проводится консилиум этих специалистов, что позволяет достигнуть хороших результатов. В сложных неоднозначных случаях мы стараемся получить «второе мнение» наших коллег из ведущих университетских клиник Австрии, Германии и Израиля.
Почему при обнаружении маленькой опухоли врач-онкоуролог рекомендует выполнение расширенного обследования костей, печени, легких?
В онкологии нет понятия «маленькая опухоль». Есть понятие «стадия». В довольно большом количестве случаев первичная опухоль не превышает полсантиметра, однако она уже успела «забросать метастазами» отдаленные органы. Если просто удалить опухоль, даже удалить радикально, вместе с мочевым пузырем, то человека убьет метастаз, который вовремя не был выявлен.
Иммунотерапия при раке мочевого пузыря
Иммунотерапия – современное, активно развивающееся направление в лечении онкологических заболеваний, на которое многие врачи и ученые возлагают большие надежды. Применяется она и при злокачественных опухолях мочевого пузыря.
Внутрипузырное введение вакцины БЦЖ практикуется уже более 30 лет. В мочевой пузырь, зачастую после трансуретральной резекции опухоли на ранней стадии, вводят ослабленные туберкулезные палочки. Они не могут вызвать туберкулез, но активируют клетки иммунной системы, которые начинают «замечать» и атаковать опухоль.
Более современное направление в иммунотерапии злокачественных опухолей мочевого пузыря – применение ингибиторов контрольных точек. Контрольные точки – это молекулы, которые использует иммунная система, чтобы не допустить атаки на здоровые ткани. Эти молекулы иногда используют опухолевые клетки, чтобы подавить иммунный ответ. Ингибиторы контрольных точек помогают снять этот блок:
- Блокаторы PD-L1: атезолизумаб (Тецентрик), авелумаб (Бавенсио), дурвалумаб (Имфинзи).
- Блокаторы PD-1: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Цены в Европейской онкологической клинике на лечение рака мочевого пузыря
- Консультация онколога – 5100 руб.
- Консультация химиотерапевта – 6900 руб.
- Проведение внутрибрюшной химиотерапии (инфузия, без стоимости лекарственных препаратов) – 19100 руб.
- Резекция мочевого пузыря – 61000 руб.
- Резекция мочевого пузыря с резекцией мочеточника – 93800 руб.
- Трансуретральная резекция (ТУР) мочевого пузыря – 120000 руб.
- Расширяющая кишечная пластика мочевого пузыря – 85300 руб.
- Проведение химиотерапии (инфузия, без стоимости лекарственных препаратов) – 15000 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) – 15000 руб.
- Анти PD-1 терапия – 334000 руб.
Источник
