Оперативный доступ к мочевому пузырю

Мочевой пузырь выполняет функцию накопления и периодического выведения мочи. Поэтому, с топографоанатомической точки зрения, он все время изменяет свою форму, размеры, расположение и взаимоотношение с другими, находящимися рядом органами и тканями. Мочевой пузырь расположен глубоко в тазу, прикрыт спереди, с боков и сзади костными образованиями, а также интимно связан с тазовыми отделами мочеточников, уретрой и внутренними половыми органами. Все это имеет прямое отношение к особенностям оперативных вмешательств.
Показаниями для операций на мочевом пузыре служат: заболевания мочевого пузыря, необходимость использования мочевого пузыря для доступа к юкставезикальным и интрамуральным отделам мочеточников, задней части уретры, предстательной железе, семенным пузырьками и другим тазовым органам, потребность вмешательства на мочевом пузыре как вспомогательного при хирургическом лечении заболеваний других органов (например, при болезнях и травмах центральных отделов нервной системы). Поэтому среди всех операций, выполняемых на органах мочевой и половой системы, вмешательства на мочевом пузыре составляют около 20%.
Операции на мочевом пузыре, независимо от характера основного заболевания, требуют соблюдения некоторых, свойственных для операций на этом органе, принципов (доступов, способов отведения мочи и дренирования околопузырного пространства).
В клинической практике чаще всего требуется обнажение передней стенки мочевого пузыря, для чего используются разрезы: надлобковый срединный ( в том числе продленный вверх левее пупка), поперечный, дугообразный, парамедиальный или параректальный, клюшкообразный и якоревидный. Показаниями для выбора доступа служат: характер заболевания, объем предстоящего вмешательства и состояние передней брюшной стенки. Наиболее часто в клинической практике используются нижняя срединная внебрюшинная лапаротомия и поперечный разрез. Все перечисленные разрезы позволяют осуществить доступ к мочевому пузырю как внебрюшинно, так и через брюшную полость. Для сравнительно небольших операций бывает достаточно срединного надлобкового разреза. Если операция предполагает вмешательство наряду с мочевым пузырем и на органах брюшной полости, то такой разрез ведут кверху и выполняют нижнюю срединную лапаротомию. При необходимости одновременной перевязки внутренних подвздошных сосудов удобны поперечный и дугообразный разрезы. Эти же доступы, а также парамедиальный, параректальный и клюшкообразный, позволяют выполнить операцию на мочевом пузыре и околопузырных отделах мочеточников.
При повторных операциях на мочевом пузыре, в том числе с наличием мочепузырных свищей на передней брюшной стенке, направление разрезов может быть изменено в каждом конкретном случае, преследуя цель иссечь старые рубцы вместе со свищевым ходом. Удобны для этого окаймляющие разрезы, однако каждый раз следует оценить возможность и пути последующего закрытия кожного дефекта.
Подготовка к операции определяется общим состоянием больного, характером патологического процесса и объемом оперативного вмешательства. Премедикация выполняется по общим правилам. Перед операцией устанавливают постоянный катетер (лучше прямо на операционном столе), промывают мочевой пузырь и наполняют его 250 — 300 мл жидкости (раствор, фурацилина 1 : 5000, 2 — 3 % раствор борной кислоты и др.). Некоторые авторы рекомендуют наполнять мочевой пузырь газом. Больному на операционном столе придается положение с приподнятым тазом.
Обезболивание общее, перидуральная анестезия или местная инфильтрационная анестезия, для выполнения которой используют 0,25 — 0,5% раствор новокаина или тримекаина. Обязательным условием успешного выполнения местной инфильтрационной анестезии является соблюдение принципа послойности и футлярности введения анестезирующего вещества. Если предполагается вмешательство на задней и боковых стенках мочевого пузыря, а также в зоне его шейки и устьев мочеточников, то в дополнение к изложенному предварительно вводят паравезикально 100 мл анестезирующего вещества путем пункции промежности под контролем пальца, введенного в прямую кишку.
Доступы:
- Нижнесрединный доступ к мочевому пузырю
- Техника цистотомии
- Экстраперитонизация
Другие доступы к мочевому пузырю используются реже. Промежностный, трансректальный, транссакральный, инфра- и, транссимфизарный могут оказаться полезными при хирургической обработке сочетанных повреждений мочевого пузыря (при повреждении одновременно с пузырем прямой кишки, крестца, костей таза, внутренних половых органов мужчины), а также для ликвидации промежностных, мочепузырно-прямокишечных и других свищей.
Трансвагинальный доступ к мочевому пузырю применяют во время операций по закрытию пузырно-влагалищных и пузырно-уретрально-влагалищных свищей у женщин.
И наконец, обширные операции на мочевом пузыре и внутренних половых органах требуют иногда сочетания двух или более доступов (например, передний нижнесрединный или поперечный с промежностным или трансвагинальным у женщин и т. д.).
Возможные осложнения: нагноение раны, расхождение ее краев, образование мочепузырного свища, остеита лобковых костей, мочевого затека, перитонита. Возникновение перечисленных осложнений можно снизить до минимума правильной предоперационной подготовкой
и послеоперационным ведением больного, а также соблюдением безупречной техники оперативного вмешательства.
К наиболее частым ошибкам при наложении надлобкового мочепузырного свища после цистотомии следует отнести низкую установку цистостомической трубки.
“Оперативная урология” – под редакцией академика АМН СССР Н. А. ЛОПАТКИНА и профессора И. П. ШЕВЦОВА
Источник
17.01.2012
Рубрика: Урология
Обсуждение закрыто
Мочевой пузырь выполняет функцию накопления и периодического выведения мочи. Поэтому, с топографоанатомической точки зрения, он все время изменяет свою форму, размеры, расположение и взаимоотношение с другими, находящимися рядом органами и тканями. Мочевой пузырь расположен глубоко в тазу, прикрыт спереди, с боков и сзади костными образованиями, а также интимно связан с тазовыми отделами мочеточников, уретрой и внутренними половыми органами. Все это имеет прямое отношение к особенностям оперативных вмешательств.
Показаниями для операций на мочевом пузыре служат: заболевания мочевого пузыря, необходимость использования мочевого пузыря для доступа к юкставезикальным и интрамуральным отделам мочеточников, задней части уретры, предстательной железе и т.д. Поэтому среди всех операций, выполняемых на органах мочевой и половой системы, вмешательства на мочевом пузыре составляют около 20%.
Операции на мочевом пузыре, независимо от характера основного заболевания, требуют соблюдения некоторых, свойственных для операций на этом органе, принципов (доступов, способов отведения мочи и дренирования околопузырного пространства).
В клинической практике чаще всего требуется обнажение передней стенки мочевого пузыря, для чего используются разрезы: надлобковый срединный ( в том числе продленный вверх левее пупка), поперечный, дугообразный, парамедиальный или параректальный, клюшкообразный и якоревидный.
Показаниями для выбора доступа служат: характер заболевания, объем предстоящего вмешательства и состояние передней брюшной стенки. Наиболее часто в клинической практике используются нижняя срединная внебрюшинная лапаротомия и поперечный разрез. Все перечисленные разрезы позволяют осуществить доступ к мочевому пузырю как внебрюшинно, так и через брюшную полость.

Для сравнительно небольших операций бывает достаточно срединного надлобкового разреза. Если операция предполагает вмешательство наряду с мочевым пузырем и на органах брюшной полости, то такой разрез ведут кверху и выполняют нижнюю срединную лапаротомию. При необходимости одновременной перевязки внутренних подвздошных сосудов удобны поперечный и дугообразный разрезы. Эти же доступы, а также парамедиальный, параректальный и клюшкообразный, позволяют выполнить операцию на мочевом пузыре и околопузырных отделах мочеточников.
При повторных операциях на мочевом пузыре, в том числе с наличием мочепузырных свищей на передней брюшной стенке, направление разрезов может быть изменено в каждом конкретном случае, преследуя цель иссечь старые рубцы вместе со свищевым ходом. Удобны для этого окаймляющие разрезы, однако каждый раз следует оценить возможность и пути последующего закрытия кожного дефекта.
Подготовка к операции определяется общим состоянием больного, характером патологического процесса и объемом оперативного вмешательства. Премедикация выполняется по общим правилам. Перед операцией устанавливают постоянный катетер (лучше прямо на операционном столе), промывают мочевой пузырь и наполняют его 250 — 300 мл жидкости (раствор , фурацилина 1 : 5000, 2 — 3 % раствор борной кислоты и др.). Некоторые врачи рекомендуют наполнять мочевой пузырь газом. Больному на операционном столе придается положение с приподнятым тазом.
Обезболивание общее, перидуральная анестезия или местная инфильтрационная анестезия, для выполнения которой используют 0,25 — 0,5% раствор новокаина или тримекаина. Обязательным условием успешного выполнения местной инфильтрационной анестезии является соблюдение принципа послойности и футлярности введения анестезирующего вещества. Если предполагается вмешательство на задней и боковых стенках мочевого пузыря, а также в зоне его шейки и устьев мочеточников, то в дополнение к изложенному предварительно вводят паравезикально 100 мл анестезирующего вещества путем пункции промежности под контролем пальца, введенного в прямую кишку.
Нижнесрединный доступ к передней стенке мочевого пузыря
Строго по средней линии между лобком и пупком рассекаются кожа и подкожная клетчатка до апоневроза. Отслаивать клетчатку от апоневроза в стороны от средней линии не следует. Также по средней линии рассекается апоневроз, прямые и пирамидальные мышцы разводят тупо, после чего обнажается поперечная фасция живота. Фасцию рассекают в поперечном направлении ближе к лобку и тупо отслаивают предпузырную клетчатку вместе с переходной складкой брюшины кверху, обнажая переднюю стенку мочевого пузыря, которую легко распознать по своеобразному рисунку перекрещивающихся в разных направлениях мышечных волокон. При необходимости ревизии брюшной полости или выполнении вмешательства на внутрибрю- шинной части мочевого пузыря целесообразно разрез продлить кверху и слева от пупка и произвести нижнюю срединную лапаротомию.
Поперечный и дугообразный разрезы после рассечения кожи и подкожной клетчатки предусматривают
и рассечение апоневроза по линии разреза кожи с последующим разведением в стороны (или пересечением) прямых мышц живота .
Техника цистотомии
Рассекать стенку пузыря по передней ее поверхности следует как можно выше, причем производить рассечение продольно, поперечно или в других более редко применяемых направлениях, наложив заранее две нити-держалки по сторонам от предполагаемого разреза. Перед рассечением стенки мочевого пузыря необходимо эвакуировать по уретральному катетеру из его полости жидкость. Иногда для удобства последующей работы накладывают дополнительно еще две держалки. При наличии троакара-расширителя цистотомия осуществляется путем пункции передней пузырной стенки и расширения отверстия браншами инструмента после удаления жидкости. Заканчивается операция наложением на рану мочевого пузыря двухрядных швов, для чего применяют различные швы. В качестве шовного материала используют рассасывающиеся нити (кетгут и др.). Первый ряд швов накладывают через все слои стенки мочевого пузыря с проколом слизистой оболочки у края разреза. Переднюю брюшную стенку зашивают послойно. Предпузырное пространство дренируют. После глухого ушивания раны пузыря производят проверку швов на герметичность.
Особенности дистотомии при невозможности предварительного наполнения мочевого пузыря. В одних случаях (травма уретры, стриктура уретры и др.) используют скопившуюся в мочевом пузыре мочу; в других — выполняют операцию на «пустом» мочевом пузыре, когда выделение и обнажение передней его стенки требуют применения специальных технических приемов. При наличии ранее наложенного надлобкового мочепузырного свища после удаления цистостомической трубки и иссечения кожно-мышечного рубца вводят желобоватый зонд в свищевой ход и рассекают его книзу. Дальнейшее выделение мочевого пузыря при наличии больших сращений его с окружающими тканями может быть облегчено путем введения в полость пузыря пальца или инструмента типа лопаточки Буяльского, ретрактора Юнга и др. Если свищевого хода на передней брюшной стенке нет, а малая вместимость мочевого пузыря не позволяет заполнить его жидкостью, то целесообразно при проходимой для инструментов уретре ввести в пузырь изогнутый буж типа Гюйона или металлический катетер и, выпячивая переднюю стенку мочевого пузыря клювом инструмента, выполнять мобилизацию органа.
Большие рубцовые сращения в полости малого таза вследствие патологического процесса или предшествующих операций вынуждают иногда хирурга во избежание повреждений органов брюшной полости рассечь париетальную брюшину в области переходной складки, отодвинуть кверху и отгородить петли кишок салфетками или тампонами и только тогда продолжать дальнейшую осторожную мобилизацию мочевого пузыря.
Среди технических приемов, облегчающих обширные хирургические вмешательства на мочевом пузыре, связанные с необходимостью его полной мобилизации, следует особое внимание уделить экстраперитонизации.
Техника экстраперитонизации. После обнажения передней стенки мочевого пузыря вначале тупо продолжают отслаивать околопузырную клетчатку по боковым его поверхностям до того места на верхушке пузыря, где брюшинный листок плотно соединен с мышечным слоем. Затем брюшину в области переходной складки рассекают поперечным разрезом и, потягивая мочевой пузырь книзу инструментом или держалками, постепенно надсекают брюшину далее по бокам и сзади с тем, чтобы на верхушке мочевого пузыря остался овальный участок брюшинного листка, а в переходной складке брюшины образовался соответствующий ему дефект. Дефект в брюшине зашивают узловыми швами или непрерывным швом, используя кетгут. Дальнейшая мобилизация задней и боковых поверхностей мочевого пузыря продолжается тупым путем с поэтапной перевязкой и пересечением кровеносных сосудов и тщательным гемостазом. Другие доступы к мочевому пузырю используются реже.
Промеж ностный, трансректальный, транссакральный, инфра- и, транссимфизарный могут оказаться полезными при хирургической обработке сочетанных повреждений мочевого пузыря (при повреждении одновременно с пузырем прямой кишки, крестца, костей таза, внутренних половых органов мужчины), а также для ликвидации промежностных, мочепузырно-прямокишечных и других свищей.
Возможные осложнения: нагноение раны, расхождение ее краев, образование мочепузырного свища, остеита лобковых костей, мочевого затека, перитонита. Возникновение перечисленных осложнений можно снизить до минимума правильной предоперационной подготовкой и послеоперационным ведением больного, а также соблюдением безупречной техники оперативного вмешательства.
К наиболее частым ошибкам при наложении надлобкового мочепузырного свища после цистотомии следует отнести низкую установку цистостомической трубки.
Источник
Эпицистостомия — это хирургическая операция для создания оттока содержимого мочевого пузыря через катетер (эпицистостому) в нижней части живота над лобком.

Обычно эпицистостомия применяется в случаях, когда катетеризация уретры по той или иной причине невозможна и нормальное мочеиспускание нельзя восстановить. То есть, нарушена уретральная проходимость, но функция мочевого пузыря сохранена.
В этом случае может возникнуть острая задержка мочи, угрожающая жизни, и установка эпицистостомы представляет экстренное вмешательство.
Показания
В одних случаях эпицистостомия применяется как временная мера, например, при подготовке к хирургической операции. В других случаях эпицистостома устанавливается на неопределенный срок.
Современные хирургические методики, применяемые в клинике «Медицина 24/7», делают эту операцию в полной мере безопасной и малотравматичной. Осложнения после нее, как правило, не возникают. При соблюдении правил гигиены эпицистостома практически не влияет на качество жизни.
Опорожнение мочевого пузыря через эпицистостому может быть как непрерывным (в мочеприемник), так и регулируемым, путем открывания и закрывания клапана (в судно или унитаз).
Основные показания к проведению эпицистостомии:
- облитерация (заращение или закрытие) уретры,
- травма, разрыв уретры,
- обструкция мочевыводящих путей (например, при мочекаменной болезни),
- нарушение проходимости, сужение мочеиспускательного канала из-за доброкачественного новообразования (гиперплазии), стриктур, воспаления,
- аденома простаты,
- нарушение тонуса мочевого пузыря из-за хронической задержки мочи,
- наличие камней или новообразований в мочевом пузыре, которые препятствуют нормальной эвакуации мочи,
- травмы или иные повреждения стенок мочевого пузыря,
- нейрогенные дисфункции мочевого пузыря в результате повреждения спинного мозга,
- психические расстройства с неконтролируемым мочеиспусканием,
- длительная обездвиженность в результате паралича (пациенты-колясочники).
Виды эпицистостостомии
В современной хирургической практике применяется три метода выполнения операции — открытая, троакарная эпицистостомия, а также создание эпицистостомы без вскрытия стенки мочевого пузыря.
Открытая эпицистостомия
Операция выполняется под местной или эпидуральной анестезией, при которой пациент остается в полном сознании, но нижняя часть тела теряет чувствительность. В некоторых случаях возможно применение общего наркоза.
Хирургическое вмешательство выполняется при наполненном мочевом пузыре.
В нижней части живота на 2 см выше лобка выполняется вертикальный разрез кожи длиной 4–5 см, мышцы раздвигаются и создается доступ к стенке мочевого пузыря.
В верхней части мочевого пузыря создаются фиксаторы из капроновой нити. Стенка пузыря между ними разрезается, после чего его содержимое откачивается вакуумным насосом.
Далее устанавливается катетер, который прочно фиксируется швами. Мочевой пузырь прикрепляется к плоским мышцам посредством двух стежков.
Из мочевого пузыря выпускается дренажная трубка, рана послойно ушивается. Область операции обрабатывается антисептиком, сверху накладывается повязка.
Этот вид операции выполняется как временная мера перед проведением хирургической операции или как средство постоянной эвакуации содержимого мочевого пузыря.

Троакарная эпицистостомия
Операция проводится под визуальным контролем. Для этого через уретру внутрь вводится цистоскоп — миниатюрная видеокамера на гибком оптико-волоконном проводнике. Изображение с видеокамеры передается на монитор компьютера, так что врач может все время контролировать свои действия и выполнять манипуляции с высокой точностью.
Операция выполняется под местной инфильтрационной анестезией, с чрескожным доступом при наполненном мочевом пузыре.
На брюшной стенке делается небольшой разрез (не более 1 — 1,5 см). После этого, используя троакар, врач проходит мышцы и апоневроз брюшины, достигает стенки мочевого пузыря и проникает через нее. По внутренней поверхности троакара вводится катетер. Троакар извлекается, катетер фиксируется швами.
Такие вмешательства применяются как временный способ дренирования, обычно перед хирургической операцией.
Установка эпицистостомы без вскрытия мочевого пузыря
В этом случае искусственный мочевыводящий канал формируется через разрез в области пупка. После его создания брюшина вокруг пупочного кольца ушивается, чтобы надежно герметизировать эпицистостому.
Прооперированная область обрабатывается антисептиком, сверху накладывается стерильная повязка.
Искусственный мочевыводящий канал представляет собой тонкую гибкую трубочку, которая может быть соединена с мочеприемником или иметь свободный конец. Во втором случае эвакуация мочи выполняется открыванием клапана и в целом мало отличается от обычного мочеиспускания.
Подготовка
Перед проведением эпицистостомии пациент клиники «Медицина 24/7» проходит обязательный комплекс диагностических обследований:
- Общий анализ крови.
- Анализ крови на свертываемость (коагулограмма).
- Анализы на простатический специфический антиген (ПСА), сифилис, ВИЧ.
- Анализ крови на сахар.
- Общий анализ мочи.
- Бактериологический посев.
- Мазок уретры.
Для выбора оптимального способа проведения операции и исключения противопоказаний проводятся дополнительные исследования:
- Сбор анамнеза, осмотр и пальпация врачом-урологом клиники.
- УЗИ мочевого пузыря и уретры, почек, ТРУЗИ простаты.
- Цистография и МСКТ-цистоуретрография. Рентгеновские снимки с применением контрастирующего вещества помогают максимально точно оценить проходимость уретры, диагностировать новообразования и другие причины обструкции мочеиспускательного канала.
- Урофлуометрия. В случае приема разжижающих кровь препаратов его следует прервать за 1 — 2 недели до операции. Также следует отказаться от курения, употребления алкоголя. Перед операцией волосы на лобке сбриваются.
Эпицистостомия выполняется при наполненном мочевом пузыре, поэтому за 2 часа до операции нужно выпить не менее 1,5 литров воды.
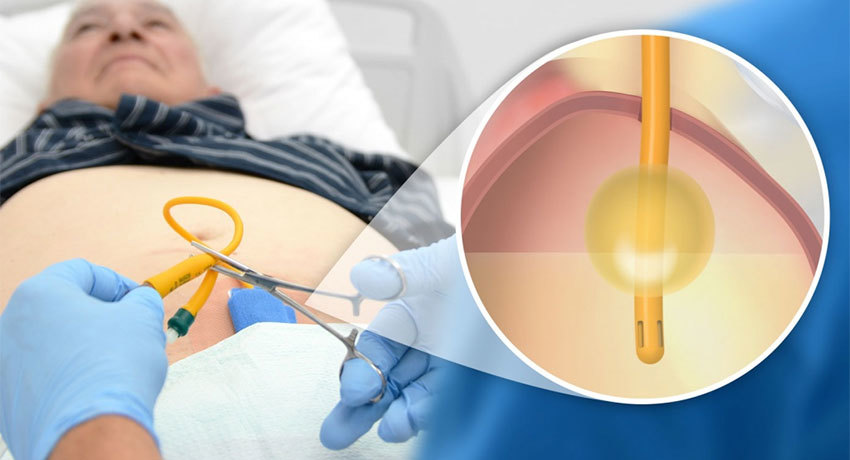
После операции
После проведения эпицистостомии пациент некоторое время находится в стационаре клиники «Медицина 24/7» под постоянным врачебным наблюдением.
Срок пребывания в стационаре зависит от вида проведенной операции и ее целей. Если эпицистостома была установлена в рамках подготовки к последующей хирургической операции, пациент находится в клинике до полного завершения лечения.
Если эпицистостомия была сделана как самостоятельная операция для обеспечения эвакуации содержимого мочевого пузыря, срок госпитализации зависит от техники проведенного вмешательства, а также от самочувствия пациента.
После операции пациенту назначаются антибактериальные препараты, уросептики, мочевой пузырь регулярно промывается дезинфицирующим раствором.
Послеоперационный уход включает надлежащее содержание катетера, регулярные замены цистостомического дренажа, замены мочеприемника.
В течение 7 — 10 дней прооперированная область обрабатывается антисептиками. Далее для гигиенических процедур можно будет использовать обычное мыло.
В последующем требуются:
- ежедневная гигиена кожи вокруг катетера,
- ежедневная гигиена внешней части дренажной системы,
- своевременное опорожнение мочевого пузыря,
- своевременные опорожнение мочеприемника,
- ежемесячные смены дренажной трубки,
- контроль за положением мочеприемника (он должен находиться ниже талии),
- достаточное потребление жидкости (рекомендуемый объем питья — не менее 2 л в день).
Как показывает практика клиники «Медицина 24/7», операции эпицистостомии не мешают в последующем вести нормальный образ жизни, не создают препятствий для физической активности и даже занятий спортом и сексуальной жизни.
Мы вам перезвоним
Оставьте свой номер телефона
Противопоказания
Установка эпицистостомы не делается при:
- пустом мочевом пузыре,
- невозможности исследовать мочевой пузырь пальпацией и с помощью УЗИ,
- наличии ракового заболевания мочевого пузыря в настоящее время или в прошлом,
- высоком риске повреждения органов малого таза,
- наличии спаек органов малого таза, в области мочевого пузыря,
- общем тяжелом состоянии,
- нарушении свертываемости крови.
Материал подготовлен врачом-онкологом, урологом, хирургом клиники «Медицина 24/7» Исаевым Артуром Рамазановичем.
Источник
