Операция дивертикул мочевого пузыря
Следует различать врожденные дивертикулы, которые выявляются у детей и не сопровождаются трабекулярностью стенки мочевого пузыря, и приобретенные, обусловленные инфравезикальной обструкцией. В первую очередь необходимо устранить причину обструкции, например произвести ТУР предстательной железы – эту процедуру можно выполнить одновременно с дивертикулэктомией.
На экскреторных урограммах можно выявить обструкцию мочеточника на стороне дивертикула или двусторонний гидронефроз. Размеры дивертикула можно определить с помощью микционной цистоуретрограммы в косой проекции и рентгенограммы после мочеиспускания. Уродинамическое исследование с видеозаписью позволяет оценить расстройство мочеиспускания, особенно при выраженной задержке мочи. При цистоуретрографии можно выявить стриктуру уретры и склероз шейки мочевого пузыря, а для исключения опухоли дивертикула показана цистоскопия; если не удается визуализировать всю стенку дивертикула, то производят полную дивертикулэктомию. Для устранения инфекции мочевых путей назначают антибиотики.
Возможно эндоскопическое рассечение шейки дивертикула с тщательной коагуляцией его слизистой оболочки. Дивертикулы чаще располагаются на задней стенке мочевого пузыря и прилегают к мочеточнику. Поэтому не всегда показано полное иссечение стенок дивертикула, воспаленных и сращенных со стенкой мочеточника, даже при наличии стента в мочеточнике. Наиболее приемлемая методика – экстравезикальная операция с демукозацией дивертикула. Другая альтернатива – удаление дивертикула после вворачивания его в полость мочевого пузыря. Наиболее опасный способ, сопряженный с риском повреждения мочеточника, – выделение всего дивертикула с его экстравезикальным удалением. Возможна комбинация транс- и экстравезикального способов. Не рекомендуется перевязывать шейку дивертикула с обработкой его слизистой оболочки фенолом и оставлением в его полости резиновой трубки.
Инструменты. Основной набор инструментов, 6-8 тонких зажимов Аллиса, длинные зажимы Бэбкока, диссекторы, длинные ножницы Метценбаума и Лахея, полукружные ножницы (iris scissors), пинцеты Поттса и Дебейки, набор зеркал, тонкие хлорвиниловые трубки (зонды для кормления младенцев), катетер Малеко.
Экстравезикальная демукозация дивертикула
Этот метод очень эффективен при дивертикулах с широкой шейкой.

Рис.1. Положение больного – на спине, таз несколько приподнят за счет разгибания операционного стола
А. Положение больного – на спине, таз несколько приподнят за счет разгибания операционного стола. Хирург располагается по левую сторону стола. По уретральному катетеру Фолея мочевой пузырь заполняют стерильной водой.
Разрез. Доступ осуществляют из нижнего срединного внебрюшинного разреза от пупка до лобкового симфиза или нижнего поперечного разреза.
Б. Тупым путем отводят брюшину кверху, а предпузырную клетчатку – в стороны. Устанавливают ранорасширитель.

Рис.2. Вскрывают полость мочевого пузыря между 2 швами-держалками
А и Б. Вскрывают полость мочевого пузыря между 2 швами-держалками на таком протяжении, чтобы можно было ввести в него указательный палец. Введенный (при необходимости с усилием) в дивертикул указательный палец левой руки сгибают таким образом, чтобы его конец можно было пропальпировать спереди от разреза, затем отсепаровывают брюшину и околопузырную клетчатку от стенки мочевого пузыря книзу от конца пальца.

Рис.3. Шейку дивертикула, приподнятую пальцем, рассекают электроножом
Шейку дивертикула, приподнятую пальцем, рассекают электроножом на протяжении примерно половины ее окружности.

Рис.4. Через этот разрез рассекают оставшуюся часть слизистой оболочки, выстилающей шейку дивертикула
Через этот разрез рассекают оставшуюся часть слизистой оболочки, выстилающей шейку дивертикула. Альтернативная методика (методика Бернеса). Рассекают стенку мочевого пузыря от места его вскрытия вниз до пересечения шейки дивертикула. Такой разрез обеспечивает большую свободу для иссечения слизистой оболочки дивертикула, которое описано в п. 6.

Рис.5. Края слизистой оболочки дивертикула захватывают тонкими зажимами Аллиса
Края слизистой оболочки дивертикула захватывают тонкими зажимами Аллиса. Ножницами Лахея осторожно отсекают слизистую оболочку от остальных слоев стенки по окружности у входа в дивертикул. Не следует сильно тянуть зажим, так как, хотя слизистая оболочка достаточно выражена и хорошо отслаивается, ее легко разорвать.

Рис.6. По мере отделения слизистой оболочки ножницами и препаровочным тупфером дно дивертикула становится более доступным
По мере отделения слизистой оболочки ножницами и препаровочным тупфером дно дивертикула становится более доступным, что облегчает демукозацию. Мочеточник располагается кнаружи от дивертикула вне опасности повреждения.

Рис.7. Дефект мочевого пузыря в зоне дивертикула сначала закрывают обвивным вворачивающим швом
Дефект мочевого пузыря в зоне дивертикула сначала закрывают обвивным вворачивающим швом на подслизистую основу кетгутовой нитью 3-0. Второй ряд узловых швов синтетической рассасывающейся нитью 2-0 накладывают на мышечный слой и адвентицию.

Рис.8. Через прокол в передней брюшной стенке и мочевом пузыре в последний вводят катетер Малеко 24F
Через прокол в передней брюшной стенке и мочевом пузыре в последний вводят катетер Малеко 24F, который подшивают к его стенке и коже. У женщин достаточно дренировать мочевой пузырь уретральным катетером Фолея. Рану мочевого пузыря ушивают двухрядным швом. В полость дивертикула устанавливают резиновый дренаж и выводят его через рану, которую послойно ушивают. К дренажу прикалывают страховочную булавку.
Метод интравезикального вворачивания
Для выполнения этой операции дивертикул должен иметь достаточно широкую шейку.

Рис.9. Мочевой пузырь вскрывают между швами-держалками
Мочевой пузырь вскрывают между швами-держалками. Слизистую оболочку области дна дивертикула берут изогнутьм зажимом, введенным через шейку дивертикула, и вытягивают в полость мочевого пузыря.

Рис.10. В мочеточники вводят катетеры во избежание случайного захвата мочеточника вместе со стенкой дивертикула
В мочеточники вводят катетеры во избежание случайного захвата мочеточника вместе со стенкой дивертикула. На шейку дивертикула накладывают 2 шва-держалки, расположенных друг против друга, и дивертикул вместе с шейкой отсекают.

Рис.11. Подтягивая за швы-держалки, приступают к закрытию образовавшегося дефекта
Подтягивая за швы-держалки, приступают к закрытию образовавшегося дефекта. Мышечный слой ушивают хромированной кетгутовой нитью 2-0. На подслизистую основу накладывают непрерывный вворачивающий шов кетгутовой нитью 3-0.
Метод экстравезикального иссечения

Рис.12. Эта операция сопряжена с высоким риском повреждения соседних анатомических структур
Эта операция сопряжена с высоким риском повреждения соседних анатомических структур, особенно мочеточника.
Мочевой пузырь вскрывают, продолжая разрез до шейки дивертикула. Катетеризируют мочеточники, по крайней мере ближний к дивертикулу.

Рис.13. Полость дивертикула туго тампонирую
А и Б. Полость дивертикула туго тампонируют. Дивертикул отсекают от шейки и выделяют. Следует соблюдать особую осторожность, чтобы не повредить мочеточники. Если мочеточник расположен в пределах дивертикула, то этот участок стенки дивертикула не иссекают или мочеточник отсекают и реимплантируют в мочевой пузырь.

Рис.14. В мочевой пузырь устанавливают катетер Малеко 24F
В мочевой пузырь устанавливают катетер Малеко 24F, который выводят через переднюю брюшную стенку. Рану мочевого пузыря ушивают двухрядным швом. Дренируют предпузырное пространство.
ЛАПАРОСКОПИЧЕСКАЯ ДИВЕРТИКУЛЭКТОМИЯ (операция Парра-Джонса [Parra-Jones])
К лапароскопической дивертикулэктомии прибегают при дивертикуле с узкой шейкой. Накладывают пневмоперитонеум и устанавливают 4 порта: 10-миллиметровый ниже пупка, правый и левый парамедиальные 12-миллиметровые и надлобковый 5-миллиметровый. Выполняют цистоскопию и идентифицируют дивертикул. Отсепаровывают брюшину от мочевого пузыря и выявляют мочеточник. Выделяют дивертикул по направлению к основанию. Затем, последовательно прошивая шейку скобками, дивертикул отсекают. С помощью цистоскопии проверяют место швов со стороны мочевого пузыря. Стенки дивертикула захватывают зажимом для желчного пузыря и удаляют через 12-миллиметровый порт. Мочевой пузырь наполняют для проверки его герметичности.
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
Длительное подтекание мочи через линию швов свидетельствует об инфравезикальной обструкции и требует продленного дренирования мочевого пузыря. Абспесс может образоваться как в полости дивертикула после удаления его слизистой оболочки, так и в ложе удаленного дивертикула. Лечение предполагает дренирование абсцесса и применение антибиотиков.
Повреждение мочеточника при дивертикулэктомии или при ушивании стенки мочевого пузыря может привести к гидронефрозу или формированию мочеточникового свища. При возникновении боли в боку или длительном подтекании мочи из раны показаны экскреторная урография и нисходящая цистография. Если во время операции установлены мочеточниковые катетеры, их оставляют на 5 дней. После их удаления необходимо повышенное внимание к возможным признакам обструкции мочеточниково-пузырного сегмента. Через 3 мес после операции по поводу любого дивертикула, расположенного вблизи устья мочеточника, показана экскреторная урография. Если же приходится выполнять уретероцистонеостомию, то терминальный отдел мочеточника иссекают, а при наложении анастомоза прибегают к подтягиванию мочевого пузыря. Повреждение прямой кишки наблюдается редко.
Комментарий Г. Стейнберга (G. Steinberg)
Дивертикулэктомия показана при стойкой и длительной инфекции, образовании камней, обструкции мочеточника, опухоли дивертикула, задержке мочи. Прежде чем выполнить дивертикулэктомию, необходимо устранить возможную причину дивертикула – инфравезикальную обструкцию.
У большинства больных, которых мне приходилось оперировать, дивертикулы располагались на задней стенке мочевого пузыря и были размером более 3 см. Такие дивертикулы лучше удалять комбинированным интраэкстравезикальным методом. Технически можно удалить весь дивертикул, но, как правило, безопаснее и легче удалить его слизистую оболочку. При таком способе операции риск повреждения мочеточника минимальный. Важные приемы этой операции – временная установка мочеточниковых катетеров 5F и тампонирование полости дивертикула или заполнение ее рентгеноконтрастной губкой. При удалении опухоли дивертикула важно удалить дивертикул в пределах здоровых тканей.
Однако некоторые урологи считают цистэктомию лучшим методом лечения опухоли дивертикула мочевого пузыря. После разреза вокруг основания дивертикула следует войти в слой и острым и тупым путем выделить затампонированный дивертикул. После полного иссечения дивертикула я ушиваю дефект мочевого пузыря 2 рядами швов. Если устье мочеточника находится в пределах дивертикула или если мочеточник в процессе выделения дивертикула был скелетирован, то его следует резецировать и реимплантировать. Повреждение прямой кишки при дивертикулэктомии наблюдается редко.
Возможно эндоскопическое лечение дивертикулов мочевого пузыря, но оно сопряжено с опасностью перфорации мочевого пузыря или дивертикула.
Хинман Ф.
Опубликовал Константин Моканов
Источник
Дивертикул – это выпячивание полого органа. При этом заболевании происходит увеличение объема органа за счет образования на его стенке дополнительной полости в форме мешочка с зауженным отверстием. Дивертикул или грыжа может быть у мочевого пузыря, кишечника и других полых органов.
Дивертикул мочевого пузыря бывает одиночным или множественным. Мужчины страдают этим заболеванием в несколько раз чаще женщин. Выпячивание стенки происходит в результате, ослабления мышечной ткани стенок органа. Так же дивертикул может быть вызван другими заболеваниями мочеполовой сферы: аденомой простаты, склерозом шейки мочевого пузыря и другими заболеваниями. При всех этих болезнях нарушается свободное выведение мочи. Необходимость тужиться при мочеиспускании увеличивает давление внутри мочевого пузыря, а ослабленные мышцы провоцируют выпячивание стенки этого органа и образование мешковидной полости. Необходимость лечения возникает при увеличении дивертикула в размерах, что препятствует полному опорожнению мочевого пузыря, и приводит к застою жидкости в его полости.
Симптомы дивертикула мочевого пузыря
Наиболее частыми симптомами этого заболевания являются:
- Неприятные ощущения при мочеиспускании;
- Порционность оттока мочи;
- Присутствие в моче хлопьев, крови, замутненность.
Иногда заболевание проходит без ярко выраженных симптомов и обнаруживается случайно, во время исследования органов малого таза. Тем не менее, при первом обнаружении стоит все же обратиться к врачу-урологу за консультацией. Этим вы избежите серьезных последствий для своего здоровья.
Мочеиспускание при выпячивании происходит в два этапа, сначала опорожняется мочевой пузырь, а затем полость дивертикула, может возникать полная задержка мочи. Застой мочи приводит к присоединению вторичных инфекций, которые сложно поддаются терапевтическому лечению. В полости выпячивания образуются камни, и даже опухоли. Если устье мочеточника открывается в область дивертикула, может возникнуть пиелонефрит и впоследствии развиться почечная недостаточность.
Диагностика заболевания
Для обнаружения дивертикула используют ультразвуковое исследование мочевого пузыря. Этот метод позволяет достаточно точно определить наличие выпячивания, и его размеры. При необходимости лечения заболевания проводят цистографию – рентгенологическое исследование мочевого пузыря с использованием контрастной жидкости. После мочеиспускания контраст, оставшийся в дивертикуле, помогает его точно локализовать. Для точного выявления отверстия перешейка, соединяющего дивертикул и мочевой пузырь, используют цистоскопию. Уретроцистоскоп вводят в мочеиспускательный канал и визуально, с помощью встроенной камеры, осматривают мочевой пузырь.
Лечение дивертикула мочевого пузыря
После обнаружения этого заболевания уролог должен принять решение о необходимости дальнейшего лечения. Немаловажно так же определить и провести лечение заболевания, которое провоцирует появление дивертикула мочевого пузыря. В случаях, когда размер дивертикула невелик и не вызывает воспалений или застоя, ограничиваются наблюдением, периодически проводя УЗИ мочевого пузыря.

Лечение дивертикула проводится только хирургическими методами, медикаментозной терапией это заболевание не лечится. Существует два метода оперативного лечения: оперативное вмешательство с открытым доступом и эндоскопическое (внутрипузырное) вмешательство. В зависимости от течения заболевания врач назначает тот или иной метод оперативного лечения.
Операция открытым доступом
Метод открытого доступа заключается в извлечении мочевого пузыря и проведения последующих манипуляций с дивертикулом. При этом виде хирургического вмешательства хирург делает прямой или дугообразный надрез в области лобка пациента. После чего, постепенно отсекая ткани вокруг мочевого пузыря, полностью его освобождает и вынимает сквозь отверстие проделанного разреза для последующих манипуляций. Далее происходит иссечение мешка дивертикула и сшивание отверстия перешейка.
При нахождении мочеточника в мешке выпячивания дополнительно проводят присоединение мочеточника к другой области мочевого пузыря. По окончании операции мочевой пузырь вкладывается обратно. Лобковый разрез зашивается с обязательной установкой дренажных трубок (для промывания раны в послеоперационный период).
Одновременно в мочеиспускательный канал вставляется и подшивается катетер. Катетер устанавливают для беспрепятственного оттока мочи, избегая напряжения во время мочеиспускания, до полного заживления внутренних швов. Моча скапливается в подсоединенный к катетеру мочеприемник. После операции в течение 10 – 15 дней пациенту проводят периодическое промывание поверхностного шва и вводят в дренажную трубку антисептические растворы. Такая манипуляция не допускает нагноения шва, и вымывает сгустки крови. Накануне операции и после, в течение недели требуется прием антибиотиков.
Лечение дивертикула открытым методом хирургического вмешательства, достаточно травматично и имеет ряд недостатков.
К ним относятся:
- Большая область хирургического вмешательства, кровопотеря и длительный период восстановления пациента;
- Необходимость применения общей анестезии осложняет или делает невозможной проведение подобной операции у пожилых людей, либо у пациентов с противопоказаниями;
- Двухнедельный период манипуляций по обработке поверхностного шва и применения мочеприемника увеличивает неудобства и может спровоцировать развитие послеоперационных осложнений;
Трансуретральная эндоскопичесая марсупиализация
Развитие медицинской науки в последнее время, позволяет проводить подобные операции с намного меньшей областью хирургического вмешательства, и в короткие сроки. Все большее применение находит метод трансуретральной эндоскопической марсупиализации.
Для проведения этой операции необходимо выяснить точную локализацию местоположения отверстия перешейка и мешка выпячивания. Операция производится с помощью эндоскопа – трубки, на конце которой находится видеокамера и набор инструментов для разрезания и одновременной вапоризации (прижигания) тканей. Этот метод позволяет избавиться от наложения швов в месте разреза и препятствует возникновению кровотечений. Заживление тканей происходит быстрее, без осложнений.
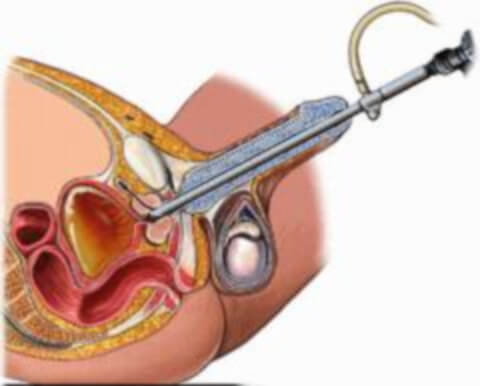
Одно из преимуществ эндоскопического вмешательства – это отсутствие необходимости проводить общее обезболивание. Применяют эпидуральную или спинальную анестезию.
В ходе операции больной помещается на операционном столе с согнутыми в коленях и разведенными в сторону ногами. Хирург вводит эндоскоп в мочеиспускательный канал и с помощью видеокамеры определяет место перешейка мешка выпячивания. Далее, используя специальный инструмент, производит трансуретральную инцизию, то есть – рассечение на небольшую глубину шейки дивертикула. Этим способом достигается расширение отверстия перешейка между мочевым пузырем и дивертикулом, что обеспечивает полный отток мочи из дополнительной полости.
Параллельная вапоризация позволяет избежать тампонации, наложения шва в месте разреза и препятствует инфицированию раны. Такой метод обработки разрезов не требует дополнительного дренирования, концы сосудов под действием температуры капсулируются, исключая кровотечение. В послеоперационную рану вставляется дренаж. Сама операция проходит в течение 10-20 минут.
В отличие от открытой операции, при эндоскопическом вмешательстве существенно сокращается послеоперационный период – через 1-2 дня больному снимают дренаж, медицинская и социальная реабилитация так же проходят намного быстрее. После операции больной периодически проходит амбулаторное наблюдение у врача-уролога.
Источник
