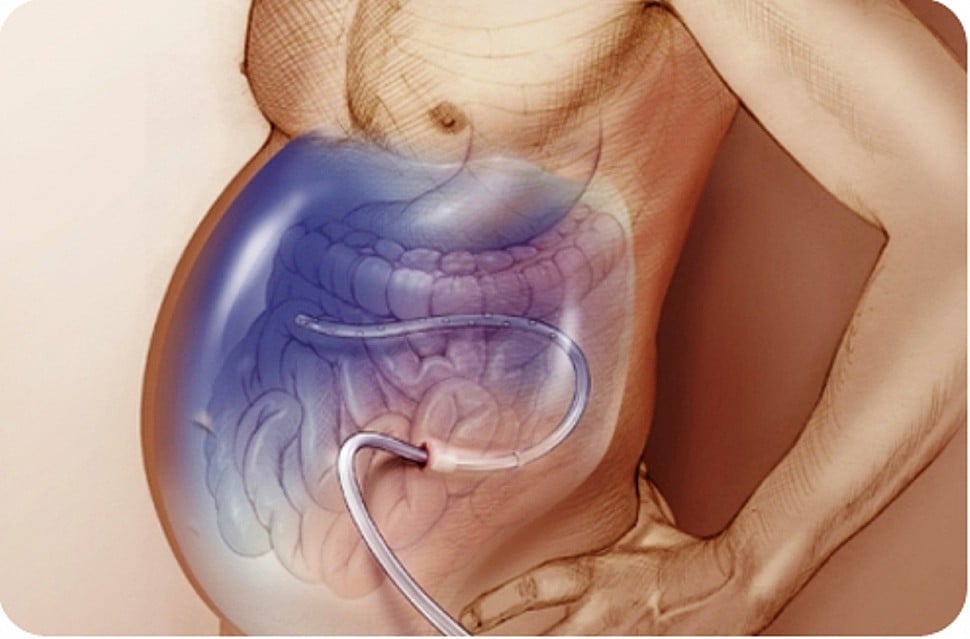
Нет мочеиспускания при асците
56 просмотров
4 декабря 2020
У папы токсический цирроз печени, асцит , жидкости литров 20 в животе, наш хирург говорит , что остаётся делать только прокол , мы не знаем стоит ли его делать, потому что может быть много последствий
Возраст: 47
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! Раньше была такая процедура?
Сергей, 4 декабря
Клиент
Маргуба, Добрый день, нет, ранее прокол не делали, вчера на скорой сказали, что живот уже очень напряжённый
Педиатр
Вы не переживайте,сразу всю жидкость все равно удалять не будут, это действительно,неверно будет,но частично сделать это стоит . Важно проверить уровень альбумина крови ,при его дефиците для улучшения состояния, снижения риска повторного усиления отеков надо будет его влить отцу.
Гастроэнтеролог
Здравствуйте, если ничего не выходит с мочегонными, то надо делать парацентез, хирург может поставить постоянный порт, но, всё-таки, сделать это лучше в стационаре, потому что нужно возместить капельно потерянный с жидкостью белок, а его можно вводить только в стационаре.
Хирург
При напряженном асците необходим лапароцентез(прокол с ваших слов) Осложнения при игнорировании этой процедуры гораздо выше чем осложнения после лапароцентеза. Итог- если есть показания обязательно соглашайтесь.
Сергей, 4 декабря
Клиент
Курбан, Добрый день, благодарю за ответ, а какие риски , если не сделать? В данный момент у него отекли ноги, руки, еле ходит, проблемы со стулом , отдышка
Хирург
Жидкость давит на диафрагму, поэтому он так плохо дышит
Гастроэнтеролог, Терапевт, Гематолог
Здравствуйте. В такой ситуации как у вашего отца эта процедура обязательно должна быть проведена в условиях стационара
Сергей, 4 декабря
Клиент
Анна, да, конечно, он сейчас лежит в хирургии
Пульмонолог, Терапевт
Здравствуйте. Если давление пониженное и увеличить дозу мочегонных нельзя, то прокол делать необходимо. Это облегчит состояние сразу
Невролог, Терапевт
Здравсьтвуйте! прокол обязательно, нужно жидкость оттуда убирать. послеждствия будут если не убрать эту жидкость
Гастроэнтеролог, Диетолог
Добрый день!
Напряженный асцит -это показание к лапароцентезу, выполняется в стационаре, как правило пациенту кроме этой процедуры вводят альбумин внутривенно капельно.
Гастроэнтеролог, Терапевт
Здравствуйте! Проколы делают в любом случае, потому что живот напряжённый станоаиться, а жидкости все прибавляется. Если определили 20литров, то нужно делать. Лучше обратиться в стационар для первого раза, потому что неизвестно как перенесет. Но чем больше жидкости, тем сильнее страдают органы и тем хуже переноситься. Так что простите направление в стационар, на затягивайте, само не рассосётся.
Хирург
Здравствуйте.
Даже и не раздумывайте.
Человеку надо помочь. Жидкость потому и скапливается в брюшной полости, что не работает печень. Отсюда и отеки.
Пунктировать надо. Только не быстро эвакуировать жидкость, а небольшими порциями. Тогда процедура перенесется легко. И дышать станет легче.
Конечно пункция не вылечит пациента, но облегчит его состояние.
Потом жидкость опять наберется. А вот как скоро – никто не скажет. Мочегонные надо принимать. Дальнейшим лечением больного должен заниматься терапевт.
Здоровья Вам.
Сергей, 4 декабря
Клиент
Андрей, благодарю за ответ!
Хирург
Здравствуйте, Сергей !
Всегда нужно стараться при асците провести лапароцентез и удаление жидкости как можно позже, тогда , когда не делать уже нельзя !Это связано с тем, что эвакуация жидкости не устраняет причины заболевания , просто разряжает давление в брюшной полости и создает условия для накопления потом жидкости с ещё более высокой скоростью ! Но, Ваш случай , если там уже накопилось 20 литров жидкости , это особый случай , нужно обязательно делать ! Если Вы могли ошибиться в 23 раза и там 10 литров , то всё равно это много и нужно сделать ! Другое дело ,что у больного могут быть противопоказания для лапароцентеза , например, очень низкое артериальное давление в связи с недавно перенесенным кровотечением из вен пищевода, что у подлобных больных встречается часто !
Необходимо разобраться в состоянии больного и в случае отсутствия противопоказаний сделать обязательно лапароцентез и эвакуировать жидкость !
Удачи Вам !
Хирург
Здравствуйте, Сергей.
Показанием для лапароцентеза является только напряженный асцит ( это состояние, резко ограничивающая функцию дыхания ). Посмотрите, как дышит Ваш папа в состоянии лежа, как спит ( лежа или сидя ). Если в состоянии лежа значительно угнетается функция дыхания, тогда необходимо прибегнуть к лапароцентезу. Лапароцентез- это небезопасная инвазивная манипуляция, как в момент выполнения, так и впоследствие, с развитием спаечного процесса. Поэтому, злоупотреблять им не стоит.
С уважением.
Оцените, насколько были полезны ответы врачей
Проголосовало 2 человека,
средняя оценка 4.5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Основные методы лечения неосложненного асцита — умеренное ограничение соли в пище и диуретики (Таблица 4). Соль не следует строго ограничивать, но следует избегать ее избытка. Ограничение соли важно, потому что 1 г избытка соли в пище удерживает около 200 мл жидкости. Чрезмерное ограничение соли также опасно, так как оно ухудшает пищевой статус и может привести к побочным эффектам, вызванным диуретиками — почечной недостаточности, гипонатриемии, мышечным спазмам.
Ограничение содержания соли
Ограничение соли в рационе помогает в 10% случаев скорректировать накопление асцита, особенно во время первого эпизода асцита. Профилактическое ограничение соли пациентам без асцита не рекомендуется.
Препарат первой линии для лечения асцита I-II степени — спиронолактон (50-100 мг/день). Его назначают с фуросемидом или без него.
- Монотерапия спиронолактоном рекомендуется при первом эпизоде асцита. Эффект спиронолактона наступает через 72 часа, поэтому дозу нельзя увеличивать до этого времени.
- Комбинация с фуросемидом показана при повторяющемся скоплении жидкости в брюшной полости, развитии гиперкалиемии с недостаточной потерей веса. В этом случае требуется частый контроль биохимических показателей (электролитов, функции почек) в течение первых недель терапии диуретиками.
Диуретики рекомендуется назначать в самых низких эффективных дозах. Диуретики не рекомендуются или должны применяться с осторожностью у пациентов с тяжелой печеночной энцефалопатией.
Прием диуретиков в самых низких эффективных дозах
При тяжелой гипонатриемии (Na + <120-125 ммоль/л) диуретики отменяют хотя бы ненадолго. При тяжелой гипокалиемии (K + 6 ммоль/л) отменяют прием фуросемида.
Диуретики противопоказаны при развитии ИА (повышение сывороточного креатинина на 50% в течение 7 дней или абсолютное повышение креатинина >26,5 мкмоль/л за 48 часов), прогрессировании печеночной энцефалопатии и мышечных спазмах, ограничивающих движения.
При назначении диуретиков сильно ухудшают качество жизни мышечные судороги. Исследования показали, что симптомы облегчают инфузии альбумина и баклофена (10 мг/день с шагом от 10 мг/день до 30 мг/день).
Таблица 4. Основные меры лечения неосложненного асцита в соответствии с рекомендациями EASL
| Общие меры | Медикаментозное лечение |
| Среднее ограничение содержания соли в пище до 4,6-6,9 г / сут. (80–12 ммоль / сутки). Адекватная белковая диета и витаминная терапия: общая суточная калорийность – 2000 ккал; белок – 40-50 г, достаточное количество витаминов. Электролитный баланс (правильная гипокалиемия, гипомагниемия). Достаточное потребление жидкости: неограниченно при отсутствии электролитного дисбаланса. Ежедневное взвешивание (или контроль потребления жидкости и диуреза). Максимальная потеря веса:
| Асцит от легкой до умеренной (степени (I-II) Антагонисты альдостерона: спиронолактон 50–100 мг/день. (максимальная доза до 400 мг) ± петлевые диуретики: фуросемид 20-40 мг (максимальная доза 160 мг). Тораземид (10-40 мг) при отсутствии ответа на фуросемид. Дистальные диуретики: амилорид 5-20 мг/сут.; триамтерен 100 мг 2 р./сут. (только при непереносимости антагонистов альдостерона). Диуретики комбинируют по следующему принципу: спиронолактон 50-100-200-3-3-4 мг/сут. (с шагом 100 мг) + фуросемид 20-40-80-120-160 мг/сут. (увеличение на 40 мг) (или адекватные дозы других диуретиков). Тяжелый асцит (степень III)
|
Лечение асцита высокой степени (III)
Лечение первой линии при асците высокой (3 степени) – терапевтический абдоминальный парацентез. Процедура проводится в стерильных условиях под контролем УЗИ при отсутствии выраженных нарушений коагуляции.
Парацентез — безопасная процедура, риск постоперационных осложнений невелик. Даже при плохих параметрах коагуляции (МНО >1,5; количество тромбоцитов ≤50 x 109/л) незначительное кровотечение из места пункции происходит только в 2 из 142 случаев.
Парацентез
Чтобы предотвратить постпарацентезный синдром дисфункции кровообращения (ГИСО, гипонатриемия, печеночная энцефалопатия), который приводит к снижению выживаемости, следует использовать внутривенное введение альбумина (8 г на 1 л асцита) в течение первых 6 часов после парацентеза.
При асците менее 5 л риск постпарацентеза низкий, но инфузия альбумина рекомендуется во всех случаях. Альбумин увеличивает объем плазмы и защищает от осложнений (гиповолемический шок, гипотензия, олигурия, уремия, печеночная энцефалопатия). При необходимости парацентез повторяют каждые 2–3 недели.
После парацентеза пациентам следует назначать минимально возможную дозу диуретиков, чтобы предотвратить рецидив асцита.
Противопоказания к парацентезу:
- Пациент, не сотрудничающий с врачом;
- Инфекция кожи брюшной полости в предполагаемом месте пункции;
- Беременность;
- Тяжелая коагулопатия (ускоренный фибринолиз, диссеминированное внутрисосудистое свертывание);
- Сильный отек кишечника.
Препараты противопоказанные при асците
Пациентам с асцитом не следует назначать нестероидные противовоспалительные препараты, поскольку они увеличивают риски задержки натрия, гипонатриемии и др.осложнений.
Также следует избегать применения ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II и α1-блокаторов, поскольку эти препараты снижают артериальное кровяное давление и повышают риск почечной недостаточности.
Больным противопоказаны аминогликозиды, потому что они нефротоксичны. Они используются в качестве дополнительных антибиотиков, если развивается тяжелая бактериальная инфекция, которую нельзя лечить другими антибиотиками.
Введение контрастного вещества в рентгенологических исследованиях у пациентов с асцитом и почечной недостаточностью не связано с повышенным риском поражения почек, но при введении контрастного вещества после исследования рекомендуется инфузионная терапия.
Лечение рефрактерного асцита
Рефрактерный асцит встречается в 4–15% случаев. Годовая летальность от развития рефрактерного асцита составляет более 40%, поэтому рефрактерный асцит является показанием для включения пациента в список реципиентов трансплантата печени.
Наиболее частые причины рефрактерности:
- слишком много натрия в пище;
- прием некоторых лекарств (антибиотиков, антацидов, нестероидных противовоспалительных средств) или нарушение выведения натрия;
- нарушение функции печени;
- почечная недостаточность;
- кровотечение из желудочно-кишечного тракта.
Лечение первой линии рефрактерного асцита — это парацентез большого объема. Он может быть полным (удаление ≥6 л асцита за один раз) или частичным (удаление 4-6 л асцита). Внутривенная заместительная альбуминовая терапия назначается после >5 л асцита.
При развитии рефрактерного асцита прием диуретиков следует прекратить. Возобновление рассматривается, если экскреция натрия превышает 30 ммоль/сут и препарат хорошо переносится.
Методы лечения рефрактерного асцита согласно рекомендациям EASL
- Частичный парацентез и парацентез большого объема + внутривенная заместительная терапия альбумином. Прекращение приема диуретиков.
- Трансъюгулярный внутрипеченочный портосистемный шунт.
- Лекарства (мало доказательств):
- агонисты α1-адренорецепторов – мидодрин 7,5 мг 3 м.т./день;
- аналог вазопрессина терлипрессин 1-2 мг в/в;
- агонисты α2-адренорецепторов – система клонидина Alfapump® (насос для асцитной жидкости).
- Трансплантация печени.
Трансплантация печени
Данные об использовании неселективных бета-адреноблокаторов (NBAB) противоречивы. Следует избегать высоких доз NBAB (> 80 мг пропранолола). Карведилол не рекомендуется.
Перспективные препараты помимо диуретиков: клонидин и мидодрин, но они пока не могут быть рекомендованы из-за отсутствия исследований.
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS)
Это лечение второй линии при рефрактерном асците. TIPS рекомендуется, когда функция печени все еще сохраняется (общий билирубин >50 мкмоль/л, Na +> 130 ммоль/л, ДЕТЯМ > 12 баллов, MELD> 18 баллов), пациентам в возрасте до 70 лет, без печеночной энцефалопатии, гепатоцеллюлярной карциномы или сердечно-легочных заболеваний.
Внутрипеченочный портосистемный шунт
TIPS разгружает портальную систему, соединяя внутрипеченочную портальную ветвь с печеночной веной. Эффект наступает через 4-6 недель. TIPS помогает контролировать накопление асцита более эффективно, чем парацентез, снижает количество рецидивов, улучшает состояние питания и выживаемость, но способствует развитию печеночной энцефалопатии в 30-50% случаев. Хороший эффект достигается примерно у 70% пациентов.
Для предотвращения дисфункции TIPS (в основном из-за тромбоза) и снижения риска печеночной энцефалопатии рекомендуется использование стентов с покрытием из политетрафторэтилена (ПТФЭ) небольшого диаметра (8 мм). После TIPS можно продолжать диуретики и ограничение соли. TIPS выполняется только очень тщательно отобранным пациентам.
Критерии исключения для TIPS:
- Возраст старше 70 лет, печеночная энцефалопатия II-III степени.
- Гипербилирубинемия >51,3-85,5 микромоль/литр (3-5 мг/дл).
- Тяжелое внепеченочное заболевание.
- Гепатоцеллюлярная карцинома.
- Тромбоцитопения.
- Кровотечение из варикозно расширенных вен в течение последних 15 дней.
- Легочная гипертензия.
- Бактериальная инфекция.
- Тяжелая алкогольная инфекция гепатит.
- Тромбоз воротной или печеночной вены.
- ADR (креатинин> 150,8 мкмоль / л).
- Обструкция желчных путей.
- Асцит, сохраняющийся после парацентеза в большом объеме, необходимость в парацентезе> 1 мт / нед.
- Тяжелая печеночная недостаточность.
- Сердечная недостаточность (тяжелая систолическая или диастолическая дисфункция).
- Тяжелые сопутствующие заболевания, неизлечимая онкология, выживаемость менее 1 года.
Насос для асцитной жидкости
Это хирургически имплантированное подкожное устройство для постоянного удаления асцита, который накапливается из-за цирроза печени. Устройство передает жидкость, скопившуюся в брюшной полости, в мочевой пузырь, и асцит устраняется с помощью мочеиспускания. Это альтернативный, новый и эффективный метод лечения рефрактерного асцита, на долю которого приходится 85% случаев.
Такое лечение снижает потребность в парацентезе и количестве повторных госпитализаций, улучшает качество жизни и статус питания, но не влияет на выживаемость пациентов. Возможные нежелательные явления возникают в 30-50% случаев. Наиболее частыми инфекционными осложнениями являются имплантация системы (требуется антибиотикопрофилактика), окклюзия катетера, отслойка, ФАД, гипонатриемия. Процедура проводится только в специализированных центрах.
Продолжение статьи
- Асцит: первопричины, классификация — часть 1.
- Асцит: лечение асцита от легкой, умеренной (I-II) степени. Лечение асцита высокой степени (III) – часть 2.
- Асцит: бактериальная асцитная жидкостная инфекция, злокачественный, хилиотический, нефрогенный, геморрагический, поджелудочный — часть 3.
Поделиться ссылкой:
Источник
Асцит (скопление жидкости в брюшной полости) определяют у 50% больных на ранних стадиях онкологических заболеваний и почти у всех пациентов, у которых раковый процесс находится на последней стадии.
Клиника онкологии Юсуповской больницы оснащена новейшей диагностической аппаратурой ведущих мировых производителей, с помощью которой онкологи выявляют ранние стадии онкологической патологии. Химиотерапевты, радиологи, онкологи проводят лечение пациентов с асцитом в соответствии с международными стандартами оказания медицинской помощи. В то же время врачи индивидуально подходят к выбору метода лечения каждого пациента.

Причины развития
Асцит является грозным осложнением рака желудка и толстой кишки, колоректального рака, злокачественных опухолей поджелудочной железы, онкологической патологии молочных желез, яичников и матки. При накоплении в брюшной полости большого объёма жидкости повышается внутрибрюшное давление, диафрагма смещается в грудную полость. Это приводит к нарушению работы сердца, лёгких. Происходит нарушение кровообращения по сосудам.
При наличии асцита организм пациента теряет большое количество белка. Нарушается обмен веществ, развивается сердечная недостаточность и другие расстройства равновесия внутренней среды организма, которые ухудшают течение основного заболевания.
В брюшной полости здорового человека всегда есть небольшое количество жидкости. Она предотвращает склеивание между собой листков брюшины. Выработанная внутрибрюшная жидкость обратно всасывается брюшиной.
При развитии онкологических заболеваний происходит нарушение нормального функционирования организма. Происходит сбой секреторной, резорбтивной и барьерной функции листков брюшины. При этом может наблюдаться либо избыточная продукция жидкости, либо нарушение процессов ее всасывания. В результате в брюшной полости накапливается большой объём экссудата. Он может достигать двадцати литров.
Основная причина поражения брюшины злокачественными клетками – её тесное соприкосновение с органами, которые поражены раковой опухолью. Асцит при наличии онкологической патологии развивается под воздействием следующих факторов:
- Большого скопления в брюшине кровеносных и лимфатических сосудов, по которым распространяются раковые клетки;
- Плотного прилегания складок брюшины друг к другу, которое способствует стремительному распространению злокачественных клеток на прилегающие ткани;
- Прорастания раковой опухоли сквозь ткани брюшины;
- Переноса атипичных клеток на ткани брюшины в ходе выполнения оперативного вмешательства.
Причиной асцита может быть химиотерапия. Скопление жидкости в брюшине происходит вследствие раковой интоксикации. Если печень поражается первичной раковой опухолью, метастазами злокачественных клеток из новообразований иной локализации, нарушается отток крови по её венозной системе, развивается портальная гипертензия – повышение давления внутри воротной вены. Просвет венозных сосудов увеличивается, из них пропотевает плазма и накапливается в брюшной полости.
Причиной асцита может быть канцероматоз брюшины. При наличии раковой опухоли органов брюшной полости на париетальном и висцеральном листах брюшины оседают атипичные клетки. Они блокируют резорбтивную функцию, в результате чего лимфатические сосуды плохо справляются с предназначенной нагрузкой, происходит нарушение оттока лимфы. Свободная жидкость постепенно накапливается в брюшной полости. Таков механизм развития канцероматозного асцита.
Стадии тяжести
Выделяют три стадии водянки брюшной полости в зависимости от количества скопившейся жидкости:
- Начальная стадия – в брюшной полости скапливается до полутора литров жидкости;
- Умеренный асцит – проявляется увеличением размеров живота, отёками нижних конечностей. Пациента беспокоит выраженная одышка, тяжесть в животе, изжога, запоры;
- Тяжёлая водянка – в брюшной полости скапливается от 5 до 20 литров жидкости. Кожа на животе натягивается, становится гладкой. У пациентов возникают перебои в работе сердца, развивается дыхательная недостаточность. При инфицировании жидкости развивается асцит-перитонит (воспаление листков брюшины).
Симптомы
Основное проявление асцита – значительное увеличение размеров и патологическое вздутие живота. Признаки водянки брюшной полости могут нарастать стремительно или в течение нескольких месяцев. Асцит проявляется следующими клиническими симптомами:
- Чувством распирания в брюшной полости;
- Болевыми ощущениями в области живота и таза;
- Повышенным газообразованием (метеоризмом);
- Отрыжкой;
- Изжогой;
- Нарушением пищеварения.
Визуально у больного увеличивается живот, в горизонтальном положении он свисает и начинает «расплываться» по бокам. Пупок постепенно все более выпячивается, а на растянутых кожных покровах просматриваются кровеносные сосуды. По мере развития асцита пациенту становится тяжело наклоняться, появляется одышка.
Врачи клиники онкологии проводят оценку клинических проявлений заболевания и проводят дифференциальную диагностику рака с другими болезнями, проявлением которых является асцит.
Диагностика
Асцит врачи выявляют во время осмотра пациента. Онкологи Юсуповской больницы проводят комплексное обследование пациентов, которое позволяет выявить причину скопления жидкости в брюшной полости. Один из наиболее достоверных методов диагностики – ультразвуковое исследование. Во время процедуры врач не только чётко видит жидкость, но и высчитывает её объем.
При асците онкологи обязательно выполняют лапароцентез. После прокола передней брюшной стенки врач аспирирует жидкость из брюшной полости и отправляет в лабораторию для исследования. С помощью компьютерной томографии рентгенологии определяют наличие злокачественных новообразований в печени, которые вызывают портальную гипертензию.
Магнитно-резонансная томография дает возможность определить количество скопившейся жидкости и ее локализацию.
Лечение
Медикаментозная терапия асцита не проводится из-за низкой эффективности. Антагонисты альдостерона и диуретики нормализуют водно-солевой обмен и предотвращают избыточную секрецию перитонеальной жидкости. Онкологи Юсуповской больницы на поздних стадиях онкологического заболевания пациентам с асцитом предлагают выполнить паллиативную операцию:
- Оментогепатофренопексию;
- Деперитонизацию;
- Установку перитонеовенозного шунта.
Врачи клиники онкологии при асците проводят традиционную или внутриполостную химиотерапию – после удаления жидкости в брюшную полость вводят химиопрепарат. Для удаления жидкости выполняют лапароцентез. Процедуру не проводят при наличии следующих противопоказаний:
- Спаечного процесса внутри брюшной полости;
- Выраженного метеоризма;
- Перфорации стенок кишечника;
- Гнойных инфекционных процессов.
Лапароцентез назначают в случаях, когда прием диуретиков не приводит к положительному результату. Также процедура показана при резистентном асците.
Лапароцентез проводится в несколько этапов с применением местной анестезии:
- пациент находится в положении сидя, доктор обрабатывает место последующего прокола антисептиком и вводит обезболивающие препараты;
- по белой линии живота выполняют разрез брюшной стенки на расстоянии 2-3 сантиметра ниже пупка;
- сам прокол производят при помощи троакара вращательными движениями. К троакару присоединяют специальную гибкую трубку, по которой избыточная жидкость выводится из организма. Откачивание жидкости проводится достаточно медленно, врач постоянно наблюдает за состоянием пациента. По мере выведения экссудата медсестра стягивает живот больного при помощи простыни с целью медленного снижения давления в брюшной полости;
- после завершения откачивания жидкости на рану накладывают стерильную повязку.
Методом лапароцентеза можно вывести из организма больного до 10-ти литров жидкости. При этом может потребоваться введение альбуминов и других препаратов, чтобы предотвратить развитие почечной недостаточности.
При необходимости в брюшной полости могут быть установлены временные катетеры, по которым постепенно будет выводиться избыточная жидкость. Следует учесть, что применение катетеров может привести к снижению артериального давления и образованию спаек.
Выделяют также противопоказания к проведению лапароцентеза. Среди них:
- выраженный метеоризм;
- спаечная болезнь органов брюшной полости;
- этап восстановления после проведения операции на вентральной грыже.
Мочегонные средства назначают пациентам с развивающимся асцитом при раковых заболеваниях длительным курсом. Эффективность оказывают такие препараты, как «Фуросемид», «Диакарб» и «Верошпирон».
При приеме мочегонных средств в обязательном порядке назначают также препараты, содержащие калий. В противном случае высока вероятность развития нарушений водно-электролитного обмена.
Диетическое питание прежде всего подразумевает уменьшение количества потребляемой соли, задерживающей жидкость в организме. Также важно ограничить количество употребляемой жидкости. Рекомендуется включать в рацион больше продуктов, содержащих калий.
Пациентам после удаления жидкости из брюшной полости обеспечивают сбалансированное и калорийное питание. Это позволяет обеспечить потребность организма в белках, углеводах, витаминах и минералах. Потребление жиров сокращают.

Асцит неракового происхождения
Асцит – следствие различных нарушений, которые происходят в организме. Тактика лечения зависит от патологического процесса, который вызвал скопление жидкости в брюшной полости:
- Для лечения острой сердечной недостаточности кардиологи Юсуповской больницы назначают пациентам метаболики, бета-блокаторы, ингибиторы АПФ;
- При инфекционных и токсических поражениях печени проводят терапию гепатопротекторами;
- Если асцит развился по причине низкого уровня белка в крови, проводят инфузии альбумина;
- Асцит, развившийся вследствие туберкулёза брюшины, лечат противотуберкулёзными препаратами.
Для выведения жидкости из организма пациентам с асцитом назначают мочегонные препараты. Основной метод устранения асцита – удаление скопившейся жидкости посредством прокола брюшной стенки с последующей установкой дренажа. При устойчивом асците проводят реинфузию перитонеальной жидкости после её фильтрации. Перитонеовенозный шунт при асците брюшной полости обеспечивает поступление жидкости в общий кровоток. Для этого хирурги формируют конструкцию с клапаном, при помощи которой жидкость из брюшной полости во время вдоха поступает в систему верхней полой вены.
Оментогепатофренопексию при асците брюшной полости выполняют с целью снижения давления в венозной системе. Хирург подшивает сальник к диафрагме и печени. После чего во время дыхательных движений вены разгружаются от крови. В итоге уменьшается выход жидкости через стенку сосудов в брюшную полость. В результате деперитонизации (иссечения участков брюшины) создаются дополнительные пути оттока для перитонеальной жидкости.
Прогноз
Асцит при онкологическом заболевании в разы ухудшает общее самочувствие больного. Как правило, такое осложнение возникает на поздних стадиях онкологии, при которых прогноз выживаемости зависит от характера самой опухоли и ее распространенности по организму.
Продолжительность жизни при асците зависит от следующих факторов:
- Функционирования почек и печени;
- Деятельности сердечно-сосудистой системы;
- Эффективности проводимой терапии основного заболевания.
Развитие асцита может предотвратить опытный врач, наблюдающий пациента. Врачи Юсуповской больницы имеют огромный опыт борьбы с различного рода онкологическими заболеваниями. Квалификация медицинского персонала и новейшее оборудование позволяют провести точную диагностику и качественное, эффективное лечение согласно европейским стандартам.
Преимущества лечения асцита в Юсуповской больнице
Часто лечение асцита, вызванного раком, проводится в неспециализированных клиниках, где нет соответствующих условий и оборудования, не учитываются особенности онкологических больных.
Цель Юсуповской больницы — предоставить каждому пациенту максимально квалифицированную, эффективную помощь:
- Мы используем современные схемы лечения, применяем передовые наработки зарубежных коллег.
- В клинике имеется все необходимое оборудование для проведения сложных вмешательств.
- Лапароцентез и другие вмешательства проводятся в условиях стационара. Строго соблюдаются правила асептики и антисептики. После процедуры больной находится под наблюдением врача.
- В Юсуповской больнице онкологический пациент с асцитом может получить консультацию онколога, рекомендации по коррекции лечения основного заболевания.
Наши усилия постоянно направлены на повышение эффективности лечения, улучшение качества жизни и прогнозов для каждого пациента.
Для того чтобы увеличить продолжительность и улучшить качество жизни пациента с асцитом, который развился вследствие онкологической патологии, обращайтесь к онкологам Юсуповской больницы. Врачи клиники онкологии проводят терапию, направленную на устранение причины накопления избыточного количества жидкости в брюшной полости, проводят симптоматическое лечение.
Источник
