Неполное опорожнение мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.

Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
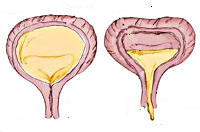
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь – синдром, объединяющий врождённые или приобретенные нарушения функции мочевого пузыря, возникающие при поражении проводящих нервных путей и центров вегетативной и соматической нервной системы иннервирующих мочевой пузырь.
Нейрогенный мочевой пузырь встречается как в детском, так и во взрослом возрасте. Общие принципы клиники, диагностики, лечения и реабилитации при нейрогенной дисфункции мочевого пузыря, изложенные на сайте, справедливы как для детей, так и для взрослых.
Об особенностях нейрогенной дисфункции нижних мочевых путей у детей
Причины развития нейрогенного мочевого пузыря у детей могут быть органическими (вызванные врождённой патологией, травмой, опухолями и т.д.) и функциональными. Нередко выделяют идиопатический нейрогенный мочевой пузырь причины возникновения, которого установить не удалось.
• Заболевания головного мозга (ДЦП-детский церебральный паралич, опухоли, травмы, кровоизлияния).
• Заболевания спинного мозга (ДЦП, СМГ-спинномозговая грыжа, агенезия крестца и копчика, врождённые клиновидные позвонки, опухоли, травмы, заболевания позвоночника, межпозвоночные грыжи, сосудистые мальформации).
• Поражение периферической нервной системы (например, при сахарном диабете, рассеянном склерозе, интоксикациях, а также вызванные операциями на тазовых органах и забрюшинном пространстве).
• Инфекционные заболевания: клещевой лайм боррелиоз, ВИЧ-инфекция, сифилис, разной природы энцефалиты и др.
Симптомы нейрогенного мочевого пузыря у детей
Выше перечисленные заболевания не всегда приводят к возникновению нарушений функции мочевого пузыря. Для родителей и пациентов, имеющих риск возникновения нейрогенных дисфункций мочевого пузыря, важно знать симптомы, на которые необходимо обращать внимание, чтобы вовремя обратиться к урологу. Поскольку у значительного количества детей нарушения функции мочевого пузыря протекают незаметно и не вызывают яркой картины заболевания, необходимо знать, что длительное отсутствие адекватной помощи приводит к необратимым изменениям в структуре и функции как мочевого пузыря, так верхних мочевых путей. По неоднократным сообщениям зарубежных урологов и нашим данным, вторичное поражение почек при не леченом нейрогенном мочевом пузыре может достигать 55-60%. Таким пациентам может потребоваться пожизненный диализ, т.е. мероприятия по очищению крови от продуктов обмена или пересадка донорского органа.
На какие симптомы необходимо обращать внимание пациентов с угрозой развития нейрогенного мочевого пузыря?
Для пациентов новорождённых и первых лет жизни имеют первостепенное значение наблюдения родителей и данные объективных обследований.
Родители таких детей обращают внимание на то, что:
• нет струи мочи: моча выделяется либо вялой струёй, либо по каплям;
• увеличен в объёме живот ребёнка;
• ребёнок плохо прибавляет вес, у него плохой аппетит;
• внезапно повышается температура тела.
У старших детей имеют место следующие симптомы:
• частые позывы на мочеиспускание при небольшом количестве выделяемой мочи (этот симптом оценивается в зависимости от возраста и веса ребёнка);
• безотлагательные сильные позывы к мочеиспусканию: внезапно возникает позыв такой силы, что пациент не может дотерпеть до туалета и теряет небольшое количество мочи в одежду – императивное недержание;
• частые ночные мочеиспускания (в норме, человек старше 4-5 лет, может вставать ночью, чтобы помочиться, не более одного раза);
• недержание мочи (непроизвольная вытекание мочи) – постоянно мокрая одежда от непрерывно, каплями выделяющейся мочи из мочеиспускательного канала;
• недержание мочи во сне – энурез;
• регулярно вялая струя мочи, «натуживание» при мочеиспускании;
• чувство неполного опорожнение мочевого пузыря;
• отсутствие позыва к мочеиспусканию;
• редкое мочеиспускание (этот симптом оценивается в зависимости от возраста пациента);
• отсутствие эффективного (полное опорожнение) мочеиспускания при наполненном мочевом пузыре – хроническая задержка мочи.
Если же у ребёнка с такими проявлениями появляются изменения в анализах мочи, то ему срочно требуется консультация уролога!
Даже один из перечисленных выше симптомов требует внимания и консультации специалиста.
Осложнения, вызываемые нейрогенным мочевым пузырём
Пациентов, не получающих необходимое лечение, недержание мочи ограничивает их в общении с окружающими. Запах и необходимые при недержании мочи дополнительные компоненты одежды (прокладки, памперсы) заставляет пациентов изолироваться от общества, т.е. больше времени находиться дома, ограничить круг своих интересов, контактов, возможностей. Наряду с социальной дезадаптацией недержание мочи может вызывать опрелости и мацерацию кожи, у пациентов с нарушением функцией конечностей возникают пролежни, незаживающие раны, а с ними дополнительные страдания.
Нарушение чувствительности тазовых органов ведёт к переполнению мочевого пузыря, редким мочеиспусканиям, неполному опорожнению мочевого пузыря. При хронической задержке мочи, высок риск возникновения инфекции мочевых путей с постепенной утратой функции почек. Это самый опасный для здоровья вариант нейрогенного мочевого пузыря. Для него характерно волнообразное или рецидивирующее течение пиелонефрита (воспаления почек). У этих пациентов достаточно скоро появляется потребность в диализе, процедуре очищения крови от продуктов метаболизма, которые выводятся почками.
Так же, у пациентов, не получающих необходимое лечение, возможно сморщивание (рубцовое замещение) мышцы детрузора с прогрессирующим безвозвратным уменьшением объёма мочевого пузыря, либо отсутствием роста объёма в соответствии возрасту пациента
Диагностика нейрогенного мочевого пузыря у детей
История жизни, течение беременности и родов, перенесенные заболевания, травмы, операции, а также анализ жалоб и проявлений (симптомов) заболевания имеет очень большое значение в назначении обследования и лечения. Так, например, информация о наличии или отсутствии запоров может изменить схему обследования и лечения.
На первом этапе диагностики необходимы общие анализы крови и мочи, УЗИ мочевой системы, т.е. почек (с подробным описанием их структурных элементов), мочеточников, мочевого пузыря (толщина стенки мочевого пузыря, характер её поверхности: гладкая, трабекулярная), необходимо знать количество остаточной мочи в мочевом пузыре после мочеиспускания. У детей грудного возраста, при обнаружении остаточной мочи, необходимо измерить её количество несколько раз и даже в разные дни, поскольку нередко неполное опорожнение мочевого пузыря появляется из-за дискомфорта для малыша во время исследования.
Для первой консультации важную информацию в себе содержит так называемый «дневник мочеиспусканий», который можно так же назвать «дневник физиологических отправлений». В нём сам пациент у себя дома в течение 2-х суток отмечает момент времени в который произошло мочеиспускание и объём мочи, а также объём выпитой жидкости. В этом дневнике так же желательно отмечать и время опорожнения кишечника, поскольку функция кишечника тесно связана с функцией мочевой системы, и эта информация поможет установить верный диагноз и назначить лечение.
Если на этом этапе в проведенных обследованиях выявляются отклонения от нормы, тогда рекомендуется дальнейшее обследование, которое назначается индивидуально и может включать в себя: биохимическое исследование крови, комплексное уродинамическое исследование на специальном аппарате, уретроцистоскопию, магнитно-резонансную томографию (МРТ), рентгенологические исследования – обзорную рентгенограмму, цистограмму, РКТ (рентгеновскую компьютерную томографию), изотопные исследования функции почек.
Лечение нейрогенного мочевого пузыря у детей
На ранних этапах, при нетяжёлой форме заболевания, достаточно поведенческой терапии – режима мочеиспусканий и приёма жидкости. Это означает, что пациент самостоятельно проводит ежедневный контроль за количеством мочеиспусканий, раз в неделю в течение суток измеряет объём мочеиспусканий, каждые 1-2 месяца с помощью УЗИ контролируется остаточная моча в мочевом пузыре и сдаётся на анализ моча. У таких пациентов оправдано проводить тренировки мышц тазового дна основанные на принципе обратной связи. Когда пациенту, с помощью специального аппарата уродинамики с установленной на нём программой «biofeedback» объясняются его индивидуальные особенности нарушений функции тазового дна и возможности преодоления этих нарушений. Затем, проводится серия тренировок с помощью этой программы под контролем медицинского персонала. В последующем, такие тренировки необходимо периодически повторять в зависимости от индивидуальных особенностей пациента.
Диагностика и лечение нарушений функции мочевого пузыря у детей грудного возраста и первых лет жизни задача очень сложная. Здесь невозможно дать общие рекомендации по выявлению заболевания, и только внимательное отношение родителей и участкового педиатра к ребёнку, малым проявлениям нарушений функции мочевого пузыря, которые были перечислены выше, могут быть гарантией своевременности оказания необходимой помощи.
Значительному количеству пациентов назначается индивидуальная лекарственная терапия с учетом гипо/гиперактивности (повышенного или пониженного тонуса) мочевого пузыря – применяют препараты, либо повышающие, либо снижающие тонус стенки мочевого пузыря, препараты, уменьшающие или увиливающее тонус замыкательного аппарата мочевого пузыря, иногда используется их совместное применение.
В лечении некоторых форм нейрогенного мочевого пузыря имеет место введение в детрузор или сфинктер ботулинического токсина.
В лечении пациентов с нарушениями опорожнения мочевого пузыря, а именно, задержки мочи, очень важным и от этого распространённым видом лечения является интермиттирующая или периодическая самостоятельная катетеризация (ПСК) мочевого пузыря – когда больной самостоятельно, несколько раз в день вводит катетер (стерильную трубочку) в мочевой пузырь и опорожняет его. Эта очень важная процедура рекомендуется пациентам, поскольку эффективного самостоятельного мочеиспускания (без остаточной мочи) добиться у них не всегда невозможно.
Неоднократными мульти центровыми исследованиями доказано, что ПСК во много раз безопаснее для пациентов с нейрогенным мочевым пузырём, чем самостоятельное мочеиспускание при хронической задержке мочи, или постоянно находящаяся в мочевых путях дренирующая трубка (цистостома или уретральный катетер).
ПСК эффективно защищает пациента от восходящей инфекции мочевых путей, пиелонефритов, которые неизбежно приведут к нарушению функции почек. Довольно часто ПСК сочетается с приёмом препаратов влияющих на тонус мышц мочевого пузыря.
Для лечения нейрогенного мочевого пузыря применяются разного рода хирургические вмешательства. Целью некоторых из них является формирование резервуара низкого давления из собственных тканей (мочевого пузыря, участка кишки и др.).
Часть хирургических методик имеет цель полностью управлять утраченными функциями мочевого пузыря с помощью электронных компьютеризированных устройств, внедрённых в организм пациента. Эта методика является перспективной и в каждом отдельном случае разъясняется пациенту врачом-урологом в зависимости от причины заболевания и клинических проявлений у каждого отдельного пациента. В детском возрасте она в данное время не применяется в связи с ростом пациента и изменением размеров тела относительно внедрённых конструкций.
Необходимо обратить внимание, что обследование и рекомендации должен назначать пациенту врач-уролог, поскольку неправильная диагностическая и лечебная тактика неизбежно приведёт к ухудшению здоровья!
Лечение нейрогенного мочевого пузыря проходит успешно, если оно начинается на ранних этапах развития болезни, когда ещё нет необратимых изменений со стороны структуры и функции мочевой системы (почек, мочевого пузыря). Данное заболевание может длительно протекать незаметно, выздоровление, при условии правильно назначенного и добросовестно выполняемого лечения, наступает нескоро и не всегда. Многие проявления болезни изменяются и по разному оцениваются в процессе изменения возраста ребёнка, поэтому, успешность проведения лечения нужно контролировать необходимыми обследованиями не реже чем каждые 3 месяца, с последующей консультацией уролога.
Герман Дружинин
Источник
