Не наполняется мочевой пузырь у плода

Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
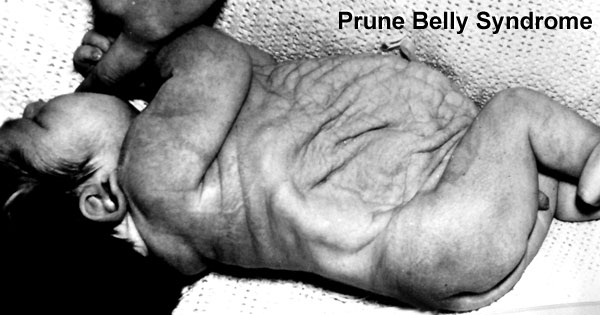
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
Prune Belly – синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром “подрезанного живота” и синдром “сливового живота”, с-м Фрелиха (Frölich) и с-м Обринского.
Prune – это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение – чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.
В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее.
Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
“Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.
2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте
3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)
4. На 28 неделе крипторхизм…
Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел.”
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников.
Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом.
Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас.
Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ :
«Учитывая, что «мегацистис» в 25-40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10-14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7-15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае – динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20-30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11-13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11-14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7-15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2-3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.”
Источники информации:
https://www.pediatricurologybook.com/prune_belly.html
https://www.lvrach.ru/2015/01/15436142/
До
Источник

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Экстрофия мочевого пузыря (ЭМП) – редкий тяжелый врожденный порок развития нижних мочевых путей, характеризующийся отсутствием передней брюшной стенки и передней стенки мочевого пузыря, а также расхождением лонного сочленения (диастаз). Через дефект передней брюшной стенки пролабирует слизистая оболочка. В нижней части обнаженной слизистой оболочки расположены устья мочеточников, из которых постоянно выделяется моча. Пуповина впадает низко в верхний край дефекта передней брюшной стенки.
Экстрофийные пороки нижних мочевых путей делят на классическую экстрофию мочевого пузыря и экстрофию клоаки. У мальчиков экстрофия мочевого пузыря сочетается с расщеплением мочеиспускательного канала (эписпадия). Экстрофия мочевого пузыря у девочек сопровождается расщеплением клитора, расщеплением или отсутствием мочеиспускательного канала, а также спайками больших и малых половых губ [1, 2].
В литературе экстрофия мочевого пузыря чаще всего описывается в комплексе с эписпадией, хотя имеются сообщения об изолированном поражении стенки мочевого пузыря, когда его шейка и мочеиспускательный канал сформированы. Такая патология называется неполной экстрофией, или переднепузырным свищом. При неполной экстрофии патология половых органов отсутствует [3, 4]. Наиболее тяжелой и редкой формой порока является экстрофия клоаки, при которой расщепление распространяется не только на урогенитальную область, но и на терминальный отдел кишечника [5, 6].
Впервые экстрофию мочевого пузыря, как врожденный порок развития, описал Schenk von Grafenberg в 1597 г. В 1780 г. Chaussier впервые использовал термин “экстрофия”. Упоминания об экстрофии мочевого пузыря обнаружены на ассирийских табличках, сделанных 2000 лет до н. э. [7]. Частота экстрофии мочевого пузыря составляет 0,25-0,5 на 10 тыс. новорожденных. Соотношение классической экстрофии мочевого пузыря у мальчиков и девочек 3:1 [1, 8]. При экстрофии мочевого пузыря встречаются сопутствующие врожденные аномалии – паховые грыжи (у 56 % мальчиков, у 15 % девочек), крипторхизм (20 %), колоректальные аномалии (1,8 %) и др. [1, 2]. Экстрофия мочевого пузыря может входить в состав комплекса OEIS (omphalocele, extrophy, imperforate anus, spinal defects), OMIM 258040.
Пренатальная диагностика экстрофии мочевого пузыря возможна уже при первом скрининговом обследовании в 11-14 нед беременности, когда в норме полость мочевого пузыря начинает наполняться мочой. Визуализация мочевого пузыря обязательно входит в стандартные протоколы исследования пренатального скрининга.
Эмбриопатогенез
Экстрофия мочевого пузыря формируется на 4-5-й неделе эмбриогенеза, когда на 28-32-й день происходит каудальная миграция мембраны клоаки. В то же время формируется передняя брюшная стенка, однако если мезенхима не переходит из одного клеточного слоя нижней брюшной стенки в другой, то это приводит к нестабильности клоакальной мембраны. Преждевременный разрыв мембраны клоаки приводит к комплексу “подпупочных” аномалий. Разрыв клоакальной мембраны после полного разделения “урогенитальной” части от пищеварительного тракта приводит к формированию классической экстрофии мочевого пузыря.
Если повреждение мембраны происходит до того, как спускается уроректальная перегородка, тогда это приводит к вывороту нижнего уретрального тракта и части пищеварительного тракта с формированием клоакальной экстрофии. Генетические факторы, связанные с экстрофией мочевого пузыря, на сегодняшний день не выявлены, однако существует гипотеза, что потеря экспрессии р63 из-за полиморфизмов очередности у промотера является фактором риска развития экстрофии мочевого пузыря [1, 9].
Ниже представлен случай диагностики экстрофии мочевого пузыря в III триместре беременности.
Материал и методы
Пациентка С.,18 лет, настоящая беременность первая, от первого брака, супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. На учете в женской консультации пациентка состояла с 9 нед беременности. Беременность протекала без осложнений. При скрининговом УЗ-исследовании в I и II триместрах по месту жительства ВПР и УЗ-маркеров хромосомных перестроек у плода не обнаружено.
При УЗ-обследовании в 34 нед беременности в женской консультации по месту жительства было обнаружено образование средней эхогенности размером 28x23x25 мм в области нижних отделов передней брюшной стенки. Женщина была направлена в медикогенетическое отделение МОНИИАГ с диагнозом: “ВПР плода, экстрофия мочевого пузыря?”.
УЗ-исследование проводилось на сканере WS80A (компании Samsung Medison) с использованием объемного датчика CV1-8A.
Результаты
При УЗ-исследовании обнаружен один живой плод женского пола в головном предлежании. Гестационный срок составил 34,4 нед. Фетометрические показатели плода соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не выявлено. При исследовании мочевой пузырь в типичном месте не визуализировался.
В нижних отделах передней брюшной стенки в надлобковой области визуализировалось эхогенное образование размером 30x28x25 мм (рис. 1, 2). Определялось низкое впадение пуповины. Почки плода визуализировались в типичном месте, без структурных изменений. Патологических изменений других органов не было выявлено.
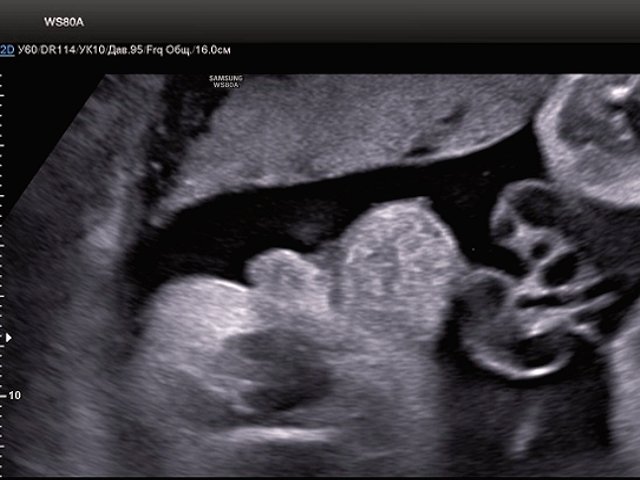
Рис. 1. Эхогенное образование в нижнем отделе передней брюшной стенки (экстрофированный мочевой пузырь).
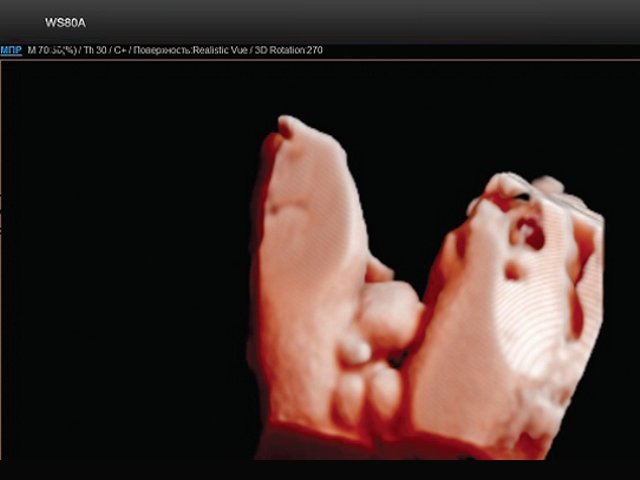
Рис. 2. Экстрофия мочевого пузыря в сочетании с отсутствием видимой патологии наружных половых органов (режим трехмерной реконструкции).
Поставлен диагноз: “Беременность 34,4 нед. ВПР плода – экстрофия мочевого пузыря”.
Обсуждение
Пренатальными УЗ-признаками экстрофии мочевого пузыря являются: отсутствие визуализации мочевого пузыря при нормальном количестве околоплодных вод, структурно неизмененные почки, визуализация эхогенного образования в надлобковой области, аномалии строения половых органов. Использование ЦДК является дополнительным инструментом для диагностики экстрофии мочевого пузыря. В норме пупочные артерии проходят вдоль стенки мочевого пузыря при поперечном сканировании нижней части живота. Для экстрофии мочевого пузыря характерно низкое впадение пуповины, при котором артерии охватывают образование в надлобковой области. При отсутствии визуализации мочевого пузыря в типичном месте необходимо провести повторное сканирование через 30-40 мин для адекватной оценки его расположения и степени наполнения.
Изолированная экстрофия мочевого пузыря, как правило, не сочетается с хромосомными перестройками у плода и не требует пренатального кариотипирования.
В данном клиническом наблюдении экстрофия мочевого пузыря была диагностирована у плода женского пола, что встречается значительно реже, чем у плодов мужского пола. Кроме того, отсутствие выраженной деформации наружных половых органов позволяет предположить неполную форму экстрофии. Оценка анатомии мочевого пузыря включена в протокол обязательного скринингового обследования во всех триместрах беременности. Отсутствие визуализации мочевого пузыря в типичном месте должно насторожить врачей УЗ-диагностики. Однако часто экстрофия мочевого пузыря диагностируют лишь в III триместре беременности.
После рождения детям с экстрофией мочевого пузыря требуется многоэтапная сложная хирургическая коррекция. Процент неудовлетворительных отдаленных результатов, к сожалению, остается на сегодняшний день очень высоким, как правило, вследствие присоединения таких осложнений, как нарушение функции тазовых органов: недержание мочи, рубцовая деформация половых органов, половая дисфункция, выраженная деформация передней брюшной стенки, уретерогидронефроз III-IV степени, непрерывно рецидивирующий пиелонефрит со снижением функции почек, хроническая почечная недостаточность и др. [4, 7]. Огромной и сложной проблемой остается медико-социальная реабилитация больных с экстрофией мочевого пузыря.
Заключение
Сложности ранней диагностики связаны с невыраженными УЗ-проявлениями достаточно тяжелой патологии. Четкое соблюдение алгоритма скрининговых УЗ-исследований анатомии плода в 11-14 и 20-22 нед беременности позволяет диагностировать экстрофию мочевого пузыря. При выявлении экстрофии мочевого пузыря у плода необходимо проведение медико-генетического консультирования с оформлением пренатального консилиума. Требуется тщательное разъяснение родителям сути выявленной патологии, а также информация о частых послеоперационных отдаленных последствиях и осложнениях как физического, так и психогенного генеза.
Литература
- Лопаткин Н.А., Пугачев А.Г. Пороки развития мочевого пузыря и уретры. В кн. Детская урология. Руководство. М.: Медицина, 1986. С. 207-242.
- Gearhart J.P. Criteria for the prenatal diagnosis of classic bladder exstrophy / J.P. Gearhart, J. Ben-Chaim, R.D. Jeffs // Obstet. Gynecol. 1995. Jun. 1. V. 85. № 6. P. 961-964.
- Михельсон А.И. Оперативное лечение недержания мочи на почве врожденных аномалий мочевой системы. Минск, Госсиздат БССР. 1957.
- Осипов И.Б. Реконструктивно-пластические операции при экстрофии мочевого пузыря у детей: автореф. дисс. докт. мед. наук. СПб, 1996.
- Ахунзянов А.А. Диагностика и лечение врожденной клоаки у детей // Хирургия. 1976. № 9. С. 98-101.
- Захаров Н.Л. Дефекты передней брюшной стенки у новорожденных // Хирургия. 1986. № 6.
- Hollowell J.G., Ransley P.G. Surgical management of Incontinence in bladder exstrophy // Brit. J. Urol. 1991. V. 68. № 5. P. 543-548.
- Kockum C.C., Hansson E.E., Stenberg A.et. al. Bladder exstrophy in Sweden-a long-term follow-up study // Eur. J. Pediatr. Surg. 1996. V. 6. P. 208-211.
- Баиров Г.А., Ахметджанов И.А., Осипов И.Б. Реконструктивно-пластические операции при экстрофии мочевого пузыря у детей // Вестник хирургии. 1986. Т. 136. № 6. С. 105-108.

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник
