Нарушение мочеиспускания при миоме

- В нашей гинекологии цены 2014 года на все услуги!
- Высокотехнологичная помощь БЕСПЛАТНО в рамках ОМС!
- 100% конфиденциальность!
Задать вопрос или записаться
Сдавливание мочевого пузыря и дизурические расстройства являются одним из характерных симптомов прогрессирующей доброкачественной опухоли. Дело в том, что матка и мочевой пузырь находятся близко друг к другу. При увеличении размера матки или распирании ее стенок растущей опухолью происходит сдавливание расположенного рядом мочевого пузыря.
Как правило, повышение давления на окружающие органы фиксируется при стремительном росте миоматозных узлов.
Симптомы сдавливания опухолью мочевого пузыря
Признаки давления на мочевой пузырь женщина начинает испытывать, когда размер образования становится более 5 см или опухоль деформирует тело матки. Чаще всего на мочевой пузырь оказывает давление миома субсерозного типа, т.е. опухоль, которая растут в сторону брюшной полости.
Записаться на осмотр к гинекологу
Заподозрить увеличение размеров опухоли можно по появлению следующих симптомов:
- изменяется характер мочеиспускания – частота позывов изменяется в большую или меньшую сторону, нередко возникают ложные позывы к опорожнению мочевого пузыря, иногда развивается цистит;
- во время опорожнения мочевого пузыря появляются рези, боль в уретре или нижней части живота;
- недержание или подтекание мочи;
- внезапный позыв в туалет при резкой смене положения тела;
- возникает постоянное чувство наполненности органа.
В некоторых случаях миома не дает знать о себе характерными симптомами, а только проявляется в виде дизурических расстройств, из-за этого женщина полагает, что развивается цистит или иное инфекционное заболевание органов мочевыделительной системы.
При появлении подобных симптомов рекомендуется посетить врача-гинеколога, который поможет определить причину дизурии.
Многих женщин волнует вопрос, растет ли живот при миоме матки. Специалисты утверждают, что ни у каждой пациенты замечен данный симптом. Увеличение объема живота связано с локализацией сплетений и ее размерами….
О многоузловой миоме матки говорят в том случае, когда у женщины выявлено более 2 опухолей в полости органа.
Удаление матки по причине образования в ней миоматозных узлов всегда будет являться стрессовой ситуацией для женщины. В периоде после вмешательства надо выполнять все предписания гинеколога….
Не всегда удается распознать доброкачественную опухоль по клинической картине и первичному обследованию женщины.
Миома матки – это одно из самых распространенных гинекологических заболеваний доброкачественного характера, которое заставляет женщину поволноваться по поводу возможности наступления беременности и благополучного вынашивания ребенка….
Миома матки представляет собой заболевание, которое часто протекает одновременно с патологическим разрастанием внутренней слизистой оболочки матки.
Миома матки – заболевание, возникающее у женщин под действием внутренних гормональных причин. Оно представляет собой образование в матке доброкачественных опухолевых узлов из мышечной ткани….
При малых размерах миоматозных узлов все чаще врачи отказываются от оперативных вмешательств в пользу нехирургических методов лечения с использованием медикаментов или малоинвазивных процедур….
В лечении миомы матки большое значение имеет сохранение у женщины детородной функции. Однако при полном удалении органа это сделать невозможно. Консервативная миомэктомия является хорошей альтернативой удалению матки.
Есть вопрос?
Мы созвонимся с Вами в кратчайшие сроки, чтобы проконсультировать по имеющимся вопросам. Гарантируем 100% анонимность
Источник
Специфичность женского организма обусловлена онтогенетической общностью мочевой и репродуктивной систем и их анатомо-функциональной взаимосвязью. Это создает предпосылки к обоюдному вовлечению органов урогенитального тракта в патологический процесс. Большинство исследователей главную роль в генезе нарушений анатомического и функционального состояния нижних мочевых путей у больных с миомой матки и эндометриозом отводят либо фактору механического сдавления нижних мочевых путей опухолью, либо нарушениям гормональных соотношений и их влиянию на рецепторный аппарат мочевых путей. Отмечено, что у многих больных с миомой матки и/или эндометриозом нарушение уродинамики диагностировалось еще до появления анатомических изменений мочевых путей, и это связано с гормональным дисбалансом, имеющим место при данных заболеваниях.
Анализ литературы свидетельствует, что нарушения секреции гонадотропных и стероидных гормонов являются важным фактором в возникновении и развитии как функциональных, так и анатомических нарушений со стороны мочевыделительной системы. Гиперэстрогения вызывает нарушения уродинамики, что приводит к грубым морфологическим изменениям мочевых путей и почек. Уротелий подвергается вакуолизации, стенки артерий утолщаются, расширяется просвет вен. В мочевом пузыре нарастает гиперплазия гладкомышечных элементов, наблюдаются отек стромы, складчатость с последующим развитием склероза слизистой, подслизистого и мышечного слоев, вакуолизация и частичная десквамация переходного эпителия. Происходит утолщение стенок средних артерий, наблюдаются расширение и полнокровие вен, появление лимфогистиоцитарных инфильтратов в строме и адвентиции. В этих изменениях прослеживается неразрывная связь функции и структуры мочевых путей.
На ранних этапах, до появления анатомических изменений, существуют скрытые нарушения уродинамики нижних мочевых путей, протекающие бессимптомно, которые в дальнейшем могут приводить к полной утрате функций мочевого пузыря и уретры.
Несмотря на то что мнения исследователей относительно причин возникновения нарушения функции нижних мочевых путей при миоме матки и/или эндометриозе разделились, многие указывают на необходимость урологического обследования таких больных для выбора рациональной лечебной тактики. Некоторые авторы считают, что наличие изменений в мочевыделительной системе должно являться показанием к хирургическому лечению больных с миомой матки и эндометриозом.
Благодаря современным достижениям фармакологии и развитию всей фармацевтической индустрии консервативные методы лечения в гинекологии находят все более широкое применение, однако хирургические методы лечения больных с миомой матки и/или эндометриозом остаются актуальными и относятся к категории наиболее травматичных.
В результате общности эмбрионального развития половой и мочевой систем у женщин, их тесного анатомического взаимоотношения, системы кровоснабжения и иннервации, а также особенностей так называемого связочного аппарата мочевого пузыря оперативные вмешательства в гинекологии тесно связаны с прямой или опосредованной травмой мочевых органов.
Анализ литературы показал, что на протяжении всего периода развития урогинекологии уделялось большое внимание повреждению органов мочевой системы в ходе гинекологических операций. С созданием высокоточной аппаратуры, которая позволила на принципиально новом уровне оценить функцию нижних мочевых путей, все большее внимание уделяется патогенезу и лечению уретровезикальных дисфункций, которые, как оказалось, являются постоянным спутником больных, перенесших гистерэктомию. Положительный эффект гистерэктомии при миоме матки и внутреннем эндометриозе не подвергается сомнению, в то время как ее влияние на функцию нижних мочевых путей вызывает много споров. По некоторым данным, отмечается связь между проведенной гистерэктомией и появлением изменений функции мочевого пузыря, что указывает на неблагоприятное влияние операции, но в других работах эта точка зрения не подтверждается. Многочисленные экспериментальные и клинические работы показали, что ведущим в генезе дисфункции нижних мочевых путей после гистерэктомии является нарушение иннервации мочевого пузыря и уретры.
Определить тактику пред- и послеоперационного ведения больных с миомой матки и/или эндометриозом в зависимости от функционального состояния нижних мочевых путей можно лишь с помощью глубокого понимания нейрофизиологии мочевого тракта и комплексного исследования уродинамики нижнего отдела мочевых путей.
В ДРЦОМД обследованы пациентки с миомой матки и/или генитальным эндометриозом до и после гистерэктомии. В гинекологическом отделении прооперированы 1056 женщин с миомой матки и/или эндометриозом. В результате проведенного анкетирования пациенток различные нарушения мочеиспускания выявлены у 665 (63 %) из 1056 обследованных женщин. Полученные данные свидетельствуют о высокой частоте нарушений мочеиспускания у этих больных. Эпизоды стрессового недержания мочи отмечали 349 (52,6 %) обследованных больных, ургентное недержание мочи – 47 (7,1 %) пациенток, недержание мочи смешанного типа – 148 (22,3 %) женщин, а дизурию – 120 (18 %) пациенток. На учащенное безболезненное мочеиспускание днем и ночью указывали 95 (14,4 %) и 114 (17,2 %) пациенток соответственно. Затрудненное мочеиспускание, сопровождающееся чувством неполного опорожнения мочевого пузыря, беспокоило 35 (5,2 %) женщин. 40 (6,0 %) больных жаловались на редкое мочеиспускание.
Несмотря на это, только 82,0 % женщин активно предъявляли жалобы на различные расстройства мочеиспускания. При этом у всех обследованных нами больных выявлены различные нарушения уродинамики нижних мочевых путей. Поэтому для определения функционального состояния нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом необходимо проведение комплексного уродинамического исследования.
Однако полученные нами данные комплексного уродинамического исследования с профилометрией уретры убедительно показали зависимость функции уретры от распространенности патологического процесса. Так, у всех пациенток с сочетанием миомы матки, внутреннего эндометриоза и эндометриоидных кист яичников выявлена нестабильность уретры, у каждой второй больной этой подгруппы диагностирована недостаточность замыкательного аппарата. Таким образом, можно говорить о неблагоприятном влиянии распространенной формы генитального эндометриоза на функциональное состояние уретры.
Чаще больные с миомой и/или эндометриозом тела матки находились в климактерии, а пациентки с сочетанием миомы матки, внутреннего эндометриоза и эндометриоидных кист яичников – в репродуктивном периоде. Следовательно, выявленные нами уродинамические изменения у больных (гиперрефлексии мочевого пузыря – у 28 %, преобладание сниженной сократительной способности мышц мочевого пузыря – у 52 %, регистрация нестабильности детрузора – у 14 % пациенток) свидетельствуют о неблагоприятном влиянии эстрогенного дефицита на функциональное состояние нижних мочевых путей.
Результаты наших исследований показали, что частота клинических проявлений нарушений функции нижних мочевых путей у больных с миомой матки больших размеров (69 %) ниже, чем у больных с миомой матки размерами до 12 недель (79 %). При этом частота недержания мочи у пациенток с меньшими размерами миомы матки почти в 2,5 раза выше, чем у больных с миомой матки больших размеров. Обращает на себя внимание наличие императивных расстройств мочеиспускания у больных с миомой матки размерами до 12 недель. По-видимому, это обусловлено тем, что большинство пациенток данной подгруппы находились в перименопаузальном и постменопаузальном периоде. Среди больных с миомой матки больших размеров преобладали пациентки репродуктивного возраста. Причиной установленных нами изменений, возможно, является развивающаяся эстрогенная недостаточность. По всей видимости, этим же объясняется то, что в ходе уродинамических исследований более выраженные изменения выявлены у больных с миомой матки размерами до 12 недель.
Так, из 1056 прооперированных женщин у 556 произведена вагинальная гистерэктомия (без пролапса гениталий), у 407 – простая экстирпация матки, у 93 – надвлагалищная ампутация матки (рис. 1).
2009/60/1.png)
Среди больных с миомой матки больших размеров преобладают пациентки с нормальной чувствительностью мочевого пузыря (57 %) и ни у одной больной не зарегистрирована сниженная сократительная способность детрузора. При этом у больных с миомой матки размерами до 12 недель чаще диагностировалась гиперрефлексия мочевого пузыря (46, 5 %) и у 47,2 % пациенток выявлена сниженная сократительная способность детрузора. У больных с миомой матки размерами до 12 недель в 2 раза чаще регистрировалась нестабильность уретры, почти у каждой второй диагностировалась недостаточность замыкательного аппарата нижних мочевых путей. Это подтверждает данные о том, что наступление климактерия и развитие эстрогенного дефицита приводят к сфинктерной недостаточности и повышению чувствительности мочевого пузыря, что, в свою очередь, обусловливает развитие анатомических изменений в мочевом тракте.
После проведенного оперативного лечения различные нарушения мочеиспускания рассматривались в 2 группах: I группа – 371 пациентка репродуктивного возраста, II группа – 475 пациенток перименопаузального и менопаузального возраста. Данные представлены в табл. 1.
2009/60/2.png)
Следует отметить, что у пациенток I группы оперативное вмешательство в брюшной полости было ранее (от 1 до 5 лапаротомий) в 21 %, а у пациенток II группы – в 32 % случаев.
В литературе существуют данные о зависимости изменений мочевых путей у больных с миомой матки и/или эндометриозом от длительности патологического процесса. Результаты наших исследований согласуются с этими данными. Мы установили тенденцию к учащению расстройств мочеиспускания с увеличением длительности заболевания. Так, наибольшая частота инконтиненции выявлена у пациенток с длительностью заболевания 10 лет и более. Нами выявлено, что с увеличением длительности патологического процесса уменьшаются физиологический и максимальный объемы мочевого пузыря, снижается тонус детрузора и падает максимальное уретральное давление. Следовательно, можно сказать, что функциональное состояние нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом находится в зависимости от длительности заболевания.
Полученные нами данные свидетельствуют о том, что нарушение целостности мышц тазового дна является причиной высокой частоты расстройств мочеиспускания и приводит к увеличению вероятности возникновения недержания мочи. Результаты наших исследований совпадают с данными других авторов, которые считают, что одной из основных причин развития недержания мочи у женщин является несостоятельность мышц тазового дна. Однако показатели уродинамических исследований у больных с миомой матки и/или генитальным эндометриозом с нарушением целостности мышц тазового дна изменены незначительно.
Таким образом, полученные нами данные свидетельствуют о том, что у больных с миомой матки и/или генитальным эндометриозом имеются различные клинико-уродинамические нарушения функции нижних мочевых путей. Эти нарушения могут быть обусловлены имеющейся патологией внутренних половых органов, степенью ее распространенности, длительностью заболевания, функциональным состоянием репродуктивной системы женщины, то есть развитием эстрогенной недостаточности с наступлением климактерия.
Итак, на основании всего вышесказанного следует отметить, что наши данные подтверждают существующее мнение о неоднозначности возникновения нарушений функционального состояния нижних мочевых путей у больных с миомой матки и/или генитальным эндометриозом, и данная проблема требует дальнейшего изучения.
Источник
Миома матки – это доброкачественная опухоль, которая может появиться у женщины начиная с детородного возраста. Частота миомы матки увеличивается после 35 лет и составляет 36,5%. Существует мнение, что истинная распространенность миомы значительно больше и достигает более 70% как в России, так и за рубежом. Практически синонимами являются лейомиома или фибромиома, фибролейомиома или миофибромиома. Миома матки не связана с повышенным риском развития рака матки и почти никогда не перерастает в рак.
Миома матки развивается из гладкомышечной ткани матки (миометрия). Одиночная клетка начинает делиться несколько раз, в конечном итоге, образуется узел миомы, который представляет собой «клубок» хаотично переплетающихся гладкомышечных волокон округлой формы и по строению отличается от близлежащих тканей. Темп роста миоматозных узлов матки варьирует – они могут расти медленно или быстро, или они могут оставаться того же размера длительное время. Некоторые миомы имеют скачкообразный рост, а некоторые могут регрессировать самостоятельно. Многие миоматозные узлы, которые присутствуют во время беременности уменьшаются или исчезают после беременности.
Почему врач описывает размеры миомы «в неделях»? Насколько важно большая миома или маленькая?
Миомы обычно варьируются в размерах от нескольких миллиметров до нескольких сантиметров, но иногда они могут достигать больших размеров и веса в несколько килограммов. Так, самый большой узел, о котором имеется упоминание в мировой литературе, весил 63 кг. Врачи гинекологи иногда оценивают размеры миомы не в сантиметрах, а в «неделях», по аналогии с тем как увеличиваются размеры матки во время беременности (5 недель, 9 недель и пр.). Это удобно с практической точки зрения и дает врачам возможность следить за размерами миомы.
Как будет показано ниже, от размеров миомы может зависеть лечение, которое предложит врач. Миоматозные узлы могут быть единичными и множественными.
Каждая третья из 4х женщин имеют миому матки в течение своей жизни, но большинство не знают о ней, потому что чаще всего развитие миомы происходит бессимптомно и миома обнаруживается случайно во время гинекологического осмотра или пренатального УЗИ.
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online – администратор свяжется с Вами для подтверждения записи
Центр “Уроклиник” гарантирует полную конфиденциальность
Симптомы миомы матки
И все же при миоме матки могут быть симптомы. Наиболее распространенными симптомами являются:
1. Тяжелые менструальные кровотечения
2. Длительные менструации – семь дней или более менструальных кровотечений
3. Тазовые боли
4. Частое мочеиспускание
5. Затруднение опорожнения мочевого пузыря
6. Запоры
7. Боли в спине или боли в нижних конечностях
8. Редко, но миома может стать причиной острой боли, когда миоматозный узел перестает кровоснабжаться.
Виды миоматозных узлов:
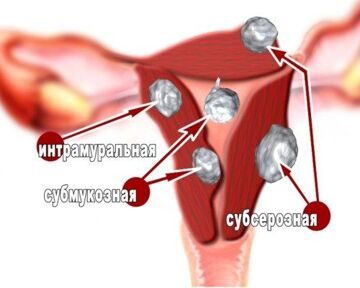
– Субмукозная миома. Миомы, которые растут в полость матки (субмукозная миома) чаще вызывают длительные, обильные менструальные кровотечения и иногда являются проблемой для женщин, пытающихся беременность.
– Субсерозная миома матки – развивается на внешней части матки и растёт наружу по направлению к полости таза. Редко, при больших размерах узла, может оказывать давление на мочевой пузырь, заставляя Вас испытывать частые позывы к мочеиспусканию. Если миома расположилась с задней части матки, может поддавливать либо на прямую кишку, вызывая ощущение давления, либо на спинномозговые нервы, вызывая боли в спине.
– Интрамуральная миома. Некоторые миомы растут в пределах мышечной стенки матки (интрамуральная миома). Если узел достаточно большой, он может исказить форму матки и вызывают длительные, обильные менструации, а также боли и чувство давления.
Обратитесь к врачу, если у вас есть:
- Тазовая боль, которая не исчезает
- Чрезмерно тяжелые или болезненные менструации
- Кровянистые выделения или кровотечения между менструациями
- Увеличенная матка и живот
- Затруднение опорожнения мочевого пузыря
- Вызывайте немедленно скорую медицинскую помощь если у Вас сильное вагинальное кровотечение или острые тазовые боли, которые возникли внезапно
Причины миомы матки:
До сих пор однозначная причина развития миомы матки не известна, однако многочисленные исследования клинический опыт указывают на следующие факторы:
Генетические изменения. В большем проценте изученных случаев клетки миомы содержат изменения в генах в отличие от таковых в нормальных мышечных клетках матки.
Гормоны. Эстроген и прогестерон это два гормона, которые стимулируют созревание эндометрия в течение каждого менструального цикла в рамках подготовки к беременности, по-видимому, они и способствуют росту миомы. Клетки миомы содержат больше рецепторов к этим гормонам, чем нормальные мышечные клетки матки. Миомы матки имеют тенденцию к стабилизации после менопаузы из-за снижения производства гормонов.
Факторы риска:
- Наследственная расположенность – если у вашей матери или сестры была миома, вы находитесь в группе повышенного риска их развития
- Гормональные нарушения в течение жизни
- Аденомиоз
- Воспалительные гинекологические заболевания
- Нарушение обмена веществ
- Сахарный диабет
- Длительные или постоянные стрессы, угнетающие работу яичников, надпочечников, щитовидной железы
- Малоподвижный образ жизни, ожирение – по мнению исследователей это может объясняться тем, что в жировой ткани также образуются женские половые гормоны эстрогены, стимулирующие рост миомы. В ходе одного исследования было установлено, что каждые 10 кг лишнего веса повышает вероятность развития миомы в среднем на 21%.
- Частые аборты (последствия), использование внутриматочных спиралей
- Начало менструации в достаточно раннем возрасте
- Злоупотребление диетами
- Употребление алкоголя, включая пиво, увеличивают риск развития миомы
Осложнения:
Хотя наличие миомы матки обычно не опасно, но отсутствие динамического наблюдения может привести к осложнениям, таким как анемия, связанная с кровопотерей.
Беременность и миома:
Обычно миома не мешает зачатию и беременности. Впрочем, вполне возможно, что миома может быть причиной бесплодия или выкидышей. Субмукозная миома может помешать имплантации и роста эмбриона. В таких случаях врачи часто рекомендуют удалить эти миомы перед беременностью или если у Вас уже было несколько выкидышей. Редко, фиброзные опухоли могут искажать или блокировать фаллопиевы трубы, или мешать прохождению сперматозоидов из матки в фаллопиевы трубы.
Диагностика
Миома матки часто обнаруживается случайно во время обычного гинекологического осмотра. Ваш врач может чувствовать неровности формы Вашей матки, свидетельствующие о наличии миомы. Если у Вас есть симптомы миомы матки, Вам врач может назначить следующее дообследование:
- Ультразвуковое исследование органов малого таза (УЗИ).
- Лабораторные анализы. Если у Вас возникают так называемые патологические кровотечения из влагалища, назначается:
– клинический анализ крови (для исключения анемии из-за хронической потери крови)
– коагулограмму (для исключения нарушения свертываемости крови)
– гормоны щитовидной железы и т.д.
Если традиционное УЗИ не дает достаточно информации, то Ваш врач вправе назначить другие исследования, такие как:
- Магнитно-резонансная томография (МРТ). Томография поможет показать точный размер и расположение миоматозного узла, выявить вид опухоли и поможет определить наиболее подходящий вариант лечения.
- Гистеросальпингография (ГСГ, рентген матки и маточных труб) – это медицинская процедура, которая проводится для изучения структуры матки и маточных труб и для проверки проходимости маточных труб. Чаще всего врачи используются гистеросальпингографию для проверки состояния матки и маточных труб у женщин, которые не могут зачать ребенка или у женщин, у которых случилось уже несколько выкидышей. «Подробнее»
- Гистероскопия – метод малоинвазивного обследования полости матки при помощи гистероскопа, с последующим проведением (при необходимости) диагностических и оперативных манипуляций. «Подробнее»
Лечение
Нет единого оптимального подхода к лечению миомы , существует множество вариантов подхода. Если у Вас есть симптомы, поговорите со своим врачом о вариантах облегчения симптомов.
Динамическое наблюдение
Многие женщины с миомой матки не испытывают никаких симптомов. В таком случае динамическое наблюдение может быть лучшим вариантом. Миома не являются предраковым или раковым заболеванием. Миоматозные узлы редко мешают протеканию беременности.
Лекарства:
В настоящее время еще не существует лекарств, которые могли бы полностью убрать миому. Все лекарства, которые используются в лечении миомы на данный момент применяются либо с целью ослабить симптомы миомы на некоторое время, либо для того чтобы уменьшить размеры миомы иили облегчить ее удаление хирургическим путем.
Лекарства включают:
– Агонисты гонадотропин-рилизинг-гормона (ГнРГ), вызывают уменьшение или стабилизацию роста миомы, блокируя производство эстрогена и прогестерона, и как следствие, менструация прекращается – у Вас возникает временная искусственная менопауза, происходит уменьшение потери крови и размеров миомы. Ваш врач может назначить агонисты ГНРГ, чтобы уменьшить размер миомы до запланированной операции. Многие женщины имеют все симптомы менопаузы при использовании данных препаратов. Агонисты ГНРГ обычно используются не более чем на три-шесть месяцев, потому что длительное применение может привести к остеопорозу (хронически прогрессирующее системное, обменное заболевание скелета или клинический синдром, проявляющийся при других заболеваниях, который характеризуется снижением плотности костей).
– Внутриматочная спираль(ВМС) – постановка внутриматочной спирали может быть хорошим решением проблемы сильных кровотечений. Кроме того гормональная спираль создает очень высокую защиту от нежелательной беременности на длительное время. Вы сможете «носить» спираль в течение нескольких лет, вплоть до наступления менопаузы или даже в течение некоторого времени после этого.
– Антигонадотропины – лекарства из этой группы используются в лечении миомы только в последнюю очередь, когда не помогают другие методы лечения. Данные препараты устраняют симптомы болезни, однако не уменьшают размеры узлов. Использование антигонадотропинов ограничено в связи с их побочными эффектами: усиленный рост волос на теле, прыщи, жирная кожа, изменение голоса.
Другие лекарства. Ваш врач может порекомендовать другие препараты. Например, оральные контрацептивы или прогестины, которые могут помочь предотвратить менструальные кровотечения, но они не уменьшают размер миомы. Нестероидные противовоспалительные препараты (НПВП), которые не являются гормональными препаратами и могут быть эффективными только в облегчении боли, связанной с миомой, но они не уменьшают кровотечения. Ваш врач также может предложить Вам принимать витамины и железо, если у вас есть тяжелые менструальные кровотечения и анемия.
Неинвазивные методы лечения:
ФУЗ – фокусированный ультразвук под контролем МРТ:
Технологический прогресс приводит к все большему распространению малоинвазивных и неинвазивных методов. Данный метод применяется для лечения небольших, недавно возникших миом матки и применим именно по отношению к тем женщинам, которые находятся в репродуктивном периоде. Тем не менее, удельный вес таких пациенток в общем потоке составляет до 70%! Данный метод является эксклюзивным и проводится не во всех медицинских учреждениях.
Суть ФУЗ-абляции состоит в следующем. Это безболезненный и практически бесконтактный метод, при котором не производится разрезов и не происходит нарушения целостности тканей. Сама же абляция, или попросту говоря выпаривание клеток миомы, производится направленным и сфокусированным импульсом ультразвука (ФУЗ). Абляция производится под строжайшим контролем магнитно-резонансного томографа (МРТ), что позволяет добиться ювелирной точности, при выполнении процедуры.
ФУЗ-абляции не приводит к изменениям миометрия, окружающего подвергнутый выпариванию миоматозный узел. Структура и функция яичников при этом сохраняется, а сами миоматозные узлы подвергаются дегенеративным изменениям. А самое главное, что после подобного лечения пациентки сохраняют репродуктивную функцию и снова становятся мамами! Данные мировой статистики показывают, что ФУЗ миомы матки является безопасной и эффективной процедурой.
Минимально инвазивные процедуры:
- Эмболизация маточных артерий. Это малоинвазивное вмешательство, в ходе которого через прокол бедренной артерии (пункцию), по внутрисосудистому катетеру в сосуды, питающие миому, вводятся частички специального эмболизационного препарата, за счет чего происходит нарушение кровоснабжения миоматозных узлов, что заставляет их сокращаться и «умирать». Этот метод может быть эффективным в уменьшении миомы и облегчение симптомов, которые она вызывает.
- Миолизис (Myolysis) – лапароскопическая процедура, в ходе которой вызывают некроз миомы (вместо ее удаления). К опухоли подводится электрический ток или лазер, под действием которого происходит нарушение кровоснабжения миоматозных узлов. Процент успеха для смягчения симптоматики и уменьшения размеров опухолей составляет от 30 до 50%. Аналогичная процедура называется «cryomyolysis» процесс происходит через « замораживание» матки. «Myolysis» не используется часто. Другой вариант этой же процедуры, радиочастотная абляция, достоверно не изучен.
- Лапароскопическая или роботизированная миомэктомия. Робот-лапароскопическая миомэктомия (удаление миомы матки) является одним из видов лапароскопической операции по лечению миомы крупных размеров. Миомэктомия выполняется с помощью роботизированной системы для хирургии “Da Vinci ®”. Как и при традиционной лапароскопической миомэктомии, хирург-гинеколог выполняет 4-5 маленьких разрезов в брюшной области и вводит инструменты в нижнюю часть живота через разрезы – “порты”. Роботизированная система помогает хирургу совершать манипуляции (движения) внутри тела женщины инструментами, преобразуя движения хирурга на консоли операционной системы “Да Винчи” в точные хирургические движения лапароскопической техники внутри живота. Роботизированная операция имеет выгодные преимущества перед открытой операций или даже лапароскопической – у хирурга есть возможность увеличения области операции через видеомониторинг и высокая подвижность инструментов системы и их точность в выполнении движений. Роботизированная миомэктомия дает хирургу 3-D вид Вашей матки, что предполагает больше точности, гибкости и ловкости, чем это возможно с помощью некоторых других методов.
- Гистероскопическая миомэктомия. Эта процедура может быть вариантом, если миома имеет субмукозный рост. Ваш хирург получает доступ и удаляет миоматозные узлы, используя инструменты, введенные через влагалище и шейку матки в полость матки.
- Эндометриальная абляция иили резекция субмукозной миомы матки. Эта процедура, выполняемая при помощи специализированного инструмента, который вставляется в матку. Используется тепло, СВЧ-энергия, нагретая жидкость или электрический ток и разрушается эндометрий. Как правило, абляция эндометрия является эффективной при остановке обильного кровотечения.
Традиционные хирургические методы:
- Абдоминальная миомэктомия. Если у Вас множественные миоматозные узлы либо размер миомы очень большой или узлы глубоко расположены Ваш врач может предложить использовать открытую абдоминальную хирургию. Миомэктомия является органосохраняющей операцией, подразумевает довольно высокую вероятность рецидива заболевания – до 30%.
- Гистерэктомия. Основным методом лечения миомы на настоящий момент является хирургический. Самым радикальным методом лечения является гистерэктомия. Однако, кроме недостатков, присущих всем хирургическим методам – необходимость наркоза, послеоперационные осложнения, длительный восстановительный период и т.д., гистерэктомия подразумевает невозможность для пациентки забеременеть в дальнейшем. С учетом того, что миомой нередко страдают женщины репродуктивного возраста, это является основным недостатком гистерэктомии. Проводится два варианта гистерэктомии с удалением и без удаления яичников. Если Вы выберете вариант с удалением яичников, то наступает менопауза и встает вопрос о заместительной гормональной терапии. Большинство женщин детородного возраста с миомой матки выбирает вариант операции с сохранением яичников.
Риск нового развития миомы матки
Для всех методов лечения, кроме гистерэктомии (удаления матки), есть вероятность рецидива, поэтому это требует динамического наблюдения.
Профилактика
Хотя ученые продолжают изучать причины развития миомы, мало научных фактов о том, как предотвратить ее появление.
Подготовка к посещению врача:
Ваша первичная консультация связанная с вопросом миомы матки должна осуществляться только гинекологом. В настоящее время является «хорошим тоном» Ваша подготовка к приему.
Что Вы можете сделать для того чтобы первичный прием оказался для Вас более продуктивным:
- Составьте список симптомов, которые вы испытываете.
- Составьте список лекарств, трав или витаминных добавок, которые вы принимаете, включая дозы и периодичность их приема.
- Возьмите с собой записную книжку или ее электронную версию, чтобы отмечать важную информацию во время визита.
- Подготовьте список вопросов.
Для разговора о Вашем здоровье в аспекте наличия миомы матки, существуют базовые вопросы, которые включают:
- Есть ли у меня миоматозные узлы? Насколько они велики ?
- Каково их расположение по отношению к матке?
- Какие дополнительные инструментальные и лабораторные исследования мне нужны?
- Какие лекарства имеются для лечения миомы матки или лечения симптомов связанных с ней?
- Какие побочные эффекты я могу ожидать от приема этих лекарств?
- При каких обстоятельствах будет рекомендована операция?
- Будут ли мне необходимы лекарства до или после операции?
- Будет ли миома матки влиять на мою способность забеременеть?
- Может ли лечение миомы матки улучшить фертильность?
- Какие еще альтернативные методы лечения могут мне подойти?
Убедитесь, что вы понимаете все, что говорит Ваш врач. Не стесняйтесь попросить своего врача, чтобы он повторил информацию или задать дополнительные вопросы.
Источник
