Нарушение функции почек мочеиспускание


Дата публикации: 14.03.2018
Дата проверки статьи: 02.12.2019
Нарушения мочеиспускания или дизурия — симптом, сопровождающийся болью и жжением в уретре. Он может сигнализировать о серьезных заболеваниях мочевого пузыря и мочевыводящих путей. Если не начать курс лечения, то возникают серьезные нарушения в работе почек, развивается уремический синдром.
Причины нарушений мочеиспускания
Недержание мочи возникает на фоне следующих причин:
- повреждения мочеточников и опухоли;
- слабость мочевого пузыря;
- заболевания почек;
- болезнь Паркинсона;
- делирий;
- болезнь Альцгеймера;
- прием некоторых медикаментов;
- сахарный диабет;
- хроническая сердечная недостаточность;
- ограниченная подвижность;
- поражения головного или спинного мозга;
- увеличение предстательной железы у мужчин при простатите, аденоме или новообразовании;
- опущение матки или влагалища у женщин;
- инфекционные заболевания мочевого пузыря;
- операции на животе и органах таза;
- испуг или сильное психоэмоциональное напряжение.
Нарушение мочеиспускания также встречается у пациентов при рассеянном склерозе. Это обусловлено замедлением поступаемых к нервным окончаниям сигналов от головного мозга.
Симптомы нарушения мочеиспускания
Нарушения мочеиспускания характеризуются такими симптомами:
- частые позывы;
- задержка мочи;
- ощущения жжения;
- изменение цвета мочи и появление резкого запаха;
- острая боль при мочеиспускании.
Если человека беспокоит затрудненное мочеиспускание при частых позывах в туалет и сопровождается болью и ощущением неполного опорожнения мочевого пузыря, то это может сигнализировать о простатите, цистите, везикулите или колликулите.
При почечной недостаточности пациент жалуется на сильное чувство жажды, тошноту и рвотные позывы, зуд кожи, головную боль и сухость в ротовой полости.
Методы диагностики
В первую очередь прав проводит осмотр и прощупывает область внизу живота. Такая манипуляция помогает определить наполняемость мочевого пузыря и поставить диагноз — ишурия у пациента или анурия. Женщине может потребоваться консультация гинеколога. При подозрении на наличие бактерий следует сдать мазок на половые инфекции.
Для выявления причин недержания мочи врач направляет пациента на сдачу УЗИ мочевого пузыря и почек. Также необходимо сдать анализ мочи и в некоторых случаях — рентгенографию почек. При сомнительных результатах после общего анализа мочи может потребоваться анализ мочи по Нечипоренко и цитоскопия. Лечением нарушений мочеиспускания занимается врач-уролог.
Для диагностики нарушений мочеиспускания в сети клиник ЦМРТ используют такие методы:
К какому врачу обратиться
При первых проявлениях нарушений мочеиспускания обратитесь к урологу. Он осмотрит и опросит вас, поставит точный диагноз и назначит эффективное лечение. При необходимости направит к другому узкому специалисту — например, к инфекционисту при ЗППП.
Лечение нарушения мочеиспускания
При инфекционных заболевания врач назначает антибактериальные препараты, при аденоме простаты — альфа-адреноблокаторы. Они оказывают расслабляющее действие на мочевыводящие пути и облегчают выделение мочи.
Если у пациента острая ишурия, то ему проводят катетеризацию для опорожнения мочевого пузыря. При наличии камня в уретре или в области ладьевидной ямки показаны оптическая уретроскопия и меатотомия. Если диагностирована хроническая задержка мочи, то применяют метод дренирования мочевого пузыря.
Медикаментозная терапия задержки мочи направлена на снятие боли и облегчения выведения жидкости из организма. Для расслабления мышц сфинктера пузыря и устранение болевого синдрома применяются спазмолитики. Также при ишурии могут назначить мочегонные лекарства.
В случае нейрогенных причин заболевания применяют холиномиметические препараты. Активизировать функции мочеиспускательных органов можно с помощью аскорбиновой кислоты. Для повышения иммунитета полезно принимать комплексы с витаминами A, B и E.
Помимо медикаментов могут применяться физиотерапевтические процедуры — электрофорез, массаж, лазеротерапия, лечебная гимнастика. Они предназначены для укрепления мышц таза и тренировки мочевого пузыря.
Если у пациента обнаружены аутоиммунные болезни и аллергические процессы, ему назначают глюкокортикостероиды. При онкологических заболеваниях используются цитостатики в комплексе с другими препаратами. Улучшить кровоток в сосудах при анурии помогут антикоагулянты. Для ускорения процессов выведения нефротоксинов из организма применяются детоксицирующие лекарства и антидоты. Предотвратить образование камней помогут метаболические препараты.
В сети клиник ЦМРТ для лечения нарушений мочеиспускания используют следующие методы:
Если не вылечить ишурию, то может развиться перитонит, почечная недостаточность и образоваться септический очаг. Полный застой мочи приводит к циститу. Наиболее опасное последствие — разрыв мочевого пузыря, вследствие чего урина проникает в брюшную полость.
При анурии состояние пациента стремительно ухудшается и грозит токсическим поражением организма. Кроме того, могут возникнуть неврологические нарушения и уремическая кома, приводящая к летальному исходу.
Одним из серьезных осложнений нарушенного мочеиспускания считается декомпенсация стенки мочевого пузыря. Такое состояние характеризуется многократным мочеиспусканием небольшими порциями. Если его не лечить, то болезнь принимает хроническую форму. Это приводит к потере регуляторной и сократительной способности сфинктера мочевого пузыря.
Профилактика нарушений мочеиспускания
Предотвратить нарушения мочеиспускания помогут следующие рекомендации:
- избегать употребления алкоголя, крепкого чая и кофе;
- для укрепления мышц таза женщинам следует выполнять упражнение Кегеля;
- меньше пить жидкости перед сном;
- отказаться от вредных привычек;
- не сдерживать мочеиспускание;
- ежедневно пить 1,5-2 л воды;
- избегать переохлаждений и травм;
- подмывать половые органы не менее 2 раз в день;
- носить не обтягивающее чистое белье из натуральной ткани;
- исключить применение косметических средств во время мытья при наличии аллергических реакций.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Почки — парные органы, которые фильтруют кровь от конечных продуктов метаболизма, а также токсических веществ, попавших в организм извне. В процессе фильтрации образуется моча, вместе с которой выводятся эти вредные вещества. Кроме того, почки являются частью эндокринной системы, принимая участие в синтезе некоторых гормонов. Также они задействованы в белковом и углеводном метаболическом обмене.
Почечная недостаточность – заболевание, при котором эти органы теряют возможность в достаточной мере осуществлять свою функцию.
Возникает уремия – отравление человека токсическими продуктами обмена, сбой кислотно-щелочного и водно-солевого баланса, и как следствие – нарушение работы всего организма.
Почечная недостаточность – опасное заболевание с высоким риском летальности. которое требует немедленного врачебного вмешательства и строгого контроля.
Функции почек
Выделительная
В нефронах (структурных единицах почек) происходит фильтрация крови, в результате чего образуется моча.
С мочой выводятся:
- Остатки белкового обмена: мочевина, креатинин, соли аммония, серная, фосфорная, мочевая кислоты.
- Избыток воды, солей, микро- и макро-элементов, глюкозы.
- Гормоны.
- Вредные вещества стороннего происхождения, в том числе лекарственные препараты.
Гомеостатическая
Гомеостаз означает равновесие внутренней среды организма. Количество и соотношение жизненно важных веществ (например, воды, натрия, калия и др.) могут колебаться лишь в ограниченных пределах – даже небольшое нарушение баланса ведет заболеванию.
Почки «следят» за тем, чтобы количество выведенных веществ соответствовало количеству поступивших. Так поддерживается водно-солевой, кислотно-щелочной, электролитический, осмотический гомеостаз. А значит обеспечивается постоянный объем крови, внешне- и внутриклеточной жидкости, бесперебойное протекание метаболических процессов, сохраняется нормальный уровень кровяного давления.
Эндокринная
Это синтез некоторых биологически активных веществ и гормонов.
Например, почками вырабатывается гормон эритропоэтин, который стимулирует выработку в костном мозге эритроцитов. Также в них завершается процесс формирования активного витамина D3 (кальцитриола), который формирует костную ткань.
Метаболическая
Участие в расщеплении белков, построении части клеточных мембран. Синтез глюкозы из других веществ.
Что такое почечная недостаточность
Если почки не справляются в полной мере со своими задачами – это состояние называют почечной недостаточностью.
Заболевание делится на две формы – острую и хроническую:
- Острая почечная недостаточность или острое повреждение почек (ОПН) – развивающееся в течение нескольких дней или недель заболевание. Имеет потенциально обратимый характер – часто работа органов восстанавливается. Однако это происходит не всегда, и у больного развивается ХПН.
- Хроническая почечная недостаточность (ХПН) – медленно прогрессирующая патология почек, ведущая к необратимому нарушению их функции. Заболевание развивается от нескольких месяцев до нескольких лет.
ОПН перерастает в ХПН, если острое повреждение длится более 3-х месяцев, и работа почек не восстанавливается в полной мере после ликвидации причин. А также, если причины носят постоянный характер – например, при аутоиммунном разрушении почечных клеток.
Если поражена одна почка, а вторая работает нормально, здоровый орган возьмет на себя функции обоих. Человек будет чувствовать себя здоровым как субъективно, так и по лабораторным показателям. Поэтому почечная недостаточность возникает при поражении обеих почек.
Как острое так и хроническое снижение функции органов может возникнуть в любом возрасте, однако чаще происходит у пожилых людей.
Как проявляется почечная недостаточность
Симптоматика зависит от формы и стадии развития заболевания:
- При ОПП первыми симптомами становится резкое уменьшение или прекращение мочеиспускания.
- При ХПП нарастание симптомов происходит медленно. На ранней стадии следствием нарушения функции почек может стать их неспособность снижать объем мочи в ночное время путем обратного поглощения из нее воды. Поэтому при нетяжелой форме болезни единственным симптомом может стать никтурия – частое ночное мочеиспускание.
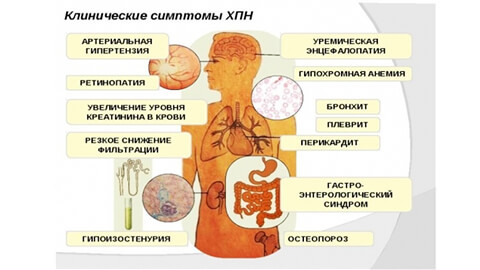
По мере прогрессирования патологии нарушается фильтрующая и выделительная функция почек. Из организма не выводятся кислоты обмена, поэтому кислотно-щелочной баланс крови сдвигается в кислую сторону (ацидоз). В крови накапливается мочевина, фосфорные, азотистые вещества, возникает избыток солей. Такое самоотравление организма называется уремией, или мочекровием.
Как проявляется почечная недостаточность при уремии можно понять по наличию следующих симптомов:
- снижение аппетита;
- апатия, общая слабость;
- жажда;
- неприятный вкус во рту;
- расстройство сна;
- ухудшение памяти;
- понижение температуры тела в среднем до 35С;
- тошнота.
Если лечение не принесло результата, и заболевание развивается дальше, интоксикация распространяется на нервную систему. У человека возникают непроизвольные подергивания мышц, появляется заторможенность реакций.
Организм начинает избавляться от токсинов другими способами, например через непрерывную рвоту и понос. Изо рта возникает запах аммиака.
Азотистые вещества выделяются через кожу и слизистые оболочки, что приводит к их раздражению, а затем к уремическому гастриту, трахеиту, стоматиту. Может возникнуть тяжелая патология – воспаление сердечной мышцы (перикардит).
При заполнении легких жидкостью и поражении перикарда возникает одышка.
На терминальных стадиях развития уремии на носу, подбородке и шее больного выступают белесые кристаллы мочевины (уремический иней). Падает кровяное давление, возникает спутанность сознания.
Смерть может наступить от уремической комы.
При тяжелой стадии почечной недостаточности происходит нарушение работы практически всех систем организма.
При этом почки не могут производить в достаточном количестве гормон эритропоэтин, поэтому у больного падает количество эритроцитов и развивается анемия.
Выработка кальцитриола также снижается, что приводит к хрупкости костей. У детей почечная недостаточность приводит к задержке роста костной ткани.
Развивается гипертоническая болезнь и сердечная недостаточность.
Стойкое повышения количества мочевой кислоты зачастую ведет к подагре.
Причины почечной недостаточности
Почечная недостаточность развивается по трем основным причинам:
- нарушение кровообращения органов;
- поражение нефронов;
- закупорка мочевыводящих путей.
К развитию ХПН чаще всего приводят две патологии:
- Сахарный диабет.
- Тяжелая артериальная гипертензия (повышение артериального давления).
Именно эти заболевания приводят к поражениям мелких сосудов, питающих почки, и стойкому нарушению их кровообращения.
В ряде случаев выявить причину развития болезни невозможно.
Диагностика
Врач выполняют визуальный осмотр пациента и назначает лабораторные и аппаратные исследования.
Биохимический анализ крови:
- Определение уровня конечных продуктов метаболизма в крови: креатинина, мочевой кислоты и азота.
- Установление уровня кислотности крови (выявление ацидоза).
- Определение количества электролитов в крови.
Общий анализ крови:
Определение уровня гемоглобина и эритроцитов. Показатели ниже нормы могут говорить о потере способности почек участвовать в синтезе эритроцитов.
Анализы мочи:
- Общеклинический анализ позволяет определить наличие белка, крови, и патологических клеток в моче.
- Биохимический — выявляет количество электролитов – натрия, калия, кальция, фосфатных соединений.
Из аппаратных исследований чаще назначают УЗИ и КТ (компьютерная томография).
В тяжелых случаях применяют биопсию почек – анализ ткани, позволяющий судить о степени и характере ее поражения. Не назначается, если на УЗИ было выявлено значительное уменьшение органов и рубцовые изменения.
Лечение почечной недостаточности
Заболевание хронической формы, как правило, прогрессирует даже при проведении лечения. Однако скорость процесса можно снизить, а качество жизни пациента повысить.
Это зависит контроля над заболеванием, которое привело к развитию ХПН. Например при сахарном диабете очень важно поддержание уровня сахара в норме, так же, как и уровня АД при гипертонической болезни – иначе качество работы почек будет стремительно снижаться.
Крайне важны мероприятия, предпринимаемые для сохранения функции почек:
- Ограничение потребление жидкости.
- Отказ от приема ряда лекарственных препаратов, дающих повышенную нагрузку на почки.
- Диетотерапия. Ограничение в рационе продуктов и напитков с повышенным содержанием натрия, фосфора, калия. Это поваренная соль, молочные продукты, печень, бобовые, орехи, также строго дозируется количество белка. В случае ОПН диеты нужно придерживаться до выздоровления пациента, при ХПН — на протяжении всей жизни.
- Лекарственная терапия. Назначается врачом по результатам анализов.
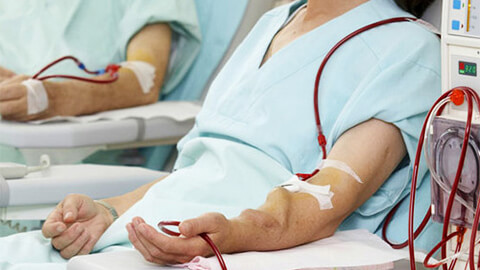
- Диализ. Аппаратное выведение продуктов жизнедеятельности. Проводится при тяжелом и прогнозируемо длительном нарушении функции почек. При тяжелой ХПН применяется на постоянной основе.
Пациент должен постоянно следить за биохимией крови – уровнем креатинина, мочевины и фосфатов в крови, ее кислотностью, а также регулярно сдавать анализы мочи.
В случае возникновения осложнений – анемии, сердечной недостаточности, остеодистрофии и т.д. – необходимо подключать направленную терапию.
При развитии тяжелой ХПН человеку показана операция по пересадке почки.
Без адекватного лечения почечная недостаточность приводит к летальному исходу.
Профилактика
Не всегда возможно предупредить развитие почечной недостаточности.
Однако снизить ее вероятность вам помогут:
- Здоровый образ жизни.
- Контроль веса.
- Ограничение употребления соли, пива, копченостей, белковых продуктов.
- Отказ от курения.
- Физическая активность.
При подозрении на нарушение работы органов мочевыделительной системы обязательно обращайтесь к врачу.
Источник
Нормальное функционирование организма невозможно без эффективной работы почек. Благодаря им происходит очищение крови. Основной причиной зашлакованности организма являются заболевания почек и мочевыводящих путей. Пропуская через себя около 2000 л крови в сутки, почки избавляют ее от шлаков, токсинов, микробов, продуктов распада, направляя их в мочеточники и мочевой пузырь. Чтобы не допустить развития патологических процессов, важно знать причины их возникновения и основные симптомы. Это позволит вовремя провести диагностику и назначить соответствующее лечение.

Причины болезней мочевыделительной системы
Какие факторы влияют на развитие заболеваний почек, мочеточников, мочевого пузыря, мочеиспускательного канала? Во-первых, наследственные. Уже в первые дни жизни ребенка можно диагностировать некоторые патологии, выявить генетическую предрасположенность к развитию болезней почек.
Негативно на работу органов мочевыделения влияют:
- заболевания эндокринной системы (сахарный диабет);
- гормональные нарушения;
- онкозаболевания, требующие применения сильнодействующих препаратов;
- болезнетворные микроорганизмы: кишечная или синегнойная палочка, стрептококки, хламидии, протеи, клебсиеллы;
- игнорирование правил личной гигиены;
- частые стрессы;
- хроническая усталость;
- снижение иммунитета;
- переохлаждение организма.
Развитию патологических процессов подвержена вся мочевыделительная система. Каждое заболевание имеет свои характерные признаки.

Симптомы болезней мочевыводящей системы
При болезнях почек, проходящих в острой или хронической формах, наблюдаются болевые и неврастенические синдромы, повышение артериального давления и температуры, отечность тела.
Наиболее распространены следующие симптомы заболевания почек:
Расстройства мочеиспускания
Они могут проявляться в виде уменьшения или увеличения количества мочи, изменения ее цвета. Если не диагностировать причины олигурии (уменьшение количества мочи) или анурии (отсутствие мочи), длительное нарушение мочеиспускания может перейти в стадию хронической почечной недостаточности. Зачастую задержка мочи вызвана аденомой простаты, мочекаменной болезнью.
Полиурия (увеличение количества мочи) может указывать на поражение почечной ткани, нарушение функции канальцев.
При развитии воспалительных процессов в почках или мочевом пузыре, наличии мелких камней, развитии туберкулеза тканей может возникнуть дизурия — затруднение мочеиспускания, сопровождаемое резями. Безболезненная дизурия — грозный симптом развития онкозаболевания.
Важным показателем болезней почек является изменение цвета, прозрачности мочи. При гломерулонефрите и мочекаменной болезни в моче могут появиться примеси крови.

При различных заболеваниях мочевыводящей системы могут проявляться изменения цвета мочи
Боль в поясничном отделе спины
Появление в спине болей тупого характера — наиболее частый симптом, указывающий на развитие болезни почек и мочевого пузыря. Они преследуют человека постоянно и не проходят с изменением положения тела.
Интенсивные боли могут сопровождать такие заболевания, как инфаркт почечных вен, паранефрит. При ходе песка, камней по мочевыводящим путям интенсивность боли такова, что человек не может находиться в одном положении. Она может носить тупой и острых характер, отдавать в пах, область заднего прохода.
Если интенсивная боль возникает у человека при его нахождении в вертикальном положении, а ослабевает при принятии положения лежа, возникают подозрения на опущение почки.
Повышение температуры тела
Если при болезнях почек и мочевыводящих путей симптомы проявляются в виде озноба, повышения температуры тела, подозревают развитие воспалительного процесса.
При росте температуры тела до 40˚С возможно развитие неинфекционного воспаления соединительной ткани почки — интерстициального нефрита.
Важно! В случае попеременного подъема—спада температуры до субфебрильных значений требуется диагностика с целью исключения онкозаболевания и туберкулеза органов мочевыводящей системы.
Повышение артериального давления
Уровень артериального давления (АД) поддерживается веществом ренином, вырабатываемым почками, и зависит от уровня жидкости в организме. При нарушении работы почек увеличивается количество жидкости в кровеносных сосудах, а снижение выработки ренина влечет развитие в них склероза.
Помимо функции фильтрации, почки вырабатывают прессорные вещества, влияющие на повышение давления, и депрессорные, снижающие давление. В больных почках баланс таких веществ нарушается. Происходит чрезмерная выработка именно прессорных компонентов, увеличивающих АД. На такие процессы указывают постоянные головные боли у пациента, возникновение «мурашек» перед глазами, несовпадение показателей АД на правой и левой руках, наличие шумов в области расположения почечных артерий. В анализах мочи появляется белок.

Появление отеков
Отечность тканей может наблюдаться при заболеваниях почек и сердца, как реакция организма на поступление аллергена, при нарушении лимфотока.
Характерные особенности почечных отеков: мягкость тканей, симметричность, подвижность при нажатии. Проверять наличие почечных отеков можно в области поясницы. Увеличение объема жидкости в голенях и стопах может быть связано с нарушениями работы сердца, особенно если их возникновение сопровождается одышкой, нарушением сердечного ритма, увеличением печени. Также одышка — признак нефротического синдрома (отечности), при котором возникают значительные отклонения показателей в анализах крови, мочи.
Снижение жизненного тонуса и изменение внешнего вида
Нарушение вывода продуктов жизнедеятельности из организма влияет на самочувствие человека. У больных возникает сонливость, головная боль, общая слабость, апатия.
Как болезни почек отражаются на внешности? Характерной особенностью является появление под глазами кругов темного цвета, а также сухость или пожелтение кожи, бледность, вызванная спазмом мелких сосудов.
Выявить причину недомоганий можно с помощью методов диагностики: сдачи анализов крови и мочи, проведения процедур УЗИ, а при необходимости уточнения диагноза — МРТ.
Распространенные болезни почек и мочевыводящей системы
Болезни почек и мочевыводящих путей отличаются совокупностью симптомов. Важно знать признаки того или иного заболевания. Вот некоторые из них:
Пиелонефрит
Пиелонефрит — заболевание инфекционного характера, связанное с воспалением тканей почек, почечных лоханок. В силу особенностей физиологического строения, в 5 раз чаще диагностируется у женщин.
Для него характерны симптомы:
- появление слабых или интенсивных болей в нижней части спины;
- усиление потливости;
- повышение температуры тела до 40 ˚С, особенно в вечернее и ночное время;
- нарушения мочеиспускания (проявляются при вовлечении в воспалительный процесс мочевыводящих путей);
- общая интоксикация организма, проявляющаяся в слабости, потере аппетита; возможно появление тошноты, рвоты.
При проведении диагностических мероприятий в моче выявляется повышенное содержание лейкоцитов, бактерии.
Для лечения применяют распространенные антибиотики при болезни почек: сульфаниламиды (Бисептол), фторхинолоны (Левофлоксацин и Ципрофлоксацин), противовоспалительных препараты.

Почечнокаменная болезнь
Развитие заболевания связано с формированием конкрементов в почках в результате нарушения фосфорно-кальциевого, мочекислого, щавелевокислого, пуринового обмена в организме. Формирование камней может проходить бессимптомно, однако признаки заболевания возникают по мере укрупнения оксалатов:
- острые (при почечной колике) или незначительные боли в пояснице, внизу живота;
- появление крови в моче при повреждении оксалатами тканей почек, мочеточника;
- затруднение тока мочи или полное ее прерывание.
Большие камни чаще вызывают тупую боль, а мелкие — острую, интенсивную.
Заболевание требует дифференциации с инфарктом почки.
Лечение болезни проводят приемом антибиотиков группы сульфаниламидов, нитрофуранов (Нитрофурантоин, Фуразидин). При наличии фосфатных камней назначаются минеральные воды, но предварительно оценивается необходимость их удаления. Если конкременты могут привести к закупорке почки, проводится операция.
Гломерулонефрит
Гломерулонефрит относится к аутоиммунным заболеваниям и представляет собой патологию, связанную с поражением гломерул (почечных клубочков). Симптомы заболевания:
- появление отеков, в первую очередь, на лице, затем в области суставов и на остальной поверхности тела;
- повышении АД и температуры тела;
- апатия, головная боль, нарушения сна.
Лечение гломерулонефрита сводится к приему диуретиков, введению ограничений на употребление жидкости. Для профилактики болезней сердца и сосудов принимаются препараты группы антиагрегантов: Аспирин, Дипиридамол. При выявлении бактериальной инфекции проводится антибактериальная терапия.

Поликистоз
При поликистозе почек в структуре паренхимы визуализируются множественные кистозные образования. Ген, отвечающий за наследственную передачу болезни, расположен в 16 хромосоме. Поликистоз поражает обе почки одновременно, отсутствие лечения может вызвать перерождение тканей в других органах.
Симптомы поликистоза:
- боли в боку и области поясницы;
- кровянистые выделения, гематурия;
- повышение АД;
- потеря веса и усиление мочевыделения;
- зуд кожи.
Наличие кист большого размера требует хирургического вмешательства для их иссечения. В крайнем случае проводят удаление почки. При повышении АД используют препараты: Каптоприл, Лизиноприл, Кандесартан. Если одновременно с заболеванием развивается бактериальная инфекция, используются препараты: Норфлоксацин, Офлоксацин, Ципрофлоксацин.
Цистит
При цистите наблюдается воспаление слизистой оболочки или стенки мочевого пузыря. Заболевание распространено среди женщин. При воспалении мочевого пузыря симптомы таковы:
- учащение позывов к мочеиспусканию (порой до 100 раз/сут.) при незначительной наполненности мочевого пузыря;
- боль при токе мочи;
- незначительная болезненность передней стенки живота.
В результате болезни у женщин страдает вся мочеполовая система. Диагностируют цистит по данным анамнеза и результатам лабораторных исследований мочи.
Для лечения применяются препараты антибактериального действия группы фторхинолонов, таблетки-спазмолитики: Но-Шпа, Папаверин. Эффективны лекарства на основе растительных компонентов: Цистон, Канефрон.

Уретрит
При поражении воспалительным процессом мочеиспускательных путей возникает уретрит. Причиной патологии может стать переохлаждение, инфекционные поражения органов половой системы, мочекаменная болезнь, механические повреждения тканей. Симптомы болезни зависят от того, в какой форме проходит заболевание.
К ним относят:
- боли режущего характера в области мочеиспускательного канала, сопровождаемые зудом, жжением;
- выделение гноя, слизи, возможно, с примесями крови;
- затруднение мочеиспускания.
Для лечения болезни назначаются антибиотики, иммуностимулирующие препараты (Виферон, Полиоксидоний), в некоторых случаях (например, при трихомонадном, гонорейном уретрите) проводят инстилляции растворов протаргола, нитрата серебра.
Если не проводить лечение болезней мочевыводящий путей, постепенно развивается хроническая почечная недостаточность. Она характеризуется изменениями паренхимы почек и имеет необратимый характер. В результате у больного останавливается процесс образования мочи, возникает жажда, судороги, боли в теле. Состояние угрожает жизни и требует немедленных реанимационных мероприятий.

Физическая нагрузка при болезнях мочевыделительной системы
Лечебная физкультура (ЛФК) дополнит медикаментозное лечение. Во время выполнения упражнений активизируется выделительная функция почек, регулируется кислотно-щелочной баланс в организме, улучшается почечное кровоснабжение.
В случае необходимости соблюдения постельного режима ЛФК при заболеваниях почек и мочевыводящих путей проводится в положении лежа или сидя. Движения не должны быть резкими, между упражнениями рекомендуется делать небольшие паузы для восстановления мышц. Общая длительность занятия не должна превышать 10 мин.
ЛФК включает упражнения:
- Упражнение 1. Принять положение лежа, согнуть ноги в коленях. Поочередно отводить ноги вправо-влево, не отрывая плечи от пола. Количество повторов — 10.
- Лечь на пол и повернуться набок; прижать колени к груди. Ногу, не прикасающуюся к поверхности пола, медленно отвести назад. После 5 повторов повернуться на другой бок и повторить упражнение.
- При мочекаменной болезни, если риск возникновения почечной колики минимален, рекомендуется ходьба с поднятием колен или в положении приседа, наклоны и повороты туловища, «березка».
Важно! ЛФК при болезнях мочевыводящей системы противопоказана при тяжелом состоянии пациента, сильных болях и угрозе кровотечения.
Без ЛФК невозможна полноценная реабилитация после перенесенных заболеваний. В сочетании с соблюдением диеты № 7 по Певзнеру, разработанной специально для людей с патологиями почек, выздоровление произойдет значительно быстрее.

Профилактика почечных заболеваний
Профилактика болезней почек включает соблюдение правил личной гигиены, питьевого режима, причем в качестве напитков лучше выбирать воду, зеленый чай, морсы из брусники и клюквы, компоты на основе сухофруктов. В завариваемый чай можно добавлять травы, способствующие снятию воспаления и улучшению тока мочи: лист смородины, брусники, земляники, васильки, фиалку. В пищу лучше употреблять не слишком жирные или острые продукты: сметану и творог, рыбу, фрукты и овощи.
При отсутствии постоянного полового партнера необходимо пользоваться барьерными средствами индивидуальной защиты.
Устранению застоя крови способствуют регулярные занятия спортом. Лечебная физкультура помогает минимизировать риск камнеобразования.
Избежать болезней почек и мочевыводящих путей можно, соблюдая принципы здорового питания и ведя активный образ жизни.
Источник
