Наркоз при операции на мочевом пузыре
Анестезиологический аспект цистоскопических операций
Включают цистоскопию, трансуретральную резекцию предстательной железы (ТУРП), рассечение шейки мочевого пузыря, трансуретральные резекции опухолей мочевого пузыря, уретероскопию и/или удаление камней или установку стента.
Большинство пациентов оперируют по поводу доброкачественной гипертрофии предстательной железы или карциномы мочевого пузыря. Частота встречаемости обоих этих состояний заметно увеличивается после 60 лет, при этом рак мочевого пузыря четко связан с курением, в связи с чем у этих пациентов часты заболевания венечных артерий и хронические обструктивные заболевания дыхательных путей.
Перед операцией необходимо исследовать общий анализ крови, креатинин, и электролиты, так как опухоли мочевого пузыря могут скрыто кровоточить. Как опухоли мочевого пузыря, так и доброкачественная гипертрофия предстательной железы могут быть причиной уропатии/нарушения работы почек – и лекарства, и методики должны быть подобраны с учетом этого.
Волоконно-оптическая цистоскопия в основном применяется с диагностическими целями, не требует полного заполнения мочевого пузыря и обычно может быть выполнена под местной анестезией. Этим способом биопсию можно взять лишь с незначительным дискомфортом, и опытный хирург может выполнить ретроградную катетеризацию мочеточника. Некоторые пациенты настаивают на седации или общей анестезии даже для этой процедуры. Мидазолам или пропофол идеальны.
Жесткая цистоскопия требует общей анестезии из-за диаметра инструмента и растяжения мочевого пузыря ирригационными растворами, необходимого для визуализации зоны операции. Абсорбция больших объемов ирригационных растворов может привести к системным осложнениям вследствие жидкостной перегрузки.
Спинальная анестезия хорошо работает при жесткой цистоскопии и типично применяется при ТУР. Сенсорная иннервация уретры, предстательной железы и шейки мочевого пузыря исходит из S2-S4. Сенсорная иннервация мочевого пузырь, однако, исходит из Т10-Т12, в связи с чем необходим более высокий блок Многим пациентам требуется седация. В группе пожилых 1-2мг мидазолама (± фентанил 50 мкг) обычно достаточно. Более высокие дозы могут привести к потере контроля за дыхательными путями, оглушенности и беспокойству. В качестве альтернативы возможно применение малых доз пропофола инфузионно.
Гипербарический бупивакаин обычно продуцирует более высокий блок, чем изобарический раствор, особенно если инъекцию выполняют пациенту в положении на боку, с последующим поворотом на спину. 3 мл «тяжелого» бупивакаина 0,5% обычно дают блок до Т10. Не следует опускать головной конец стола, за исключением случая, когда блок недостаточно высок. В качестве альтернативы можно ввести 3 мл простого бупивакаина которые дадут блок, достаточный для ТУРП, но могут оказаться неадекватными для трансуретральных операций на мочевом пузыре.
Пациенты с заболеваниями грудной клетки, лежа ровно, имеют тенденцию кашлять. Во время операции под региональным блоком кашель может серьезно мешать хирургу. Седация может ослабить кашлевой толчок.
Пациенты с повреждениями спинного мозга часто нуждаются в повторных урологических вмешательствах. Растяжение мочевого пузыря во время цистоскопии обладает выраженным стимулирующим действием и имеет предрасположенность вызывать автономную гиперрефлексию, в связи с чем рекомендуется общая или спинальная анестезия – стоит ознакомиться с протоколами предшествовавших анестезий.
Необходимо особое внимание при укладке пожилых пациентов в литотомическое положение, особенно имеющих протезы суставов.
Эрекция полового члена делает цистоскопию затруднительной, а операцию – опасной. Обычно это происходит как следствие хирургической стимуляции при недостаточной глубине анестезии и может быть корригировано ее углублением. Если эрекция, тем не менее, сохраняется, можно применить небольшие дозы кетамина.
При доказанной инфекции мочевых путей либо опасности ее развития вследствие введения катетера или какой-либо мочевой обструкции, необходима антибиотикопрофилактика. Пациенты с риском активизации глубоко скрытой инфекции, например, с пораженными или протезированными клапанами сердца, протезами суставов или аорты, будут нуждаться в рутинной антибиотикопрофилактике, с «прикрытием» грампозитивной флоры.
Профилактика тромбоза глубоких вен: чулки для дозированной компрессии в основном рассматриваются как адекватная мера у пациентов низкого риска, подвергающихся цистоскопическим процедурам, так как большинство из них будут активизированы достаточно скоро после операции. Тем не менее малые дозы гепарина следует применить у пациентов с дополнительными факторами риска или перенесших недавно какую-либо другую операцию или период иммобилизации.
Осложнения после жесткой цистоскопии
Возможна перфорация мочевого пузыря, которую бывает непросто распознать, особенно в условиях спинального блока, маскирующего абдоминальную боль. Перфорации классифицируются на экстраперитонеальные, когда максимальная боль отмечается в надлобковой области, и интраперитонеальные, характеризующиеся генерализованной абдоминальной болью, с иррадиацией в надплечья вследствие распространения жидкости до диафрагмы, и признаками перитонизма. При интраперитонеальных перфорациях необходима жидкостная коррекция и экстренная операция для предотвращения развития шока.
Бактериемия может иметь весьма драматические проявления с признаками глубокого септического шока. При своевременном диагнозе ответ на в/в жидкостное возмещение и соответствующие антибиотики обычно бывает быстрым. Этот диагноз всегда следует подозревать при необъяснимой гипотензии после внешне несложного вмешательства на мочевых путях.
Спазм мочевого пузыря может возникнуть после любой цистоскопической методики, наиболее типично – у пациентов, которым не был введен катетер перед операцией. Диагноз подтверждается отсутствием свободного тока ирригирующей жидкости в мочевой пузырь и из него. Это состояние слабо откликается на традиционные анальгетики, но часто облегчается небольшими дозами бензодиазепинов в/в, например, диазепам 2,5-5 мг или Бускопан (гиосцина бутилбромид) 20 мг в/м или в/в.
Действия по поводу кровотечения или перегрузки жидкостью проводятся под анестезией как для ТУРП.
Трансуретральная резекция предстательной железы (ТУРП)
Операция – Цистоскопическая резекция предстательной железы с применением диатермической петли
Время – 30-90 мин, в зависимости от размеров предстательной железы
Боль – +
Положение – Литотомическое ± опущенный головной конец стола
Кровопотеря – Очень вариабельна (200-2000 мл), может быть профузным и продолжаться после операции. Определить группу крови и иметь
Практические рекомендации – Спинальная ± седация. ОА, ЛМ, СД. ОА, ЭТТ, ИВЛ.
Перед операцией
- Часто пожилые пациенты с сопутствующими заболеваниями.
- Проверить функцию почек.
- Некотролируемая потеря тепла особенно опасна в связи с абсорбцией жидкости.
- Оценить исходный уровень сознания и контактности – спинальная анестезия у пациента с деменцией или глухого будет непростым делом.
Во время операции
Устанавливают большую канюлю (16 G), применяют обогреватель вводимых в/в жидкостей, так как иногда может потребоваться высокий темп инфузии.
Спинальная анестезия:
- теоретически легче выявить признаки перегрузки жидкостью;
- некоторыми (но не всеми) исследованиями продемонстрирована меньшая кровопотеря;
- 2,5-3 мл бупивакаина (простого или гипербарического) обычно достаточно;
- часто измеряют АД – гипотензия при вышеупомянутых дозах не характерна, но может быть внезапной;
- проверить АД в конце, когда опущены ноги (может проявиться скрытая до этого гипотензия).
Общая анестезия:
- у пациента с избыточным весом или рефлюксом в анамнезе подумать об интубации;
- во время операции фентанил или фентанил плюс диклофенак 100 мг ректально обеспечивают адекватную анальгезию; надобность в опиоидах после операции не характерна.
Оценить кровопотерю может быть непросто. Теоретически может быть рассчитана по результатам измерения Нb в использованной ирригирующей жидкости. На практике более типична визуальная оценка количества и цвета, но это может быть очень обманчиво. Полезно измерение Нb пациента прикроватным прибором (например, Haemacuea). Кровопотеря в целом связана с размером и весом удаляемой ткани предстательной железы (обычно 15-60 г), длительностью резекции и опытности хирурга.
- Антибиотикопрофилактика.
- Запирательный спазм.
Инфузионная терапия: вначале можно использовать кристаллоиды. Следует иметь в виду, что значительные объемы гипотоничной ирригирующей жидкости абсорбируются, в связи с чем никогда нельзя применять глюкозу и вводить слишком большой объем. Если в качестве причины гипотензии предполагается спинальный блок, подумать о переходе на коллоиды. Если кровопотеря значительна и гипотензия сохраняется, переход на гемотрансфузию предпочтительнее продолжения инфузии чистых жидкостей.
После операции
- В целом боль незначительна, но дискомфорт из-за катетера или спазма мочевого пузыря может быть проблемой.
- Ирригация мочевого пузыря физраствором через 3-ходовый катетер продолжается приблизительно 24 ч, до прекращения кровотечения. Задержка сгустка может вызвать растяжение и болезненность мочевого пузыря, что требует промывания, иногда под анестезией.
- Кровотечение может продолжаться и потребовать операции – перед операцией, возможно, потребуется инфузионная подготовка.
- На следующий день исследуют общий анализ крови, креатинин и электролиты.
Особенности
- Результатом применения большого объема ирригирующей жидкости может быть гипотермия (жидкость следует согревать до 37 ºС).
- Если предстательная железа очень велика (>100 г), то позадилобковая простатэктомия может сопровождаться меньшим количеством осложнений.
- Риск осложнений возрастает при длительности резекции, превышающей 1 час. Если обучающийся хирург берется за резекцию, которая, вероятно, потребует больше этого времени, следует подумать о привлечении помощи более опытного хирурга или ограничить резекцию одной долей, отложив остальное до следующего раза.
ТУРП-синдром
Сочетание перегрузки жидкостью и гипонатриемии, возникающее при абсорбции большого объема ирригационной жидкости через открытые венозные синусы. Ирригационная жидкость должна быть непроводящей (чтобы диатермический ток концентрировался в точке среза), негемолигической (чтобы не вызвать гемолиз при попадании в циркуляцию), и она должна быть прозрачной, чтобы не мешать визуальному контролю хирурга. По этим причинам она не может содержать электролитов, но не может быть и чистой водой. Наиболее часто используют глицин 1,5% в воде, слабогипотоничный (осмоляльность 220 ммоль/л).
Некоторые ирригационные жидкости нормально абсорбируются, со скоростью приблизительно 20 мл/мин. и средний пациент абсорбирует всего 1 -1.5 л, хотя зарегистрирована абсорбция до 4-5 л. В клинической практике точно оценить объем абсорбированной жидкости практически невозможно.
Количество абсорбируемого зависит от следующих факторов:
- Давления инфузии – мешок должен быть подвешен на минимальной высоте, обеспечивающей адекватный ток ирригирующей жидкости, обычно 60-70 см, никогда выше 100 см.
- Венозного давления – пациент с гипотензией и гиповолемией абсорбирует больше жидкости.
- Длительности операции/большой предстательной железы – проблемы случаются чаще при операциях, длящихся более часа и железе весом более 50 г.
- Кровопотери – больше кровопотеря – больше открытых вен.
Развитие синдрома более вероятно у пациентов с плохо контролируемой сердечной недостаточностью или гипонатриемией. Не следует повышать опасность перегрузки жидкостью назначением ненужно больших объемов в/в инфузии.
Синдром состоит из отека легких, мозга и гипонатриемии. Глицин, не относящаяся к незаменимым аминокислота, действует как ингибирующий нейротрансмиттер, и не ясно, вносит ли токсичность глицина какой- либо вклад в синдром. При несвоевременном распознавании и лечении синдром сопровождается значительной летальностью. У пациента в сознании признаки будут выявлены раньше, чем у анестезированного, у которого подозрение может не возникнуть до послеоперационного периода.
Ранние признаки и симптомы будут включать беспокойство, головную боль, тахипноэ и могут прогрессировать до респираторного дистресса, гипоксии, явного отека легких, тошноты, рвоты, оглушенности, судорог и комы. У анестезированного пациента единственным указанием могут быть тахикардия и гипертензия. Диагноз может быть подтвержден низким содержанием натрия в плазме. Острое снижение < 120 ммоль/л всегда будет давать симптоматику.
Выявленные во время операции кровоточащие зоны должны быть коагулированы, операция прекращена как можно скорее, и остановлено в/в введение жидкостей. Дают фуросемид 40 мг и контролируют уровень Na и Нb. Необходима поддержка дыхания кислородом или, при необходимости, интубация и вентиляция. При судорогах назначают антиконвульсанты в/в.
Если Na < 120 ммоль/л, следует подумать о применении гипертонического раствора (NaCI 3%) по следующей формуле. Цель – поднять уровень натрия плазмы до 125- 130 ммоль/л и реверсировать неврологические изменения. Темп коррекции не должен превышать 12 ммоль/л за первые 24 часа. Объем 3% натрия хлорида (в мл), который поднимет натрий плазмы на 1 ммоль/л, равен удвоенному общему объему воды организма в литрах.
Общий объем воды организма мужчины составляет около 60% веса тела, то есть для 70 кг мужчины:
- рассчитанная общая вода организма + 70 х 0,6 + 42 л;
- таким образом, 84 мл 3% раствора натрия хлорида поднимут натрий плазмы на 1 ммоль/л;
- 1008 мл 3% раствора натрия хлорида поднимут натрий плазмы на 12 ммоль/л.
Трансуретральная резекция опухоли мочевого пузыря
Операция – Цистоскопическая диатермическая резекция опухоли мочевого пузыря
Время – 10-40 мин
Боль – +/++ и спазм мочевого пузыря
Положение – Литотомическое
Кровопотеря – 0 -> 500 мл
Практические рекомендации – ОА с ЛМ. Спинальная ± седация.
Перед операцией
- Очень типично для курильщиков – обследовать на ИБС, ХОБЛ.
- Исследовать Нb, хроническая кровопотеря типична.
- Исследовать функцию почек.
- Исследовать протоколы предшествовавших анестезий, так как у многих пациентов эта операция не первая.
Во время операции
- Запирательный спазм происходит, когда запирательный нерв, проходящий вплотную к боковой стенке мочевого пузыря, попадает под прямую стимуляцию диатермическим током. При этом происходит приведение ног и возможно серьезное затруднение хирургического доступа, повышается риск перфорации мочевого пузыря. Обычно ситуацию можно контролировать, уменьшив диатермический ток.
- Антибиотикопрофилактика – см. выше.
- Если резекция ограниченная и послеоперационная ирригация не планируется. Хирург может попросить ввести диуретик для «промывания» мочевого пузыря – нужно убедиться в адекватности волемического статуса пациента.
После операции
- Боль может быть проблемой при расширенной резекции – НПВС полезны (проверить функцию почек).
- Спазм мочевого пузыря типичен.
Источник
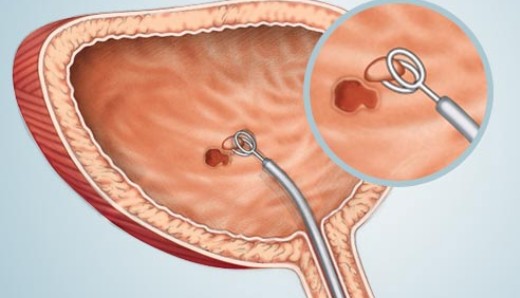
На ранних стадиях опухолевого процесса высокую эффективность показывает ТУР. Вмешательство относится к щадящим методам, не нарушает целостности кожных покровов, не требует выполнения надрезов или проколов. Операция проводится с помощью специального устройства, которое вводится через мочеиспускательный канал. ТУР мочевого пузыря – одна из стандартных операций, которую выполняют в Государственном центре урологии. Наши врачи имеют большой практический опыт и могут похвастаться высоким процентом излечения пациентов.

О методе
Вмешательство проходит под общим наркозом или местным обезболиванием. Доступ к операционному полю обеспечивает эндоскопический инструмент – резектоскоп, который представляет собой гибкую трубку, полую внутри. На конце она оснащена видеокамерой с высокой точностью изображения. Устройство вводят через уретру в мочевой пузырь.В процессе операции врач видит полноцветную картинку на мониторе. Имеется возможность многократного увеличения. Благодаря современному оборудованию специалист может детально оценить состояние стенок мочевого пузыря, увидеть локализацию опухоли.
В ходе операции ТУР мочевого пузыря онкологические образования небольших размеров ликвидируют единым блоком. Более крупные рассекаются на несколько частей. Также хирург захватывает близлежащие ткани слизистой и слои мышц. Такой подход позволяет свести к минимуму вероятность рецидивов.
Удаленные фрагменты выводят через резектоскоп и отправляют на гистологию. Там определяют природу биоптата (доброкачественная или злокачественная).
По окончании резекции хирург прижигает кровоточащие сосуды и проводит визуальный контроль операционного поля на предмет наличия опухолевых разрастаний или кровотечений. После процедуры резектоскоп извлекают из уретры, пациенту устанавливают катетер для отвода мочи.
Показания к операции
ТУР мочевого пузыря у мужчин и женщин проводят как в диагностических, так и в лечебных целях. Благодаря оптическому оборудованию специалисту удается подтвердить факт наличия камней или онкологического образования, оценить его размер, распространенность, консистенцию, конфигурацию, наличие метастаз. В ходе процедуры может быть выполнена биопсия патологических тканей.
В лечебных целях ТУР применяют для удаления новообразований небольших размеров с четкими границами. Как правило, это доброкачественные образования либо раковые конгломераты на начальных стадиях.
Рекомендации врачей
После операции ТУР мочевого пузыря наблюдается дискомфорт в мочеиспускательном канале, гематурия, болевые ощущения при мочеиспускании. Чтобы свести к минимуму осложнения, прописывают обезболивающие препараты, следят за артериальным давлением.
Для предупреждения воспалительного процесса врач может назначить антибиотики, промывание мочевого пузыря асептическим раствором.
Чтобы облегчить послеоперационный период, важно соблюдать следующие рекомендации:
употреблять достаточное количество негазированной питьевой воды;
соблюдать диету;
ограничить физические нагрузки;
соблюдать половой покой;
аккуратно принимать медикаментозные препараты.
Срочная помощь врача необходима, если наблюдаются повышение температуры, появление сгустков крови в моче, интенсивная боль внизу живота, снижение объема мочи при соблюдении питьевого режима.
Возможные осложнения
Операция известна своей высокой эффективностью при малой инвазивности. Развитие осложнений ТУР мочевого пузыря возможно на фоне сопутствующих патологий пациента. В некоторых случаях наблюдаются нарушения со стороны сердечно-сосудистой и дыхательной систем. Наиболее распространенными осложнениями являются:
сильное кровотечение;
развитие воспалительного процесса;
нарушение целостности мочевого пузыря;
образование отверстий в стенке мочевого пузыря и заброс урины в брюшную полость.
Чтобы снизить вероятность осложнений, пациента госпитализируют на несколько дней. Ему показаны: постельный режим, катетеризация и прием противомикробных препаратов.
Реабилитация
После резекции мочевого пузыря пациент может вернуться к привычному образу жизни уже через несколько недель. Чтобы избежать лишнего напряжения при посещении туалета, рекомендован прием слабительных фармакологических препаратов. Также нужно придерживаться следующих ограничений:
не поднимать тяжести;
избегать половых контактов;
не заниматься спортом;
не садиться за руль;
соблюдать диету;
соблюдать питьевой режим.
Пациент должен регулярно проходить контроль уролога и онколога, что позволит своевременно выявить рецидив заболевания. При обращении на начальной стадии патологии ТУР способствует полному выздоровлению
Резекцию мочевого пузыря у мужчин и женщин проводят в Государственном центре урологии. Наши специалисты обладают необходимой квалификацией, имеют огромный практический опыт в проведении подобных вмешательств.
7 августа 2020
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Клиника урологии имени Р. М. Фронштейна Первого МГМУ имени И.М. Сеченова приглашает на прием к опытным врачам урологам. Чтобы попасть на прием к квалифицированному специалисту, достаточно заполнить короткую онлайн-заявку. Обязательно заполните все поля, включая краткое описание симптомов (графа «Сведения»), уточните – вторичный или первичный прием вас интересует.
Обратите внимание на кнопку «Прикрепить файл» – она позволяет сразу же оправить врачу медицинские документы в электронном виде. Это могут быть снимки, анализы и другая информация, которая будет важна для определения диагноза.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Запись на прием
Записаться
Все основные направления…
Источник
