На первое узи по беременности с полным мочевым пузырем
Необходимость проведения любой процедуры, в том числе планового ультразвукового обследования, вызывает у будущих мам сомнения, страхи и вопросы. Зачем это нужно? Когда проводится? Соблюдать ли диету? Можно ли пить перед обследованием? Не опасна ли процедура для малыша? Каких последствий ожидать? Когда проводят плановые УЗИ? Как готовиться к УЗ-обследованию?
Прежде всего, стоит помнить, что в процедуре ультразвукового обследования нет ничего страшного или опасного ни для мамы, ни для плода. Эта процедура считается одной из самых безопасных. На протяжении всего времени ее применения не было задокументировано ни одного случая каких-либо осложнений.
Подготовка к УЗИ минимальная и требуется только на ранних стадиях вынашивания малыша. Это позволяет выдать наиболее точный диагностический результат обследования.
Виды и сроки скрининговых УЗИ
Вид процедуры ультразвуковой диагностики прямо зависит от срока беременности и необходимости того или иного варианта обследования. По способу проведения диагностики выделяют УЗИ:
- трансвагинальное;
- трансабдоминальное.
Первое обследование может проводиться только на ранних сроках. Оно предоставляет более достоверную информацию. Но на более поздних сроках не практикуется, чтобы не повредить плоду. Именно поэтому на поздних сроках практикуют второй тип диагностики.
По типу процедуры выделяют:
- допплерометрию (дуплексное, триплексное исследование);
- трехмерное 3D и 4D сканирование.
Количество обязательных исследований, согласно постановлению Минздрава, – 3 обследования. Количество необходимых дополнительных процедур будет зависеть от состояния организма женщины и плода и решения врача, ведущего беременность. Сроки проведения диктуются течением гестационного процесса. Проводятся пренатальные скрининг-обследования в следующие сроки:
- первое – с 11 по 14 неделю;
- второе – с 20 по 24 неделю;
- третье – с 32 по 34 неделю.
При нормальном течении беременности женщине достаточно пройти 3 ультразвуковых исследования – по одному на каждый триместр. Если врач подозревает патологию или будущая мама плохо себя чувствует, ей могут назначить внеплановое обследование. Такая периодичность позволяет фиксировать основные стадии процесса развития малыша и вовремя выявлять нарушения
Подготовительные мероприятия перед УЗ-диагностикой
Подготовка перед обследованием не велика. Прежде всего, следует предварительно записаться на прием к специалисту УЗ-диагностики. С собой следует иметь документы: паспорт, полис и обменная карта. Также нужно иметь одноразовую пеленку – застелить кушетку, и одноразовые салфетки – удалить остатки акустического геля.
Специальная диета не требуется. В некоторых случаях, в 1 триместре процедура проводится абдоминально – с наполненным мочевым пузырем. Для этого за полчаса до обследования выпивают 500 мл воды.
Перед УЗ-процедурой нужно хорошо выспаться, желательно избежать волнений, а также длительного ожидания исследования в душном и тесном помещении. Так как эти обстоятельства могут сказаться на состоянии матки и имитировать угрозу срыва вынашивания.
Можно ли есть перед ультразвуковым обследованием, какие продукты разрешены?
Можно ли кушать перед обследованием? Да, есть можно. Кушать можно в любое время. Однако не следует есть продукты, которые вызывают образование газов в кишечнике (сладости, бобовые, свежий хлеб, блюда из свежих овощей и фруктов). Любую другу пищу есть разрешено.
Разрешается ли пить перед УЗИ? Да, разрешается.
Воду пить можно без ограничений, но после лучше опорожнить мочевой пузырь. Процедура трансвагинального обследования с полным мочевым пузырем может вызвать дискомфорт. Лучше не пить кофе, крепкий чай. Их действие может повлиять на результаты диагностической процедуры.
Необходимо ли пить воду перед диагностической процедурой?
На подготовительные мероприятия перед диагностикой оказывают влияние всего пара факторов: срок беременности и способ выполнения процедуры. При проведении трансабдоминального обследования пить воду нужно за полчаса до процедуры, опорожнить мочевой пузырь можно после исследования.
На разных сроках исследование проводят разными способами. На ранних сроках – это трансвагинальное УЗИ, на поздних – исключительно трансабдоминальное. Для проведения трансвагинального исследования пить воду не нужно. Даже не желательно. При проведении трансабдоминального УЗИ в некоторых случаях требуется наполнить мочевой пузырь. Если такая необходимость существует, врач должен предупредить об этом заблаговременно.
В чем необходимость ультразвукового обследования в период беременности?
В течение беременности проводят 3 скрининговых процедуры. Скрининг переводится, как «просеивание», – это процедура, направленная на выявление беременных с какой-либо аномалией или патологией течения гестационного процесса.
Скрининговые исследования включают в себя не только ультразвуковую диагностику плода, но также получение фетометрических данных, прослушивание сердца плода, проведение лабораторных исследований крови на возможные генетические отклонения у малыша
Один из скринингов содержит не только ультразвуковое, но и генетическое обследование. Его целевое назначение – определение аномалий развития и генетических дефектов плода. Если у ребенка обнаружатся серьезные или несовместимые с жизнью отклонения, то женщине, возможно, будет предложено пройти дополнительные тесты, а по их результатам прервать беременность. Это обследование проводится на сроке с 11-й по 14-ю неделю, в процессе диагностики уточнятся и срок вынашивания.
Вторая диагностическая процедура проводится на сроке с 20-й по 24-ю неделю вынашивания. Эта процедура вызывает особый трепет у будущих мамочек, так с определенной долей достоверности она впервые узнает пол своего малыша. В этот период врачи могут исключить большинство врожденных аномалий и пороков, так как практически все системы и органы к этому сроку сформированы, и в дальнейшем осуществляется только их развитие и совершенствование.
В процессе III скринингового исследования определяют состояние системы «матка-плацента-плод», рассчитывают приблизительную массу, которую будет иметь ребенок при рождении. Определяют предлежание плода и соответствие размеров малыша родовым путям мамы. Это позволяет определить тактику родовспоможения и необходимость оперативного родоразрешения.
Источник
УЗИ для определения беременности на ранних сроках
Первопроходцем в области гинекологической ультразвуковой диагностики стал австрийский врач A. Kratochwil. В начале 60-х годов A. Kratochwil представил свое исследование сердцебиения плода на 6-й неделе гестации с помощью трансвагинального датчика. За последние десятилетия ультразвук в медицине претерпел удивительные изменения и произвел настоящую революцию в акушерской диагностике и наблюдении за беременностью.
Зачем делать УЗИ на ранних сроках
В течение первого триместра беременности происходит уникальная и драматическая последовательность событий, определяющая наиболее критический и чувствительный период развития: замечательное превращение отдельной клетки во вполне узнаваемого человека. Из-за сложной последовательности событий, сопровождающих развитие эмбриона в первом триместре, нередко возникают осложнения. Приблизительно 15% клинически выявленных беременностей самопроизвольно прерываются. Коэффициент потери оценивается в два-три раза выше на очень ранних сроках, при так называемых биохимических беременностях.

В настоящее время УЗИ является основным доступным методом для дифференциации нормальной и ненормальной ранней беременности. С помощью УЗИ до 11 недель можно выявить такие осложнения, как:
пузырный занос,
анэмбриония,
неразвивающаяся беременность,
неполные и полные самопроизвольные выкидыши,
ретрохориальные гематомы,
внематочная беременность.
Можно ли по УЗИ узнать когда наступила беременность
Распространенным применением ультразвука на ранних сроках беременности является расчет гестационного возраста (акушерского срока беременности). Для этой цели ультразвук считается очень точным методом. Нередко у женщины бывает нерегулярный менструальный цикл, поздние или ранние овуляции, или она вообще не помнит первый день последней менструации. В этих случаях на помощь приходит УЗИ. При нормальной беременности результаты УЗИ могут дать оценку гестационного возраста с точностью до 5-7 дней и ответить на один из волнующих многих беременных вопросов – определение предполагаемой даты зачатия.
Когда у женщины наблюдаются симптомы выкидыша, врач может назначить одно или несколько УЗИ для определения жизнеспособности эмбриона. Мажущие кровянистые выделения нередко сопровождают внематочную беременность и УЗИ является единственным неинвазивным методом диагностики этого осложнения до развития клиники разрыва маточной трубы.
Какое УЗИ лучше для определения беременности и как делают УЗИ на ранних сроках
Исследование может быть проведено трансвагинально (влагалищным датчиком) или трансабдоминально (через живот). В первом триместре врачи обычно используют трансвагинальное, а не абдоминальное ультразвуковое исследование для получения информации о беременности. Трансвагинальное УЗИ обеспечивает наиболее точную информацию на ранних сроках беременности в связи с тем, что к этому времени плодное яйцо и полюс плода ещё чрезвычайно малы, а вагинальный датчик позволяет максимально приблизиться к развивающейся беременности. При трансвагинальном ультразвуковом исследовании врач вводит специальный тонкий датчик во влагалище, чтобы провести серию измерений, включая размер плодного яйца, размер желточного мешка, копчико-теменной размер (КТР) и наличие сердцебиения.
При трансабдоминальном УЗИ женщине будет предложено прийти на сканирование с полным мочевым пузырем, потому что это позиционирует матку таким образом, чтобы облегчить получение измерений. Затем врач наносит гель на нижнюю часть живота и использует датчик для измерения под разными углами.
Когда можно делать и ожидаемые результаты УЗИ на ранних сроках беременности
Акушерский срок беременности | Что покажет УЗИ |
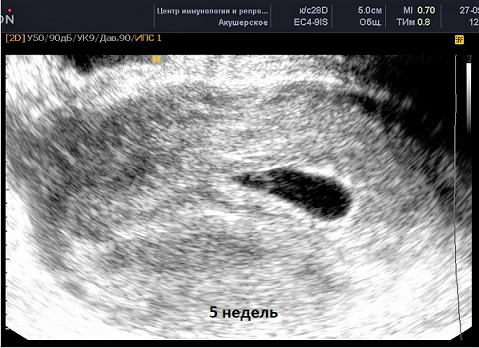
4 недели | Возможно, утолщенный эндометрий, наличие жёлтого тела в яичнике. Ультразвук может не выявить признаков беременности. |
4 – 5 недель | Плодное яйцо уже определяется, но может быть не видно эмбриокомплекс. |
5 – 6 недель | В плодном яйце отчётливо виден желточный мешок, уже можно различить эмбрион в виде утолщения на краю желточного мешка. |
6 – 7 недель | При развивающейся беременности на этом сроке определяется сердцебиение эмбриона. |
Эти данные в большинстве случаев обнаруживаются трансвагинальным ультразвуком. Как правило, трансабдоминальное УЗИ менее чувствительно на таких ранних сроках беременности.
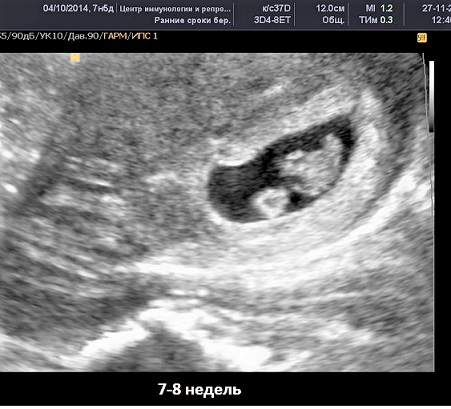
Таким образом, для исключения внематочной беременности, Вам могут рекомендовать сделать первое УЗИ уже на сроке 5 недель (примерно неделя задержки месячных). В это время плодное яйцо уже визуализируется в полости матки, и в то же время оно ещё не достаточно большое для того, чтобы вызвать разрыв маточной трубы в случае трубной беременности.
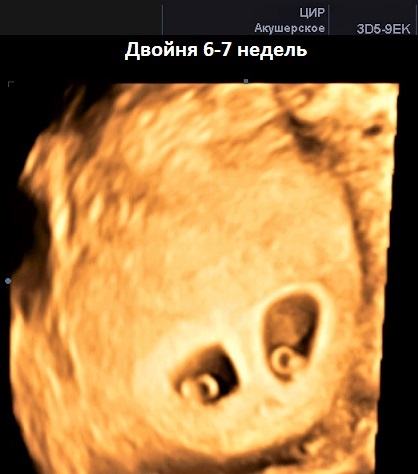
Если первое УЗИ на раннем сроке делается с целью убедиться, что беременность развивается, то лучше дождаться как минимум 6-7 акушерских недель беременности. УЗИ на раннем сроке так же поможет ответить на такой важный вопрос, как является ли данная беременность одноплодной или многоплодной, а так же отличить монохориальную беременность от дихориальной.
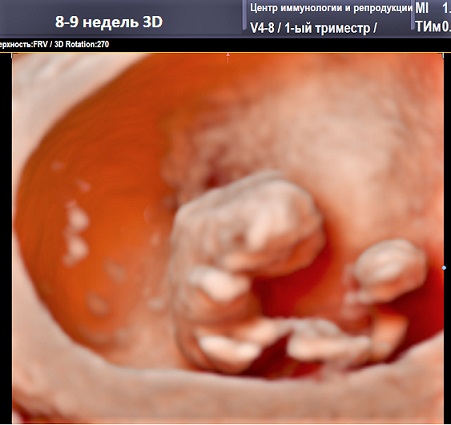
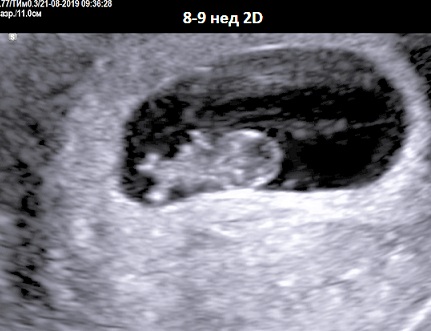
Ещё одним важным моментом, когда у нас в ЦИР рекомендуется проведение первого или повторного УЗИ в первом триместре беременности является акушерский срок 8-9 недель. Дело в том, что большинство остановок развития беременности приходится на период до этого срока. Нормально развивающуюся беременность в 8-9 недель хорошо видно и трансабдоминальным датчиком. На этом сроке эмбрион начинает совершать первые движения и уже может помахать ручкой или ножкой. Если на этом этапе всё нормально, то следующее УЗИ рекомендуется уже в 12-13 недель с целью проведения скрининга первого триместра беременности.
Почему результаты однократного УЗИ на ранних сроках могут быть недостаточными для точного диагноза и всегда ли покажет УЗИ беременность на раннем сроке
Результаты УЗИ сравниваются с тем, что ожидается увидеть на данном гестационном сроке беременности. Гестационный возраст рассчитывается по количеству недель с момента последней менструации, однако этот метод обычно предполагает 28-дневный цикл с овуляцией, происходящей на 14-й день. Многие женщины имеют более короткие или более длинные циклы и овуляция происходит позже или раньше. В результате, Ваш малыш может оказаться младше или старше ожидаемого срока и это может повлиять на то, что будет выявлено при ультразвуковом исследовании. Например, если у женщины 35-дневный менструальный цикл, она, скорее всего, овулирует примерно на 21-й день своего менструального цикла (овуляция обычно происходит за две недели до начала менструации). Если такая женщина забеременела и сделала УЗИ через шесть недель после даты ее последней менструации, то УЗИ покажет картину, характерную для 5 акушерских недель. Несмотря на то, что это нормально развивающаяся беременность, плодное яйцо будет маленьким для 6 акушерских недель, возможно, что даже эмбриона и желточного мешка не будет видно. Женщина и врач УЗИ чаще не знают, когда именно была овуляция, и полученные данные могут вызвать излишнюю обеспокоенность по поводу неразвивающейся беременности. Ещё сложнее бывает разобраться, когда овуляция произошла на две недели позже. Плодное яйцо может не визуализироваться в полости матки и возникает необходимость проводить дифференциальный диагноз с внематочной или биохимической беременностью.
Так же нередко женщина не помнит точно, когда у неё последний раз начались месячные и называет дату «наугад». Указав неправильный день, даже при типичном 28-дневном цикле, во время УЗИ можно увидеть совсем не то, что ожидалось.
Помните, что любая неопределенность в отношении точной даты овуляции может повлиять на то, что ультразвук покажет при исследовании до 11 недель беременности.
В связи с этим, иногда врач не может точно определить результат, основываясь только на одном раннем ультразвуковом исследовании беременности и рекомендует контроль УЗИ через 7-10 дней. Ожидание повторного ультразвука может быть эмоционально очень сложным, но оно бывает необходимо для того, чтобы избежать ошибочного диагноза, особенно если нет другой информации, помогающей врачу интерпретировать результаты ультразвука. Таким помощником в большинстве случаев выступает анализ крови на ХГЧ, но и его данные нужно интерпретировать в динамике.
В руководстве Американской Ассоциации Беременности (The American Pregnancy Association) указано, что если средний внутренний диаметр плодного яйца больше 16-18 мм и не содержит эмбриокомплекса, или если КТР эмбриона больше 5 мм и у него нет сердцебиения, то такую беременность следует расценивать, как неразвивающюся. В нашей стране приняты более осторожные рекомендации: СВД плодного яйца должен быть более 25 мм и КТР эмбриона более 7 мм.
Как результаты анализа крови на ХГЧ или другая информация могут помочь интерпретации ультразвуковой картины
В тех случаях, когда есть какие-либо вопросы относительно того, развивается ли данная беременность на основании ультразвукового сканирования, обычно врач назначит повторное УЗИ через несколько дней. Однако, наличие другой диагностической информации может помочь врачу интерпретировать результаты УЗИ, даже если есть только одно ультразвуковое исследование. Например, женщина сделала тест на беременность или сдала кровь на ХГЧ в день задержки месячных и он был отрицательным, а ещё через две недели задержки УЗИ показало 4-5 недель беременности. Значит, с большой вероятностью, беременность наступила не на 14-й день менструального цикла, а на 7-10 дней позже. И наоборот, если в день задержки месячных тест уже был положительным, а спустя две недели мы видим картину, характерную для 5 недель беременности, велика вероятность неразвивающейся беременности.
Очень важны данные анализа крови на ХГЧ в тех случаях, когда в полости матки не видно плодное яйцо. При уровне ХГЧ более 1000 мМЕ/мл плодное яйцо должно определяться в полости матки. Если это не так, то такая ситуация требует исключения внематочной беременности. Напротив, при низких цифрах ХГЧ, несмотря на то, что беременность есть, мы не рассчитываем увидеть её признаки с помощью УЗИ.
При нормально развивающейся беременности уровень ХГЧ увеличивается согласно определённым законам:
Нормальное время удвоения ХГЧ
Уровень ХГЧ Время удвоения
1200 мМЕ/мл 48-72 часа
1200 – 6000 мМЕ/мл 72-96 часов
Больше 6000 мМЕ/мл Более 96 часов
Поскольку уровень ХГЧ имеет большую вариабельность, его не используют для определения точного срока беременности.
Информация в этом пошаговом руководстве относится к ультразвуковым исследованиям, проводимым на ранних сроках беременности, особенно в начале первого триместра, в течение первых семи недель беременности. По мере прогрессирования беременности ультразвук становится все более точным и информативным методом оценки состояния и внутриутробного развития Вашего ребёнка.
Источник
Увидев на тесте желанные – или внезапные – «две полоски», многие из нас впадают в панику. Жизнь мгновенно разделяется на «до» и «после». Кто-то лихорадочно вспоминает три бокала шампанского, кто-то в фертильном цикле принимал антибиотики, кто-то не понимает, как это могло произойти, ведь «мы же были так аккуратны». Семнадцать позитивных тестов на беременность – вовсе не экзотическое исключение, а вполне обычная реакция женщины на открывшееся обстоятельство.
Самый первый анализ
Достоверно подтвердить или исключить беременность позволяет определение уровня гормона β-ХГЧ – хорионического гонадотропина. Уже через 6-10 дней после оплодотворения яйцеклетки β-ХГЧ может быть обнаружен в сыворотке крови или моче женщины.
Я отношусь к принципиальным противникам сверхраннего изучения β-ХГЧ. Как не каждое посаженное в землю зернышко дает росток, так и не каждая зигота (оплодотворенная яйцеклетка) становится эмбрионом и плодом. Разумно начинать делать такие тесты при небольшой задержке менструации, во всяком случае, после 28-30-го дня цикла.
Определение уровня общего β-ХГЧ в сыворотке крови существенно более информативно, чем мочевые тесты, но однократное исследование не принесет никакой информации. При хорошо и правильно прогрессирующей беременности ранних сроков уровень β-ХГЧ примерно удваивается каждые 48 часов. Такая динамика роста – хороший прогностический фактор. При этом:
- недостаточный прирост показателя – возможна внематочная или неразвивающаяся беременность;
- удвоение ХГЧ происходит очень высокими темпами – возможна многоплодная беременность или пузырный занос;
- снижение уровня ХГЧ – регрессирующая беременность;
- уровень ХГЧ не повышается и не снижается – неразвивающаяся беременность.
Когда уровень β-ХГЧ достигает 1200 мЕд/мл, темпы роста замедляются – на удвоение требуется примерно 72-96 часов. А после 9-11 недель концентрация β-ХГЧ естественным образом начинает снижаться.
Важно! Проводите исследование в одной и той же лаборатории, чтобы лечащему врачу не пришлось сравнивать несравнимое.
Когда нужно УЗИ?
Необходимость проведения УЗ-диагностики на сверхранних сроках беременности остается одним из дискуссионных вопросов современного акушерства. С одной стороны, визуализация плодного яйца в полости матки позволяет исключить возможность внематочной беременности (за исключением тех редких случаев, когда пациентке «повезло» иметь одно плодное яйцо в матке, а другое – в маточной трубе).
С другой стороны, ультразвуковое исследование в раннем эмбриональном периоде нельзя считать полностью безопасным. Эмбрион пока слишком мал, а скорость деления его клеток и вероятность «поломки» очень высока.
Хорошо известно, что ультразвук способен вызывать тепловые и нетепловые (механические) биоэффекты, поэтому для минимизации риска рекомендовано проводить исследование для 1-го триместра только в защищенном режиме – не выходя за рамки диапазона 3-4 мГц, продолжительность исследования должна быть минимально возможной, использование энергетического доплера нежелательно.
Именно поэтому, принимая решение о проведении УЗ-диагностики на ранних сроках, врач обязательно оценивает соотношение предполагаемого риска и ожидаемой пользы.
УЗИ делают обязательно даже на очень ранних сроках, если:
- появились кровянистые выделения или боли внизу живота;
- существуют серьезные сопутствующие заболевания (сахарный диабет, ревматические болезни, сердечно-сосудистые патологии и т. д.);
- в фертильном цикле или на ранних сроках беременности пациентка подверглась воздействию тератогенных факторов (ОРВИ или другие инфекции, прием лекарственных средств, облучение);
- беременность наступила на фоне внутриматочной контрацепции;
- есть подозрения на многоплодную беременность;
- беременность наступила благодаря вспомогательным репродуктивным технологиям (ЭКО);
- есть подозрения на пузырный занос;
- высокий риск развития аномалий плода, ранее рождались дети с пороками развития или хромосомными аномалиями;
- беременность у пациенток с миомой матки или образованиями в яичниках;
- есть подозрения на неразвивающуюся или внематочную беременность.
Не пропустить внематочную беременность
Внематочная беременность вполне может стать угрожающим жизни состоянием, особенно если прерывается по типу разрыва маточной трубы. Причем единственным симптомом начавшегося внутрибрюшного кровотечения может быть внезапная резкая слабость с потерей сознания. Насколько быстро придут на помощь прохожие? Когда приедет скорая? Как скоро будет поставлен диагноз и оказана помощь?
Читайте также:
Признаки беременности
Как правило, внематочная беременность прерывается на 4-6-й неделе задержки менструации при показателях β-ХГЧ не менее 2000 мЕд/мл. Именно поэтому важно визуализировать плодное яйцо в полости матки при уровне β-ХГЧ в диапазоне 1200-1500-2000 мЕд/мл, особенно при недостаточном приросте показателя.
При уровне β-ХГЧ более 1500-2000 МЕд/мл и отсутствии плодного яйца в полости матки показана экстренная госпитализация в гинекологический стационар.
β-ХГЧ и УЗИ – взаимодополняющие методы
Вдумчивое изучение β-ХГЧ по степени яркости тест-полоски – это очень хорошо и занимательно. Однако, как я уже писала выше, для получения существенной информации лучше все-таки сдать кровь.
Если уровень β-ХГЧ менее 5 мЕд/мл – скорее всего, вы не беременны. В диапазоне от 5 до 25 мЕд/мл – вы слишком нетерпеливы, надо подождать, потому что судьба этого человека еще не решена на самом «верху». При уровне β-ХГЧ более 25 мЕд/мл – вы точно беременны, но бежать на УЗИ еще слишком рано. Подождите хотя бы недельку и повторите исследование с интервалом 48 часов.
Если уровень β-ХГЧ более 2000 мЕд/мл, врач обязательно увидит плодное яйцо в полости матки, при условии, что оно туда «прикатилось», а не застряло в трубе. При уровне β-ХГЧ более 2500 мЕд/мл внутри плодного яйца уже можно рассмотреть некоторые структуры, например желточный мешок. Важно понимать, что желточный мешок – первый элемент, который нам удается обнаружить внутри плодного яйца. Если диаметр желточного мешка превышает 7 мм, беременность вряд ли будет развиваться – это плохой признак.
Через 6 недель от первого дня последней менструации на УЗИ можно увидеть эмбрион, уровень β-ХГЧ при этом обычно превышает 5000 мЕд/мл.
Через 11 дней после того, как при трансвагинальном УЗИ увидели плодное яйцо с желточным мешком, уверенно регистрируется сердцебиение эмбриона. Уровень при этом выше 17 000 мЕд/мл.
Однако в большинстве случаев нет никакого смысла как в постоянном мониторировании уровня ХГЧ, так и в бесконечном «узиканье» бедненького эмбриона. Задача акушера-гинеколога – найти оптимальный баланс исследований для каждой конкретной пациентки, при этом не пропустив внематочную или аномально развивающуюся беременность, зарегистрировать жизнеспособность эмбриона и, не затягивая, начать наблюдение за развитием беременности.
Оксана Богдашевская
Фото thinkstockphotos.com
Товары по теме: [product](тест-полоска)
Источник
