На каком сроке формируется мочевой пузырь у плода

Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Какие системы организма начинают работать по-новому?
После зачатия ребенка происходят глобальные физиологические изменения в организме женщины. Большие перемены наблюдаются в работе эндокринной системы. Подавляется выработка гормонов передней доли гипофиза, которые отвечают за формирование и развитие фолликула в яичнике. Формируется желтое тело – гормонопродуцирующая железа, выполняющая ключевую роль в сохранении беременности на ранних сроках.
Временная железа образуется в правом или левом яичнике после овуляции и продуцирует прогестерон. Функции прогестерона:
- предотвращает выход новых яйцеклеток и развитие менструального кровотечения;
- стимулирует рост эндометрия, подготавливает слизистую оболочку матки к закреплению плодного яйца,
- обеспечивает имплантацию зародыша и его дальнейшее нормальное развитие;
- способствует образованию слизистой пробки в шейке матки, которая необходима для защиты эмбриона от инфекций;
- снижает тонус мышечного слоя матки, предотвращая его сокращение и выкидыш.
У небеременных женщин желтое тело рассасывается за две недели до менструации. В период вынашивания ребенка оно существует до 10-12 недель гестации, после чего временная железа перестает существовать и ее функции выполняет плацента.
Функционирование желтого тела обеспечивает гормон ХГЧ, который начинает вырабатываться тканью хориона на 6-8 день после слияния мужской и женской гамет. ХГЧ усиливает синтез половых гормонов и кортикостероидов, производимых в коре надпочечников.
Важным гормоном в период вынашивания ребенка является пролактин, который вырабатывается гипофизом. Начиная с 8 недели беременности, выработка пролактина возрастает. Это необходимо для подготовки молочных желез к грудному вскармливанию, а также для нормального формирования легочной ткани эмбриона.
На начальных сроках беременности изменяется работа щитовидной железы. Орган увеличивается в размерах и начинает синтезировать больше гормонов, которые важны для развития эмбриона.
Иммунная система
В период вынашивания ребенка даже у абсолютно здоровой женщины снижаются защитные силы организма. Это связано с изменением гормонального фона и адаптацией организма к новым условиям.
Повышается вероятность острых воспалительных процессов и обострения хронических заболеваний. Могут обостряться патологии дыхательной, пищеварительной, мочеполовой системы. Часто ситуация осложняется тем, что многие медикаменты профилактического и лечебного действия при беременности противопоказаны.
Что может сделать беременная для укрепления иммунитета?
- Составить полезное меню. Свежие овощи и фрукты, кисломолочные продукты, рыба, орехи, зеленый чай – все это укрепляет иммунитет.
- Вести активный образ жизни и следить за массой тела. Избыточный вес и отсутствие активности снижают защитные силы организма.
- Избегать стрессов. Эмоциональные переживания угнетают работу иммунной системы.
Кроме этого, во время беременности важно вовремя лечить любые воспалительные процессы. Все системы организма взаимосвязаны. Например, обычная простуда может стать причиной острого пиелонефрита или другого серьезного заболевания.
Психоэмоциональные изменения
Практически все женщины во время беременности подвержены резким эмоциональным перепадам, ведь изменение гормонального фона влияет на работу центральной нервной системы. Психоэмоциональное состояние беременной часто ухудшается во время токсикоза. В связи с этим у беременной могут возникать:
- плаксивость;
- раздражительность;
- головокружение;
- сонливость.
Как правило, такие проявления характерны только для ранних сроков беременности. С эмоциональным напряжением в первом триместре помогут справиться полноценный сон, умеренные физические нагрузки, приятные дела и хобби.
Онлайн консультация Врача-гинеколога
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Развитие плода по неделям в первом триместре
Зачатие ребенка происходит в период овуляции, после оплодотворения яйцеклетки сперматозоидом. Как правило, овуляция совпадает с 10-16 днем менструального цикла.
Внутриутробное развитие человека делится на два этапа: эмбриональный и фетальный. Первый этап – период от момента оплодотворения яйцеклетки до десятой недели беременности.
Во время эмбрионального этапа происходят важные процессы: дробление и имплантация эмбриона в полость матки, образование нервной пластинки (зачатка центральной нервной системы) и ее замыкание в нервную трубку, формирование органов и плаценты.
Стоит различать эмбриональный и акушерский сроки беременности. Первый считается от момента зачатия, второй – от начала последней менструации. Как правило, разница между этими сроками составляет две недели.
Получается, что формирование и онтогенез эмбриона начинается только на третьей неделе беременности акушерского срока. Рассмотрим подробнее, как происходит развитие плода по неделям во время первого триместра.
3 неделя гестации
После проникновения сперматозоида в яйцеклетку образуется зигота – диплоидная клетка, обладающая набором хромосом, равноценно полученных от женской и мужской гамет. Продолжительность образования диплоидной клетки составляет 25-30 часов.
Начинается деления зиготы и ее продвижение к матке. В начале деления зигота распадается на 2-4 бластомера (клетки округлой формы, образующие зародыш). С каждым днем число бластомеров увеличивается.
На четвертый день после зачатия зигота состоит из 12-14 бластомеров. Плотность эмбриональных клеток растет, и они тесно связываются между собой. Зародыш попадает в полость матки.
Образуется бластоциста (ранняя стадия развития эмбриона), которая имплантируется в эндометрий матки. Во время имплантации у беременной могут возникать сокращения матки и появляться кровянистые выделения, которые нередко принимают за менструацию. Однако, в отличие от месячных, кровотечение при имплантации невыраженное и кратковременное.
4 неделя
Имплантация ускоряет процесс развития эмбриобласта (внутренних клеток эмбриона), в результате чего формируются внезародышевые органы:
- хорион – оболочка, которая выполняет выделительную, дыхательную и защитную функции. После имплантации эмбриона на его поверхности начинают появляться первые ворсинки хориона. В дальнейшем часть клеток хориона разрушает стенку матки и участвует в формировании плаценты;
- амнион – водная оболочка, которая обеспечивает плоду оптимальные условия развития и защищает его от механических воздействий. Жидкость амниона состоит из белков, сахаров, минеральных солей и других веществ;
- желточный мешок, который выполняет кроветворную функцию. Сначала его размеры превышают размеры эмбриона. После 12 недели гестации этот временный орган уменьшается в размерах и полностью исчезает.
Происходит формирование первичной кишки. Из ее отделов в дальнейшем будут развиваться органы пищеварительной системы. На четвертой неделе гестации происходит закладка печени и поджелудочной железы.
После имплантации эмбриона в полость матки на месте крепления зародыша образуются зачатки плаценты. Процесс ее формирования завершится к 16 неделе гестации. Плацента обеспечивает плод необходимым кислородом, питательными веществами, защищает от инфекций, выводит продукты метаболизма.
К концу четвертой недели гестации женщина замечает, что ожидаемая менструация не наступает. В этот период могут возникать перепады настроения, быстрая утомляемость, повышенная чувствительность молочных желез.
5 неделя
К пятой неделе появляется нервная трубка – основа спинного и головного мозга. Из выпуклости в центральной части плода формируется сердце. В этот же период начинает образовываться гемоглобин, поэтому возрастает скорость потребления зародышем железа.
Начинает формироваться пуповина, которая станет связующим звеном между эмбрионом и плацентой. По мере роста плода увеличивается в размерах и пуповина.
В этот период у женщины могут появиться первые признаки токсикоза: тошнота, рвота, непереносимость некоторых продуктов и запахов.
6 неделя
У зародыша начинает биться сердце, закладывается вилочковая железа, которая отвечает за иммунитет. Формируются:
- зачатки рук и ног;
- полушария головного мозга;
- глазные впадины и слуховые проходы;
- органы выделительной системы.
Активно растут сосуды, устанавливается циркуляция крови.
7 неделя
Развиваются нервные волокна, пищевод, желудок, глотка. У зародыша появляются подобия кистей рук, первичные половые клетки. Поджелудочная железа начинает вырабатывать инсулин. Дыхательная система представлена пока только трахеей.
У женщины могут усиливаться признаки токсикоза, поэтому важно соблюдать обильный питьевой режим.
8 неделя
Этот период характеризуется формированием у эмбриона черт лица, а также развитием нижних и верхних конечностей. В глазах образуется сетчатка, верхние конечности способны сгибаться в локтях, и нижние – в коленях.
Половые органы приобретают характерный вид, но этого еще недостаточно для определения пола будущего ребенка.
9 неделя
В сердце появляются левые и правые предсердия и желудочки. Развиваются крупные кровеносные сосуды, эндокринные железы. Плацента начинает вырабатывать гормоны. Пальцы на нижних и верхних конечностях полностью сформированы.
10 неделя
Если в генотипе зародыша есть ген, который инициирует развитие мужского организма, то на десятой неделе гестации происходит активное развитие яичек, и они начинают вырабатывать гормон тестостерон.
В это же время у плода развивается зрительный нерв, в почках начинает образовываться моча. Повышается прочность костной ткани. Между брюшной и грудной полостями формируется диафрагма.
11 неделя
С 11 недели начинается фетальный период внутриутробного развития. Самочувствие большинства беременных стабилизируется: исчезает симптоматика токсикоза, раздражительность, быстрая утомляемость.
У плода сформированы важнейшие органы, лицо, полушария головного мозга. Происходит развитие мышечной ткани. Плод начинает совершать движения, но женщина их пока не чувствует.
12 неделя
Образуются вкусовые рецепторы языка. Активно развивается мозжечок – отдел мозга, который отвечает за выполнение целенаправленных движений, их скорость и сохранение тонуса мышц. Появляются зачатки ногтей и зубов.
Вилочковая железа представляет собой полноценный орган, в котором происходит дифференцировка Т-лимфоцитов. Пропорции тела у плода еще неправильные: голова большая, руки длинные, а ноги короткие и согнутые в коленях.
Кишечник увеличивается и начинает складываться в петли. В крови появляются лейкоциты, которые защищают организм от внешних и внутренних патогенных агентов.
Продолжается формирование половых желез. К концу 12-13 недели беременности становится возможным определить пол плода.
Заключение
Итак, во время 1 триместра беременности в организме женщины и будущего ребенка происходят серьезные изменения. Однако течение беременности и нормальное развитие эмбриона во многом зависят от поведения женщины.
Для того, чтобы беременность протекала без осложнений, важно вовремя проходить необходимое обследование, правильно питаться, вести активный образ жизни и избегать стрессов.
Источник
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
Prune Belly – синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром “подрезанного живота” и синдром “сливового живота”, с-м Фрелиха (Frölich) и с-м Обринского.
Prune – это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение – чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.
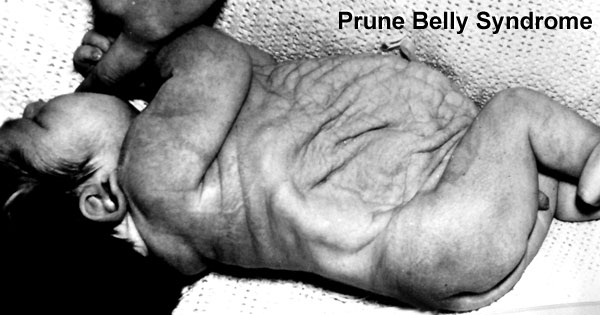
В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее.
Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
“Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.
2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте
3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)
4. На 28 неделе крипторхизм…
Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел.”
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников.
Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом.
Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас.
Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ :
«Учитывая, что «мегацистис» в 25-40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10-14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7-15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае – динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20-30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11-13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11-14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7-15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2-3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.”
Источники информации:
https://www.pediatricurologybook.com/prune_belly.html
https://www.lvrach.ru/2015/01/15436142/
До
Источник
