На 12 неделе не видно мочевой пузырь

Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Сегодня расскажу об одном пороке развития, который может проявить себя, а значит, может быть заподозрен уже на скрининге 1 триместра.
Prune Belly – синдром включающий в себя целый ряд аномалий развития, среди которых выделяют три основные:
- слабость, недоразвитие передней брюшной стенки
- двусторонний крипторхизм
- аномалии мочеполового тракта
В поисках информации об этом синдроме, каких только вариаций переводов и произношений мне не попалось! И на итальянский манер Прунэ Бэлли, и с французским акцентом Прюно Белли, создавая у меня впечатление, что это имя и фамилия некоего учёного. А также синдром “подрезанного живота” и синдром “сливового живота”, с-м Фрелиха (Frölich) и с-м Обринского.
Prune – это английское слово, которое переводится как слива, хотя в данном контексте имелось в виду другое значение – чернослив, ввиду характерного морщинистого вида передней брюшной стенки, belly переводится как живот.
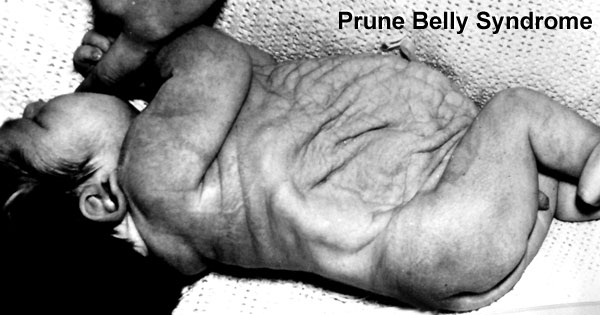
В русскоязычной литературе термин «черносливный живот» не используется, поэтому в дальнейшем буду использовать его английский вариант, думаю, так будет правильнее.
Впервые этот вид дефекта брюшной стенки описал Frölich в 1839г., а термин Prune Belly предложил Osler в 1901г.
Несмотря на то, что именно характерный вид животика ребёнка является отличительной чертой этой аномалии, по которому, обычно, и ставится диагноз новорожденному, лежащие в его основе аномалии мочеполового тракта являются самым важным фактором, определяющим общую выживаемость. Различают широкий спектр тяжести проявлений внутри синдрома. Некоторые дети, с тяжёлыми респираторными и почечными нарушениями погибают в неонатальном периоде, в то время как у других изменения умеренные и поддаются коррекции. Выраженная дисплазия почек, маловодие и, как следствие, гипоплазия лёгких в 20% случаев приводит к антенатальной гибели плода и в 30% к прогрессирующей почечной недостаточности в первые два года жизни ребёнка. Ассоциированные с Prune Belly аномалии мочеполового тракта включают в себя
- гидронефроз
- извилистые расширенные мочеточники
- различной степени дисплазия почек
- увеличенный мочевой пузырь
Кроме того, могут быть вовлечены и другие системы: сердечно-сосудистая, опорно-двигательная, респираторная, желудочно-кишечный тракт.
В 95% случаев встречается у мальчиков, но похожие изменения, включающие отсутствие мышц передней брюшной стенки в сочетании с аномалиями мочеполовой системы, описаны и у девочек.
В качестве иллюстрации, предлагаю историю, найденную мною в свободном доступе на одном из форумов:
“Девочки, кому интересно у меня родился такой ребенок с синдромом Пруне Белли. Начну свой рассказ с того, что ни я, ни мой муж ничем не болеем, беременность протекала хорошо, краску я не нюхала, не пью, не курю, причина данной ситуации так и не найдена, ни у нас, ни в Америке. Да нас конечно огорчила такая ситуация, и если бы мне на сроке 12 недель сообщили об этом, я наверное бы прервала беременность, сейчас же у меня прекрасный ребенок, у которого периодически портятся анализы мочи, это сильно сказывается на почках, ему в будущем требуется операция на брюшную стенку, по поводу крипторхизма, а также по поводу порока сердца, у него плоскостопие, раньше было косолапие, но с 2х недельного возраста мы его гипсовали по методу Пансети, ножки исправились, он ведет себя как обычный ребенок, также лезут зубы садится, встает, ходит, гулит, ну в общем прекрасный малыш, правда делает это все с опозданием на 3-4 месяца. Знаю ребенка с таким же диагнозом как у нас, ему сделали в Англии операцию собрал порядка 4х миллионов рублей и все у него вроде хорошо, тьфу,тьфу,тьфу.
1. У нас малыш на сроке примерно 18 недель начал писить (это мы думали что мочевой уменьшился от того, что он начал писить, но не тут то было, на брюшине образовалась дырочка от сильного давления поэтому мочевой пузырь пришел в норму) мы радовались безмерно прыгали и бегал… недолго.
2. На 20 неделе обнаружили проблемы с почками (двухсторонний гидронефроз), но тут же сказал, и что это лечится мол не переживайте
3. На 24 неделе обнаружили косолапие (сказали что все нормально исправят, мальчикам даже мол оно идет)
4. На 28 неделе крипторхизм…
Набор всех этих показателей и есть Синдром Пруне Белли, но никто из узистов этого не сказал. Так вот, находила информацию в интернете, что кому-то на 12 неделях уже сказали, что у ребенка синдром Пруне Белли, узист увидел тонкую стенку живота у ребенка, у нас никто не видел.”
Существует три основные эмбриологические теории возникновения этого синдрома:
Обструкция выходных отделов мочевого пузыря
Эта теория, предложенная ещё в 1903 году, была позднее обоснована путём воссоздания фенотипических изменений, характерных для Prune Belly, при обструкции мочеиспускательного канала плоду овцы на сроке 43-45 дней гестации. Согласно этой теории, все остальные изменения вторичны. Отсутствие оттока мочи из мочевого пузыря, приводит к значительному его увеличению, растяжению передней брюшной стенки, нарушению её кровоснабжения и атрофии, а также нарушает процесс опущения яичек в мошонку и приводит к формированию гидронефроза и расширению мочеточников.
Однако у людей, обструкция мочеиспускательного канала при этом синдроме встречается в 10-20% случаев. Часть учёных считает, что обструкция может быть проходящей, другие утверждают, что обструкция встречается в самых тяжёлых формах Prune Belly. Согласно эмбриологии плода человека, такие изменения должны проявиться на сроке 13-15 недель, так как к этому времени начинает закрываться урахус и значительно увеличивается продукция мочи плодом.
Не смотря на то, что эта теория достаточно убедительна, она не способна объяснить все изменения, ассоциированные с Prune Belly.
Теория мезодермальной задержки развития
Предполагается, что нарушения мочевыделительного тракта, могут быть объяснены аномальным развитием мезонефроса между 6-й и 10-й неделями. Изменения в развитии Вольфова протока приводят к гипоплазии простаты, замедлению развития простатической части уретры и клапан-подобной обструкции. Однако и эта теория не может включить в себя все аномалии, встречающиеся при данном синдроме.
Теория желточного мешка
Существует гипотеза о том, что при Prune Belly избыточный объём желточного мешка может приводить к аномалиям развития передней брюшной стенки, вследствие вовлечения большей части аллантоиса в формирование мочевого тракта.
Как же заподозрить синдром Prune Belly во время УЗИ?
Первое, что бросается в глаза – это мегацистис, т.е. значительное увеличение размеров мочевого пузыря, а также тонкая, растянутая и выпячивающаяся передняя брюшная стенка. В 10 -14 недель беременности диагноз мегацистис ставится при продольном размере мочевого пузыря, превышающем условный норматив 7 мм. При размерах 8-12мм, в большинстве случаев происходит самостоятельная нормализация, но требуется динамическое наблюдение раз в 2 недели. Это, по-видимому, происходит из-за того, что формирование гладкомышечной мускулатуры и иннервации мочевого пузыря не заканчивается к 13-й неделе гестации и продолжается в последующие дни, что дает основание для саморазрешения проблемы в последующие недели внутриутробного развития плода. Увеличение размеров мочевого пузыря, расширение мочеточников и пиелоэктазия могут встречаться при синдроме мегацистис-мегауретер и при заднем уретральном клапане, но при этих состояниях количество околоплодных вод обычно остаётся нормальным, и нет такого истончения и выбухания передней брюшной стенки. Прогрессирование мегацистиса и маловодие – прогностически неблагоприятные признаки, говорящие об обструкции выходных отделов мочевого пузыря.
Однозначно поставить диагноз синдром Prune Belly в 11-13 недель не представляется возможным, он может быть лишь заподозрен, а основным диагнозом будет Мегацистис, который, как я уже говорил, может быть при различных состояниях.
Что же делать?
Это Ваш ребёнок и выбор, как всегда, приходится делать именно Вам. Но иногда, очень важно, чтобы кто-то снял, принял на себя это бремя ответственности, бремя выбора, который вы должны сделать со своей, да и не только своей жизнью. Очень важно почувствовать, что только лучшее из решений будет принято здесь и сейчас.
Вот рекомендации, опубликованные в статье «Пренатальное консультирование детским урологом и тактика принятия решений при диагностике синдрома «мегацистис» в первом триместре гестации» https://www.lvrach.ru/2015/01/15436142/ :
«Учитывая, что «мегацистис» в 25-40% сочетается с хромосомной патологией, существенную роль для принятия решения о пролонгировании или прерывании беременности играют результаты генетических исследований. Большинство авторов сходятся во мнении, что клапаны задней уретры, а также prune-belle синдром не являются генетически наследуемой патологией, однако это не исключает возможность хромосомных поломок. A. W. Liao констатирует в 25% случаев наличие трисомии по 13-й и 18-й хромосоме при увеличении размеров мочевого пузыря от 7 до 15 мм у плодов 10-14 недель гестации.
Проведенный анализ диагностических мероприятий и исходов течения беременностей позволил разработать диагностический алгоритм, который предполагает обязательное кариотипирование плодного материала при наличии размеров пузыря в пределах 7-15 мм. При подтверждении нарушения кариотипа целесообразно прерывание беременности, в противном случае – динамическое наблюдение до появления убедительных маркеров прогноза диагностируемого состояния.
Значительное исходное увеличение пузыря ≥ 20-30 мм однозначно свидетельствует о выраженной обструкции нижних мочевых путей и не требует динамического наблюдения, целесообразно прерывание беременности.
Наличие расширения верхних мочевых путей не всегда дополняет синдром «мегацистис» в ранние сроки гестации (11-13 недель) и наиболее отчетливо определяется во втором и третьем триместрах гестации. Однако во всех случаях его наличие является фактором, отягощающим прогноз.
Таким образом, подводя итоги анализа литературных данных и результатов собственных наблюдений, очевидны несколько выводов:
- Комплекс мероприятий, входящих в ранний пренатальный скрининг 11-14 недель гестации (молекулярно-генетические и ультразвуковые маркеры ВПР и ХА), не позволяет определить вероятность наличия у плода ВПР мочевыделительной системы. Выделение группы риска плодов, угрожаемых по наличию врожденный патологии МВС, происходит на основании диагностики увеличенного продольного размера мочевого пузыря ≥ 7 мм, что трактуют как синдром мегацистис плода, и требует проведения тщательных диагностических мероприятий, позволяющих прогнозировать исход.
- Синдром «мегацистис плода» рассматривается как проявление выраженных нарушений уродинамики нижних мочевых путей анатомического или функционального генеза, лежащих в основе развития обструктивных нарушений верхних мочевых путей и диспластичного развития почечной паренхимы, включая ее кистозную дисплазию, что предопределяет декомпенсацию почечных функций и неблагоприятный исход.
- Комплекс диагностических процедур, уточняющих прогноз при выделении группы плодов с синдромом мегацистис, включает проведение кариотипирования плодного материала (ворсин хориона) при отсутствии расширения верхних мочевых путей и размерах пузыря ≤ 20 мм и прерывание беременности в случаях выявленной хромосомной патологии.
- Наличие увеличения мочевого пузыря ≥ 20 мм изолированно или при наличии расширений верхних мочевых путей является показанием для прерывания беременности.
- Пролонгирование беременности рекомендовано во всех случаях умеренного расширения пузыря в пределах 7-15 мм при отсутствии расширения верхних мочевых путей, положительной динамики наблюдения в течения 2-3 недель, восстановления размеров мочевого пузыря.
- Проведение диагностических мероприятий и выбор тактических решений должны проводиться при участии детского уролога, включая анте- и постнатальный этап динамического наблюдения и необходимого лечения.”
Источники информации:
https://www.pediatricurologybook.com/prune_belly.html
https://www.lvrach.ru/2015/01/15436142/
До
Источник
Мы продолжаем рассказывать о том, как чувствуют себя мама и малыш на разных сроках беременности. На вопросы журналиста ФАН отвечает наш постоянный эксперт, кандидат медицинских наук, врач – акушер-гинеколог, гинеколог-эндокринолог Мария Прохорова.
Пришла пора 12 недели беременности, которая завершает собой трудный и волнительный первый триместр. Позади наибольшая уязвимость эмбриона к внешним условиям среды, все связанные с этим страхи и тревоги позади, токсикоз потихоньку отступает, а впереди будущую маму ждет приятное и спокойное состояние, которое длится примерно с 12 по 24 неделю и называется «золотым» периодом беременности.
Интересное положение для окружающих пока остается тайной, а едва заметно подросший животик все еще легко скрыть под более просторной одеждой. Для первых шевелений пока что, конечно же, рано, но гормональная буря немного успокоилась, женщина уже привыкла к своему новому состоянию и с каждым днем готовиться к ответственной роли будущей мамы.
Малыш на этом сроке еще слишком мал, чтобы хоть сколько-то заметно проявить себя внутри живота, и женщине не терпится увидеть, как выглядит ребенок хотя бы на фото с аппарата УЗИ. Что ж, скоро такая возможность ей будет предоставлена, ведь 12 акушерская неделя беременности – оптимальный срок для проведения важнейшего первого скрининга.
Расскажем, что интересного происходит с малышом и мамой в этот период, какие обследования необходимо пройти, чтобы убедиться, что все идет как надо.
pixabay.com  / raman bhardwaj
Развитие плода на 12 неделе беременности
За прошедшие три месяца малыш значительно подрос – его вес теперь составляет примерно 17-18 г, а в длину он вытянулся до 6-8 см. По размерам плод на данном этапе напоминает средний лимон. Мария Прохорова рассказывает, что кроха все больше становится похож на человечка, но все еще имеет непропорционально большую голову по сравнению с остальным туловищем.
Все основные органы и ткани уже сформированы, и теперь происходит их постепенное развитие и совершенствование. Некоторые системы даже способны вполне полноценно функционировать. Перечислим наиболее значимые изменения, происходящие на данном сроке.
- На крохотном тельце появляются первые волосики.
- Пальчики на ручках и ножках больше не соединены перепонками.
- Вовсю формируются ногтевые пластины.
- Сердцебиение отчетливо прослушивается.
- Потихоньку формируется желудочно-кишечный тракт, начинает вырабатываться желчь.
- Мышцы гортани совершенствуют процесс глотания, и плод уже способен заглотить небольшое количество околоплодных вод, их выведение происходит через мочеполовую систему.
- Постепенно развивается эндокринная система.
- Созревает вилочковая железа – один из основных компонентов иммунной защиты, данная железа продуцирует лимфоциты и стимулирует выработку антител.
- Скелет все еще представлен мягкой хрящевой тканью, но уже находится на стадии окостенения.
- Что касается нервной системы, то она медленно, но верно становится все более совершенной. Пока что на рефлекторном уровне присутствуют первые проявления мимики: малыш умеет зажмуриваться, открывать и закрывать рот. Он непроизвольно шевелит ручками и ножками. Происходит движение грудной клетки, которое имитирует полноценный дыхательный цикл. Развивается сосательный рефлекс.
- Все явственнее прослеживаются будущие черты лица младенца.
- Продолжает свое формирование плацента – временный орган, образованный из хориона и выполняющий в первую очередь функцию защиты плода от любого неблагоприятного воздействия извне. Окончательно процесс созревания плаценты завершается на сроке 14-16 недель. Некоторым будущим мамам по результатам ультразвукового исследования ставят диагноз «предлежание хориона». Мария Прохорова объясняет, что данное явление не представляет собой абсолютно никакой опасности и по мере роста матки плацента вместе с ней будет постепенно подниматься.
Федеральное агентство новостей  / 
Как чувствует себя мама на 12 неделе беременности
Итак, самый непредсказуемый и рискованный для зарождающейся жизни период пройден, малыш достаточно прочно закрепился и продолжает свое активное развитие. Самое главное для него сейчас – спокойствие и хорошее самочувствие мамы. Какие же важные изменения происходят в организме беременной и как она себя чувствует к концу первого триместра?
К этому времени женщина привыкает к своему новому состоянию, ее чуть меньше тревожит токсикоз, а постоянные дискомфорт и слабость постепенно проходят. Не стоит переживать, если утренняя тошнота по-прежнему сохраняется, полностью неприятный симптом уйдет несколько позже – к 14-16 неделе, когда уже полностью будет сформирована плацента.
pixabay.com  / Philip Walker
Мария Прохорова предупреждает о возможных небольших изменениях в работе кишечника.
«Сейчас и в дальнейшем очень важно, чтобы у женщины был более регулярный стул, и за этим нужно следить», – комментирует акушер-гинеколог.
Наладить работу желудочно-кишечного тракта поможет правильное питание, употребление в пищу большого количества зеленых овощей, соблюдение питьевого режима и умеренные физические нагрузки.
Матка продолжает увеличиваться в размерах, она давно вышла за пределы лона и постепенно поднимается в брюшную полость. За счет этого она оказывает чуть меньше давления на мочевой пузырь, и частота позывов к мочеиспусканию уменьшается, зато может давить на кишечник, доставляя некоторый дискомфорт.
Как правило, к этому времени женщине из-за растущего животика может стать тесно в любимых брюках или узких джинсах. Уже на этом сроке беременной рекомендовано носить более комфортную одежду. То же самое относится и к нижнему белью. Бюстгальтер должен быть удобным и мягким, чтобы не нарушать процесс кровообращения в увеличивающейся молочной железе.
Возможно появление изменений на коже в виде пигментных пятен, которые порой сопровождают беременность и сильно пугают будущих мам.
«Это связано с активным действием гормонов, – успокаивает Мария Прохорова. – Такие нюансы, как правило, проходят либо сразу после родов, либо в течение ближайшего времени».
Есть и приятные новости – в этот период многие женщины отмечают, что волосы стали более пышными, объемными и блестящими, а состояние ногтей заметно улучшилось.
После 12 недели беременную перестают мучить эмоциональные качели. Гормональный фон более-менее нормализуется, и настроение становится более стабильным. Впрочем, близким людям не стоит забывать, что женщина по-прежнему находится под влиянием гормонов, поэтому эмоциональные всплески – явление нормальное. К этому нужно отнестись с пониманием и немного потерпеть. Сейчас будущая мама как никогда нуждается в поддержке и любви со стороны родных.
На этом сроке уже возможна незначительная прибавка в весе, однако доктор предупреждает, что она не должна превышать 2,5 кг и рекомендует стараться не набирать более 300 г в неделю. Есть женщины, которые к этому моменту не прибавляют совсем, это тоже вариант нормы.
Выделения должны быть слизистыми и прозрачными, могут стать чуть более обильными, чем раньше. Это нормально. А вот боли внизу живота в идеале не должны беспокоить женщину.
«Возможны слабые потягивающие боли, – поясняет Мария Прохорова. – Порой они могут быть связаны с запорами, но тем не менее лучше все же при появлении любых болевых ощущений своевременно обращаться к врачу».
Какие обследования необходимо пройти на сроке 12 недель
Несмотря на то, что самое опасное для плода время уже позади, риски замершей беременности существуют на любом сроке, поэтому будущая мама обязательно должна встать на учет в женскую консультацию, если до сих пор еще этого не сделала, регулярно наблюдаться и проходить все назначенные врачом обследования.
Мария Прохорова предупреждает, что самостоятельно определить состояние ребенка не представляется возможным, поскольку шевелений плода женщина пока не ощущает, а параметры сердцебиения невозможно определить в домашних условиях даже с помощью специальных датчиков.
«Может быть небольшое ухудшение самочувствия, – объясняет наш эксперт. – Но это не является прямым признаком замершей беременности, поэтому женщины проходят скрининговое обследование на данном этапе, а при любом недомогании следует обращаться к врачу».
pixabay.com  / No-longer-here
Поэтому будущим мамам рекомендуется встать на учет по беременности как можно раньше. Кстати, за постановку на учет до 12 недель даже полагается некоторое пособие от государства. Выплата небольшая, но все же.
Важно! На сроке 12-13 недель проводится первый пренатальный скрининг, который позволяет выявить возможные пороки развития плода на раннем этапе, если таковые имеются.
В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови. Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие.
Многим родителям не терпится поскорее узнать пол будущего ребенка. Мария Прохорова поясняет, что на 12 неделе можно лишь предположить, появится на свет мальчик или девочка, но достоверно определить пол можно только по анализу крови. Или придется подождать следующего планового УЗИ, которое делается на сроке 20-22 недель.
В день проведения ультразвукового обследования пациентка параллельно сдает кровь, которая отправляется в лабораторию, где специальная программа рассчитывает генетические риски у плода.
Иногда случается так, что приходят плохие результаты. В таком случае Мария Прохорова призывает в первую очередь не паниковать, поскольку на параметры скрининга влияет много факторов, в том числе, например, расчет возраста. Если будущие родители старше 35 лет, то в программе автоматически закладывается возрастной параметр и результаты будут чуть хуже, чем у более молодых пациенток. В любом случае решение всегда остается за женщиной, и доктор не имеет права склонять ее в ту или иную сторону. Он может только успокоить, поддержать и проинформировать о возможных вариантах развития событий.
Если женщина еще не успела обследоваться при постановке на учет, то первый скрининг можно совместить с классическим обследованием и сдать общий анализ крови и мочи. Кроме того, сейчас самое время посетить узких специалистов. В обязательном списке:
- терапевт;
- стоматолог;
- отоларинголог;
- офтальмолог;
- другие врачи – при наличии показаний.
Рекомендации акушера-гинеколога на 12 неделе беременности
Традиционно завершаем статью рекомендациями Марии Прохоровой о том, что можно и чего нельзя на данном сроке.
pixabay.com  / Jerzy Górecki
Простуда. Разумеется, желательно не болеть вовсе, поэтому, несмотря на то, что формирующаяся плацента уже частично взяла на себя функцию по защите малыша, женщине желательно поберечь себя и по возможности отказаться от посещения мест большого скопления людей. Если же неприятность все же случилась и у будущей мамы появились классические симптомы ОРВИ, такие как кашель, насморк, температура, першение в горле, ей следует не заниматься самолечением, а сразу же обратиться к врачу. Крайне желательно избегать приема антибиотиков на всем периоде беременности!
Лечение зубов. Зубы лечить можно, разумеется, заранее предупредив стоматолога о своем положении. Специалисты четко знают, какой тип анестезии возможно применять для беременных женщин. Более того, санировать ротовую полость необходимо, поскольку любые патологии в ней являются потенциальным источником инфекции.
Изжога. Это неприятное явление беспокоит многих будущих мам на протяжении всей беременности. Среди основных мер профилактики можно выделить следующие:
- стараться есть небольшими порциями в своем обычном режиме;
- избегать острого, жареного и мучного;
- пища не должна быть обжигающе горячей;
- принимать горизонтальное положение желательно не раньше чем через 1,5-2 часа после еды, чтобы пища успела как следует усвоиться;
- категорически запрещены такие народные методы избавления от изжоги, как разведенные в воде сода или уксус! А вот, например, пожевать жвачку не возбраняется, если этот прием помогает облегчить состояние.
Физические нагрузки. Чрезвычайно важны для беременной. Главное правило – они должны быть безопасны и не доставлять дискомфорт. Силовые тренировки, поднятие тяжестей, бег и велосипед лучше отложить на потом. Будущей маме подойдет все, что физиологично: простая ходьба в нормальном темпе, плавание, мягкие расслабляющие практики типа пилатеса и йоги, специально разработанные программы по аквааэробике. Движение – это жизнь, но усердствовать и перенапрягаться в этот деликатный период все же не стоит.
Питание. Здесь вряд ли можно сказать что-то новое. Основные принципы остаются неизменными на протяжении всей беременности. Женщина должна питаться регулярно, сбалансированно и не допускать переедания. Намеренно увеличивать порции не нужно – малыш и так получит все необходимое. Ешьте в то время, в которое привыкли, не пропуская привычных приемов пищи, но и не добавляя новые. Такой подход обеспечит нормальный физиологичный набор веса. В основе рациона должны быть овощи и белок. Под запретом сладкое, фастфуд, переработанное мясо. Если хочется полакомиться чем-то вкусненьким, лучшее решение – горсть свежих ягод.
Источник
