Мышечная стенка мочевого пузыря содержит мышечные волокна

Admin2 | 11.04.2016
Мочевой пузырь, vesica urinaria – полый мышечный
орган плоско-округлой формы, размеры которого меняются в зависимости от
наполнения его мочой. Наполненный мочевой пузырь имеет грушевидную форму. и
сужается вниз. В опорожненном виде он имеет блюдцеобразную форму; вместимость
его в среднем 750 см3.
В мочевом пузыре выделяют несколько отделов, переходящих один в другой:
тело пузыря, corpus vesicae, его верхушку, apex vesicae,
срединную пупочную связку, ligamentum umbilicale num,
соединяющую мочевой пузырь с пупком; связка эта представляет заросший
мочевой проток, urachus.
Дно мочевого пузыря практически неподвижно и направлено у мужчин
в сторону прямой кишки, а у женщин – в сторону влагалища.
Передненижняя вытянутая часть пузыря составляет его шейку, cervix
vesicae, в этой части находится внутреннее отверстие
мочеиспускательного канала, ostium urethrae internum.
В теле мочевого пузыря различают переднюю, заднюю и боковые стенки;
передняя стенка соответствует участку пузыря между верхушкой и шейкой; она
обращена к лобковому симфизу, а при наполненном пузыре располагается
позади передних брюшных мышц – пирамидальных и прямых живота; задняя
стенка, обращенная кверху в брюшную полость, составляет отдел, покрытый
брюшиной.
Стенка мочевого пузыря образовано гладкой мышечной тканью, полость которой
выстлана слизистой оболочкой, сверху же он частично покрыт соединительнотканной
оболочкой, частично – серозной, брюшинной. Мышечная оболочка, tunica
muscularis, довольно толстая и состоит из переходящих друг в друга трех слоев:
наружного, среднего и внутреннего. Наружный продольный слой, stratum
externum, начинается с каждой стороны лобкового сращения от
нижней ветви лобковой кости лобково-пузырной мышцей, m.. pubovesicalis:
она, в свою очередь, назад к шейке пузыря и по нижней, а затем
задней поверхности достигает верхушки пузыря; проходя по задней стенке пузыря.
У мужчин она переходит в парную прямокишечно-пузырную мышцу, m.. recto
vesicalis, у женщин же за ней располагается прямокишечно-маточная
мышца, m.. rectouterinus.
Под наружным слоем расположен наиболее мощный мышечный слой мочевого пузыря,
средний слой, который является основным в структуре мышечных стенок.
В области шейки мочевого пузыря он формирует так называемый мышечный жом
мочевого пузыря. Внутренний слой развит слабее всех и состоит из пучков мышц продольного,
частично косого, направления и развит лишь в области дна мочевого
пузыря. В результате наличия косо идущих мышечных пучков между слоями границы
между ними выражены достаточно слабо. Кроме того, неравномерность развития
мышечных слоев обусловлена тем, что при сильном растяжении пузыря некоторые
участки его стенки истончаются.
Слизистая оболочка, tunica mucosa, образована клетками многослойного
переходного эпителия. Она имеет подслизистую основу, tela submucosa,
богатую волокнистой соединительной тканью, складки которой повторяют контур
мышечного слоя.
В переднем отделе дна мочевого пузыря существует три отверстия: два –
устья мочеточников, мочеточниковые отверстия, ostia ureterwn,
и одно – внутреннее отверстие мочеиспускательного канала. Они
находятся по углам мочепузырного треугольника, trigonum vesicae,
который представляет собой наиболее фиксированный участок пузыря. Правый
и левый верхние углы треугольника образованы мочеточниковыми отверстиями,
соединенными межмочеточниковой складкой, plica interureterica:
она, в свою очередь, образована пучками мышц от обоих мочеточников.
У вершины треугольника, расположенной спереди и внизу, находится
полулунной формы внутреннее отверстие мочеиспускательного канала, ostium
urelhrae internum.
В задней части, рядом с устьем мочеиспускательного канала слизистая оболочка
формирует выпячивание, язычок пузыря, uvula vesicae, который
переходит в гребень мочеиспускательного канала, crista urethralis.
Верхнезадняя и отчасти боковые поверхности мочевого пузыря покрыты
брюшиной, на границе с которой образуется поперечная пузырная складка, plica
vesicalis transversa. В своей задней части на уровне впадения
мочеточников брюшина переходит с пузыря на прямую кишку, а у
женщин – на матку.
Передней поверхностью мочевой пузырь соприкасается с лобковым симфизом и
верхними ветвями лобковых костей. Он отделен от них листком предпузырной
фасции, однако при наполнении мочой пузырь выходит из-за лобкового симфиза
кверху, располагаясь позади прямых мышц живота.
У мужчин дно пузыря соприкасается с семенными пузырьками, семявыносящими
протоками и отчасти простатой и передней стенкой ампулы прямой кишки.
У женщин ко дну пузыря плотно примыкают шейка матки и передняя стенка
влагалища. Шейка мочевого пузыря примыкает у мужчин к заднему участку
простаты, у женщин – к мочеполовой диафрагме.
Источник
Мышечные ткани – это ткани, для которых способность к сокращению является главным свойством. Мышечные ткани составляют активную часть опорно-двигательного аппарата (пассивной частью являются кости, соединения костей).
Общими свойствами всех мышечных тканей является сократимость и возбудимость. К данной группе тканей относятся гладкая, поперечнополосатая скелетная и поперечнополосатая сердечная мышечные ткани. Клетки мышечной ткани имеют хорошо развитый цитоскелет, содержат много митохондрий.
Гладкая (висцеральная) мускулатура
Эта мышечная ткань встречается в стенках внутренних органах (бронхи, кишечник, желудок, мочевой пузырь), в стенках сосудов, протоках желез. Эволюционно является наиболее древним видом мускулатуры.
Состоит из веретенообразных миоцитов – коротких одноядерных клеток. Между клетками имеются межклеточные контакты – нексусы (лат. nexus – связь). Благодаря нексусам возбуждение, возникшее в одной клетке, волнообразно распространяется на все остальные клетки.
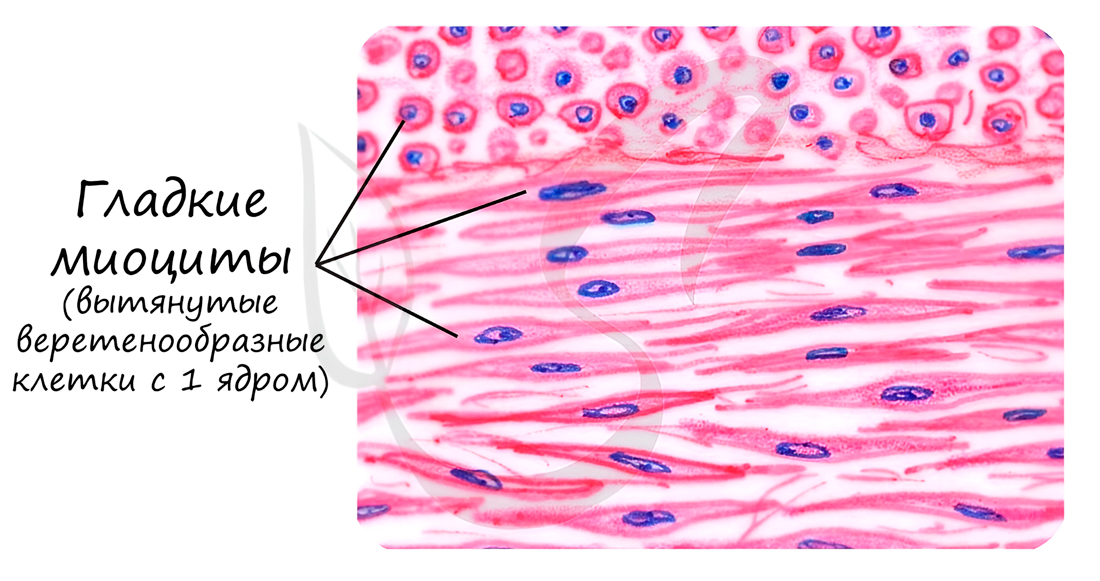
Гладкая мышечная ткань отличается своей способностью к длительному тоническому напряжению, что очень важно для работы внутренних органов (к примеру мочевого пузыря), сокращается медленно, практически не утомляется. Скелетная мышечная ткань, которую мы изучим чуть позже, такой способностью не обладает – сокращается и утомляется быстро.
Осуществляется сокращение с помощью клеточных органоидов – миофиламентов, которые расположены в клетке хаотично и не имеют такой упорядоченной структуры, как миофибриллы в скелетной мускулатуре (все познается в сравнении, уже скоро мы их тоже изучим).
Особо заметим, что в гладкой мышечной ткани миофиламенты собираются в миофибриллы только во время сокращения. У таких временных миофибрилл не может быть регулярной организации, а значит ни у таких миофибрилл, ни у гладких миоцитов не может быть поперечной исчерченности.
Гладкая мышечная ткань сокращается непроизвольно (неподвластна воле человека). Работа гладких мышц обеспечивается вегетативной (автономной) нервной системой. К примеру невозможно по желанию сузить или расширить бронхи, кровеносные сосуды, зрачок.
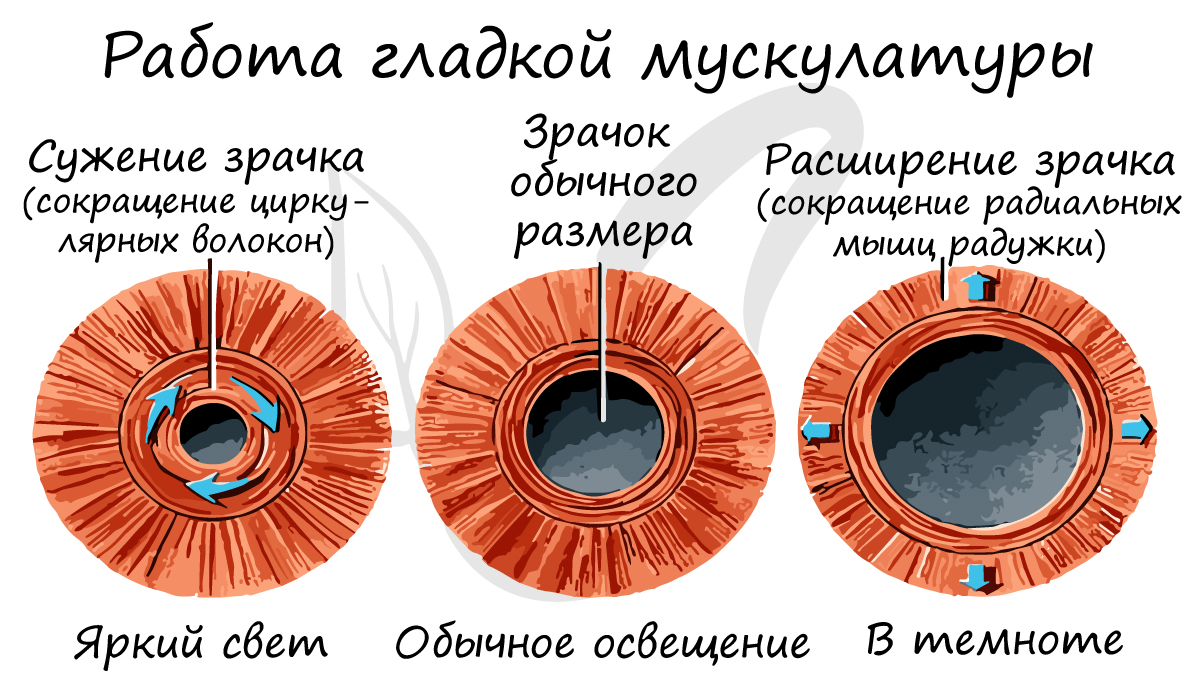
Гладкая мышечная ткань называется неисчерченной, так как не обладает поперечной исчерченностью, характерной для поперечнополосатых скелетной и сердечной мышечных тканей.
Скелетная (поперечнополосатая) мышечная ткань
Скелетная мышечная ткань образует диафрагму (дыхательную мышцу), мускулатуру туловища, конечностей, головы, голосовых связок.
В отличие от гладкой мускулатуры, скелетная образована не отдельными одноядерными клетками, а длинными многоядерными волокнами, имеющими до 100 и более ядер – миосимпластами. Миосимпласт (греч. sim – вместе + plast – образованный) представляет совокупность слившихся клеток, имеет длину от нескольких миллиметров до нескольких сантиметров (соответствует длине мышцы).
Внутри миосимпласта находится саркоплазма, снаружи миосимпласт покрыт сарколеммой. Сократительные элементы – миофибриллы (лат. fibra – волоконце) – длинные тяжеобразные органеллы в миосимпласте (около 1400).
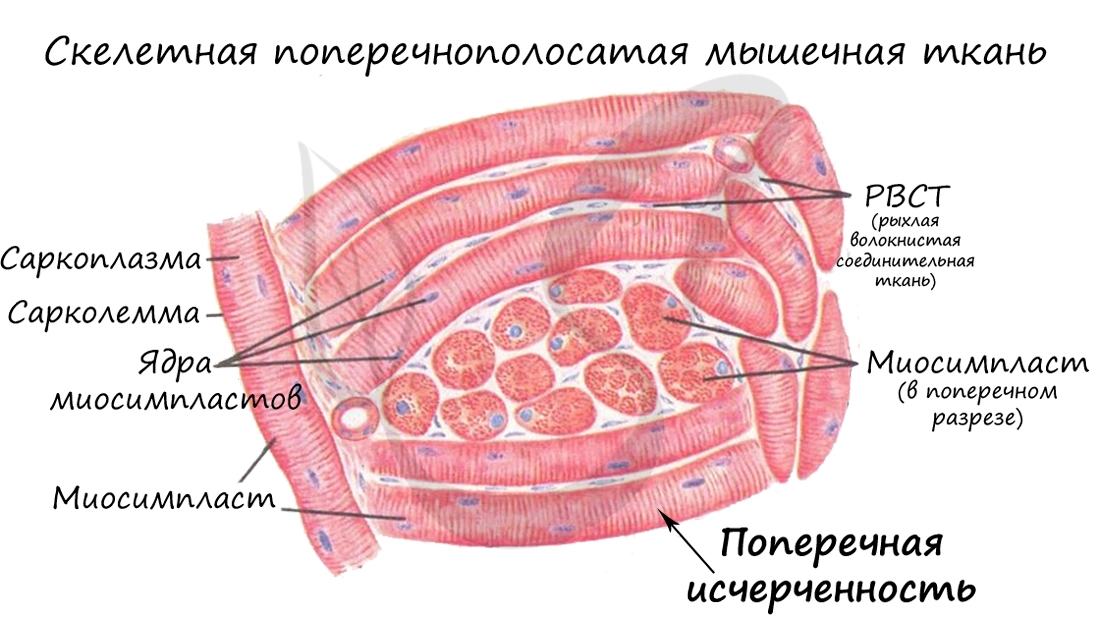
Характерная черта данной ткани – поперечная исчерченность, выражающаяся в равномерном чередовании светлых и темных полос на мышечном волокне. Это происходит потому, что границы саркомеров в соседних миофибриллах совпадают, вследствие чего все волокно приобретает поперечную исчерченность. Теперь самое время изучить микроскопическую основу мышцы – саркомер.
Саркомер (от греч. sarco – мясо (мышца) + mere – маленький)
Саркомер – элементарная сократительная единица поперечнополосатых мышц, структурная единица миофибриллы. В состав саркомера (и миофибриллы в целом) входят миофиламенты (лат. filamentum – нить) двух типов, которые обеспечивают сократимость мышечной ткани.
Саркомер состоит из актиновых (тонких) и миозиновых (толстых) филаментов, которые образованы главным образом белками актином и миозином. Сокращение происходит за счет взаимного перемещения миофиламентов: они тянутся навстречу друг другу, саркомер укорачивается (и мышца в целом).
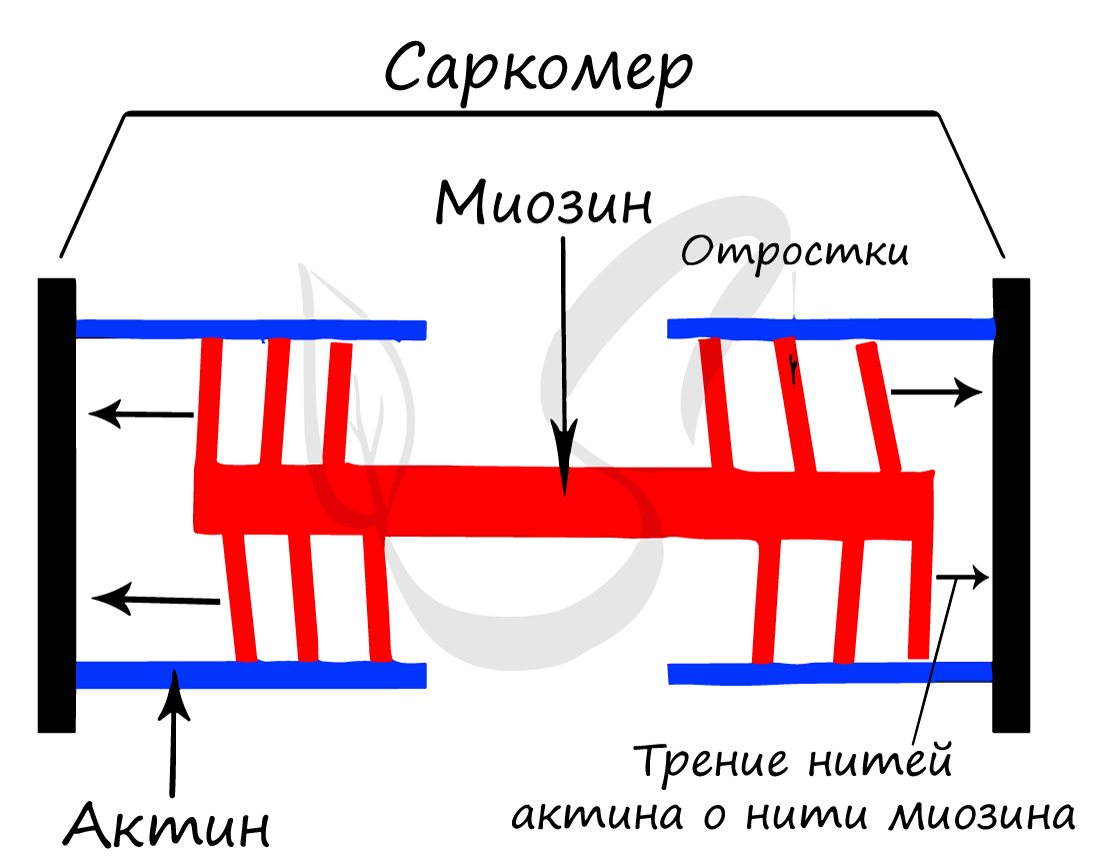
Источником энергии для сокращения служат молекулы АТФ. К тому же невозможно представить сокращение мышц без участия ионов кальция: именно они связываются с тропонином, что приводит к изменению конформации тропомиозина (тропонин и тропомиозин – регуляторные белки между нитями актина), за счет чего становится возможно соединение актина и миозина. При сокращении мышц выделяется тепло (сократительный термогенез).
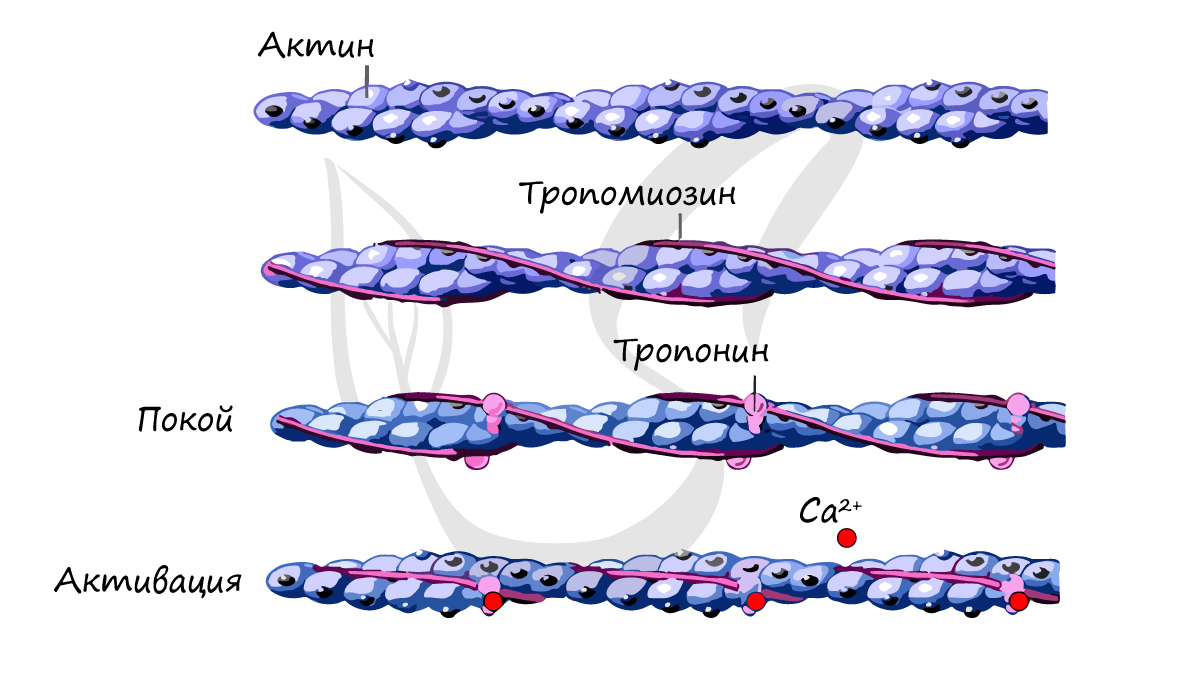
Замечу, что трупное окоченение (лат. rigor mortis) – посмертное затвердевание мышц – связано именно с ионами кальция, которые устремляются в область низкой концентрации (в саркоплазму миосимпласта), способствуя связыванию актина и миозина.
После смерти в мышце перестает синтезироваться АТФ, ее уровень быстро снижается. Как следствие этого перестает функционировать Ca-АТФаза – насос, выкачивающий ионы Ca из саркоплазмы в саркоплазматический ретикулум (мембранная органелла мышечных клеток (сходная с ЭПС), в которой запасаются ионы Ca).
В саркоплазме повышается концентрация ионов Ca – замыкаются мостики между актином и миозином, однако разомкнуться они уже не могут, в связи с чем наблюдается стойкая мышечная контрактура (лат. contractura – стягивание, сужение): конечности очень сложно разогнуть или согнуть.
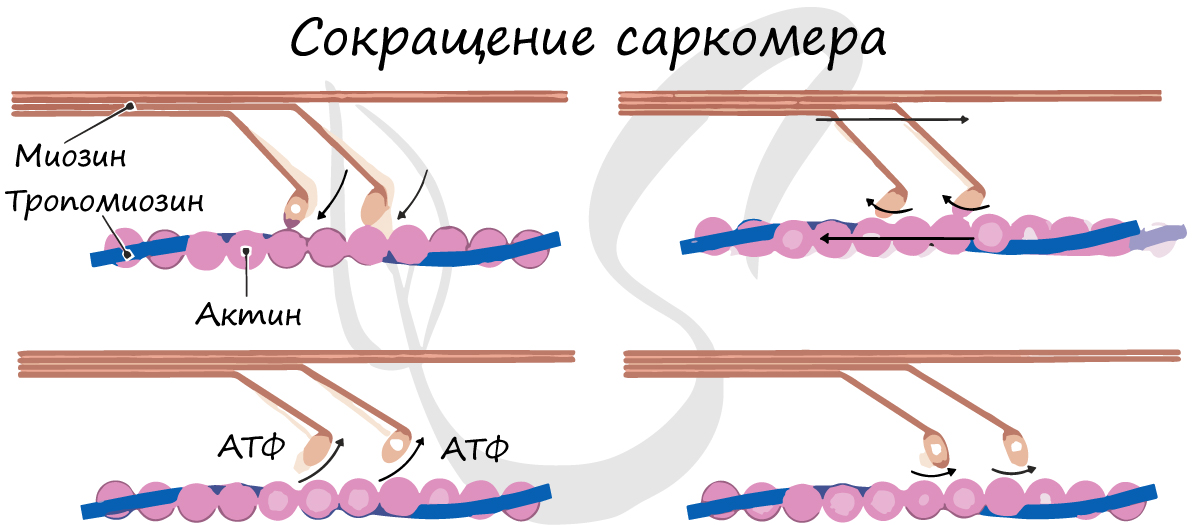
Вернемся к скелетным мышцам. Имеется еще ряд важных моментов, о которых нужно знать.
В процесс возбуждения вовлекается изолированно один миосимпласт, соседние миосимпласты (волокна) не возбуждают друг друга, в отличие от гладких миоцитов, где возбуждение предается между соседними клетками через нексусы. Скелетные мышцы сокращаются быстро и быстро утомляются (у гладких мышц фазы сокращения и расслабления растянуты во времени, мало утомляются) .
Скелетные мышцы сокращаются произвольно: они подконтрольны нашему сознанию. К примеру, по желанию мы можем изменить скорость движения руки, темп бега, силу прыжка. Мышцы покрыты фасцией, крепятся к костям сухожилиями, и, сокращаясь, приводят в движение суставы.
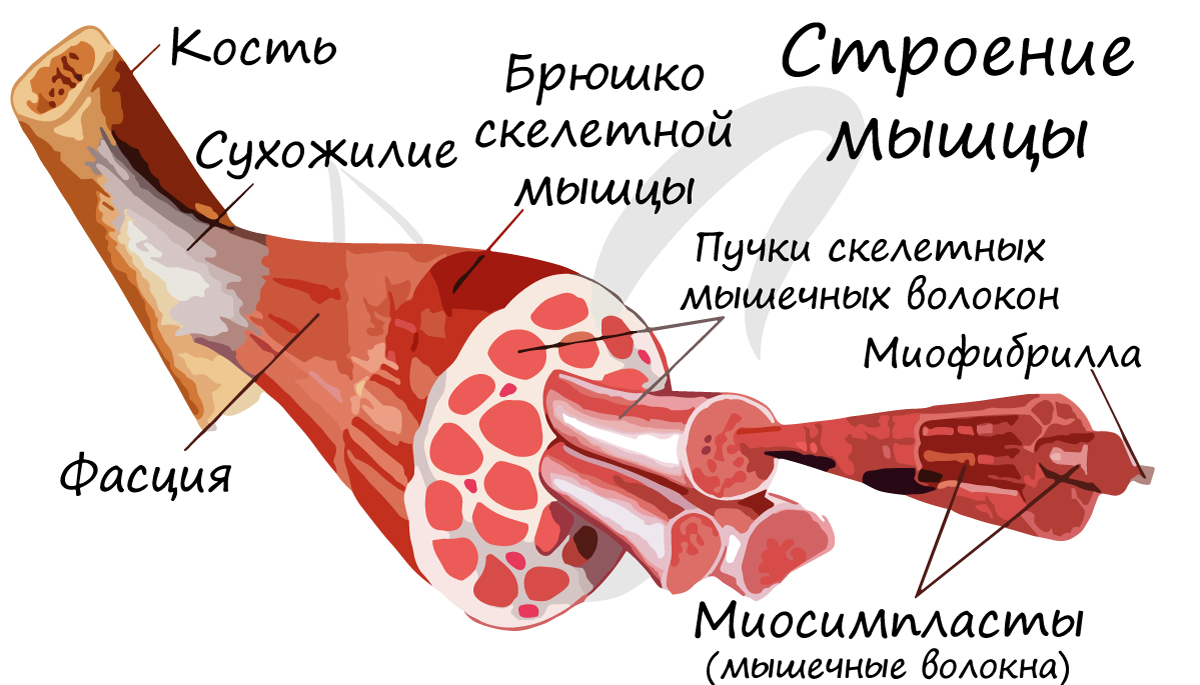
Сердечная поперечнополосатая мышечная ткань
Сердечная мышечная ткань образует мышечную оболочку сердца – миокард (от др.-греч. μῦς «мышца» + καρδία – «сердце»). Миокард – средний слой сердца, составляющий основную часть его массы. При работе сердечная мышечная ткань не утомляется.
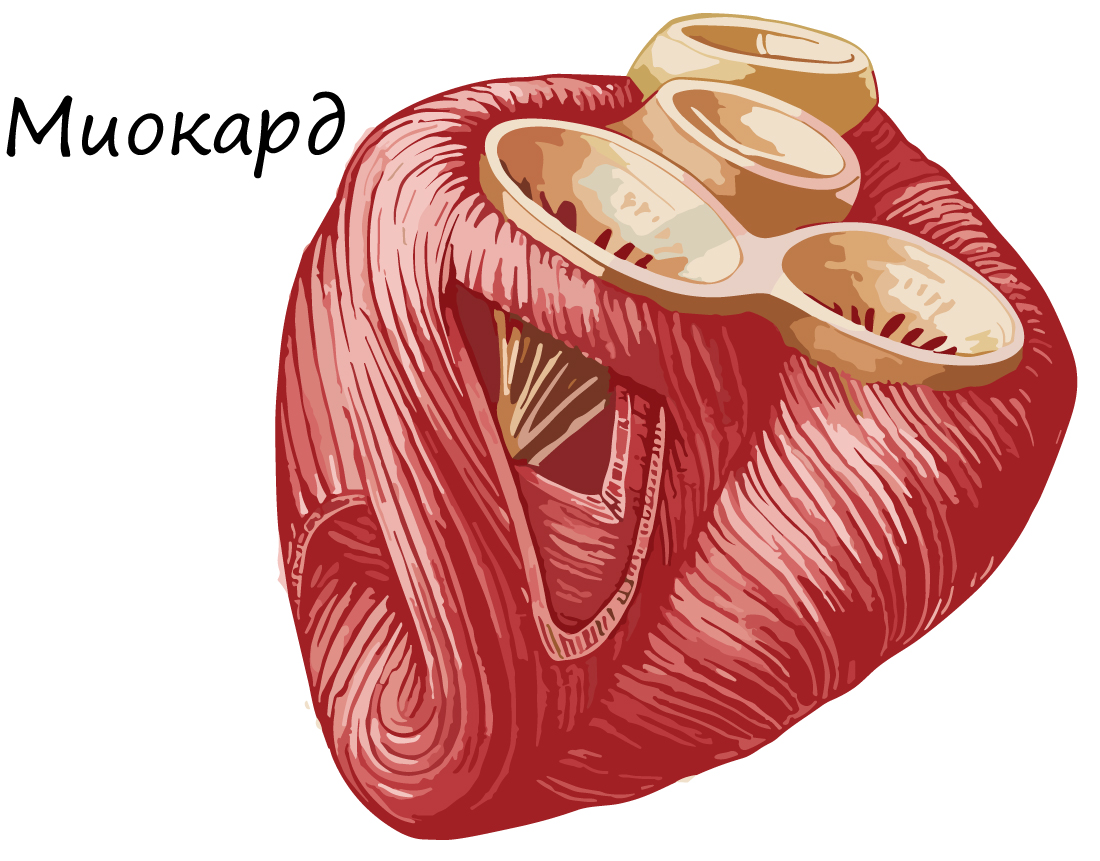
Сердечная мышечная ткань состоит из кардиомиоцитов – одиночных клеток, имеющих поперечную исчерченность. Соединяясь друг с другом, кардиомиоциты образуют функциональные волокна.
Этот тип мышечной ткани удивительным образом сочетает свойства двух предыдущих, изученных нами, тканей (возбудимость, сократимость) и имеет одно новое уникальное свойство – автоматизм.
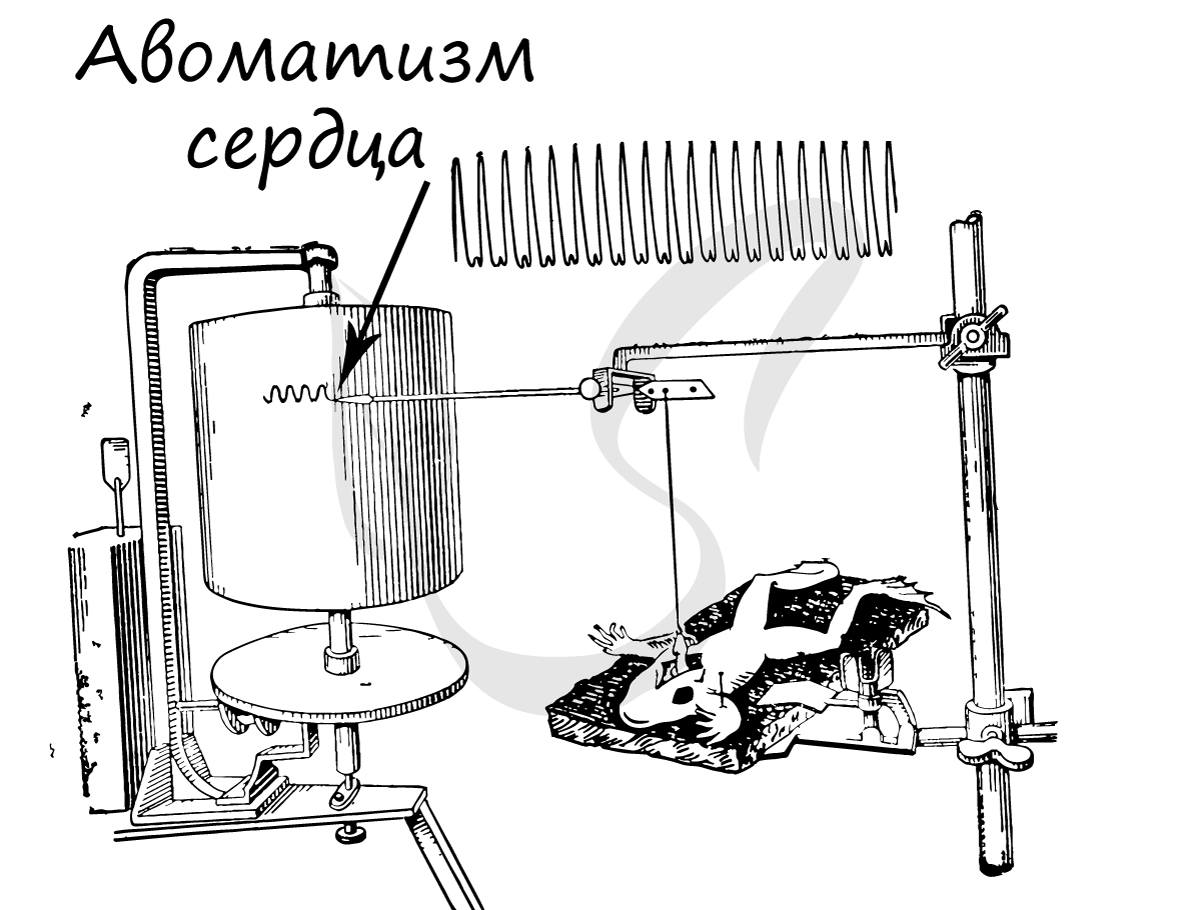
Автоматизм – способность сердечной мышечной ткани возбуждаться и сокращаться самопроизвольно, без влияний извне. Это легко можно подтвердить, наблюдая сокращения изолированного сердца лягушки в физиологическом растворе: сокращения сердца в нем будут продолжаться несколько десятков минут после отделения сердца от организма.
Места контактов соседних кардиомиоцитов – вставочные диски (в их составе находятся нексусы), благодаря которым возбуждение одной клетки передается на соседние, таким образом волнообразно охватываются возбуждением и сокращаются новые участки миокарда.
Большое число контактов между кардиомиоцитами обеспечивает высокую эффективность и надежность проведения возбуждения по миокарду. Сокращается эта ткань непроизвольно, не утомляется.
На рисунке или микропрепарате узнать данную ткань можно по центральному положению ядер в клетках, поперечной исчерченности, наличию вставочных дисков и анастомозов (греч. anastomosis – отверстие) – мест соединений боковых поверхностей функциональных волокон (кардиомиоцитов).

В норме возбуждение проводится по проводящей системе сердца от предсердий к желудочкам (однонаправленно). Участок сердечной мышцы, в котором генерируются импульсы, определяющие частоту сердечных сокращений – водитель сердечного ритма.
Автоматизм возможен благодаря наличию в миокарде особых пейсмекерных (англ. pacemaker – задающий ритм) клеток, которые также называют водителями ритма. Они спонтанно генерируют нервные импульсы, которые охватывают весь миокард, в результате чего осуществляется сокращение. Именно благодаря водителям ритма сердце лягушки продолжает биться, будучи полностью отделенным от тела.
Ответ мышц на физическую нагрузку
Физические нагрузки приводят к гипертрофии мышц (от др.-греч. ὑπερ- чрез, слишком + τροφή – еда, пища) – в них увеличивается количество мышечных волокон, объем мышечной массы нарастает.

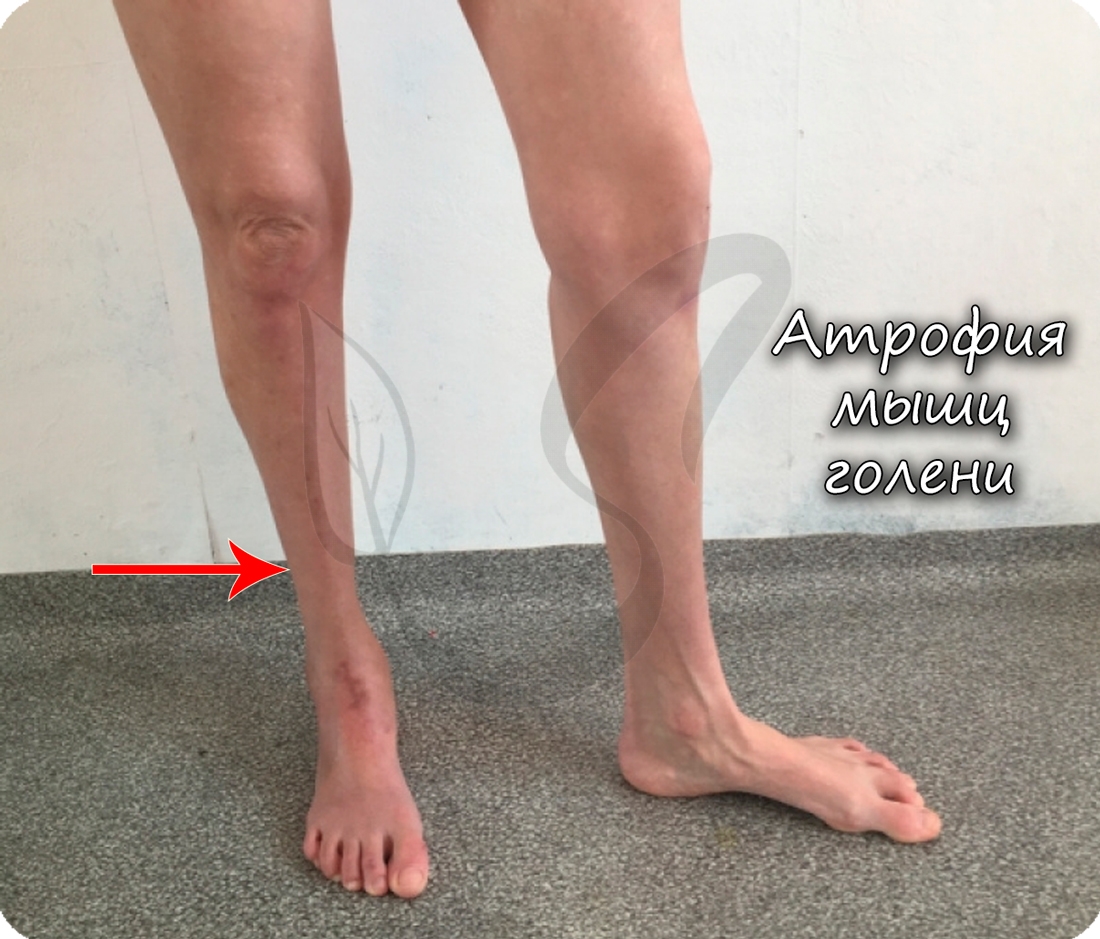
В условиях гиподинамии (от греч. ὑπό – под и δύνᾰμις – сила), то есть пониженной активности, мышцы уменьшаются вплоть до полной атрофии (греч. а – “не” + trophe – питание). В худшем случае волокна мышечной ткани перерождаются в соединительную ткань, после чего пациент становится обездвиженным.
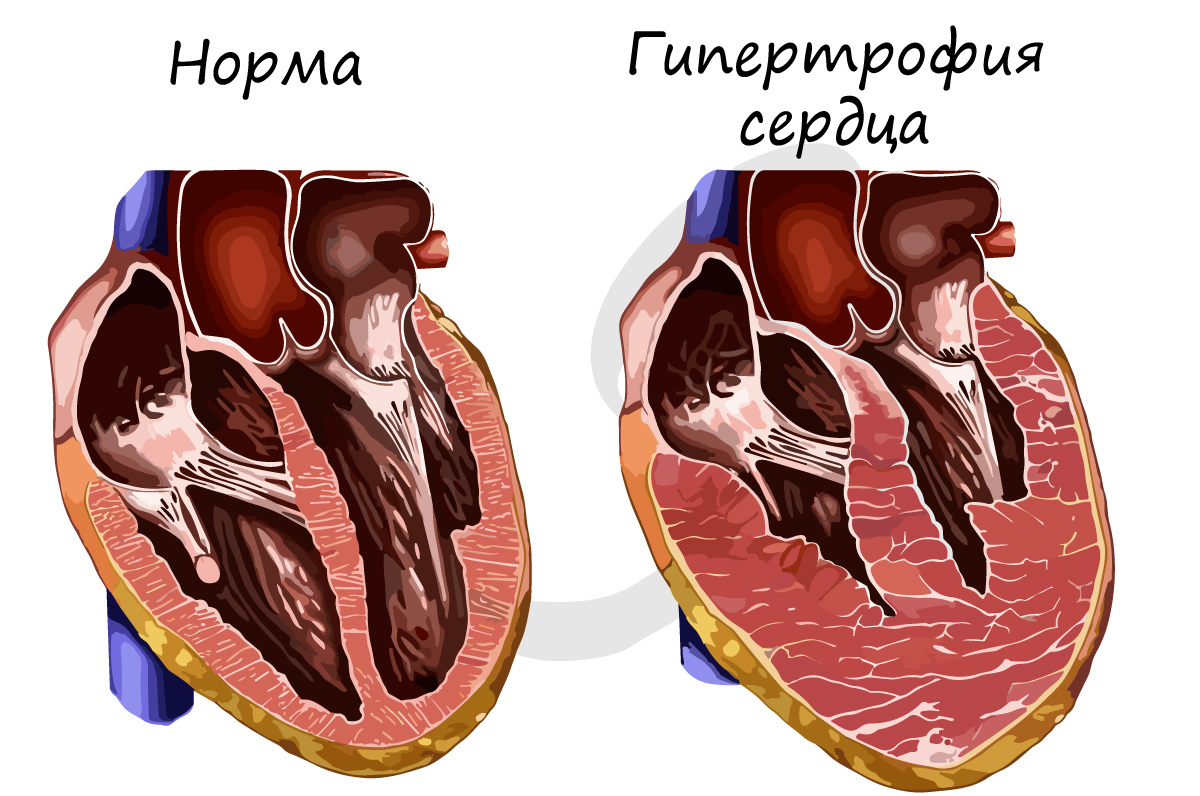
Необходимо отметить, что сердечная мышечная ткань также дает ответную реакцию на чрезмерную нагрузку: сердце увеличивается в размере, нарастает масса миокарда. Причиной могут быть генетические заболевания, повышенное артериальное давление. Гипертрофия сердца – состояние, требующее вмешательства врача и наблюдения за пациентом.
В большинстве случае гипертрофия сердца обратима, а у спортсменов наблюдается так называемая физиологическая гипертрофия (вариант нормы).
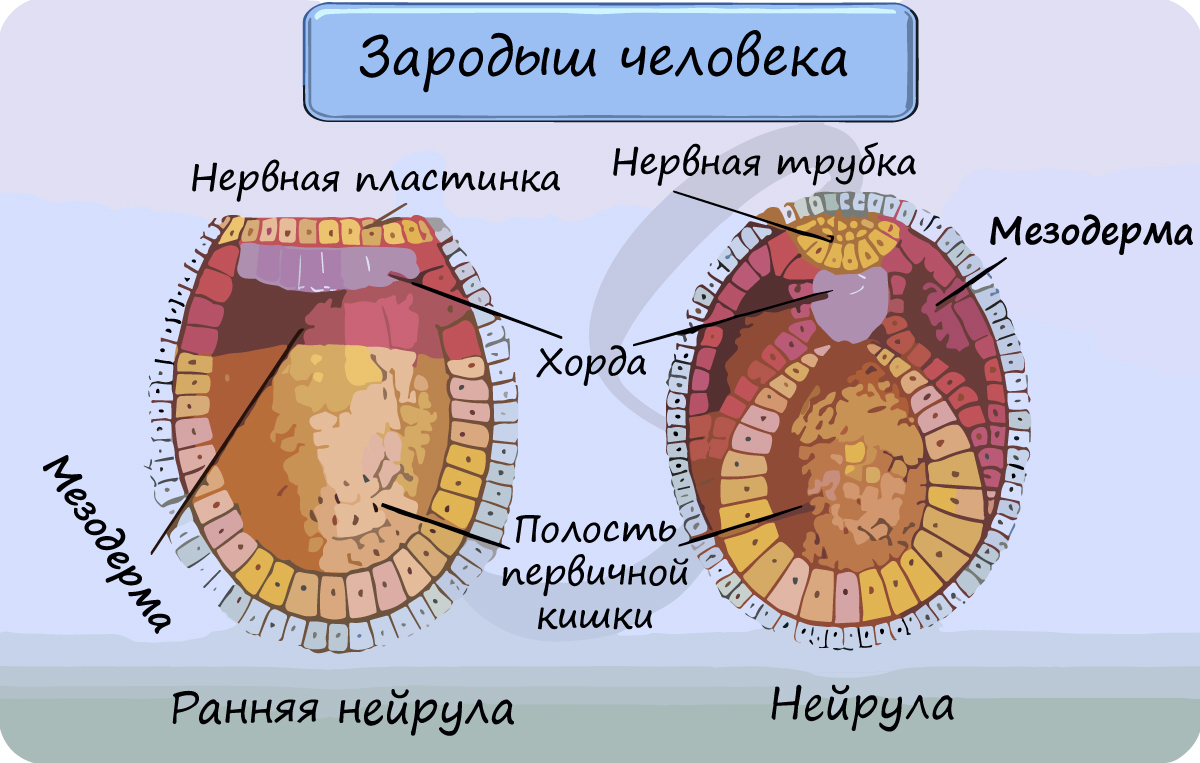
Происхождение мышц
Мышцы развиваются из среднего зародышевого листка – мезодермы.
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
С этой проблемой не всегда обращаются к врачу: ложное стеснение порой мешает рассказать о ней. В такой ситуации чуть ли не единственным выходом становится использование урологических прокладок, что, безусловно, не может обеспечить нормальное качество жизни. В то же время диета, физические упражнения и корректное лечение способны остановить зависимость от туалета и наладить отношения с собственным мочевым пузырем.
Да он же гиперактивный!
В народе этой проблеме дали емкое и красноречивое название – недержание мочи. В некоторых случаях она обусловлена тяжелыми заболеваниями, например новообразованиями. Однако чаще всего недержание связано с синдромом гиперактивного мочевого пузыря (ГМП).
Читайте также:
Мочекаменная болезнь
Его проявления не всегда и не для всех очевидны – иногда, сталкиваясь с ними, люди пытаются объяснить тревожные признаки стечением обстоятельств, удаленностью туалета и другими причинами. Обычно так случается при стрессовом недержании, которое происходит вследствие каких-либо нагрузок, приводящих к увеличению давления в брюшной полости. Ими могут быть физические упражнения, смех, кашель или чихание.
Гораздо более очевидны симптомы ургентного, т.е. внезапного недержания. И неудивительно, ведь внезапную и непроизвольную утечку мочи сложно объяснить бытовыми или другими неурядицами. Бывает и так называемое смешанное недержание, когда комбинируются проявления и стрессового, и ургентного. Интересно, что разные типы синдрома могут иметь различные причины.
Причины и факторы риска
ГМП более подвержены женщины. Чаще всего у них развивается стрессовое недержание из-за растянутых, слабых мышц, способствующих провисанию мочевого пузыря. Мышечные волокна в малом тазу у многих дам находятся в «плачевном» состоянии, напоминая внезапными позывами о состоявшемся материнстве.
Еще одна распространенная причина ургентного недержания – повреждение нерва, который сигнализирует в головной мозг и мочевой пузырь о том, что пришел «час Х». В свою очередь оно может быть обусловлено различными заболеваниями, в том числе сахарным диабетом, инсультом, травмами.
Ситуацию может усугублять избыточный вес, который оказывает определенное давление на мочевой пузырь. К факторам риска, увеличивающим вероятность появления «туалетных» проблем, также относятся возраст, прием некоторых препаратов, в частности мочегонных, дефицит женских половых гормонов (эстрогенов) у женщин после менопаузы, операции на предстательной железе.
Независимо от причин механизм развития недержания одинаков: под действием факторов риска увеличивается активность детрузора – мышечной оболочки мочевого пузыря, которая, сокращаясь, изгоняет мочу. Но ситуацию нельзя назвать необратимой.
Как жить дальше?
При появлении проблем с мочеиспусканием специалисты рекомендуют начать поведенческую терапию, которая помогает сдержать прогрессирование ГМП, а иногда и улучшить качество жизни. Она включает некоторые диетические ограничения: следует минимизировать потребление напитков, которые оказывают мочегонное действие, в первую очередь кофеина, и не усердствовать с остальными жидкостями.
Важную роль играют физические упражнения для укрепления мышц тазового дна – клинические исследования свидетельствуют, что они помогают контролировать симптомы ГМП. Не менее чем у половины больных, которые выполняют упражнения на протяжении 3-4 месяцев, наступает объективное улучшение, а у 80 % – субъективное. Если же сочетать лечебную физкультуру с лекарственной терапией, шансы избавиться от ГМП возрастают до 70 %1.
Чем лечить?
Для лечения ГМП применяются препараты двух фармакологических групп, имеющие свои преимущества и недостатки.
1. М-холиноблокаторы – оксибутинин, толтеродин и троспия хлорид
Как работают? Механизм действия основан на способности блокировать рецепторы, расположенные в мочевом пузыре и отвечающие за его сократимость. Это позволяет снизить тонус гладких мышц мочевого пузыря и детрузора и, как результат, уменьшить частоту его сокращений и количество мочеиспусканий.
Преимущества. Быстрое устранение симптомов нарушения мочеиспускания (через 3-6 часов после приема), доступная стоимость.
Недостатки. М-холинорецепторы есть не только в мочевом пузыре, но и в других органах, в том числе слюнных железах, гладких мышцах, сердце. Блокада этих рецепторов приводит к развитию ряда нежелательных реакций – сухости во рту, запорам, сердцебиению и др. Кроме того, препараты этой группы действуют недолго, и чтобы поддерживать эффект, их нужно принимать 2, а то и 3 раза в день, что не очень удобно.
Селективный м-холиноблокатор солифенацин
Как работает? Солифенацин, в отличие от м-холиноблокаторов, ингибирует только м-холинорецепторы м3, которые расположены в мочевыводящих путях.
Преимущества. Хорошая переносимость, возможность применять один раз в день.
Недостатки. Эффект препарата проявляется в первую неделю лечения, но его стабилизация состояния происходит на протяжении последующих 12 недель приема препарата. Поэтому применять солифенацин необходимо не менее года – только в таком случае сохраняется результат.
2. Спазмолитики – мирабегрон
Как работает? Мирабегрон селективно, избирательно блокирует рецепторы (бета-3-адренорецепторы), которые отвечают за сокращение гладких мышц мочевого пузыря. При их расслаблении мочевой пузырь может накапливать больше мочи, не сокращаясь, а следовательно, количество позывов снижается. Оптимальный эффект мирабегрона наблюдается у больных ГМП, которые прекратили прием м-холиноблокаторов из-за недостаточного или отсутствующего эффекта.
Преимущества. Возможность принимать 1 раз в день, хорошая переносимость при длительном применении.
Недостатки. Мирабегрон имеет довольно высокую стоимость.
Как видим, перечень препаратов, применяющихся для лечения ГМП, вполне обширный. Принимая их, можно прервать замкнутый круг, созданный чрезмерно активным мочевым пузырем, и сказать решительное нет зависимости от санузла. Следует только осознать проблему и обратиться к врачу. И, конечно, выполнять его предписания.
Марина Поздеева
Фото depositphotos.com
1 Sacco E, Tienforti D, D’Addessi A, et al. , economic, and health utility considerations in the treatment of overactive bladder // Open Access Journal of Urology. 2010 February; 2:11-24.
Товары по теме: [product strict=” ДРИПТАН”]( оксибутинин), [product strict=” РОЛИТЕН, УРОТОЛ”]( толтеродин), [product strict=”СПАЗМЕКС”]( троспия хлорид), [product strict=” ВЕЗИКАР”]( солифенацин), [product strict=” БЕТМИГА”]( мирабегрон)
Источник
