Мучение от мочевого пузыря
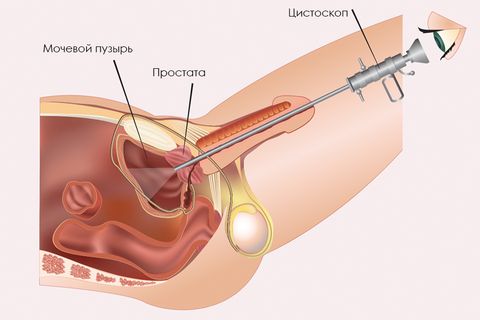
Мочеиспускание – естественный физиологический процесс. В норме он не доставляет особых проблем. Но нередко поход в туалет «по-маленькому» способен значительно ухудшить жизнь.
Цистит или воспаление мочевого пузыря – это наиболее распространенный недуг мочеполовой сферы. Особенно часто он возникает у женщин. Каковы его основные симптомы, к какому врачу обращаться, и как можно справиться с этим недугом мы расскажем в нашей статье.
Признаки воспаления мочевого пузыря
Основные проявления заболевания связаны с нарушением процесса мочеиспускания. Чаще всего предъявляются жалобы:
- на частые позывы в туалет;
- уменьшение объема мочи;
- рези и жгучие боли в процессе мочеиспускания или сразу после него;
- частое пробуждение ночью из-за позывов в туалет;
- изменение цвета мочи — иногда она содержит примесь крови;
- слабость, раздражительность.
Общее самочувствие ухудшается только при развитии осложнений или при хроническом течении болезни. Обычно состояние оценивается как удовлетворительное.
Как протекает воспаление мочевого пузыря у мужчин
Цистит у мужчин – редкое явление. Это связано со строением мочеиспускательного канала. И поэтому симптоматика тоже имеет ряд особенностей:
- Встречается преимущественно в зрелом возрасте, после 40 лет.
- Как самостоятельное заболевание практически не диагностируется. В 90% случаях мужской цистит сопровождается другими патологиями мочеполовой системы. Например, сужением уретры или мочекаменной болезнью.
- Наиболее часто его вызывают гонококки и трихомонады, то есть половые инфекции.
- Чаще наблюдается кровь в моче, это признак повреждения сосудов.
Важно! Цистит нередко возникает при опухолях предстательной железы. Поэтому для мужчин обязательна консультация андролога.
Учитывая, что воспаление мочевого пузыря идет совместно с другими заболеваниями, то протекает оно тяжелее. Наблюдается ухудшение общего самочувствия, повышение температуры, озноб.
У детей симптоматика более размытая, чем у взрослых. Часто возникает ночное недержание, даже если раньше оно было не свойственно ребенку. В пожилом возрасте симптомы могут отсутствовать вовсе.
Виды цистита
Выделяют 2 большие группы: хронический и острый. Они различаются по выраженности симптомов и характеру течения.
- Острый
Может быть поверхностным (катаральным) и геморрагическим. Катаральное воспаление не выходит за пределы слизистой оболочки мочевого пузыря. Считается самой легкой формой. Прогноз благоприятный.
Геморрагический вид характеризуется проникновением инфекции в кровеносные сосуды. Это приводит к появлению крови в моче. Также на стенках органа появляются язвенные поражения. Требует долгого лечения.
- Хронический
Подразделяется на 3 вида – латентный (скрытый), персистирующий (с частыми обострениями, более 2 раз в год) и интерстициальный. Последняя форма характеризуется тяжелым и длительным течением. При этом воспаление локализуется не на слизистой оболочке мочевого пузыря, а распространяется на мышцы и окружающие ткани.
Если недуг возник на фоне аллергии, лучевого или токсического поражения, то ставится диагноз неинфекционный цистит. В случаях бактериального или вирусного заражения – инфекционный.
Отчего возникает воспаление мочевого пузыря у женщин
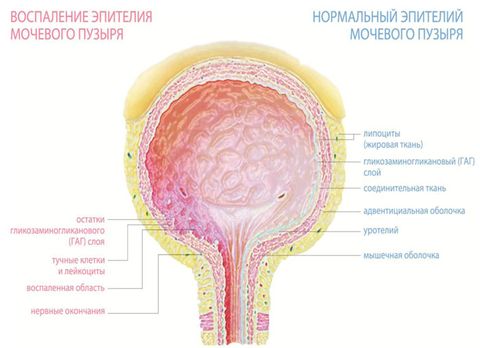
Физиологические особенности строения женского мочеиспускательного канала таковы, что болезнетворные бактерии могут легко попадать внутрь и вызывать воспаление. Это связано с тем, что сам канал короткий и широкий. Также он расположен вблизи влагалища и анального отверстия.
Другие причины переноса бактерий в мочевыводящие пути:
- Неправильная интимная гигиена, а также ее отсутствие. Особенно важно соблюдение гигиены в период менструации.
- Незащищенный секс. При ослабленном иммунитете или нарушении вагинальной флоры способен привести к воспалению.
- Перенос кишечной палочки от анального отверстия при ношении стрингов.
Однако наличие условно-патогенных бактерий в мочеполовой системе не всегда приводит к развитию заболевания. Они могут там находится на протяжении нескольких лет и никак себя не проявлять. Только при снижении защитных сил организма, например, при переохлаждении, микробы начинают атаковать организм, и появляется болезненная симптоматика. Поэтому главные причины возникновения воспаления — бактерии и нарушения иммунитета.
К провоцирующим факторам относятся:
- изменение гормонального фона (менструация, беременность, менопауза);
- травмы промежности или повреждения мочеиспускательного канала;
- частые простудные заболевания, что говорит о проблеме с иммунитетом;
- недостаток витаминов;
- местное переохлаждение (сидение на холодной поверхности или длительное нахождение в прохладной воде);
- гинекологические манипуляции;
- врожденные патологии развития мочеполовой системы, которые влияют на процесс отхождения мочи;
- малоподвижный образ жизни;
- редкие походы в туалет, принудительная задержка процесса мочеиспускания;
- частая смена половых партнеров.
Также цистит часто диагностируют у женщин, которые страдают от других хронических инфекционных заболеваний, а также от ожирения.
Диагностика воспаления мочевого пузыря

Правильно поставить диагноз может только врач – уролог. От типа возбудителя будет зависеть схема лечения. Если болезнь вызвана не инфекцией, требуются консультации других специалистов.
После изучения анамнеза, врач назначает дополнительные методы исследования (общие анализы крови и мочи). Одновременно делается посев мочи, чтобы выявить тип бактерии и ее чувствительность к антибиотикам. При необходимости проводится УЗИ мочевого пузыря и цистоскопия. Это позволяет исключить различные новообразования.
Хроническое течение цистита требует проведения иммунограммы. Иногда женщин направляют на консультацию к гинекологу.
Лечение
Острый цистит нередко переходит в хроническую затяжную форму из-за самолечения. По телевизору часто рекламируются препараты, которые должны моментально помочь справиться с недугом. А когда человек мучается от режущей боли при каждом походе в туалет, он хватается за любую соломинку. Но самостоятельное назначение себе таких препаратов лишь временно устраняет или уменьшает симптомы. Воспалительный процесс в мочеиспускательном канале остается, и как результат – повторный цистит спустя некоторое время. При этом не проводится лабораторная диагностика, а значит невозможно определить успешность лечения.
Важно! При подозрении на цистит не занимайтесь самолечением, обратитесь к врачу – урологу или терапевту.
Медикаментозная терапия
Для устранения воспалительного процесса нужно воздействовать на патогенные микроорганизмы, которые его вызвали. Поэтому прием медикаментов – важная и главная часть терапии, так как лекарственные препараты выводятся почками, а значит проходят через мочевыводящие пути. Здесь важно не навредить, поэтому средства подбираются врачом с учетом клинической картины и результатов анализов.
Основную группы при инфекционном недуге составляют антибиотики из разных групп. При отсутствии положительной динамики через 3–4 дня, необходима смена препарата. Также дополнительно выписываются уроантисептики. Это растительные препараты, которые концентрируются только в мочеполовой системе, не всасываются в кровь и оказывают антисептическое действие.
Если возбудителем является грибковая инфекция, то целесообразен прием противогрибковых средств. При подтверждении гормональных нарушений применяются эстрогены.
Диета
Важно соблюдение питьевого режима. Особенно эффективен и полезен клюквенный морс. Он оказывает хорошее мочегонное и бактерицидное действие. Большое количество жидкости ускоряет выведение патогенных микроорганизмов, восстанавливает нормальный процесс мочеиспускания. При любом воспалительном процессе противопоказаны специи, острые, копченые и жирные продукты. Временно нужно отказаться от соленьев, майонеза, мясных продуктов. Уксус очень плохо влияет на сосуды, поэтому все соусы и продукты с его содержанием также под запретом.
Нужно снизить количество соли, сахара, дрожжевых продуктов, полностью исключить алкоголь. Приветствуются кефир, творог, молоко, растительная пища, свежие овощи, рыба на пару или отварная, крупы.
Фитотерапия (лечение травами)

Травяные отвары и настои подбираются совместно с врачом. Они лишь дополняют медикаментозную терапию, но их нельзя использовать вместо таблеток. Травы широко используются при легких формах цистита, а также в периоды ремиссии при хроническом недуге. К рекомендуемым травам при цистите можно отнести лист брусники, семена укропа, толокнянку, хвощ полевой.
С осторожностью фитосборы следует принимать при наличии хронических патологий мочеполовой системы. Особенно мочегонные средства запрещены при мочекаменной болезни.
Дополнительное лечение
Для уменьшения болезненного синдрома применяется симптоматическая терапия. Это анальгетики, спазмолитики. При запущенной форме с длительным изнуряющим течением рекомендованы успокаивающие средства или антидепрессанты. Они помогают убрать напряжение, страх перед походом в туалет, снизить раздражительность, улучшить качество сна.
Также эффективно проведение промывание мочеиспускательного канала или инстилляции. Эта процедура осуществляется врачом. Для этого используются специальные антисептические растворы. Для лечения мужского цистита промывания используются редко, так как узкое строение уретры усложняет процедуру.
Рекомендации при воспалении мочевого пузыря
Чтобы лечение было эффективным нужно соблюдать ряд правил. При заболевании запрещены все прогревающие процедуры. Это ванна, использование грелки, посещение бани/сауны. Тепло увеличивает приток крови к органам малого таза, а также расширяет сосуды. Это усиливает воспалительный процесс, а также может спровоцировать спазм и приступ боли.
Также противопоказан и холод, так как переохлаждение способствуют снижению иммунитета. По этой же причине воздержитесь от купания в водоеме или бассейне. В острый период запрещены половые контакты, даже с презервативом. Во время менструации желательно пользоваться прокладками, и тщательно соблюдать личную гигиену. От тампонов и менструальных чаш во время обострения лучше отказаться. Также в период терапии нельзя придерживаться строгих диет для похудения.
Если поставлен диагноз цистит, то побыстрее побороть его поможет:
- Ежедневный теплый душ.
- Прием витаминов.
- Отсутствие стрессов.
- Дозированная физическая нагрузка.
- Отдых.
- Отказ от ношения тесного синтетического белья.
Также важно правильно одеваться. Не подвергать область поясницы и таза переохлаждению.
Возможные осложнения и прогноз болезни
При своевременном обращении к урологу или терапевту, и грамотной терапии прогноз благоприятный. В большинстве случаев болезнь требует амбулаторного лечения. Но когда цистит запущен и возникла хроническая форма, то возможно развитие осложнений. Самыми распространенными являются:
- пиелонефрит;
- нефрит;
- уретрит;
- тригонит мочевого пузыря.
Отсутствие лечения приводит к развитию геморрагическому или интерстициальному циститу. Для этих форм характерно тяжелое течение. Возможна госпитализация.
Важно! При наличии условно-патогенных бактерий в мочевом канале риск возникновения цистита достаточно высокий.
Поэтому, если возникли нарушения мочеиспускания или появился дискомфорт при походе в туалет, обратитесь к врачу. Любые прогревания и прием лекарств из рекламы лишь на время скроют проблему. Полностью излечиться можно только под контролем врача-уролога.
Источник
Нейрогенный мочевой пузырь – это дисфункция мочевого пузыря, обусловленная врожденной или приобретенной патологией нервной системы. В зависимости от состояния детрузора дифференцируют гипер- и гипорефлекторный тип патологии. Заболевание может проявляться поллакиурией, недержанием мочи или ее патологической задержкой. Диагностика синдрома заключается в полном невролого-урологическом обследовании (анализы, урография, УЗИ почек и мочевого пузыря, урофлоурометрия, цистография и цистоскопия, сфинктерометрия, рентгенография и МРТ позвоночника, МРТ головного мозга и пр.). Лечение может включать немедикаментозную и лекарственную терапию, катетеризацию мочевого пузыря, оперативное вмешательство.
Общие сведения
Нейрогенный мочевой пузырь – достаточно распространенное состояние в клинической урологии, связанное с невозможностью осуществления произвольно-рефлекторного накопления и выделения мочи из-за органического и функционального поражения нервных центров и путей, регулирующих данный процесс. Расстройства мочеиспускания имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе.
Патология часто сопровождается миофасциальным синдромом, синдромом тазовой венозной конгестии (венозного застоя). Более чем в 30% случаев наблюдается развитие вторичных воспалительно-дистрофических изменений со стороны мочевыделительной системы: пузырно-мочеточникового рефлюкса, хронического цистита, пиелонефрита и уретерогидронефроза, приводящих к артериальной гипертензии, нефросклерозу и хронической почечной недостаточности, что может грозить ранней инвалидизацией.
Нейрогенный мочевой пузырь
Причины
Сбой, происходящий на любом этапе сложной многоуровневой регуляции процесса мочеиспускания, может привести к развитию одного из многочисленных клинических вариантов нейрогенного мочевого пузыря. У взрослых синдром связан с повреждением головного и спинного мозга (при инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), а также с воспалительно-дегенеративными и опухолевыми заболеваниями нервной системы – энцефалитом, рассеянным энцефаломиелитом, полинейропатией, полирадикулоневритом, туберкуломой, холестеатомой и т. д.
Нейрогенный мочевой пузырь у детей может иметь место при врожденных дефектах развития ЦНС, позвоночника и мочевыделительных органов, после перенесенной родовой травмы. Недержание мочи может быть вызвано снижением растяжимости и емкости мочевого пузыря вследствие цистита или неврологических заболеваний.
Классификация
Выделяют гиперрефлекторный нейрогенный мочевой пузырь, проявляющийся в фазу накопления гиперактивностью детрузора (при надсегментарных поражениях нервной системы) и гипорефлекторный – со сниженной активностью детрузора в фазу выделения (при поражении сегментарно-периферического аппарата регуляции мочеиспускания). Синдром может иметь в основе рассинхронизацию деятельности детрузора и сфинктера мочевого пузыря (внутренняя и наружная детрузорно-сфинктерная диссинергия).
Симптомы
Синдром нейрогенного мочевого пузыря может иметь постоянные, периодические или эпизодические проявления, а многообразие его клинических вариантов определяется различием уровня, характера, степени тяжести и стадии поражения нервной системы. Типичными для гиперактивного варианта патологии являются поллакиурия, в т. ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Гиперактивный тип синдрома характеризуется спастическим состоянием и опорожнением при накоплении менее 250 мл мочи; отсутствием или малым объемом остаточной мочи, затруднением произвольного начала и самого акта мочеиспускания; появлением вегетативных симптомов (потливости, подъема артериального давления, усиления спастики) перед микцией в отсутствии позывов; возможностью спровоцировать мочеиспускание раздражением области бедра и над лобком. При наличии ряда неврологических нарушений может возникать неконтролируемое стремительное выделение большого объема мочи – «церебральный незаторможенный мочевой пузырь».
Относительное преобладание тонуса сфинктеров при детрузорно-сфинктерной диссинергии выражается полной задержкой мочи, мочеиспусканием при натуживании, наличием остаточной мочи. Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения.
Из-за гипотонии детрузора нет повышения внутрипузырного давления, необходимого для преодоления сопротивления сфинктера, что ведет к полной задержке или вялому мочеиспусканию, натуживанию во время микции, наличию большого (до 400 мл) объема остаточной мочи и сохранению ощущения наполненности пузыря. При гипотоничном растянутом мочевом пузыре возможно недержание мочи (парадоксальная ишурия), когда при переполнении органа происходит механическое растяжение внутреннего сфинктера и неконтролируемое выделение мочи каплями или небольшими порциями наружу.
Осложнения
Денервация вызывает развитие выраженных трофических нарушений и осложнений в виде интерстициального цистита, приводящего к склерозированию и сморщиванию мочевого пузыря. В мочевыводящих путях могут формироваться камни, нарушающие отток мочи, провоцирующие развитие инфекции. В случае спазма сфинктера может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению). Синдром часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
Диагностика
Для диагностики необходимо провести тщательный сбор анамнеза, лабораторное и инструментальное обследование. В опросе родителей ребенка с нейрогенным мочевым пузырем выясняют, как протекали роды, имеется ли наследственная предрасположенность к заболеванию. Для исключения воспалительных заболеваний мочевыделительной системы выполняют анализ крови и мочи – общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Основными методами инструментальной диагностики синдрома являются УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей (обычная и микционная уретроцистография, экскреторная урография, восходящая пиелография, радиоизотопная ренография), уродинамические исследования (цистометрия, сфинктерометрия, профилометрия, урофлоуметрия).
При отсутствии заболеваний со стороны мочевыделительной системы проводят неврологическое обследование для выявления патологии головного и спинного мозга с применением электроэнцефалографии, КТ, МРТ, рентгенографии черепа и позвоночника. Осуществляется дифференциальная диагностика с гипертрофией простаты, стрессовым недержанием мочи у пожилых людей. При невозможности установить причину заболевания говорят о нейрогенном мочевом пузыре с неясной этиологией (идиопатическом).
Лечение нейрогенного мочевого пузыря
Терапия проводится совместно врачом-урологом и неврологом; ее план зависит от установленной причины, типа, степени выраженности дисфункции мочевого пузыря, сопутствующей патологии (осложнений), эффективности ранее проведенного лечения. Применяют немедикаментозное, медикаментозное и хирургическое лечение, начиная с менее травматичных и более безопасных лечебных мероприятий.
Гиперактивный вариант лучше поддается лечению. Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
В последнее время довольно перспективным в лечении гиперрефлексии, детрузорно-сфинктерной диссенергии и инфравезикальной обструкции считают применение инъекций ботулотоксина в стенку мочевого пузыря или уретры, внутрипузырное введение капсаицина и резинфератоксина. В дополнение назначают препараты на основе янтарной кислоты, L-карнитин, гопантеновая кислота, N-никотиноил-гамма-аминобутировая кислота, коферментные формы витаминов, обладающие антигипоксическим и антиоксидантным действием.
Параллельно применяют немедикаментозные методы лечения нейрогенного мочевого пузыря: лечебную физкультуру (специальные упражнения для тазовых мышц), физиотерапию (электростимуляцию, лазеротерапию, гипербарическую оксигенацию, диадинамотерапию, тепловые аппликации, ультразвук), тренировку мочевого пузыря, нормализацию режима питья и сна, психотерапию.
Гипоактивный вариант болезни труднее поддается терапии. Имеющиеся застойные явления в мочевом пузыре создают риск присоединения инфекции, развития вторичных поражений мочевой системы. В лечении нейрогенного синдрома с признаками гипотонии важно обеспечение регулярного и полного опорожнения мочевого пузыря (с помощью принудительных мочеиспусканий, наружной компрессии (прием Креде), методами физиотерапии, тренировки мышц мочевого пузыря и тазового дна, периодической или постоянной катетеризацией).
В качестве медикаментозной терапии применяют непрямые и М-холиномиметики (бетанехол хлорид, дистигмина бромид, ацеклидин, галантамин), позволяющие усиливать моторику мочевого пузыря, снижать его эффективный объем и количество остаточной мочи. Индивидуально назначают альфа-адреноблокаторы (феноксибензамин – при внутренней детрузорно-сфинктерной диссинергии, диазепам и баклофен – при внешней детрузорно-сфинктерной диссинергии), альфа-симпатомиметики (мидодрин и имипрамин – в случае недержания мочи при напряжении).
При медикаментозной терапии нейрогенного мочевого пузыря для профилактики мочевых инфекций необходимы контроль количества остаточной мочи и прием антибактериальных препаратов (нитрофуранов, сульфаниламидов), особенно пациентам с пузырно-мочеточниковым рефлюксом.
Хирургическое эндоскопическое вмешательство при гипотонии органа заключается в трансуретральной воронкообразной резекции шейки мочевого пузыря, обеспечивающей в дальнейшем возможность опорожнения слабым нажатием снаружи. При гиперрефлекторном варианте (со спастикой тазового дна и детрузорно-сфинктерной диссинергией) проводят надрез наружного сфинктера, что снижает напор мочеиспускания, а в последующем – гиперреактивность детрузора, увеличивая вместимость пузыря.
Также возможно оперативное увеличение мочевого пузыря (с использованием пластики тканей), ликвидация пузырно-мочеточникового рефлюкса, постановка цистостомического дренажа для опорожнения мочевого пузыря. Патогенетическое лечение синдрома нейрогенного мочевого пузыря позволяет уменьшить риск повреждения мочевыделительных органов и необходимость оперативного вмешательства в будущем.
Источник
