Может быть цистит из за проблем позвоночника
Статья посвящена проблеме нейрогенных расстройств мочеиспускания при травме позвоночника и спинного мозга
Путь пациента с осложненной травмой позвоночника, т. е. сопровождающейся повреждением спинного мозга, начинается с нейрохирургического оперативного вмешательства и продолжается многоэтапной реабилитацией, направленной на коррекцию сопутствующих осложнений и восстановление утраченных функций организма [1]. Для таких больных есть специфический термин – «спинальные».
Одним из тяжелейших последствий травмы спинного мозга является расстройство произвольного мочеиспускания, обусловленное нарушением проводимости спинномозговых путей. По данным М.Р. Касаткина, подобное осложнение встречается в 92,1% случаев закрытых повреждений спинного мозга [2]. Патогенез изменений функции нижних мочевых путей при травме спинного мозга, проявляющийся в утрате рефлекторной деятельности, сложен и многообразен [3].
Механизм нормального мочеиспускания и характер его расстройства у спинальных пациентов напрямую связаны с особенностями физиологии этой области. Периферическую иннервацию нижних мочевых путей осуществляют тазовый нерв, представляющий парасимпатическую нервную систему, гипогастральный нерв, реализующий симпатическую регуляцию, и пудендальный соматический нерв. Афферентную информацию несут волокна всех трех нервов – вегетативных от детрузора (гладкой мышцы мочевого пузыря) и уретры и полового нерва от тканей промежности. Первичным анализатором для парасимпатического тазового нерва являются нейроны сакрального центра мочеиспускания, расположенного на уровне S2‒S4 сегментов спинного мозга. Здесь же, в анатомическом соседстве, находится ядро Онуфа, представляющее собой скопление нервных клеток, аксоны которых образуют пудендальный нерв [4]. Симпатическая афферентная иннервация, опосредованная гипогастральным нервом, являющимся частью подчревного и поясничного сплетения, осуществляется через пограничный симпатический ствол и вставочные интернейроны боковых рогов спинного мозга на уровне его Th10‒L2 сегментов. Эти же нервы несут и эфферентные сигналы к иннервируемым органам. Регулирующие структуры спинного мозга связаны с вышерасположенными центрами иннервации проекционно, а также с помощью нейрогуморальных и рефлекторных механизмов [5]. Однако следует отметить, что концепции регуляции функции нижних мочевых путей в норме и патологии являются в большей степени эмпирическими, и единого понимания этого вопроса на сегодняшний день нет.
Клиническая картина
Врачу-неврологу, курирующему пациента с осложненной травмой позвоночника, необходимо оценить уровень и степень повреждения спинного мозга и учесть посттравматические сроки. Клиническая картина в острый и ранний периоды после получения травмы обусловлена спинальным шоком, что проявляется арефлексией и задержкой мочи. По мере восстановления можно наблюдать активизацию рефлекторной деятельности и формирование «в сухом остатке» нейрогенного расстройства мочеиспускания. При повреждении спинного мозга на уровне сакрального центра мочеиспускания и периферических нервных волокон развивается атония или гипотония детрузора, при этом за счет интактности симпатических структур иннервации внутренний уретральный сфинктер сохраняет сократительную способность. Таким образом, нарушается взаимосвязь симпатических и парасимпатических влияний [6]. Клинически наблюдается нейрогенная задержка мочеиспускания с элементами парадоксальной ишурии (выделения мочи по каплям на фоне переполненного мочевого пузыря). При локализации травмы выше сакрального центра и ядра Онуфа повреждаются проводниковые нервные волокна, осуществляющие взаимосвязь регулирующих структур, однако сами центры иннервации могут быть интактны. В этом случае и детрузор, и внутренний сфинктер уретры способны к циклическому сокращению и расслаблению, но рассогласованность в работе приводит не к нормальному акту мочеиспускания, а к детрузорно-сфинктерной диссинергии. Поражение на уровне нижнегрудного и верхнепоясничного отделов позвоночника, вовлекающее симпатические регулирующие структуры, вызывает нарушение сократительной способности внутреннего сфинктера уретры и недержание мочи. Травма спинного мозга на уровне шейного и верхнегрудного отделов позвоночника ведет к прерыванию взаимосвязи спинальных и стволовых, а также кортикальных структур регуляции. В ситуации, когда центры иннервации спинного мозга и нервные проводники между ними сохраняют свою анатомическую целостность, клинически может сформироваться автономный процесс мочеиспускания, а также гиперактивность мочевого пузыря. В этом случае накопление и выделение мочи происходят рефлекторно, в т. ч. с участием аксон-рефлексов, без контроля центров, отвечающих за произвольную составляющую физиологического процесса [7].
Описанные клинические нарушения достаточно вариабельны и зависят от характера и тяжести повреждения, а также сроков, прошедших с момента травмы, поэтому можно наблюдать переход одной формы нейрогенного расстройства мочеиспускания в другую.
Невролог, понимая обусловленность клинической картины уровнем поражения спинного мозга, определяет тактику ведения спинального пациента и дальнейший прогноз. Осуществление адекватной коррекции урологических осложнений лежит, несомненно, в междисциплинарной плоскости. В связи с этим нейроурологическая практика, а вернее, четкое и скоординированное взаимодействие невролога и уролога способно обеспечить квалифицированную и своевременную помощь. И если врач-невролог сосредоточен на повреждении спинного мозга и нарушении иннервации, то уролог контролирует непосредственное функциональное состояние нижних мочевых путей и коррекцию сопутствующих воспалительных и нефротических осложнений. Отсюда вытекает необходимость тесной взаимосвязи специалистов для полноценной коррекции нейрогенных расстройств мочеиспускания.
В представлении уролога, оказывающего специализированную помощь пациентам с неврологическими расстройствами, процесс мочеиспускания выглядит несколько сложнее, чем простой циклический акт, состоящий из чередования фаз накопления и выведения мочи, обеспеченный двумя основными функциями мочевого пузыря: резервуарной и эвакуаторной. Функционально этот процесс определяется синергией детрузора с гладкомышечным сфинктером уретры и мышцами тазового дна, включающими наружный уретральный сфинктер.
Физиологически мочевой пузырь, природой созданный резервуар для сбора мочи, обладает способностью к полному опорожнению в подходящее время и в удобном для совершения акта мочеиспускания месте согласно социально-поведенческим нормам. Эта крайне важная способность реализуется в результате сложной регуляции с участием центральной и периферической нервных систем. Фундаментально акт мочеиспускания – это спинальный рефлекс, обеспечиваемый работой центров головного мозга, реализация и подавление этого рефлекса находятся под волевым контролем. Возможность произвольного управления делает функцию нижних мочевых путей уникальной по сравнению, например, с сердечно-сосудистой системой, и в то же время более уязвимой при неврологических заболеваниях [8]. Таким образом, основными функциями нижних мочевых путей являются накопление мочи в мочевом пузыре, длящееся относительно продолжительное время, и мочеиспускание, занимающее в норме несколько секунд. Реципрокные отношения – расслабление/напряжение детрузора, закрытие уретрального сфинктера и сокращение/расслабление детрузора, открытие уретрального сфинктера – обеспечивают скоординированность процессов накопления и удаления мочи и находятся под нейромедиаторным контролем [9].
Нейрогенная дисфункция нижних мочевых путей является следствием патологии центральной нервной системы или периферических нервных окончаний ‒ отделов нервной системы, выполняющих контроль над актом мочеиспускания. В этом состоит главное отличие рассматриваемого нарушения от нарушений нижних мочевых путей ненейрогенной этиологии, развивающихся вследствие поражения непосредственно мочеполовой системы.
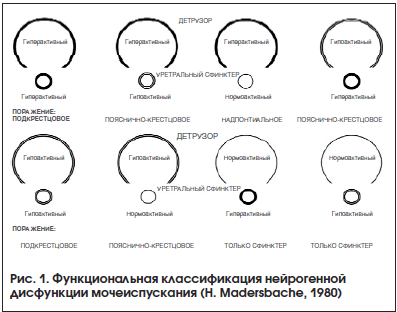
В урологическом сообществе длительное время основной опорой для определения формы нейрогенного расстройства мочеиспускания являлась классификация, предложенная профессором Г. Мадерсбахером в 1980 г. и рекомендуемая Европейской ассоциацией урологов (рис. 1) [10]. В ней автор выделяет 8 основных форм нейрогенных расстройств мочеиспускания в зависимости от состояния детрузора и внутреннего сфинктера уретры. Подразумевается, что указанные структуры могут быть в гипертонусе, гипотонусе и в нормальном состоянии. Однако сложность в постановке диагноза и категоричность в выборе одной из 8 форм нарушений мочеиспускания сегодня заставляют говорить о пересмотре форм расстройств мочеиспускания. С клинической точки зрения все возможные виды нарушений мочеиспускания рассмотреть в рамках одной из существующих классификаций невозможно. В определении поражения у пациента наиболее часто специалисты основываются на преобладающем нарушении эвакуаторной или резервуарной функции мочевого пузыря, различных видах детрузорно-сфинктерной диссинергии и уродинамических показателях максимального детрузорного давления в точке утечки. При этом важность знания о максимальном детрузорном давлении и максимальном давлении в точке утечки делает необходимым проведение специализированного уродинамического исследования практически каждому пациенту с нарушениями мочеиспускания на фоне неврологического заболевания.
Лечение
Основными задачами урологической помощи на всех этапах нейрореабилитации являются:
1) сохранение и обеспечение функции верхних мочевыводящих путей;
2) независимость регуляции функции нижних мочевыводящих путей;
3) улучшение качества жизни.
С практической точки зрения важны борьба с вторичными осложнениями нейрогенной дисфункции мочеиспускания, а также их профилактика. К таким осложнениям относятся манифестация инфекции мочевыводящих путей (исключая бессимптомную бактериурию), уролитиаз, микроцистис, гидронефротическая трансформация и почечная недостаточность, стриктура уретры и т. д. [11].
Наименьшего риска осложнений со стороны верхних мочевыводящих путей следует ожидать при сохранении резервуарной функции мочевого пузыря с низким внутрипузырным давлением, например при гипотонии детрузора, его достаточной функциональной емкости и нормальном состоянии поперечно-полосатого сфинктера уретры или его гипотонии. В этом случае к хорошим результатам коррекции, в т. ч. улучшению качества жизни спинального пациента, приводит адекватное дренирование нижних мочевых путей, при этом следует руководствоваться международными стандартами и отечественными клиническими рекомендациями. При нарушении функции опорожнения мочевого пузыря вследствие повреждения позвоночника и спинного мозга методом выбора является асептическая периодическая катетеризация. Она подразумевает использование одноразового стерильного лубрицированного катетера. Процедура выполняется самостоятельно или с посторонней помощью каждые 4‒6 ч [12].
Иные методы дренирования мочевого пузыря, такие как приемы Креде или Вальсальвы, длительное использование постоянного мочевого катетера, должны быть строго обоснованы, т. к. несут значительные риски развития вторичных нейрогенных осложнений работы мочевого пузыря, достигающих 34% [13].
Периодическая катетеризация 4‒6 раз в сутки при условии отсутствия выраженных нарушений со стороны верхних мочевыводящих путей, шокового состояния, гнойно-инфекционных процессов в уретре и мочевом пузыре может быть назначена любым специалистом, курирующим пациента. Вопрос о том, когда переводить пациента на периодическую катетеризацию для постоянного уретрального дренажа, находится в стадии обсуждения сообщества специалистов по нейроурологии [14]. Формальных ограничений и четких рекомендаций по срокам нет, однако считается, что при отсутствии противопоказаний и достаточной укомплектованности отделения средним и младшим медицинским персоналом следует избавлять пациента от постоянных дренажей как можно раньше.
Гиперактивный мочевой пузырь, встречающийся на фоне детрузорно-сфинктерной диссинергии и без нее, является другой формой нейрогенного расстройства мочеиспускания вследствие травмы позвоночника и спинного мозга. Если такой тип нарушения клинически проявляется недержанием мочи, то он не несет значительного риска осложнений со стороны верхних мочевыводящих путей. К проблемам нейрогенного гиперактивного мочевого пузыря следует отнести снижение качества жизни.
Детрузорно-сфинктерная диссинергия характеризуется тем, что в момент напряжения мочевого пузыря для его опорожнения происходят различные по силе и продолжительности сокращения внутреннего и наружного сфинктеров уретры, обеспечивающих функцию удержания. В норме сокращения детрузора синхронны с расслаблением этих сфинктеров, что способствует свободному выведению мочи по уретре. Нарушение функции опорожнения в сочетании с высоким внутрипузырным давлением ‒ наиболее опасная форма нейрогенной дисфункции мочеиспускания из-за развития пузырно-мочеточникового рефлюкса, а также возможности структурных повреждений самого мочевого пузыря. В этом случае перед урологом стоят две основные задачи: 1) подавление высокого внутрипузырного давления, 2) обеспечение оттока мочи по уретре.
Для подавления детрузорной гиперактивности в качестве первой линии терапии применяются антихолинергические средства, в дополнение к которым можно назначать препараты из группы бета-3-адреномиметиков [15]. Вторая линия лечения включает инъекционное введение в стенку мочевого пузыря 200 ЕД ботулинического нейропептида. Надо понимать, что терапия направлена на создание низкого внутрипузырного давления в мочевом пузыре, необходимого для нормальной работы верхних мочевых путей. Одним из результатов купирования гиперактивности, особенно при сохранении нормального или повышенного тонуса поперечно-полосатого сфинктера уретры, будет увеличение количества остаточной мочи или отсутствие мочевыделения. Поэтому крайне важно объяснить пациенту необходимость проведения указанной терапии с назначением периодической катетеризации мочевого пузыря.
При своевременной коррекции нарушений мочеиспускания у спинальных пациентов, применении рекомендованного метода отведения мочи, компенсации избыточного внутрипузырного давления вследствие гиперактивности детрузора или детрузорно-сфинктерной диссинергии удается избежать многих вторичных осложнений.
В комплексной программе реабилитационного лечения пациентов с травмой позвоночника и спинного мозга используются методики немедикаментозной коррекции, показавшие различный терапевтический потенциал в ходе исследований. В частности, применение электростимуляции мочевого пузыря с помощью имплантируемых электродов в работе А.В. Лившица и соавт. показало, что создать управляемый акт мочеиспускания невозможно, т. к. возбуждение детрузора распространяется на внутренний сфинктер уретры, моделируя детрузорно-сфинктерную диссинергию [16]. Несмотря на то что исследователи представили некоторые положительные результаты, методика не нашла клинического применения в связи с высокой инвазивностью и риском вторичных осложнений.
Применение электростимуляции переменным пульсирующим током по лонно-сакральной методике и электрофореза с прозерином на передней брюшной стенке в проекции мочевого пузыря в настоящий момент представляется несостоятельным вследствие особенностей физиологии нижних мочевых путей и неучастия мышц живота в акте мочеиспускания.
Перспективно использование современных методик: сакральной инвазивной электронейростимуляции с помощью имплантируемых электродов и ритмической периферической магнитной стимуляции в области сакрального центра мочеиспускания и крестцовых корешков [17, 18]. В настоящее время механизм действия магнитной стимуляции на физиологию нижних мочевых путей остается неясным. Многоступенчатость и сложность нервной регуляции процесса удержания мочи и акта мочеиспускания предполагают возможность вовлечения различных структур в ответ на внешнее воздействие. Клинические и уродинамические эффекты магнитной стимуляции, вероятно, связаны с восстановлением интеграции регуляторных рефлексов, при этом наблюдается эффект нейромодуляции, когда происходит изменение активности (торможение или возбуждение) структур центральной, периферической и вегетативной нервных систем [19, 20].
Нейрогенное нарушение мочеиспускания, обусловленное травмой позвоночника и спинного мозга, клинически чрезвычайно гетерогенно вследствие вариабельности уровня и степени тяжести поражения [21, 22]. Этот аспект диктует необходимость индивидуального диагностического подхода, выбора адекватного метода коррекции работы нижних мочевых путей. Реабилитационный путь спинального пациента в настоящее время невозможно представить без тесного сотрудничества невролога и уролога. Совместный современный подход специалистов к проблеме урологических осложнений травмы спинного мозга обеспечивает пациенту верное понимание собственного состояния и адекватную прогностическую оценку, а также возможность социальной адаптации и повышения качества жизни [23, 24].
Источник
Боли при цистите у женщин сигнализируют о развитии воспаления.
О тяжести недуга и возможном развитии осложнений красноречиво рассказывает локализация неприятных ощущений.
На чем акцентировать внимание при возникновении болей при цистите?
Как снять боль, какие медицинские препараты или народные средства помогут устранить симптомы?
Все это рассмотрим в подробностях.
Почему при цистите болит поясница, спина, почки или нижняя часть живота
Цистит – инфекционно-воспалительное заболевание мочеполовых путей, слизистой оболочки мочевого пузыря.
Специфика анатомии женского организма делает его более подверженным этому недугу.
Так как мочеиспускательный канал у женщин широкий и короткий (всего 3-4 сантиметра), что способствует проникновению инфекции.
Боли у мужчин тоже могут быть пронизывающими, но в процентном соотношении заболеваемость циститом составляет около 0,5%, а у женщин – около 25%.
Причиной заболевания могут быть бактериальные микроорганизмы (кишечная палочка, золотистый стафилококк), чему способствуют:
- переохлаждение (вызывает стресс и снижает иммунитет, поэтому бактерии быстрее размножаются)
- пренебрежение элементарными законами личной гигиены
- застой крови в тазу
- чрезмерная сексуальная активность
- воспалительные процессы в близлежащих органах
- травма слизистой оболочки мочевого пузыря
- гормональные нарушения
- постоянные стрессы и нехватка витаминов
Обычно цистит вызывает инфекция, которая содержится в моче.
Болезнетворные бактерии попадают в нее из кишечника.
По типу возбудителя цистит разделяют на бактериальный и небактериальный.
60% всех инфекций мочеполовых путей возникают после секса.
Это всегда фактор риска.
«Замучила адская боль» – так часто характеризуют свое состояние дамы, которые промочили ноги или переохладились в капроновых колготках зимой.
Первопричина недомогания заключается в воспалительном процессе, протекающем в слизистой оболочке мочевого пузыря.
При цистите образуется отек, разбухшие ткани оказывают давление на нервные окончания и рождают мучительную режущую боль.
Ее месторасположение подскажет, где находится эпицентр воспаления.
Как болит цистит: разновидности болей
Где именно возникнет боль при цистите, зависит от места дислокации воспаления и специфики развития осложнений.
Как правило, при цистите женщины жалуются на боли в:
- в нижней части живота
- пояснице
- правом или левом боку
Чтобы поставить безошибочный диагноз, необходимо определить, где и какие боли испытывает пациент при цистите.
Случается, что их путают с проявлениями аппендицита, пиелонефрита или воспаления кишечника.
Чем скорее вы заглянете в кабинет врача, тем раньше будет поставлен диагноз и назначено адекватное лечение.
Боли в пояснице при цистите
Локализация свидетельствует о том, что воспаление захватило соседние с мочевым пузырем органы, в том числе почки.
Иногда при цистите боль «отдает» в поясницу и крестец по причине передавливания нервных окончаний.
Незамедлительно обратитесь к врачу, если:
- Неприятные ощущения усиливаются – это одна из самых распространенных черт цистита.
- Температура поднимается выше 38 градусов. При цистите может болеть голова и горло.
- Боли становятся «опоясывающими».
- Возникают боли при мочеиспускании – цистит редко протекает без этого симптома.
- Появляется чувство слабости, в тяжелых случаях – тошнота, рвота.
Чтобы вычеркнуть риск развития поражения почек, запишитесь на прием к нефрологу.
Понадобится комплексное обследование, если беспокоят боли в спине.
Они тоже могут быть сигналом о проблемах с почками, а также о наличии других инфекций.
При цистите болят почки
Почки – это элемент мочевыделительной системы.
У них неразрывная связь с мочевым пузырем.
При игнорировании лечения или неправильно подобранной терапии воспаление и острая боль при цистите идут вверх и добираются до почек.
Вмешательство зараженной микрофлоры в стерильное внутреннее пространство этого органа вызывает активную воспалительную реакцию.
Кроме того, сильная боль в почках при цистите может предупреждать о развитии пиелонефрита.
При цистите болит живот, как при месячных
Боли внизу живота естественны для цистита, ведь именно здесь расположен мочевой пузырь.
Многие женщины сравнивают их с ощущениями во время менструации.
Раздраженный мочевой пузырь нажимает на нервные окончания и провоцирует частые приступы.
Характер боли при цистите может быть:
- ноющим
- схваткообразным
- тянущим
- режущим
- острым
- отдающим в пах
При переполненном мочевом пузыре боли могут усиливаться.
Если при цистите преследует постоянная боль в нижней части живота, рекомендуется проверить состояние матки.
Боли в правом или левом боку
Если вы подозреваете у себя цистит, обратите внимание, болит ли бок – правый или левый.
В первом случае болезненная чувствительность может указывать не только на воспаление слизистой оболочки мочевого пузыря, но и на воспаление придатков, заворот кишок, обострившуюся язву, аппендицит, сбои в работе кишечника.
Боли в левом боку могут предупреждать о воспалении почек или придатков.
Обязательно сдайте анализы и пройдите ультразвуковое исследование.
Мучительное мочеиспускание при цистите
При цистите не обошлось без боли при мочеиспускании?
Её связывают с особенностями развития этого недуга у женщин.
Проникая в мочевой пузырь, патогенная микрофлора взбирается вверх по уретре.
Короткий и широкий мочевыводящий канал воспаляется, поэтому продвигающаяся по нему моча вызывает раздражение и жжение.
Такого рода боли характерны не только для цистита, но и для уретрита.
Отличить это заболевание можно по нескольким признакам:
- общее самочувствие и температура тела в пределах нормы
- у болезненных ощущений четкая локализация, они не отзываются в других органах
- моча не приобретает непривычный запах, но и в этом случае возможны выделения с примесью крови или гноя
Боли при цистите при беременности
Этот недуг обостряется именно во время вынашивания ребенка.
Ослабленная иммунная система не способна дать отпор патогенной микрофлоре, поэтому возникает риск возникновения пиелонефрита.
Кроме того, цистит, который редко протекает без боли, может вызвать тонус матки и тренировочные схватки.
Признаки того, что беременной женщине пришлось столкнуться с воспалением мочевого пузыря:
- Многократное и болезненное мочеиспускание. Ложные позывы.
- Мизерное выделение мочи даже при переполненном мочевом пузыре.
- Изменение цвета мочи. Цистит провоцирует не только боль, но и наличие в мочи примесей крови или слизи.
- Выделения с неприятным запахом, которые указывают на угрозу гнойного воспаления, крайне опасного в период беременности.
Цистит способен негативно отразиться на беременности и развитии малыша.
Тактика лечения определяется после получения результатов анализов.
Окончательный диагноз ставится урологом и акушером-гинекологом.
Лечение в данном случае назначается с учетом чувствительности антибиотиков из тех групп, которые разрешены к применению у беременных.
Для этого в обязательном порядке проводят бактериальный посев мочи.
Если проявления цистита очень активные, назначается один из антибиотиков широкого спектра в сочетании с уросептиками.
При цистите болят яичники
Это признак прогрессирования заболевания и появления осложнений в области репродуктивной системы.
Не стоит самостоятельно искать таблетки, снимающие боль при цистите.
Самолечение может вызвать ухудшение ситуации.
Посетите гинеколога, который поставит диагноз и подберет лечение.
Опасным осложнением цистита является бесплодие.
Для исключения этой проблемы необходим комплексный подход, включающий урологическую терапию и лечение гинекологического заболевания.
Зачастую специалисты прибегают к медикаментозным средствам и физиотерапии, а в качестве дополнения назначают фитотерапию и гомеопатические препараты.
Боли во влагалище при цистите
Женская анатомия способствует проникновению инфекции из мочеполовой системы в репродуктивную.
В результате развивается воспалительный процесс.
Чтобы вылечить обе патологии, требуется врачебное вмешательство.
После обследования и выявления цистита может понадобиться лечение антибиотиками.
При цистите болят ноги
Это косвенный признак цистита, сопровождающийся отечностью.
Отек – следствие задержки жидкости в организме, которая может свидетельствовать о развитии воспалительного процесса в мочевом пузыре, почках.
Необходимо комплексное лечение для устранения симптомов заболевания, после чего боль в ногах, как правило, проходит самостоятельно.
В некоторых случаях боль в ногах – признак осложнений на почки и хронической формы цистита.
Рекомендуется увеличить количество потребляемой жидкости (чистой воды без газа) в сутки для ускорения выведения токсинов и придерживаться полноценного, но диетического питания.
Исключите из рациона острое, жирное, копченое и соленое.
Будут полезны морсы, свежевыжатые соки и растительные отвары.
Выполняйте физические упражнения для нормализации кровообращения.
После серии приседаний и наклонов отдыхайте в положении лежа, закидывая ноги на спинку дивана или стену.
Это поможет справиться со спазмами и устранить болезненные ощущения.
Через 20-30 минут примите не слишком горячую ванну, чтобы прогреть ткани, наладить обменные процессы.
При цистите болит клитор
Такое явление встречается часто и объясняется тем, что клитор – одна из самых чувствительных частей женского организма.
С клитором соединена масса нервных окончаний, поэтому даже небольшие отклонения и едва начавшийся воспалительный процесс могут сопровождаться болями.
Если беспокоит боль в паху, это тоже может быть симптомом цистита.
Но спектр причин, вызывающих неприятные ощущения в этой области, слишком широк.
Чтобы поставить правильный диагноз и назначить лечение, необходимо прибегнуть к помощи врача.
Боли при сексе: как распознать цистит
При наличии цистита половой акт может сопровождаться болью и у мужчин, и у женщин.
После секса возникают неожиданные острые позывы мочеиспускания и чувство жжения.
Временно избавиться от симптомов поможет грелка, приложенная к промежности.
Но цистит необходимо лечить, чтобы боли не стали хроническими.
После обследования, для которого берут анализ мочи (общий и Нечипоренко), посев мочи на патогенную флору, мазок на половые инфекции, делают УЗИ почек, назначается лечение.
Чаще всего на этот период врачи советуют приостановить сексуальную жизнь.
Так как при половом акте дополнительно раздражается слизистая, усиливается симптоматика и существенно затягивается выздоровление.
Цистит не является заразным заболеванием и не передается половым путем.
В конце приема антибиотиков сексом заниматься можно, но без отмены лечения.
Как снять боль при цистите в домашних условиях
Перетерпеть цистит нельзя.
Этот недуг требует незамедлительного лечения – грамотного и комплексного, а не просто приглушения симптомов.
Чтобы цистит не перерос в частый, необходимо строго соблюдать советы врача о дозировке и частоте приема назначенных препаратов.
Нельзя забрасывать терапию, как только прекратятся боли после цистита.
В ином случае эффективность лечения невысокая.
Бактерии обретут иммунитет к терапии и в скором времени заявят о себе вновь.
Многих интересует, через сколько проходит боль после начала лечения цистита.
Ответ на этот вопрос зависит от особенностей протекания заболевания, но при правильном подходе дискомфорт исчезнет через 3-4 дня.
Тем не менее нужно знать, как облегчить боль при цистите, если по какой-то причине поход в поликлинику откладывается.
Быстрый результат дают анальгетики – препараты, которые избавляют от болей любых типов, в том числе тех, что отдают в позвоночник, поясницу или паховую область.
Что выпить, если болит, как при цистите?
Выберите один из распространенных анальгетиков – Но-Шпу, Найз, Папаверин или Спазмалгон.
Для обезболивания непосредственно места воспаления показаны суспензии и свечи, но популярностью они не пользуются.
Помните о том, что обезболивающие средства не борются с первоисточником боли, а лишь купируют приступ.
Чрезмерно увлекшись анальгетиками, вы рискуете вызвать необратимые изменения в работе организма.
Не стоит «гуглить» народные методы лечения цистита.
Абсолютное большинство из них антинаучно, не исследовано и просто опасно, ведь ими пользовались задолго до того, как появились новейшие медицинские методики.
Бесконтрольно принимать «целебные» травы тоже не рекомендуется.
В растениях содержатся полезные активные компоненты, но рассчитать их дозу невозможно, что чревато побочными эффектами.
Если во время консультации доктор посоветует определенное лекарственное средство (отвар толокнянки или клюквенный сок, например), то подскажет, как его принимать в сочетании с антибиотиком, спазмолитиками, мочегонными препаратами.
Профилактика цистита
Стопроцентной защиты от цистита нет, но можно минимизировать риск заболевания, придерживаясь простых правил.
Следует:
- своевременно лечить гинекологические заболевания, регулярно посещать специалиста
- выбирать удобное белье из натуральных материалов (от синтетического и утягивающего откажитесь), тепло одеваться в холодное время года, не допускать замерзания ног и не сидеть на холодных поверхностях
- выпивать достаточное количество чистой воды в день
- не подавлять позывы к мочеиспусканию в течение длительного времени
- не допускать серьезных физических нагрузок
- соблюдать интимную гигиену, так как зачастую инфекция попадает в мочевой пузырь с поверхности белья
- укреплять иммунитет
- вести активный образ жизни, в конце каждого часа на работе вставать и выполнять простые физические упражнения
Во время или после лечения цистита, а также для профилактики этого заболевания скорректируйте рацион питания.
Снизьте потребление алкоголя, кофеина, острых и пряных блюд, так как они дополнительно раздражают стенки мочевого пузыря.
Своевременно начав лечить воспаление мочевого пузыря, можно победить даже острое заболевание быстро и беспроблемно.
В среднем на это уходит около десяти дней, после чего женщине предстоит пару недель восстанавливать микрофлору кишечника и влагалища.
При подозрении на цистит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Источник
