Мочевой пузырь у детей виды
Симптомы аномалии мочевого пузыря у ребенка
- Постоянное мокнутие (намокание) пупочной ранки.
- Выделение мочи из пупка.
- Гематурия (наличие крови в моче).
- Изменение мочи (она становится мутной, цвета « мясных помоев», пенистой).
- Двухфазное мочеиспускание (сразу после окончания мочеиспускания возникает новый позыв).
- Отсутствие участка передней брюшной стенки внизу живота.
- Затрудненное мочеиспускание (слабая струя мочи).
Формы аномалии мочевого пузыря у ребенка
Выделяют несколько аномалий мочеточников.
- Агенезия мочевого пузыря (полное отсутствие мочевого пузыря).
- Удвоение мочевого пузыря (мочевой пузырь двухкамерный, в каждую камеру открывается устье (отверстие) мочеточника в мочевом пузыре).
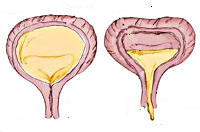
- Экстрофия мочевого пузыря (у ребенка отсутствует передняя стенка мочевого пузыря и часть передней брюшной стенки. Таким образом, полость мочевого пузыря сообщается с внешней средой).
- Дивертикул мочевого пузыря (мешкообразное выбухание стенки мочевого пузыря).
- Аномалии урахуса (трубки, соединяющей мочевой пузырь плода с околоплодными водами):
- пупочный свищ (неполное заращение участка урахуса в околопупочной области, полость урахуса сообщается с внешней средой через отверстие в области пупка);
- пузырно-пупочный свищ (полное незаращение урахуса по всей длине. Полость мочевого пузыря сообщается с внешней средой через отверстие в области пупка. Характеризуется выделением мочи из пупка);
- дивертикул мочевого пузыря (неполное незаращение урахуса в области мочевого пузыря с формированием выбухания его стенки);
- киста урахуса (неполное заращение урахуса в средней части, приводящее к его мешковидному расширению).
- Контрактура шейки мочевого пузыря (сужение шейки мочевого пузыря из-за избыточного количества ткани в области устья мочеиспускательного канала, создающее препятствие для оттока мочи).
Самым серьезным пороком развития мочевого пузыря является экстрофия мочевого пузыря (отсутствие передней стенки мочевого пузыря и соответствующей ей передней брюшной стенки), сочетающаяся с расщеплением костей таза (отсутствие их соединения) и тотальной эписпадией (наружное отверстие мочеиспускательного канала расположено на передней поверхности полового члена вне его головки) у мальчиков и расщеплением клитора у девочек. Данная аномалия требует реконструктивной (восстановительной) операции для воссоздания мочевого пузыря, мочеиспускательного канала и передней брюшной стенки.
Причины аномалии мочевого пузыря у ребенка
Аномалии мочевого пузыря – это врожденное заболевание (развивается у плода во время его пребывания в утробе матери).
Факторы риска развития врожденных аномалий мочеточников:
- генетические факторы (ошибки в генетическом аппарате клеток плода, приводящие к неправильному строению и развитию некоторых органов и систем);
- инфекционные заболевания матери во время беременности (краснуха (вирусное заболевание, проявляющееся появлением сыпи красного цвета на теле и лице), сифилис (бактериальное заболевание, передающееся половым путем));
- профессиональные вредности – вредные факторы внешней среды (ионизирующее излучение, повышенные температуры);
- употребление наркотиков или алкоголя матерью во время беременности.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика аномалии мочевого пузыря у ребенка
- Анализ жалоб (когда (как давно) появилось мокнутие (намокание) пупочной ранки, затруднение мочеиспускания, изменение окраски и свойств мочи, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (перенесенные болезни в детско-юношеском периоде, наличие хронических заболеваний мочевыделительной системы).
- Общий анализ мочи – исследование мочи на наличие эритроцитов (красных кровяных телец), лейкоцитов (белых клеток крови), клеток иммунной системы, белка, глюкозы (сахара крови), бактерий, солей и т. д.
- Общий анализ крови: подсчет эритроцитов, лейкоцитов, скорости оседания эритроцитов (СОЭ) – времени, за которое эритроциты оседают на дно пробирки. Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Осмотр пупочной ранки у ребенка, передней брюшной стенки, наружных половых органов.
- Пальпация (ощупывание) мочевого пузыря – врач рукой определяет размеры мочевого пузыря, его форму.
- Ультразвуковое исследование (УЗИ) почек и мочевого пузыря – оценка размеров, расположения почек, их строения, состояния чашечно-лоханочной системы (система отведения и накопления мочи), выявление камней, кист (образования в виде пузырей, содержащих жидкость), оценка строения мочевого пузыря, наличия в нем образований, оценка объема остаточной мочи (объема мочи, оставшегося после мочеиспускания).
- Экскреторная урография (введение контрастного вещества в вену, выполнение снимков органов мочевыделительной системы в разные моменты выделения контрастного вещества, как правило, через 7, 15 и 30 минут с момента введения препарата). Метод позволяет определить степень нарушения оттока мочи из почки, а также степень расширения выделительной системы почки и мочеточника. Также метод позволяет оценить анатомическую форму мочевого пузыря.
- Урофлоуметрия (регистрация скорости потока мочи при мочеиспускании). Больной мочится в унитаз, в который вмонтированы датчики, оценивающие скорость и объем мочи в единицу времени. Метод позволяет выявить степень и тип нарушения акта мочеиспускания.
- Комплексное уродинамическое исследование (КУДИ) – определение функции нижних мочевых путей. Во время исследования после введения специальных одноразовых датчиков определяется поведение мочевого пузыря во время наполнения и опорожнения.
- Ретроградная цистоуретрография. В мочевой пузырь через уретру вводится вещество, которое видно на рентгене. Метод позволяет оценить форму, размер мочевого пузыря.
- Цистоскопия (введение в мочевой пузырь через мочеиспускательный канал специального оптического прибора) – позволяет осмотреть слизистую оболочку мочевого пузыря и устья мочеточников (отверстие мочеточника в мочевом пузыре).
- Мультиспиральная компьютерная томография (КТ). Больной ложится в компьютерный томограф, где выполняется серия пошаговых высокоточных рентгеновских снимков. Позволяет оценить размеры, положение мочеточников, мочевого пузыря, их взаимоотношение.
- Возможна консультация детского уролога.
Лечение аномалии мочевого пузыря у ребенка
Аномалии мочевого пузыря, кроме полного его отсутствия, не угрожают жизни ребенка, однако требуют скорейшего оперативного лечения.
- Консервативное лечение: назначают прием антибактериальных препаратов (препаратов, способствующих гибели или остановке роста бактерий).
- Хирургическое лечение – виды операций:
- иссечение перегородки в мочевом пузыре при удвоенном мочевом пузыре (мочевой пузырь двухкамерный, в каждую камеру открывается устье (отверстие) мочеточника в мочевом пузыре);
- иссечение дивертикула мочевого пузыря (выпячивание стенки мочевого пузыря);
- иссечение остатков урахуса (трубки, соединяющей мочевой пузырь плода с околоплодными водами) – свищей и дивертикулов;
- трансуретральная резекция шейки мочевого пузыря (часть мочевого пузыря, куда открывается внутреннее отверстие уретры): специальным инструментом, введенным по мочеиспускательному каналу, иссекают избыток тканей в области шейки мочевого пузыря;
- пластические операции при экстрофии мочевого пузыря (отсутствие передней стенки мочевого пузыря и соответствующей ей передней брюшной стенки).
Осложнения и последствия аномалии мочевого пузыря у ребенка
- Острый и хронический цистит (воспаление слизистой оболочки мочевого пузыря).
- Острый или хронический пиелонефрит (воспаление накопительной и выделительной системы почки).
- Острая задержка мочеиспускания (невозможность опорожнить мочевой пузырь).
- Формирование камней в мочевом пузыре (мочекаменная болезнь).
- Кровотечение из мочевого пузыря.
- Хроническая почечная недостаточность (нарушение всех функций почек, приводящее к расстройству водного, солевого, азотистого и других видов обмена).
Профилактика аномалии мочевого пузыря у ребенка
Профилактика осложнений аномалий мочевого пузыря.
- Соблюдение диеты: уменьшение количества жирной и белковой пищи, употребление овощей, круп, фруктов, ограничение употребления соли (2-3 грамма в день).
Дополнительно аномалии мочевого пузыря у ребенка
Мочевой пузырь представляет собой резервуар для накопления мочи, принимающий мочу от двух мочеточников (впадающих в области треугольника Льето (специальная площадка для мочеточников в мочевом пузыре) и выделяющий ее в мочеиспускательный канал).
Выделение мочи осуществляется благодаря одномоментному напряжению мышечного слоя мочевого пузыря и расслаблению мышцы в шейке мочевого пузыря (устье мочеиспускательного канала).
Источник
Мочевая система ребенка начинает формироваться уже в первые недели внутриутробного развития, как особо значимый для жизнедеятельности элемент организма. Органы мочевой системы отвечают за вывод неиспользуемых продуктов обмена веществ и токсинов, поэтому с ухудшением экологической составляющей и развитием производства продуктов высокой переработки нагрузка на почки и мочевыводящие пути все более возрастает. Медики констатируют, что заболеваемость мочевой системы, особенно у детей, в течение нескольких десятилетий сохраняет устойчивую тенденцию роста. В целом около трети детей имеют патологии мочевой системы, а у родителей с больными почками только каждый четвертый ребенок не имеет проблем с мочевыводящими органами.
Малыш не всегда может объяснить, что именно его беспокоит, поэтому главной задачей родителей и работников детских учреждений является своевременное обнаружение признаков заболеваний мочевой системы. При этом следует учитывать, что пиковая детская заболеваемость выводящих органов возникает в определенные возрастные периоды. Малыши до 3 лет весьма уязвимы, так как их организм приспосабливается к самостоятельному существованию вне материнского тела. Дети 5-7 лет переживают один из важных периодов взросления, в том числе в обменных процессах и в механизме мочевыведения. Подростки 14-18 лет часто страдают от поражения мочевой системы из-за происходящих гормональных изменений и активного роста организма.
Причины заболеваний мочевой системы
Заболеваемость органов мочевой системы у детей связана не только с возрастными изменениями, но также с действием множественных факторов риска и конкретными особенностями организма:
- врожденные патологии мочевыводящей системы, проявляющие себя в период до 3-летнего возраста;
- осложнения при родах (кислородная недостаточность плода, шоковое состояние и другие);
- применение некоторых препаратов для лечения различных врожденных патологий и родовых травм;
- преждевременные роды, когда младенец появляется с незрелой почечной тканью;
- инфицирование плода в случае заболеваний матери;
- ранний переход на вскармливание заменителями материнского молока;
- присутствие в организме ребенка очагов инфекции (частые ЛОР-болезни, кариозные зубы, больные суставы);
- развитие у малыша аллергических реакций, в том числе на лекарственные препараты, в силу чего происходит перегрузка почек чрезмерным объемом токсинов;
- переохлаждение ребенка (купание в холодных естественных водоемах, одежда не по сезону, промокшая обувь);
- наличие дисбактериоза и кишечных инфекций;
- паразитарные инфекции;
- урогенитальные воспаления у подростков.
Симптомы заболеваний мочевой системы
Проявления заболеваний мочевой системы в детском возрасте отличаются схожестью, что во многом связано с тем, что малыши не могут точно описать, что именно болит, и какие их беспокоят ощущения. Поэтому родителям необходимо наблюдать за изменениями в состоянии и поведении ребенка, с особой настороженностью принимая во внимание следующие симптомы:
- изменение интенсивности мочеиспускания (моча поступает небольшими порциями, с задержками, капельно);
- ребенок отказывается идти в туалет из-за резкой боли при мочеиспускании;
- малыш жалуется на боль в животе;
- происходит изменение цвета мочи (ее потемнение или помутнение, появление примесей крови или гноя);
- недержание мочи;
- утренние отеки лица;
- повышение температуры без признаков простуды;
- у младенцев в случае затрудненного мочеиспускания увеличивается животик в нижней части из-за переполнения мочевого пузыря;
- ребенок становится беспокойным, теряет аппетит, сон становится прерывистым;
- малыша беспокоит жажда.
Виды заболеваний мочевой системы
Основными видами болезней органов мочевой системы у детей считаются следующие патологии:
- цистит является воспалительным заболеванием на фоне инфекционного либо грибкового поражения мочевого пузыря. Лечение основывается на лекарственном угнетении возбудителя воспаления, определяемого при помощи лабораторной диагностики;
- уретрит – воспаление мочевыводящего канала, связанное с инфицированием кишечными бактериями или возбудителями из других зон хронической инфекции. Болезнь чаще возникает у девочек, особенно в период гормонального созревания;
- пиелонефрит представляет воспаление внутренней структуры почек, имеет преимущественно инфекционную основу и может быть спровоцировано уретритом и циститом в случае их несвоевременного лечения;
- гломерулонефрит поражает клубочковые элементы почек на фоне частых простуд, гайморита и кариеса.
Полное выздоровление ребенка в случае заболеваний мочевой системы происходит при условии проведения точной диагностики в квалифицированном медучреждении. Врачи Балтийского детского медцентра обеспечивают эффективное лечение болезней органов мочевыведения с применением современных диагностических и терапевтических методов.
Источник
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.

Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
