Мочевой пузырь спайки с кишечником

Современная медицина обладает невероятно огромным арсеналом терапевтических, физиотерапевтических, хирургических методов для спасения человеческой жизни. Некоторые из них никогда не оставляют последствий, другие же приводят к каким-либо изменениям в организме почти в ста процентах случаев. Любое вмешательство в организм человека, к сожалению, имеет свои последствия, а любая инфекция, травма или хирургическая операция на органах брюшной полости – вмешательство серьёзное. Именно поэтому приходится так часто сталкиваться с таким заболеванием, как спаечная болезнь в брюшной полости.
Ряд учёных считает, что любая хирургия органов брюшной полости ведёт к образованию спаек, но, к счастью, большая часть из них со временем рассасывается и поэтому пациент не ощущает дискомфорта. Другим же пациентам, в силу определённого строения органов и тканей, везёт меньше, и даже небольшая хирургическая манипуляция или травма может привести к очень серьёзным последствиям.
Причины образования спаек в брюшной полости
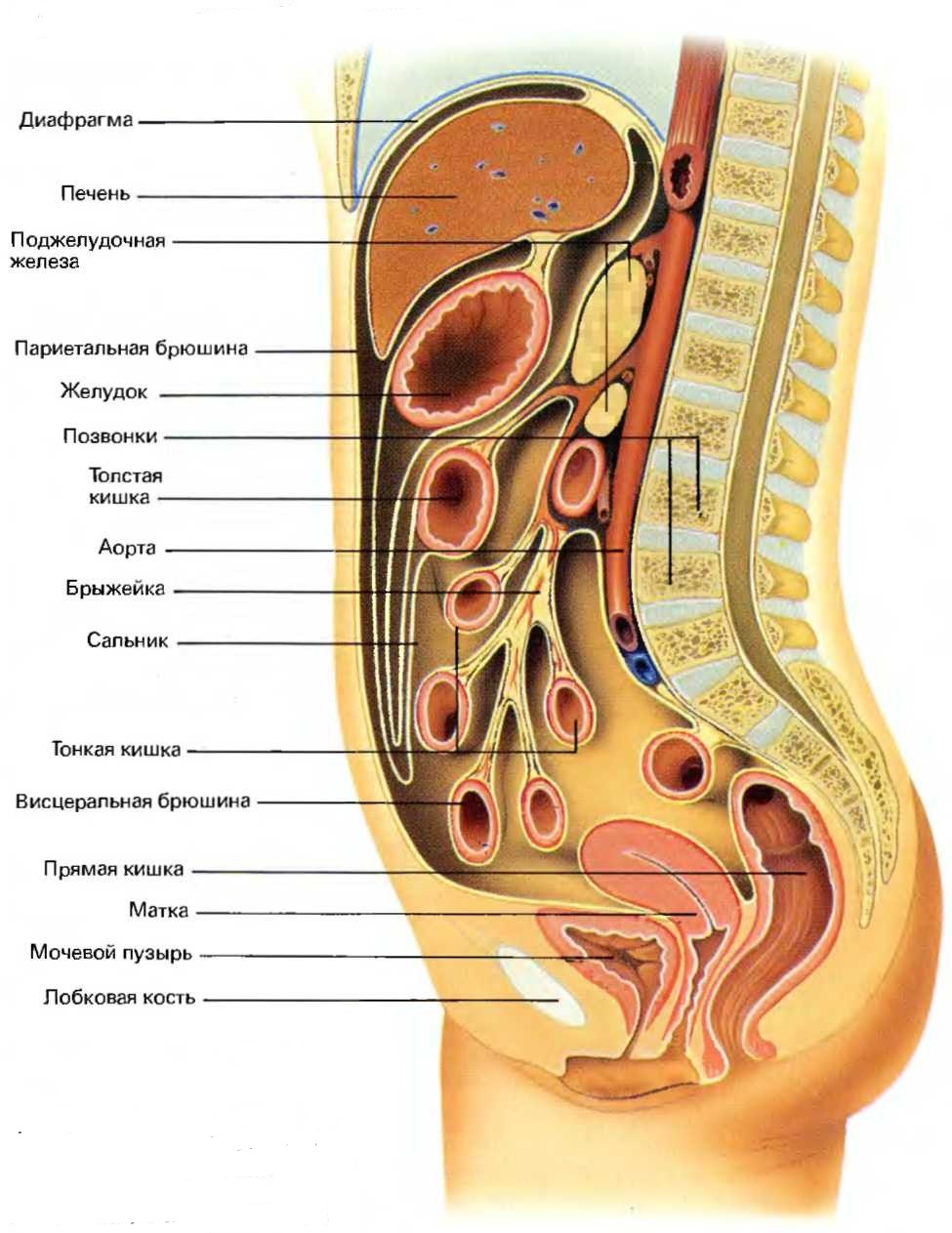
Хорошо известно, что практически все органы брюшной полости покрыты нежной полупрозрачной оболочкой, которая называется – брюшина. Она имеет два листка – висцеральный и париетальный, переходящие друг в друга. Брюшина играет важную роль в сохранении гомеостаза организма, коррекции водно-солевого обмена. Кроме того, она выполняет и защитную функцию.
Продольный разрез брюшной полости
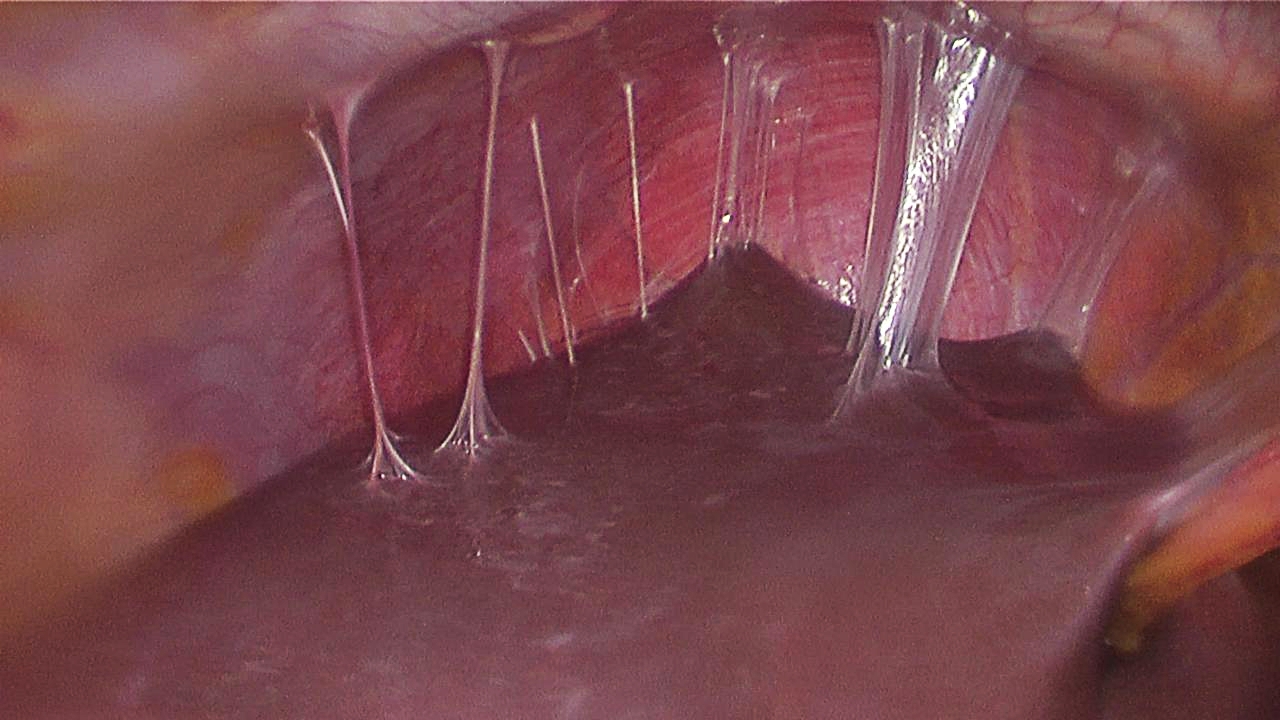
При поражении любого органа брюшной полости, в реакцию организма тут же вовлекается брюшина. В попытке отгородить поражённый очаг, брюшина прилипает к зоне воспаления, травмы либо месту операционной раны. В большинстве случаев, по выздоровлению брюшина “становится на место”. Но иногда, при хроническом воспалении, от брюшины к органу формируются белесоватого цвета плёнки – фиброзные тяжи, которые со временем уплотняются и прорастают соединительной тканью. Так проявляет себя спаечная болезнь.
Позднее ткань становится ещё плотнее, она может даже окостеневать и пропитываться солями кальция, а в её толщу могут прорастать сосудистые сплетения и нервные пучки. Спайки окружают внутренние органы подобно паутине, смещают их, иногда образуют перетяжки.
Процесс спаечной болезни
Причины формирования спаек самые разные. Это механические повреждения – удары, колото-резаные ранения, падения с высоты, хирургические операции и манипуляции. Нередко спайки возникают после тяжёлых химических повреждений, таких как ожоги кислотами и щелочами, при излитии желчи при разрыве желчного пузыря, либо желудочного содержимого при травме или прободной язве желудка. Из воспалительных заболеваний брюшной полости к появлению спаек могут привести острый аппендицит, перитонит, холецистит, энтериты различной этиологии.
Симптомы спаечной болезни в брюшной полости
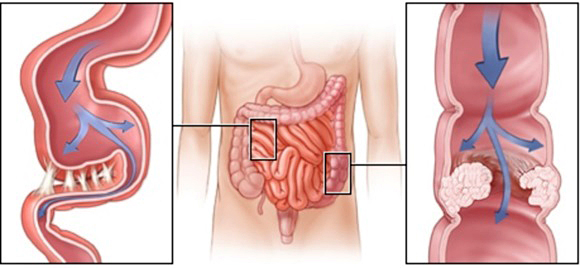
Чаще всего, поражается кишечник. Спайки путаются между кишечными петлями, сдавливают нервы и сосуды, ухудшая кровоснабжение сдавленного участка. Организм борется с недугом, усиливая перистальтику. Появляются давящие переходящие боли, тошнота, рвота, запоры. Задерживающиеся в кишечнике каловые массы начинают бродить, что вызывает усиленное образование газов. Петли кишечника растягиваются всё больше, что вызывает дополнительные болевые ощущения.
Процесс спаечной болезни кишки
Если процесс затрагивает толстую кишку, заболевание начинается с запоров. Если тонкую – с болей, тошноты и рвоты. Рвота при спайках тонкой кишки болезненная, не приносящая облегчения. Тошнота и боли постоянно нарастают. Подобные симптомы могут исчезать и снова повторяться довольно часто. Сдавление кишечника спайками может привести к некротическим процессам в стенке кишки и тогда, для спасения жизни пациента потребуется неотложная операция.
Спаечная болезнь очень разнообразна своей симптоматикой и обычно проявляется постепенно, прогрессивно нарастая. Иногда, заболевание может обратить на себя внимание спустя долгие годы после операции, а в ряде случаев и вовсе оказаться случайной находкой.
Диагностика спаечной болезни в брюшной полости
Поставить диагноз “спаечная болезнь” бывает довольно трудно. Для начала нужно вспомнить, не перенёс ли пациент в последнее время каких-либо травм, операций, воспалительных заболеваний органов брюшной полости. После сбора жалоб и анамнеза, пациент направляется на контрастное рентген-обследование. Если спаечный процесс зашёл далеко и сформировалась кишечная непроходимость, рентгенография покажет нам наличие специфических образований – чаш Клойбера.
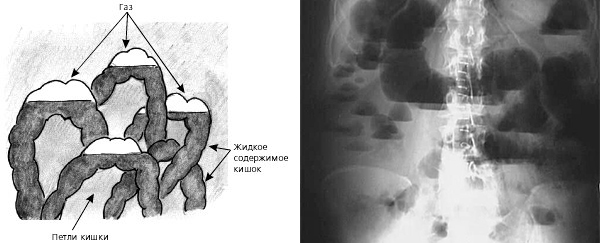
Чаши Клойбера
Современные методы диагностики, такие как УЗИ органов брюшной полости, магнитно-резонансная томография, электрогастроэнтерография значительно облегчают выявление данного заболевания. Они позволяют визуализировать положение внутренних органов и влияние на них спаечного процесса.
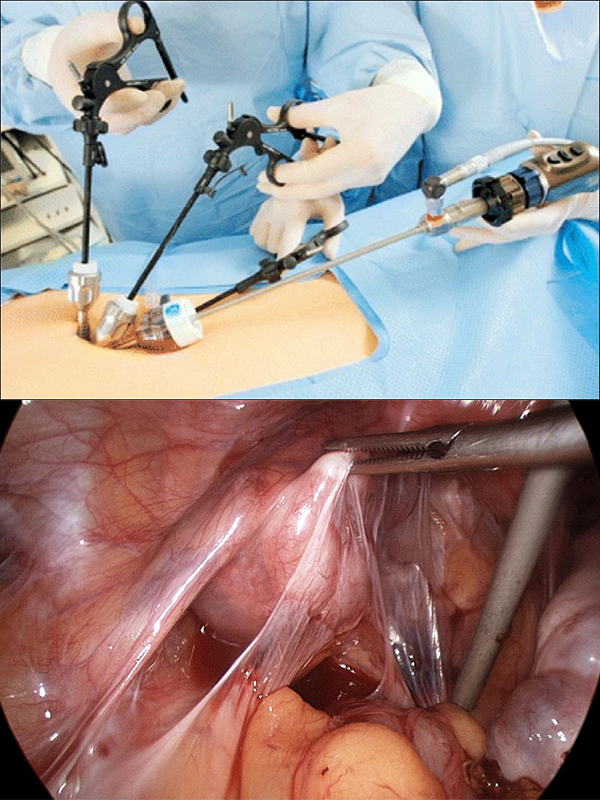
При малой информативности вышеуказанных способов, используется лапароскопическое обследование. Суть метода заключается в ведении миниатюрных видеокамер и манипуляторов в брюшную полость через небольшие разрезы передней брюшной стенки. Манипуляторы позволяют заглянуть за различные органы и достичь самых труднодоступных отелов брюшной полости. Метод лапароскопии позволяет сразу же перейти от обычного наблюдения к хирургическому лечению спаечной болезни. По сути, лапараскопия это та же операция, только куда менее травматичная.
Лечение
Лечение спаечной болезни в брюшной полости разделяется на консервативное, оперативное и превентивное.
Консервативное лечение назначается при лёгком хроническом течении болезни, которая даёт только периодические болевые приступы и запоры без серьёзного нарушения проходимости кишечника. В таких случаях пациенту назначается специальная диета, направленная на умеренное усиление перистальтики и уменьшение газообразования. Эффективно применение дробного питания – приём пищи небольшими порциями через короткие промежутки времени. Питаться следует в одинаковое время, ежедневно соблюдая режим питания.
Необходимо исключить такие продукты как газированные напитки, виноград, капусту, бобовые, молоко и его производные, острые блюда. Голодание при спаечной болезни категорически противопоказано! При частых и длительных запорах применяются слабительные средства. Вполне оправдан приём пробиотиков и ферментных препаратов, улучшающих процессы пищеварения.
Кроме особых диет, спаечная болезнь лечится физиотерапевтическими методами лечения: электрофорез с ферментами, растворяющими спайки, парафиновые, грязевые, озокеритовые аппликации. При лёгкой степени поражения внутренних органов эффективны курсы специальной лечебной физкультуры, позволяющей “растянуть” фиброзные тяжи. По согласованию с лечащим врачом, возможно проведение фитотерапии.
Оперативное лечение применяется при неэффективности консервативной терапии с длительным сохранением болей и нарушении стула, а так же в экстренных ситуациях в случае непроходимости кишечника.
Если кишечник проходим, проводится лапараскопическая операция. Посредством миниатюрных видеокамер и специальных манипуляторов производится выведение поражённых органов и рассечение спаек. В таких ситуациях могут использоваться также и методы лазеротерапии – рассечение спаек лазерным лучом, аквадиссекции – использование водной струи под высоким давлением, электрохирургии – иссечение фиброзных перетяжек электроножом.
При непроходимости кишечника возможна лапаротомия – “классический” хирургический доступ, при котором производится не только иссечение спаек, но и резекция некротизированного участка защемлённой кишки. Кроме того, производится фиксация кишечных петель в функционально выгодном положении, для того, чтобы в случае повторного формирования кишечных спек избежать ущемления ими участка кишечной петли.
Превентивное лечение заключается в недопущении возникновения болезни у людей с риском её развития либо максимальном уменьшении её последствий. Для снижения риска возникновения спаечной болезни в хирургии органов брюшной полости активно используются фибринолитики – препараты разрушающие фибрин – основной компонент фиброзных спаечных тяжей, антикоагулянты – не позволяющие формироваться кровяным сгусткам, протеолитические ферменты – препараты, рассасывающие ткани спаек, а так же различные противовоспалительные средства и антибиотики.
Заключение
В заключении хотелось бы добавить, что никакое, даже самое современное лечение не сравнится с правильной профилактикой болезни. Чтобы лишний раз не попадать под нож хирурга, необходимо понять, что любая серьёзная болезнь внутренних органов, как холецистит, аппендицит, панкреатит, травмы органов брюшной полости не лечится дома. Нередко попытка лечения острых заболеваний брюшной полости “бабушкиными травками” или “газетными рецептами” приводят к недопустимой потере времени и могут закончиться фатально. В случае болей в животе, тошноты, рвоты, желтухи никогда не стесняйтесь обратиться в поликлинику или вызвать врача на дом. Иногда это обращение может спасти Ваши жизнь и здоровье.
Источник
Вопрос: Каковы симптомы и признаки спаек в области органов малого таза?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ольга Анатольевна спрашивает:
15 июня 09:56, 2014
По каким симптомам можно определить наличие спаек в области органов малого таза?
Спаечная болезнь в области малого таза может проявляться самыми разными симптомами. Как правило, это определяется количеством спаек и затронутыми органами. Вследствие этого все встречающиеся симптомы и жалобы логично будет разделить на несколько групп.
Каждая из групп объединит проявления поражения того или иного органа.
1. общие симптомы;
2. симптоматика при поражении репродуктивных органов;
3. симптоматика при поражении мочевого пузыря и мочеточников;
4. симптоматика при поражении прямой кишки;
5. симптоматика при сдавливании сосудов и нервов.
Общие симптомы.
Порой спаечная болезнь в области малого таза может проявляться общими симптомами, по которым невозможно судить о том, какие органы затронуты.
Такими симптомами являются:
- Повышение температуры тела. Обычно температура не превышает 37,5 – 38 градусов. Причиной ее появления являются локальные воспалительные процессы.
- Общая слабость и тошнота. Не является характерным симптомом для воспаления в области таза, но может появляться, предшествуя повышению температуры.
- Боли в животе. При спаечной болезни боли обычно локализуются в надлобковой области. Если спайки образовались вследствие аппендицита, боль может преобладать в левой нижней части живота.
Симптоматика при поражении репродуктивных органов.
При наличии спаек в таких органах как матка, маточные трубы или яичники, симптомы приобретают весьма определенный характер.
Как правило, встречаются следующие нарушения:
- Нарушения менструального цикла. Данный симптом может возникнуть, если имеются спайки на уровне яичников или маточных труб. Ограниченная подвижность этих органов и присутствие соединительной ткани может приводить к тому, что зрелые яйцеклетки не выделяются или не попадают в полость матки.
- Сильные боли в низу живота. Боли особенно усиливаются в период менструации, так как для отторжения эндометрия (внутреннего слоя матки), необходимы ее интенсивные сокращения. При наличии спаек же, подвижность матки ограничена, и такие сокращения вызывают боль.
- Трудности с зачатием. Если маточные трубы затронуты спаечным процессом, по ним может не пройти яйцеклетка. Вследствие этого оплодотворение не наступает. Кроме того, повышается риск внематочной беременности.
Спайки на уровне репродуктивных органов у мужчин могут стать причиной бесплодия, но явной симптоматики при этом наблюдаться не будет.
Симптоматика при поражении мочевого пузыря и мочеточников.
Если спайки ограничивают подвижность мочевого пузыря или пережимают мочеточники, то все симптомы будут касаться процесса мочеотделения.
Частыми признаками являются:
- Дизурия. Ограниченный в подвижности мочевой пузырь не может сильно сокращаться. Из-за этого моча выделяется часто и понемногу.
- Ложные позывы на мочеиспускания. Моча может накапливаться, растягивая стенки мочевого пузыря и давая команду на опорожнение. Однако наличие спаек мешает этому процессу.
- Болезненность в области почек. Если спайки пережимают мочеточник, то моча не может попадать в мочевой пузырь и накапливаться там. Почка переполняется жидкостью, растягиваясь и причиняя боль.
Симптоматика при поражении прямой кишки.
Часто спаечный процесс затрагивает переднюю стенку прямой кишки. При этом спайки могут как нарушать ее сокращение, так и сужать просвет органа.
Следствием этого бывают такие симптомы как:
- Запоры. Сдавливание прямой кишки спайками или рубцами нарушает выделение ее содержимого.
- Боли при дефекации. Во время дефекации боль появляется из-за того, что орган, опорожняясь, спадается. Однако спайки ограничивают подвижность стенок и вызывают боль.
- Диарея. Возникает достаточно редко. Причиной является механическое раздражение рецепторов, расположенных в прямой кишке.
Симптоматика при сдавливании сосудов и нервов.
Если спайки или рубцы давят на сосуды или нервы, страдать могут как отдельные органы, так и вся область.
Обычными симптомами при этом являются:
- Варикозное расширение вен матки. Возникает при сдавливании лимфатических сосудов. Жидкость не может нормально оттекать и начинает переполнять вены, растягивая их. Следствием становятся нарушения менструального цикла и тянущие боли внизу живота.
- Расширение вен прямой кишки. Механика образования такая же, как и в случае варикозного расширения вен матки. Ведущим симптомом являются боли и зуд в области анального отверстия.
- Потеря чувствительности. Сдавливание нервов может привести к потере кожной чувствительности в области наружных половых органов.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
ВНИМАНИЕ!
Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется только медицинским специалистам для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник
Спайки представляют собой тяжи из соединительной ткани, которые совмещают соседствующие органы в малом тазу. Распространённость патологии крайне высока – до 1-2% населения, при этом отклонение у мужчин встречается в 2,7 раза реже, чем у женщин. После проведения хирургических воздействий спайки образуются в 16% случаев, при повторных операциях – в 95%.

Причины
Прямыми факторами, провоцирующими спаечный процесс в малом тазу, являются:
- Воспалительные заболевания тазовых органов. Как правило, встречаются у женщин после перенесённого кольпита, эндометрита, аднексита, параметрита, пельвиоперитонита. В роли возбудителей выступают гонококки, хламидии, уреаплазмы, бактерии туберкулёза. Длительность течения инфекционно-воспалительного процесса прямо пропорциональна объёму спаечной соединительной ткани.
- Хирургические вмешательства. Любые операции (удаление аппендикса, Кесарево сечение, экстирпация матки и её придатков, манипуляции с пищеварительным трактом) вызывают рост соединительной ткани в местах наложения швов, которая часто распространяется за пределы операционного поля. Крайне редко отклонение провоцируют аборты, диагностические выскабливания, гистероскопия.
- Кровоизлияния в малый таз. В роли причинного фактора могут выступать разрыв маточной трубы, апоплексия яичника, внематочная беременность, доброкачественные опухоли матки (миома, гемангиома и т.п.).
- Эндометриоз – разрастание эндометрия за пределами женского детородного органа. В эпицентрах формируются изъязвления и хроническое воспаление – пусковой фактор спаечного процесса.
- Травматические повреждения малого таза (падение с высоты, автокатастрофы и т.п.).
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Влияние любой из вышеописанных причин не является обязательным условиям для возникновения спаечного процесса. Как правило, необходимо воздействие 2 и более факторов одновременно или попеременно в течение жизни.
В норме листки париетальной и висцеральной брюшины не соединены друг с другом, а между ними находится небольшое количество жидкости. Любые движения, сопровождаемые трением, полностью компенсируются. Так же подвижность брюшины необходима для физиологического смещения органов (увеличение матки при беременности, переполнение мочевого пузыря или толстого кишечника).
Если в малом тазу произошёл запуск любых воспалительных процессов (септической или асептической природы), брюшина отекает, на её поверхности начинает скапливаться фибрин, который имеет клееподобную структуру и соединяет ближайшие ткани. При быстром купировании патологического процесса белковые наложения полностью рассасываются, при длительном – замещаются соединительной тканью, образуются спайки.

Классификация
Клиническая классификация врачей любой специальности основана на особенностях протекания пельвиоперитонита с последующим образованием соединительнотканных тяжей.
| Форма | Проявления |
| Острое течение | Клиническая симптоматика выражена. Яркий болевой и интоксикационный синдромы, температура тела повышается до фебрильных цифр. Признаки раздражения брюшины положительные. Может быть парез кишечника с развитием непроходимости. |
| Интермиттирующее течение | Течение заболевания складывается из периодов обострений и ремиссий. Характерны малоинтенсивные болезненные ощущения, небольшой подъём температуры (не выше 38 градусов). В период стихания процесса клинической симптоматики нет. |
| Хроническое течение | Симптомов либо вообще нет, либо они слабо выражены. Периодически появляются запоры, слабые боли в нижних квадрантах живота. Данный тип играет ключевую роль в развитии бесплодия и невынашивания. |
Через некоторое время (от 4 недель до нескольких лет) от момента начала воспаления начинают образовываться тяжи в малом тазу. Следует отметить, что спайки локализуются не только в малом тазу, но и в внутрибрюшной полости, однако их значительно меньше.
Специалисты-гинекологи и репродуктологи выделяют следующие стадии течения заболевания в зависимости от данных, полученных в ходе проведения лапароскопии.
| Стадия | Характеристика |
| I
| Единичные тяжи, спайки тонкие, слабо нарушают функцию органов. |
| II
| Многочисленные тяжи, плотные. Поверхность яичников покрыта менее чем на 50%. |
| III
| Множество спаек, плотных, покрывают выше половины поверхности яичников. |
| IV
| Спайки плотные, пластинчатые, полностью перекрывают яичники. Функции всех поражённых органов нарушены. Яркий болевой синдром. |
Клинические проявления
В начале заболевания на первый план выступает болевой синдром. Боль носит тупой, слабоинтенсивный характер и локализована преимущественно в нижних отделах живота. Постепенно выраженность симптома нарастает – сильная, ноющая, с иррадиацией в область крестца, прямой кишки, верхних отделов живота.
Любые физические нагрузки (бег, подъём тяжестей, половые контакты) вызывают усиление болевых ощущений. Расположение спаек в области малого таза определяет особенности клинической картины. При поражении околопрямокишечной клетчатки и самой прямой кишки болезненность развивается во время акта дефекации, на мочевом пузыре – при акте мочеиспускания или чрезмерном наполнении органа мочой, в области мочеточников – постоянно, в боковых отделах живота.
Опасным является поражение яичников. Боль возникает всегда при овуляции, стрессе, психоэмоциональных перегрузках. Быстро развивается бесплодие, так как ткани яичников не могут в полном объёме выполнять свою функцию. Возможно вовлечение маточных труб, которые «зарастают изнутри» и полностью перекрывают путь яйцеклетке по пути к полости матки.
При длительном течении и обширном поражении брюшины и органов малого таза присоединяются расстройства со стороны желудочно-кишечного тракта:
- неустойчивый стул – чередование периодов запоров и диареи;
- метеоризм, сопровождающийся резким усилением болей;
- периодическая тошнота и рвота, при кишечной непроходимости – рвота содержимым кишечника.
Осложнения
Образование спаек в малом тазу влечёт за собой массу нарушений. Наиболее часто диагностируются:
- Острая кишечная непроходимость. Обусловлена перетяжкой или сдавлением отдельного сегмента кишечника. В результате каловые массы задерживаются в организме, быстро нарастает интоксикация из-за всасывания продуктов длительного гниения и брожения, а сам участок сдавления ишемизируется, может возникнуть некроз и перфорация стенки кишечника с признаками перитонита. Летальный исход при отсутствии лечения наступает в 40% случаев.
- Бесплодие. Наблюдается у каждой 4 пациентки со спайками. Тяжи соединительной ткани препятствуют созреванию яйцеклетки в яичниках, её продвижению по маточным трубам и имплантации в эндометрий. Дополнительно нарушается снабжение женских половых органов кислородом и иннервация, которые обуславливают преждевременное самопроизвольное прерывание беременности.
- Острая задержка мочи с гидронефротической трансформацией почек. Возникает при обтурации мочевыводящих путей на любом уровне. Выделение мочи замедляется или прекращается вовсе, нарастает интоксикация, отёки, повышается артериальной давление. Может быть летально при неоказании экстренной хирургической помощи.
Диагностика
Ведущая роль в постановке правильного диагноза отводится сбору анамнеза (перенесённые инфекционные заболевания, длительное бесплодие и т.п.). Для подтверждения нозоологии используются:
- Осмотр на гинекологическом кресле. В районе яичников и маточных труб может быть определена тяжистость, болезненность при пальпации. Движения матки ограничены или полностью отсутствует. Своды влагалища неподвижны, твёрдые, короткие.
- УЗИ органов малого таза. Соединительнотканные перетяжки визуализируются по типу неэхогенных включений различной интенсивности.

- Гистеросальпингография или гистеросальпингоскопия – позволяют выявить нарушение проходимости маточных труб ввиду их внешней или внутренней обтурации соединительной тканью.
- Диагностическая лапароскопия. Данный метод является приоритетным, поскольку позволяет точно определить локализацию и протяжённость патологического процесса, степень вовлечения органов и целый ряд возможных осложнений.
- КТ и МРТ органов таза. Анэхогенные белые тяжи, полученные при моделировании изображения по результатам сканирования, являются достоверным признаком спаечного процесса в полости малого таза.

Мнение эксперта
Царева Надежда
Врач-терапевт, врач-гепатолог, эксперт сайта
С целью выявления этиологии заболевания назначается мазок на флору, полимеразная цепная реакция на все инфекционные агенты передающиеся половым путём. При течении инфекционно-воспалительного процесса будет диагностирована IV степень чистоты влагалища и полное отсутствие лактобактерий Дедерлейна, множество представителей патогенной флоры, в том числе сам возбудитель.
Перед назначением терапии проводится дифференциальная диагностика.
| Наименование патологии | Особенности клинической картины |
| Спаечный процесс
| Практически всегда постоянные ноющие боли в нижних отделах живота с иррадиацией, периодические запоры. |
| Эндометриоз
| Любые половые акты болезненны. Боли постоянные и усиливаются при овуляции или за несколько дней до менструаций. Отмечаются незначительные кровянистые выделения в середине цикла мажущего характера. |
| Кистома (доброкачественная опухоль) яичника
| При пальпации поражённый яичник увеличен в размерах, подвижен, резко болезненный. |
| Апоплексия (разрыв) яичника
| Боль острая, возникает в период между менструациями после значительной нагрузки (половое сношение, удар в область малого таза, переноска тяжёлых предметов). Могут быть небольшие кровянистые выделения из влагалища. Признаки раздражения брюшины обычно проявляются не сразу. |
Лечение спаек в малом тазу
Основной целью лечения спаек в области малого таза является их полное или частичное (при невозможности) удаление и восстановление репродуктивной функции. Следовательно, единственным методом является хирургическое вмешательство любого характера. Медикаментозные средства рекомендуются лишь для симптоматического лечения, послеоперационной реабилитации и устранения этиологического фактора. Назначаются:
- Противомикробные средства. Показаны после подтверждения перстистенции патогенной флоры.
- Нестероидные противовоспалительные анальгетики. Купируют боль, уменьшают выраженность отёка, повышают активность процессов рассасывания спаек, но только на ранних этапах, на которых патология практически никогда не диагностируется вовремя.
- Гормональные средства. Рекомендуются только для лечения эндометриоза, вызвавшего разрастание соединительной ткани.
- Фибринолитики. Ускоряют рассасывание спаек.
- Физиотерапия – сомнительный вспомогательный метод терапии, эффективность которого спорная.
Хирургическое лечение
Проводится диагностическая лапароскопия, в ходе которой оценивается распространённость патологии в малом тазу и принимается решение об удалении спаек, предварительно проводится их рассечение. Для воздействия на тяжи может применяться лазерокоагуляция, электрохирургия или аквадиссекция (действие воды под давлением).
Мнение эксперта
Царева Надежда
Врач-терапевт, врач-гепатолог, эксперт сайта
Существуют альтернативные методики терапии. Например, создание пневмоперитонеума – повышение давления в малом тазу до 30 мм.рт.ст. Такое воздействие позволяет «раздвинуть» листки брюшины и соседние органы, изолировать сосуды. На фоне лечения мелкие спайки разрываются, а крупные подвергаются медленной регрессии.
При кишечной непроходимости приоритетной является срединная лапаротомия с удалением части поражённого кишечника с захватом минимум 5-6 см здоровых тканей. Нарушение функций почек, мочеточников и мочевого пузыря так же требует проведения вмешательства с иссечением нежизнеспособных тканей и наложением анастомозов для адекватного отведения мочи.
Критериями эффективности лечения являются:
- прекращение кровотечений;
- отсутствие болей;
- адекватное функционирование кишечника (регулярная перистальтика, опорожнение 1-2 раза в сутки);
- возобновление фертильности.
Лечение после оперативного вмешательства
После устранения спаек нужно быстро вернуть больного к трудоспособности. Рекомендуются частые физические нагрузки, являющиеся ведущим методом профилактики повторного образования спаек.

На период 3 и более месяцев назначается фибринолитическая терапия (Стрептокиназа, Лонгидиза), проводятся физиотерапевтические процедуры.
Препараты для лечения
| Название лекарственного средства | Фармакологическая группа | Механизм действия | Способ применения и дозы | Стоимость на фармацевтическом рынке |
| Кетопрофен
| Нестероидное неселективное противовоспалительное средство | Блокирует ЦОГ-1 и ЦОГ-2, что приводит к уменьшению выделения простагландинов, являющихся ведущим звеном в формировании болевых ощущений | По 1 таблетке (0,1 г) 2 раза в сутки на протяжении всего болевого синдрома. | 120-130 рублей |
| Трамадол | Наркотический анальгетик опиоидного строения | Вызывает гиперполяризацию мембран синапсов нервных волокон, блокируя проведение нервных импульсов. | Внутривенно 2 мл 1% раствора, не чаще, чем 1 раз в день. | 300-400 рублей |
| Цефазолин
| Антибактериальное средство цефалоспоринового ряда | Блокирует синтез клеточной стенки бактерий. В результате они становятся неустойчивыми к воздействию клеток иммунной системы. | По 1.0 внутримышечно или внутривенно 2 раза в сутки – 7-10 дней. | От 30 рублей |
| Метронидазол
| Противопротозойное средство (для лечения трихомониаза, амебиаза, бактериального вагиноза) | Блокирует синтез нуклеиновых кислот в клетках возбудителя. | По 1 таблетке (0.25) 3 раза в день – до 15 дней. | Около 100 рублей |
| Лонгидаза
| Фибринолитик | Гидролизирует гликозаминогликаны, содержащиеся в спаечной соединительной ткани. | По 3000 МЕ в виде внутримышечных инъекций с интервалом после каждой в 3-10 дней. Курс – 10-15 введений. | Свыше 2000 рублей |
Диета
Питание направлено на восстановление адекватного функционирования желудочно-кишечного тракта. Не рекоменду?