Мочевой пузырь мочеточники гистология

МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
Корковое вещество почки. В
корковом веществе присутствуют почечные тельца, имеющие овальную форму,
и извитые канальцы (проксимальные и дистальные). Приносящая и выносящая
артериолы образуют сосудистый полюс клубочка. Клубочек состоит из
петель капилляров, к которым прилегает эпителий внутреннего листка
капсулы. Между клубочком и наружным листком капсулы имеется капсулярное
пространство. Плоский эпителий наружного листка переходит в высокий
кубический каёмчатый проксимального извитого канальца. Эпителиальные
клетки дистальных извитых канальцев имеют несколько меньшую высоту и
более светлую цитоплазму; клетки лишены щёточной каёмки. В центре –
почечное тельце. [25]
Почка, корковое вещество. В
корковом веществе локализуются округлые или овальные структуры –
почечные тельца. Тельце содержит капиллярный клубочек (1) и капсулу
клубочка. Приносящая и выносящая артериолы входят в капиллярный клубочек
тельца и выходят из него в непосредственной близости одна от другой,
образуя сосудистый полюс клубочка. Наружный листок капсулы (2)
ограничивает капсулярное пространство (3), в которое поступает
клубочковый фильтрат. Вокруг почечных телец видны срезы через извитые
канальцы нефрона – проксимальные (4) и дистальные (5). Срезы
проксимальных извитых канальцев в корковом веществе наиболее
многочисленны. Их стенка образована кубическим эпителием, клетки
которого отличаются зернистостью и наиболее интенсивной окраской.
Границы между клетками размыты. Диаметр дистальных канальцев несколько
меньше (за счёт снижения высоты клеток), хотя просвет шире, чем у
проксимальных. Цитоплазма эпителиальных клеток светлее, границы между
клетками более отчётливы. Окраска пикроиндигокармином.
Корковое вещество почки. Почечное
тельце (1) образуют капиллярный клубочек (2) и эпителиальная капсула,
состоящая из внутреннего и наружного (4) листков. Между листками имеется
капсулярное пространство (3), куда поступает клубочковый фильтрат.
Вокруг почечного тельца видны многочисленные срезы извитых проксимальных
и дистальных канальцев (5). Полутонкий срез, окраска метиленовым синим.
Капиллярный клубочек. Иммунофлюоресцентный метод позволил окрасить в зелёный цвет один из компонентов базальной мембраны капиллярного клубочка. [32]
Почечное тельце. Иммунофлуоресцентным
методом при помощи антител против нефрина (яркое зелёное свечение)
выявлены подоциты внутреннего листка капсулы, формирующие фильтрационный
барьер. [26]
Мочеточник. Для
слизистой оболочки характерны переходный эпителий и отсутствие
мышечного слоя. В собственном слое встречаются лимфатические фолликулы. В
подслизистой оболочке нижней части мочеточника имеются мелкие
альвеолярно-трубчатые железы. Мышечная оболочка в верхних двух третях
состоит из двух слоёв гладкомышечных клеток (внутреннего продольного и
наружного циркулярного), в нижней трети снаружи появляется третий слой с
продольным расположением гладкомышечных клеток. [8]
Мочеточник. Стенка
мочеточника состоит из слизистой, подслизистой, мышечной и наружной
оболочек. Для слизистой оболочки характерны переходный эпителий (1) и
отсутствие мышечного слоя. Переходный эпителий состоит из 6-8 слоёв
клеток. Поверхностные эпителиальные клетки имеют округлую или
куполообразную форму. В собственном слое (2) встречаются лимфатические
фолликулы. Слизистая оболочка собрана в
продольные
складки, поэтому на поперечном срезе просвет мочеточника имеет
звездчатый вид. В подслизистой оболочке (3) нижней части мочеточника
имеются мелкие альвеолярно-трубчатые железы. Мышечная оболочка (4) в
верхних двух третях состоит из двух слоёв гладкомышечных клеток
(внутреннего продольного и наружного циркулярного), в нижней трети
снаружи появляется третий слой с продольным расположением гладкомышечных
клеток. Окраска гематоксилином и эозином.
Мочевой пузырь. Эпителий
слизистой оболочки – переходный. Мышечный слой слизистой оболочки
выражен слабо или отсутствует совсем. Подслизистая оболочка содержит
много эластических волокон. Мышечная оболочка представлена тремя слоями
гладкомышечных клеток: внутренним и наружным – с продольным
расположением гладкомышечных клеток, средним – с циркулярным. [8]
Мочевой пузырь. Стенка
мочевого пузыря состоит из слизистой, подслизистой, мышечной и наружной
соединительнотканной оболочек. Слизистая оболочка состоит из
многослойного переходного эпителия (1) и собственного слоя (2). Мышечный
слой представлен небольшими пучками гладкомышечных клеток (ГМК) (3) или
может вообще отсутствовать, так что слизистая оболочка без отчётливой
границы переходит в подслизистую, в которой можно видеть крупные
кровеносные сосуды (4). Мышечная оболочка (5) состоит из трёх слоёв; в
среднем из них большинство ГМК имеет циркулярный ход, в наружном и
внутреннем – продольный. Сокращение слоёв ГМК обусловливает складчатость
слизистой оболочки. Наружная оболочка состоит из соединительной ткани с
высоким содержанием эластических волокон. Окраска гематоксилином и
эозином.
Источник
Мочевыводящие пути. Строение мочевыводящих путей.
К мочевыводящим путям относят почечные чашечки, лоханки, мочеточники, мочевой пузырь и мочеиспускательный канал. Строение этих органов в общих чертах сходно, так как их стенка состоит из слизистой оболочки, подслизистой основы, мышечной и наружной оболочек. Эпителий мочевыводящих путей называется переходным. Он относится к эпителиям кожного типа. В эпителии различают базальные клетки, выполняющие роль камбия, и более дифференцированные поверхностные клетки. При этом около половины поверхностных клеток являются полиплоидными.
В стенке почечных чашечек описаны особые гладкие мышечные клетки — водители ритма (пейсмекеры). За счет ритмического сокращения этих клеток моча порциями поступает из собирательных трубочек и происходит опорожнение почечных чашечек.
В мочеточниках гладкая мышечная ткань образует в верхней половине два слоя: внутренний — продольный и наружный — циркулярный. В нижней части мочеточников добавляется еще один продольный слой, расположенный снаружи от циркулярного.
В мочевом пузыре слизистая оболочка приспособлена к растяжению, связанному с периодическим накоплением мочи. Эпителий при этом меняет свою гистологическую картину от растянутого двухслойного до псевдомногослойного в спавшемся пузыре. В слизистой оболочке мочевого пузыря сильно развиты сосудистые подэпителиальные сплетения. Мышечная оболочка мочевого пузыря состоит из трех слоев: внутреннего, наружного с продольным расположением гладких миоцитов и среднего — циркулярного. В шейке мочевого пузыря имеется мышечный сфинктер.
Наружная оболочка образована соединительной тканью, а в области дна — серозной оболочкой. Мочевой пузырь иннервируется симпатическими и парасимпатическими, а также спинальными нервами. В нем имеется много вегетативных нервных ганглиев.
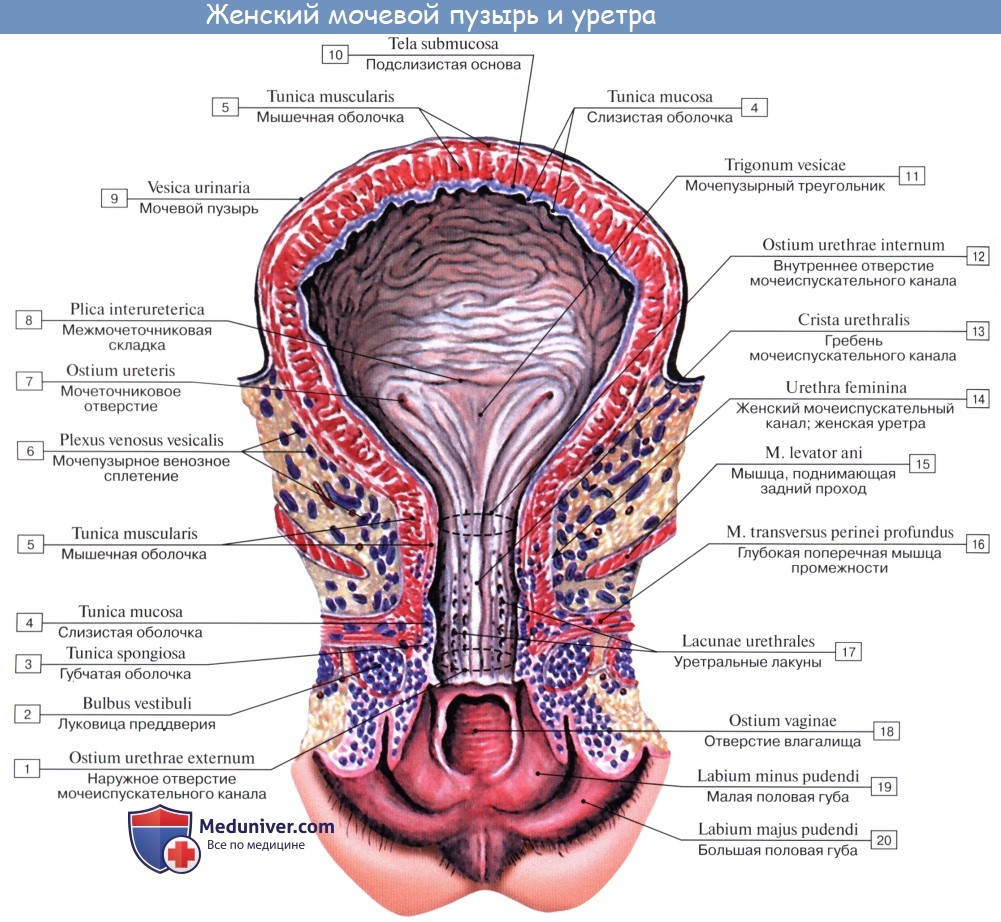
Стенка мужского мочеиспускательного канала состоит из слизистой и мышечной оболочек, а женского — слизистой, мышечной и адвентициальной оболочек. Эпителий слизистой оболочки из переходного постепенно трансформируется в многослойный плоский неороговевающий. В составе эпителия встречаются скопления слизистых клеток. Собственная пластинка слизистой оболочки содержит уретральные слизистые железы. Мышечная оболочка включает внутренний продольный и наружный циркулярный слои гладких миоцитов.
При прохождении мочеполовой диафрагмы мужская уретра окружается поперечнополосатой мышечной тканью наружного сфинктера мочевого пузыря. Женская уретра в средней своей части окружается поперечнополосатой мышечной тканью наружного сфинктера.
Возрастные изменения мочевыводящих путей. В постнатальном периоде продолжаются рост и развитие нефронов. При этом увеличиваются их длина и толщина. В связи с этим на единицу массы почечной ткани у взрослого приходится в 10 раз меньше почечных телец по сравнению с новорожденным.
Реактивность и регенерация мочевыводящих путей. Реактивные изменения почек при действии экстремальных факторов (переохлаждение организма, отравление ядовитыми веществами, действие проникающей радиации, ожоги, травмы и др.) весьма разнообразны с преимущественным поражением сосудистых клубочков или эпителия различных отделов нефрона вплоть до гибели нефронов.
Регенерация нефрона происходит более полно при внутриканальцевой гибели эпителия. Наблюдаются клеточная и внутриклеточная формы регенерации. Эпителий мочевыводящих путей обладает достаточно выраженной восстановительной способностью.
Аномалии мочевыделительной системы, органогенез которой достаточно сложен, являются одним из наиболее частых пороков развития. Причинами их образования могут быть как наследственные факторы, так и действие различных повреждающих факторов — ионизирующего излучения, алкоголизма и наркомании родителей и др. Вследствие того, что нефроны и собирательные трубочки имеют разные источники развития, неправильность или отсутствие их контактов друг с другом приводит к патологии развития почек (поликистоз, гидронефроз, агенезия почек и др.).
– Также рекомендуем “Иммунный комплекс органов. Красный костный мозг.”
Оглавление темы “Выделительная система. Кроветворная система.”:
1. Плевра. Выделительный комплекс органов.
2. Почки. Строение почек. Нефрон. Функции и строение нефрона.
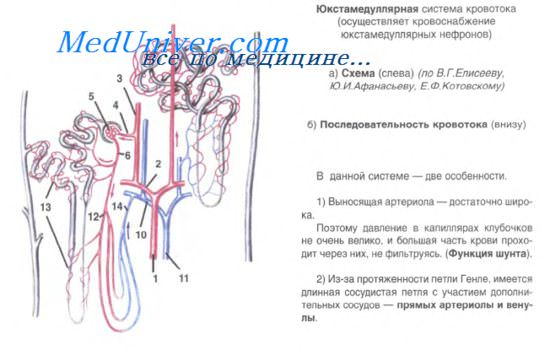
3. Петля Генле. Дистальный отдел нефрона. Собирательные трубочки почки. Сосуды почки.
4. Миоидные эндокриноциты. Юкставаскулярные клетки – Гурмагтига.
5. Мочевыводящие пути. Строение мочевыводящих путей.
6. Иммунный комплекс органов. Красный костный мозг.
7. Тимус. Развитие тимуса. Строение тимуса.
8. Лимфатические узлы. Развитие лимфатических узлов. Строение лимфатических узлов.
9. Селезенка. Развитие селезенки. Строение селезенки.
10. Иммунитет. Виды иммунитета. Виды иммунной реактивности организма.
Источник
Оглавление темы “Анатомия мочевого пузыря.”:
1. Мочевой пузырь. Стенки мочевого пузыря.
2. Цистоскопия. Уродинамика. Кровоснабжение мочевого пузыря. Сосуды мочевого пузыря.
Мочевой пузырь. Стенки мочевого пузыря
Мочевой пузырь, vesica urinaria, представляет вместилище для скопления мочи, которая периодически выводится через мочеиспускательный канал. Вместимость мочевого пузыря в среднем 500 — 700 мл и подвержена большим индивидуальным колебаниям. Форма мочевого пузыря и его отношение к окружающим органам значительно изменяются в зависимости от его наполнения.
Когда мочевой пузырь пуст, он лежит целиком в полости малого таза позади symphysis pubica, причем сзади его отделяют от rectum у мужчины семенные пузырьки и конечные части семявыносящих протоков, а у женщин — влагалище и матка. При наполнении мочевого пузыря мочой верхняя часть его, изменяя свою форму и величину, поднимается выше лобка, доходя в случаях сильного растяжения до уровня пупка.
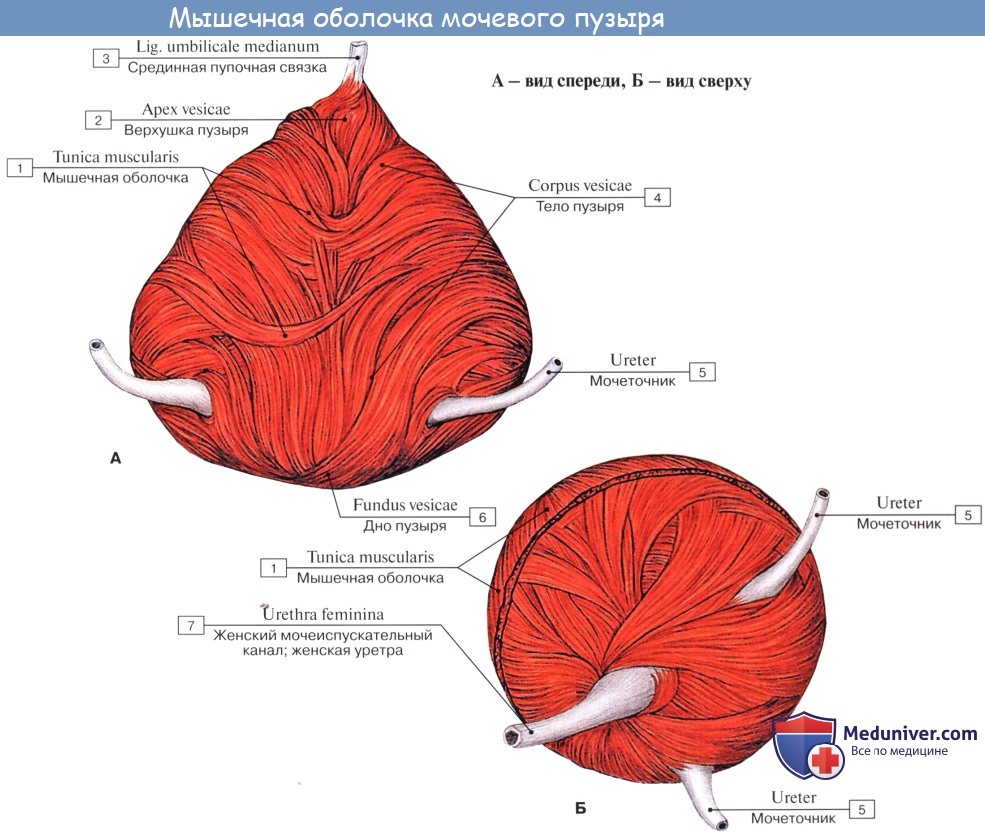
Когда мочевой пузырь наполнен мочой, он имеет яйцевидную форму, причем его нижняя, более широкая укрепленная часть — дно, fundus vesicae, обращена вниз и назад по направлению к прямой кишке или влагалищу; суживаясь в виде шейки, cervix vesicae, он переходит в мочеиспускательный канал, более заостренная верхушка, apex vesicae, прилежит к нижней части передней стенки живота.
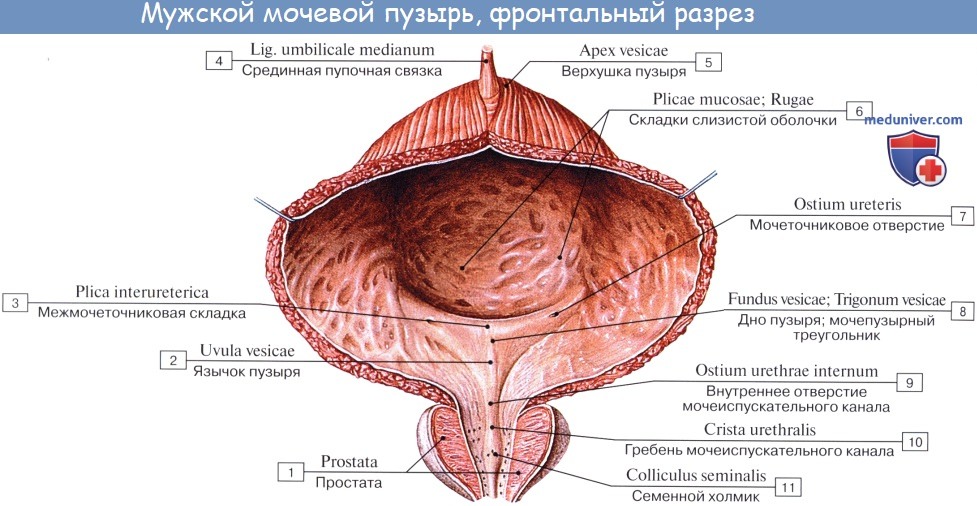
Лежащая между apex и fundus средняя часть называется телом, corpus vesicae. От верхушки к пупку по задней поверхности передней брюшной стенки до ее средней линии идет фиброзный тяж, lig. umbilicale medidnum.
Мочевой пузырь имеет переднюю, заднюю и боковые стенки. Передней своей поверхностью он прилежит к лобковому симфизу, от которого отделен рыхлой клетчаткой, выполняющей собой так называемое предпузырное пространство, spatium prevesicale.
Верхняя часть пузыря подвижнее нижней, так как последняя фиксирована связками, образующимися за счет fascia pelvis, а у мужчины также сращением с предстательной железой. У мужчины к верхней поверхности пузыря прилежат петли кишок, у женщины — передняя поверхность матки. Когда пузырь растягивается мочой, верхняя его часть поднимается кверху и закругляется, причем пузырь, выступая над лобком, поднимает вместе с собой и брюшину, переходящую на него с передней брюшной стенки.
Поэтому возможно произвести прокол стенки растянутого мочевого пузыря через передние брюшные покровы, не затрагивая брюшины.
Сзади брюшина переходит с верхнезадней поверхности мочевого пузыря у мужчин на переднюю поверхность прямой кишки, образуя excavatio rectovesicalis, а у женщин — на переднюю поверхность матки, образуя excavatio vesicouterina.
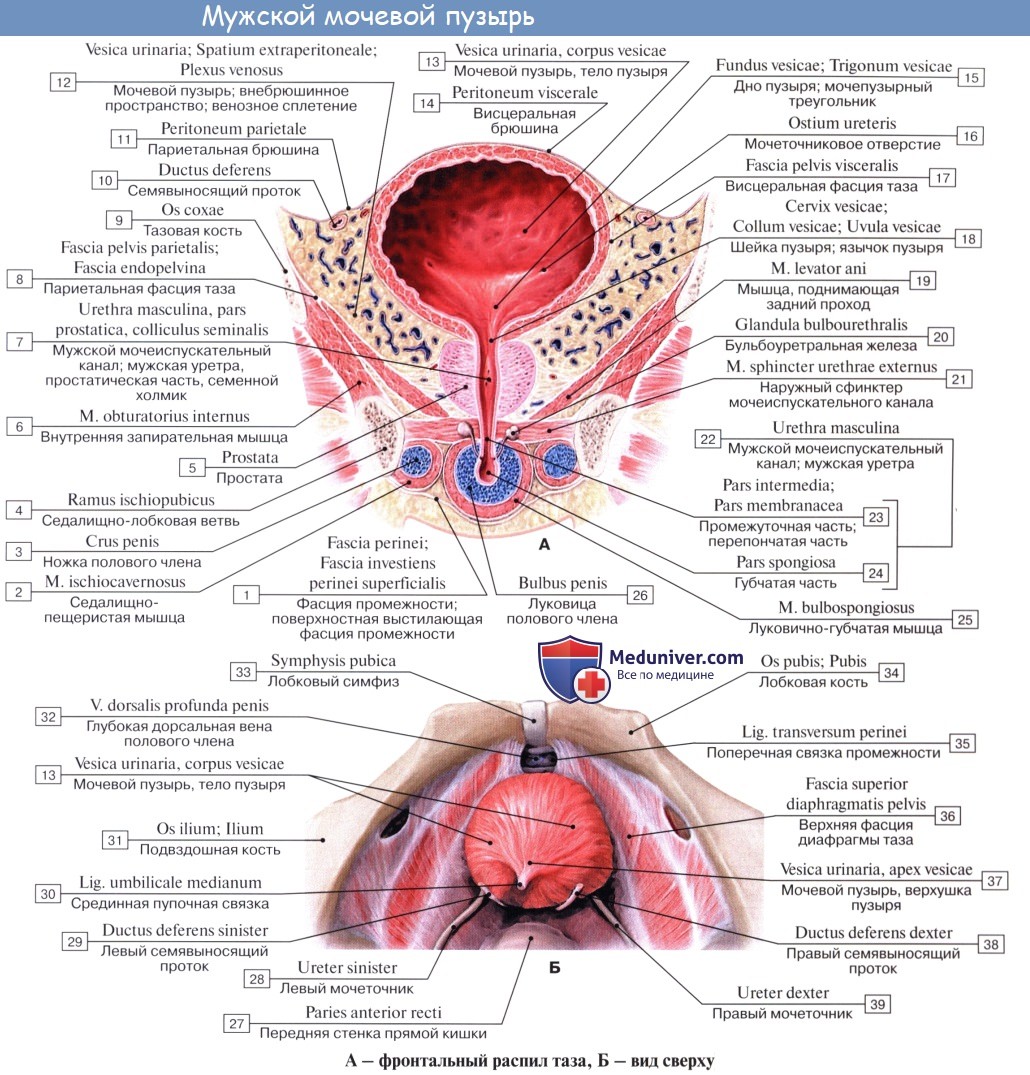
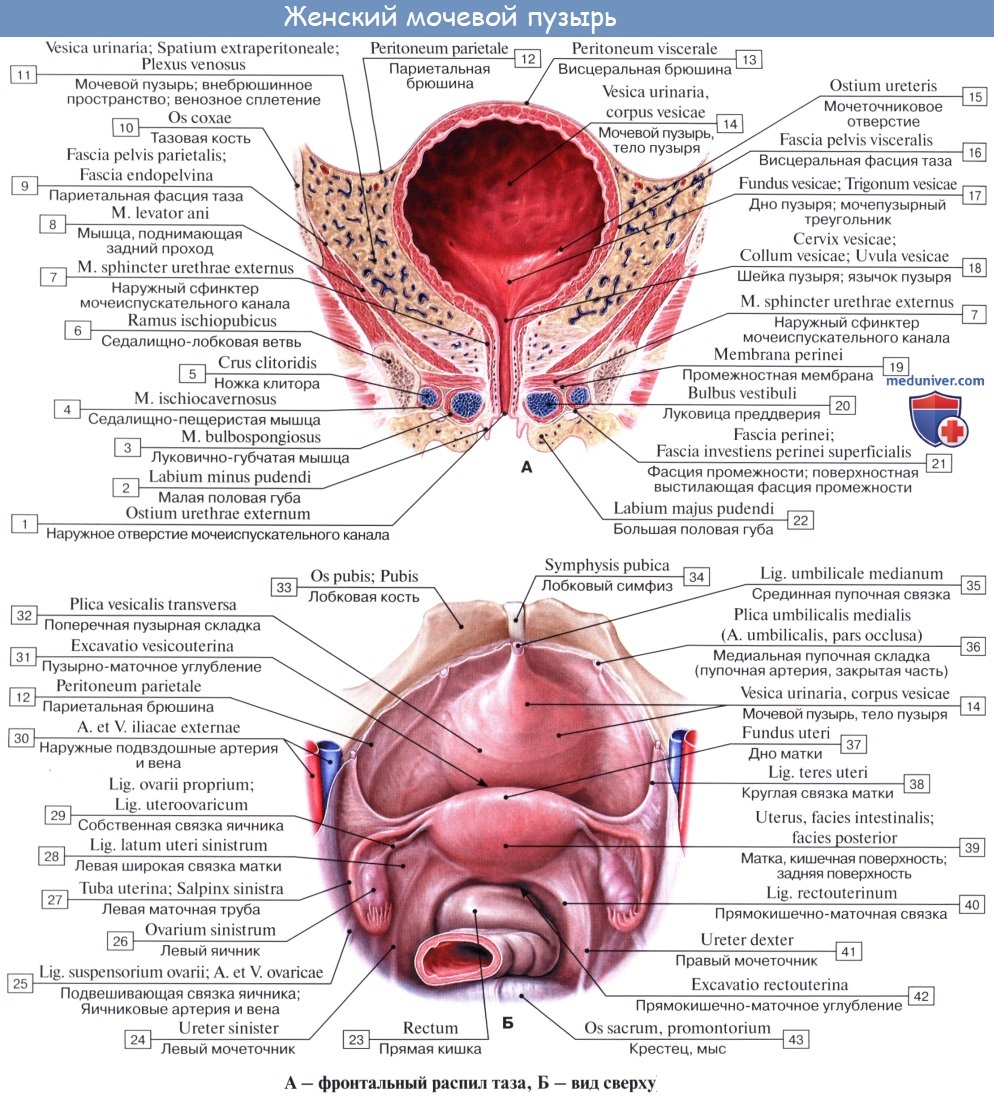
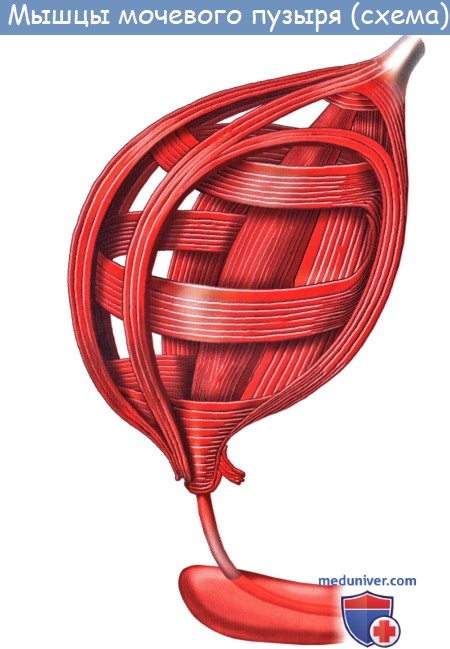
Кроме tunica serosa, только частично являющейся составной частью стенки пузыря, покрывающей его заднюю стенку и верхушку, стенка мочевого пузыря состоит из мышечного слоя, tunica muscularis (гладкие мышечные волокна), tela submucosa и tunica mucosa.
В tunica muscularis различают три переплетающихся слоя:
1) stratum externum, состоящий из продольных волокон;
2) stratum medium — из циркулярных или поперечных;
3) stratum internum — из продольных и поперечных.
Все три слоя гладких мышечных волокон составляют общую мышцу мочевого пузыря, уменьшающую при своем сокращении его полость и изгоняющую из него мочу (т. detrusor urinae — изгоняющий мочу).
Средний слой наиболее развит, особенно в области внутреннего отверстия мочеиспускательного канала, ostium urethrae internum, где он образует сжиматель пузыря, m. sphincter vesicae. Вокруг каждого устья мочеточников также образуется подобие сфинктеров за счет усиления круговых волокон внутреннего мышечного слоя.
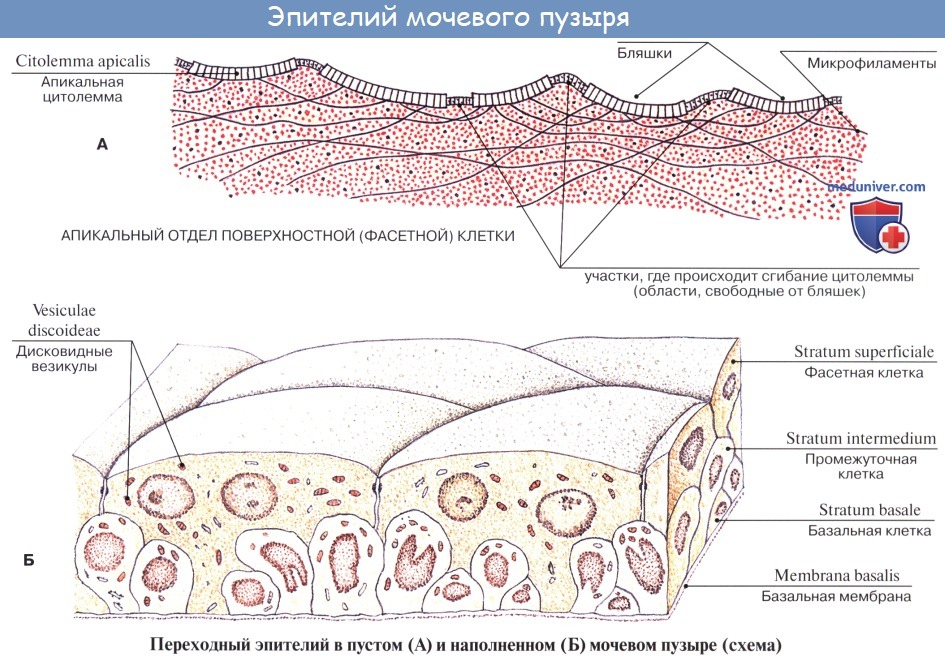
Внутренняя поверхность пузыря покрыта слизистой оболочкой, tunica mucosa, которая при пустом пузыре образует складки благодаря довольно хорошо развитой подслизистой основы, tela submucosa. При растяжении пузыря складки эти исчезают. В нижней части пузыря заметно изнутри отверстие, ostium urethrae internum, ведущее в мочеиспускательный канал. Непосредственно сзади от ostium urethrae internum находится треугольной формы гладкая площадка, trigomum vesicae.
Слизистая оболочка треугольника срастается с подлежащим мышечным слоем и никогда не образует складок. Вершина треугольника обращена к только что названному внутреннему отверстию мочеиспускательного канала, а на углах основания находятся отверстия мочеточников, ostia, ureteres. Основание пузырного треугольника ограничивает складка — plica interureterica, проходящая между устьями обоих мочеточников.
Позади этой складки полость пузыря представляет углубление, увеличивающееся по мере роста предстательной железы, fossa retroureterica. Тотчас позади внутреннего отверстия мочеиспускательного канала иногда бывает выступ в виде uvula vesicae (преимущественно в пожилом возрасте вследствие выраженности средней доли предстательной железы).
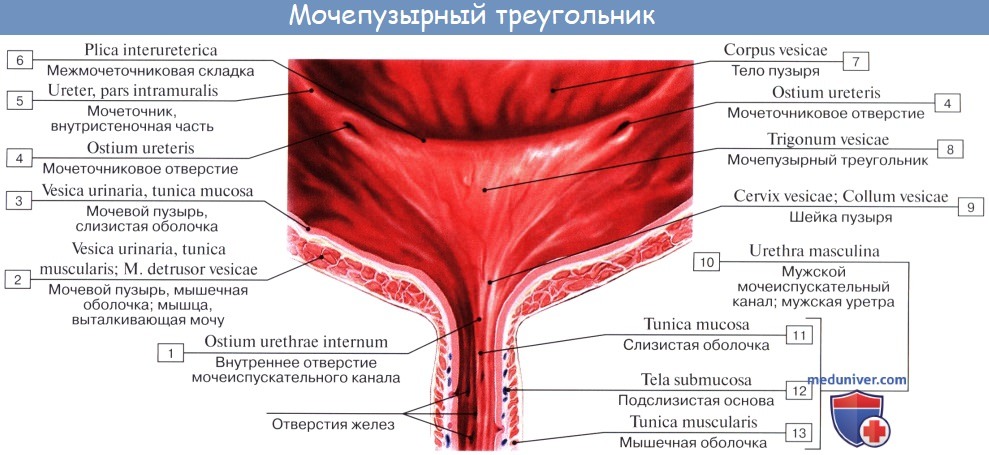
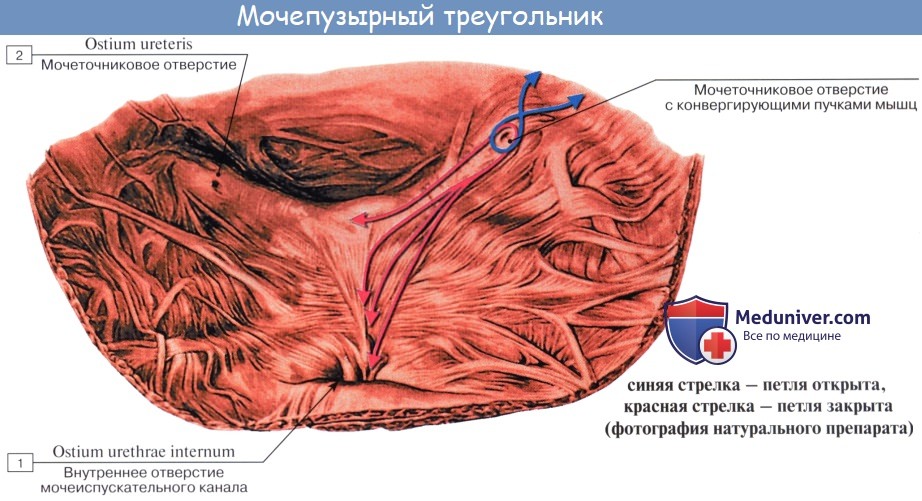
Слизистая оболочка мочевого пузыря розоватого цвета, покрыта переходным эпителием, сходным с эпителием мочеточников. В ней заложены небольшие слизистые железы, glandulae vesicales, а также лимфатические фолликулы.
У новорожденного мочевой пузырь расположен значительно выше, чем у взрослого, так что внутреннее отверстие мочеиспускательного канала находится у него на уровне верхнего края symphysis pubica. После рождения пузырь начинает опускаться вниз и на 4-м месяце жизни выстоит над верхним краем лобкового симфиза приблизительно лишь на 1 см.



Видео анатомия мочевого пузыря
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Цистоскопия. Уродинамика. Кровоснабжение мочевого пузыря. Сосуды мочевого пузыря.”
Источник
Оглавление темы “Развитие мочевых и половых ( мочеполовых ) органов.”:
1. Развитие мочевых и половых ( мочеполовых ) органов.
2. Аномалии органов мочеотделения. Аномалии матки, труб и влагалища.
3. Развитие наружных половых органов.
Развитие мочевых и половых (мочеполовых) органов
Понимание гомологии строения мужских и женских половых органов, так же как и истолкование наблюдавшихся иногда аномалий и уродств, возможно лишь при ознакомлении с основными фактами развития мочевой и половой систем. Мочевая и половая системы в своем развитии тесно связаны друг с другом, и их выводные протоки открываются в общий мочеполовой синус, sinus urogenitalis. При этом мочевая система имеет ту особенность, что она не развивается из одного зачатка, постепенно растущего и усложняющегося, а представлена рядом морфологических образований, последовательно сменяющих друг друга (головная почка, первичная почка, постоянная почка).
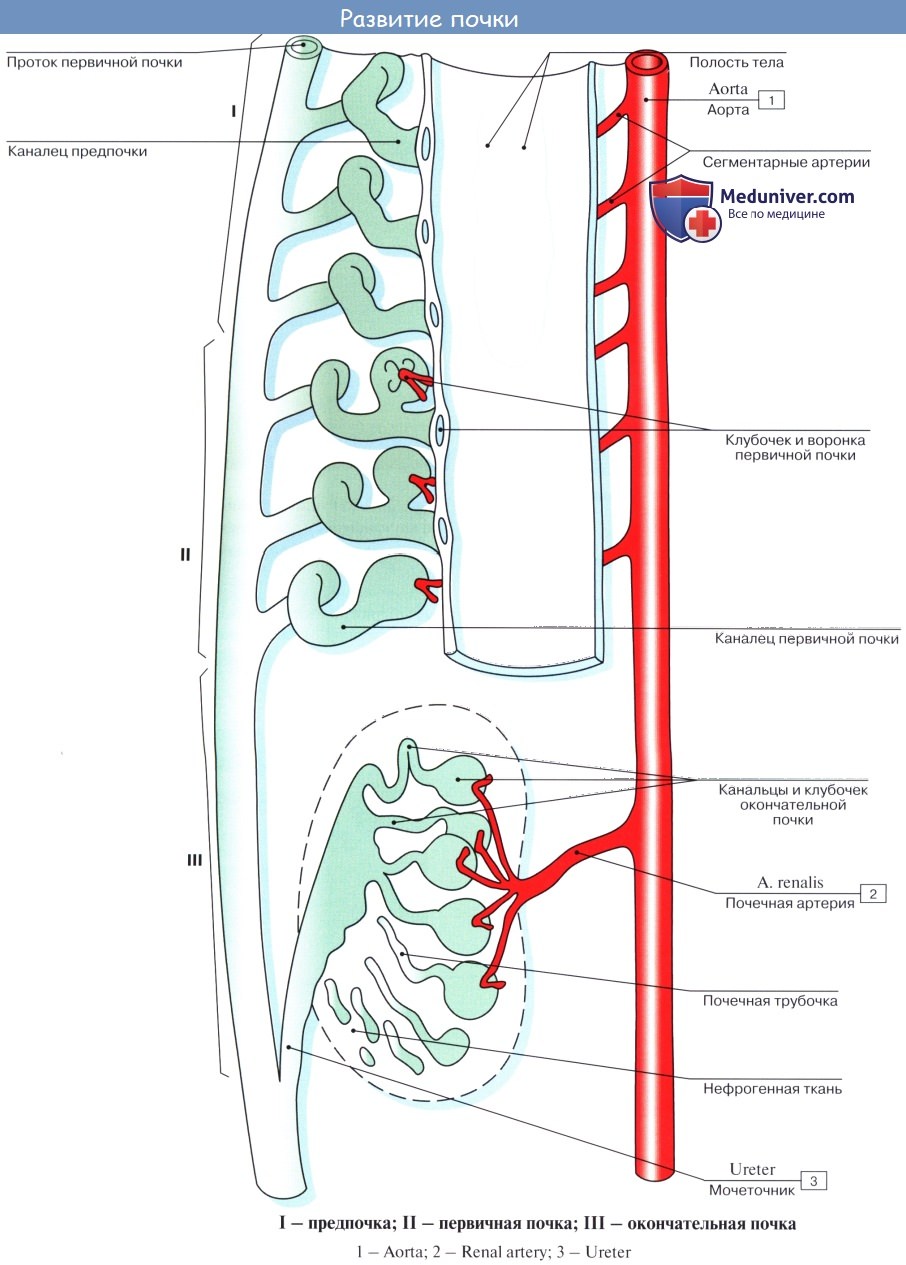
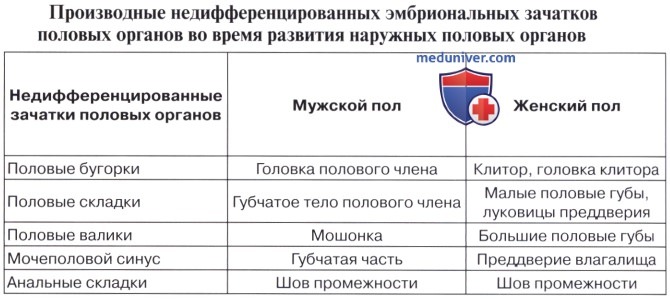
К морфологическим образованиям, принимающим участие в развитии мочеполовых органов, относятся следующие.
1. Головная почка, или предпочка, pronephros. У человека и высших позвоночных она уже у зародыша быстро исчезает, заменяясь более важной первичной почкой.
2. Первичная почка, mesonephros, и ее проток, ductus mesonephricus. Ductus mesonephricus является самым ранним из образований, идущих на постройку мочеполовых органов. На 15-й день он появляется в мезодерме в виде нефротического тяжа на медиальной стороне полости тела (celom), а на 3-й неделе в нем образуется полость и проток достигает клоаки. Mesonephros состоит из ряда поперечных канальцев, расположенных медиально от верхнего отдела мезонефрального протока и одним концом впадающих в этот последний, тогда как другой конец каждого канальца оканчивается слепо. Mesonephros является первичным секреторным органом, выводным протоком служит мезонефральный проток.
3. Ductus paramesonephricus. В конце 4-й недели вдоль наружной стороны каждой первичной почки появляется продольное утолщение брюшины вследствие развития здесь эпителиального тяжа. В начале 5-й недели тяж превращается в проток. Своим краниальным концом ductus paramesonephricus открывается в полость тела несколько кпереди от переднего конца первичной почки. В отличие от ductus mesonephricus, открывающихся каждый особо, ductus paramesonephricus своим каудальным концом, подходя к sinus urogenitalis, соединяется по средней линии с соименным протоком.
4. Половые железы. Они развиваются сравнительно позднее в виде скопления зародышевого эпителия с медиальной стороны mesonephros. Семенные трубочки яичка и содержащие яйца фолликулы яичника развиваются из зародышевых эпителиальных клеток. От нижнего полюса половой железы тянется вниз по стенке брюшной полости соединительнотканный тяж, gubernaculum testis, который своим нижним концом уходит в паховый канал.
Окончательное формирование мочеполовых органов происходит следующим образом. На смену первоначальных почек начинают образовываться постоянные почки, metanephros, из того же нефрогенного тяжа, из которого образовалась первичная почка. Из нефрогенного тяжа развивается собственно паренхима постоянных почек (мочевые канальцы). Начиная с 3-го месяца, постоянные почки заменяют собой mesonephros как функционирующие выделительные органы.
Так как туловище растет книзу более быстро, то почки как бы передвигаются кверху и занимают свое место в поясничной области.
Лоханка и мочеточник развиваются из дивертикула каудального конца мезонефрального протока (в начале 4-й недели); каудальный конец дивертикула отделяется от мезонефрального протока и впадает в ту часть клоаки (sinus urogenitalis), из которой развивается дно мочевого пузыря, куда и открываются мочеточники.
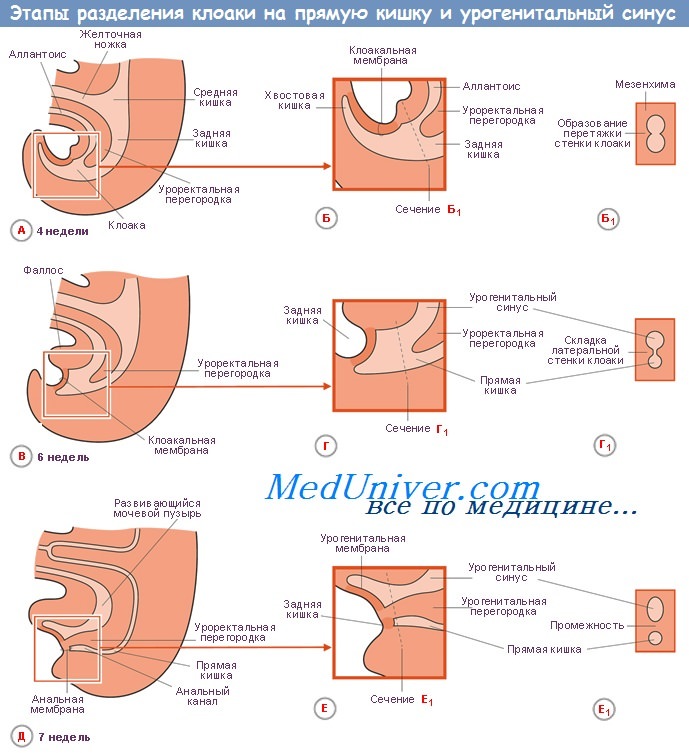
Развитие мочевого пузыря связано с преобразованием клоаки
Клоака — это общая полость, куда первоначально открываются мочевые, половые пути и задняя кишка. Она имеет вид слепого мешка, закрытого снаружи клоакальной перепонкой, membrdna cloacalis. В дальнейшем внутри клоаки возникает фронтальная перегородка, membrdna urorectdle, которая делит клоаку на 2 части: вентральную — sinus urogenitalis и дорсальную — rectum.
После прорыва membrana cloacalis обе эти части открываются наружу двумя отверстиями: sinus urogenitalis — передним (отверстие мочеполовой системы), и rectum — задним проходом (anus).
С мочеполовым синусом связан мочевой мешок, allantbis, который у низших позвоночных служит резервуаром для продуктов выделения почек, а у человека часть его превращается в мочевой пузырь.
Аллантоис состоит из 3 отделов: самый нижний отдел — это часть sinus urogenitalis, из которой образуется треугольник мочевого пузыря; средний расширенный отдел, который превращается в остальную часть мочевого пузыря, и верхний суженный отдел, представляющий мочевой ход, urachus, идущий от мочевого пузыря к пупку. У низших позвоночных по нему отводится содержимое аллантоиса, а у человека он к моменту рождения запустевает и становится фиброзным тяжом, lig. umbilicale medianum.
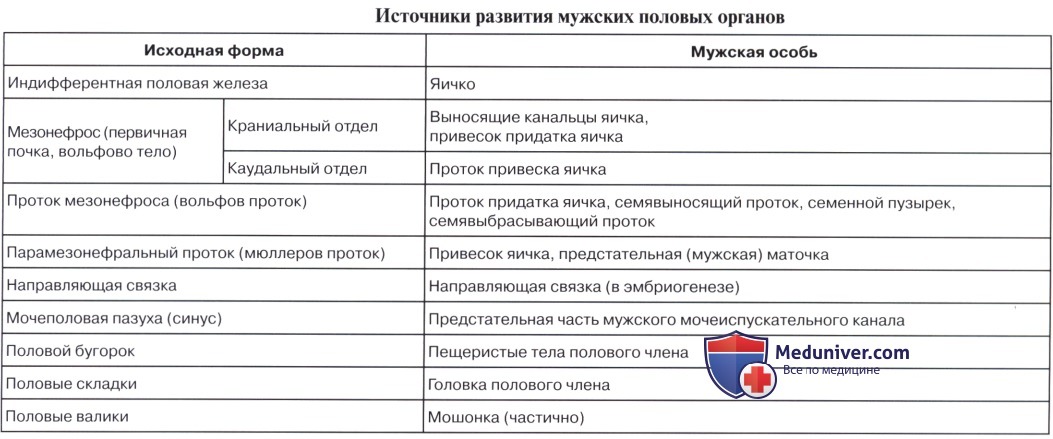

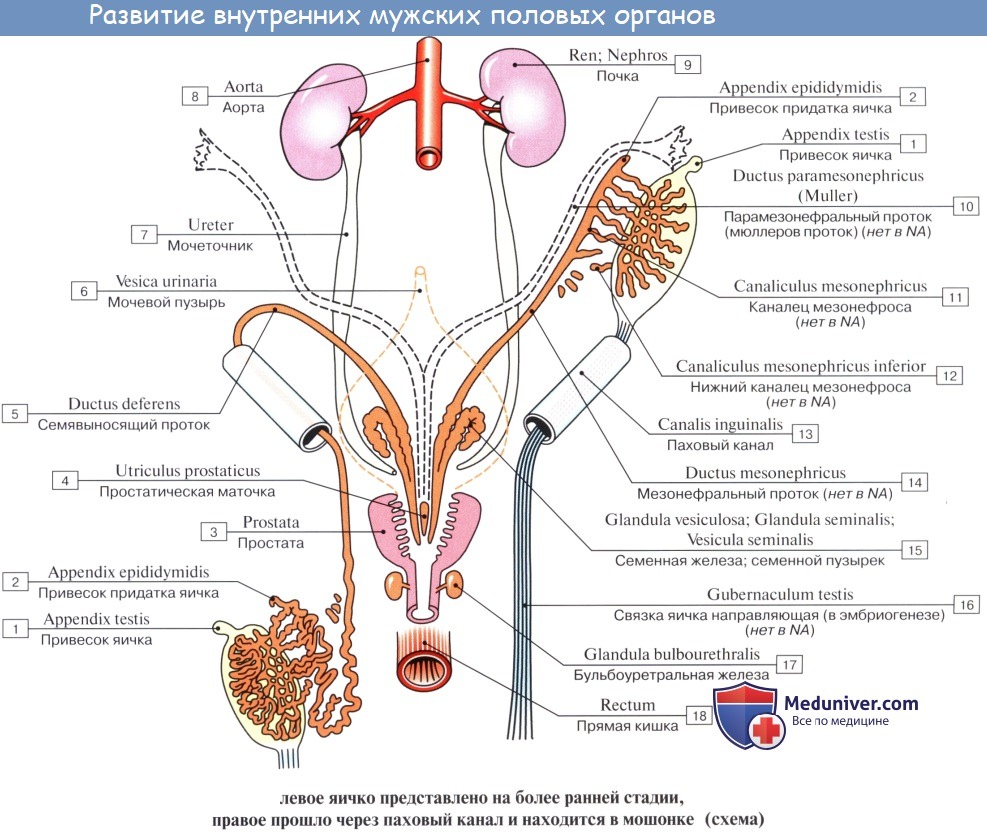
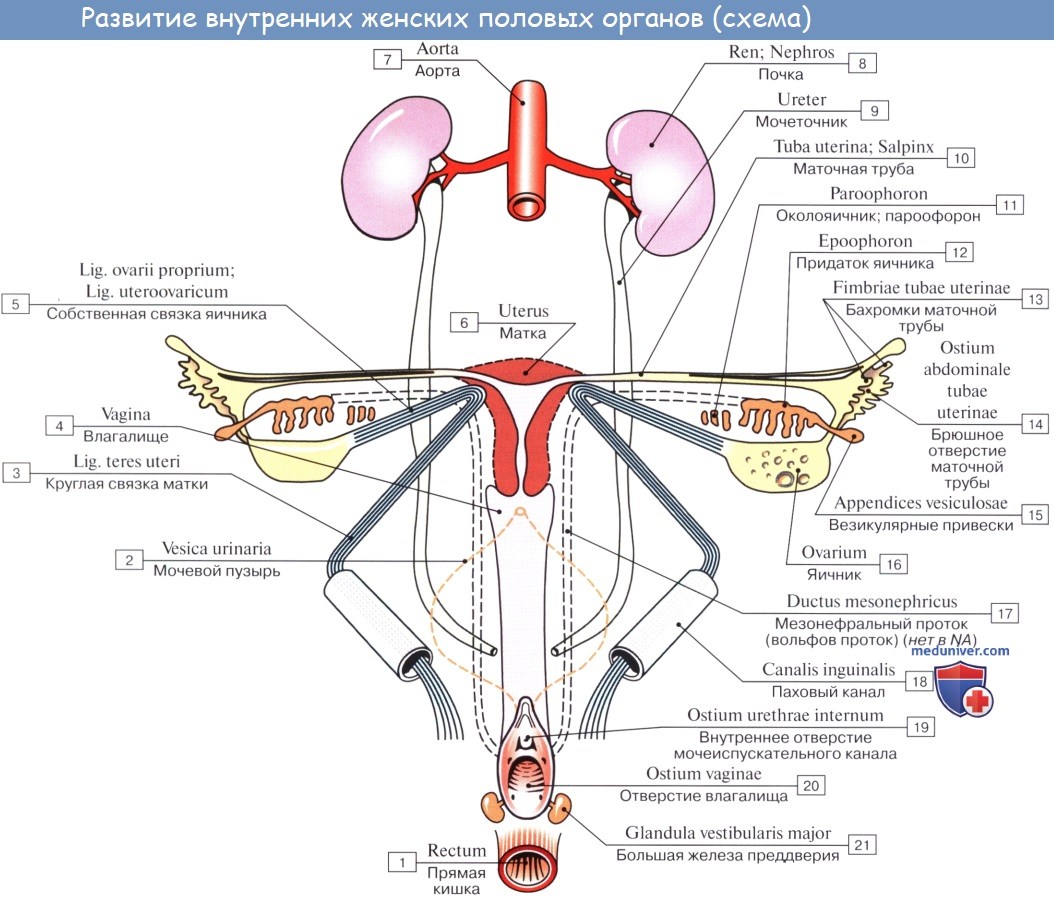
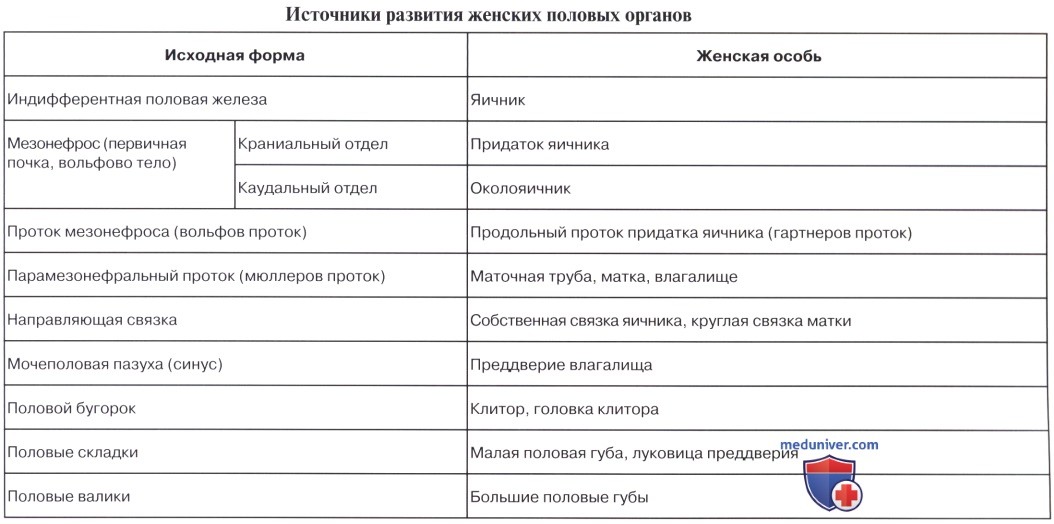
Остатками канальцев mesonephros у мужчины являются: tubuli recti, rete testis, ductuli efferentes, ductuli aberrantes и рудиментарное образование — paradidymis. У женщины — рудиментарные канальцы epoophoron и paroophoron. Из мезонефрального протока у мужчины образуются ductus epididymidis, ductus deferens и ductus ejaculatorius, у женщины — рудиментарный ductus epoophori longitudinalis.
Ductus paramesonephrici дают начало развитию у женщины маточных труб, матки и влагалища. При этом грубы образуются из неслившихся верхних частей ductus paramesonephrici, а матка и влагалище — из слившихся нижних частей.
У мужчин ductus paramesonephrici редуцируются, и от них остаются только appendix testis и utriculus prostaticus (простатическая маточка). Таким образом, у мужчин редукции и превращению в рудиментарные образования подвергаются ductus paramesonephrici, у женщин — ductus mesonephrici.
– Также рекомендуем “Аномалии органов мочеотделения. Аномалии матки, труб и влагалища.”
Источник
