Мочевой пузырь как расположен плод

Изменения клоаки эмбриона. Формирование мочевого пузыря плодаРассматривая развитие зародышевых оболочек, мы уже наблюдали образование аллантоиса в виде отростка первичной задней кишки. Вскоре после образования этого отростка кишка, расположенная каудальнее места появления зачатка аллантоиса, начинает увеличиваться, образуя клоаку. В момент появления клоакального расширения задняя кишка еще оканчивается слепо, но под основанием хвоста имеется эктодермальное углубление, направленное к кишке и отделенное от нее тонким слоем ткани. Это углубление называется proctodaeum, а ткань, закрывающая заднюю кишку, названа клоакальной мембраной. Позднее клоакальная мембрана прорывается, образуя каудальный выход из кишки. Этот прорыв происходит так же, как и прорыв ротовой пластинки, в результате которого, как уже указывалось, на более ранней стадии развития образуется сообщение между stomodaeum и передним концом первичной кишки. В период образования клоакального отверстия происходят важные внутренние изменения. Клоака разделяется на две части: дорзальную, образующую прямую кишку, и вентральную, называемую мочеполовым синусом (sinus urogenitalis). Это разделение обусловлено ростом уроректальной складки — полулунной складки, которая внедряется в краниальную часть клоаки в том месте, где встречаются аллантоис и кишка, и растет отсюда в каудальном направлении к клоакальной мембране. Две части этой складки внедряются в просвет клоаки с обеих сторон. Затем в эту эпителиальную складку включается клинообразная масса мезенхимы, образуя между мочеполовым синусом и прямой кишкой плотную перегородку. Клоака полностью разделяется, прежде чем прорвется клоакальная мембрана, и поэтому обе ее части открываются независимо друг от друга. Отверстие, ведущее в прямую кишку, — это заднепроходное отверстие (anus), а отверстие, ведущее в мочеполовой синус, — мочеполовое (ostium urogenitale).
Рост уроректальной складки по направлению к клоакальной мембране затрудняет прослеживание первоначальных границ аллантоиса, так как при своем удлинении мочеполовой синус присоединяется к нему. Однако место впадения протоков мезонефросов создает достаточно точный ориентир. Протоки мезонефросов впадают с обеих сторон в наиболее краниальную часть клоаки. После того как уроректальная складка разделит клоаку, протоки мезонефросов оказываются открытыми в аллантоис. Следовательно, протоки мезонефросов впадают во вновь образованный мочеполовой синус, продолжающийся в аллантоис. Проксимальная часть увеличившегося аллантоиса начинает сильно расширяться и образует мочевой пузырь. Следует, однако, помнить, что значительная часть пузыря формируется из ткани, которая вначале являлась частью клоаки. В течение третьего месяца висцеральная мезодерма стенки мочевого пузыря начинает дифференцироваться в переплетающиеся пучки гладких мышц и в наружную оболочку, состоящую из волокнистой соединительной ткани. К четвертому месяцу уже различаются все слои, характерные для стенки мочевого пузыря взрослого человека. Идущий по направлению к пупку стебелек аллантоиса постепенно редуцируется и образует urachus. К концу внутриутробной жизни просвет urachus обычно закрывается, и остается эпителиальный тяж, окруженный плотной фиброзной тканью и простирающийся от верхушки мочевого пузыря до пупка. После рождения urachus удлиняется в результате опускания дна пузыря и называется средней пупочной связкой (парные боковые пупочные связки образуются из запустевающих после рождения частей пупочных или аллантоидных артерий). При росте мочевого пузыря терминальная часть протока мезонефроса включается в его стенку. Это включение продолжается до тех пор, пока часть протока мезонефроса, расположенная каудальнее места отхождения метанефрического дивертикула, полностью не исчезнет. В результате этого процесса протоки мезонефроса и метанефроса впадают в мочеполовой синус независимо друг от друга. Проток метанефроса, вероятно, в связи с натяжением со стороны поднимающейся краниально почки впадает в мочевой пузырь несколько латеральнее и краниальнее протока мезонефроса. Впадает он в ту часть мочеполового синуса, которая входит в состав мочевого пузыря. Протоки мезонефросов впадают в ту часть мочеполового синуса, которая остается более узкой и дает начало мочеиспускательному каналу. Мочеиспускательный канал приобретает различное строение у представителей разных полов, а связанные с ним железы также совершенно различны у мужчин и женщин. Поэтому лучше всего будет отложить рассмотрение этих структур и вернуться к ним в связи с развитием наружных половых органов. – Также рекомендуем “Аномалии мочевого пузыря эмбриона. Дефекты мочевого пузыря плода” Оглавление темы “Формирование мочеполовой системы эмбриона”: |
Источник

Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Мочевой пузырь многие считают незначительным органом, но это только до тех пор, пока он здоровый. При первых же проблемах, вдруг выясняется, что «мочевик», как его часто называют медики, не так уж прост, как кажется. Выявить опасные патологии можно с помощью УЗИ мочевого пузыря и других методов.

Функции мочевого пузыря: не лечи и будешь писаться
Основная задача мочевого пузыря — сбор и выведение из организма урины (мочи) из организма. Орган снабжён нервными окончаниями, поэтому при заполнении мочевого пузыря в головной мозг поступают сигналы о наполнении. Взрослый человек может сдерживать позывы с помощью напряжения мышц для отвода урины. При их расслаблении моча по мочеиспускательному каналу выходит наружу.
Различные патологии нарушают нормальное функционирование органа, что значительно снижает качество жизни пациента. Результатом становятся боли при мочеиспускании, недержание или застой мочи. Иногда орган полностью удаляют, выводя мочесборник наружу.
Проверить состояние органа можно пройдя ультразвуковое исследование мочевого пузыря, которое проводится обычно вместе с исследованием почек или отдельно. Обследование показывает невидимые глазу изменения, произошедшие с внутренними органами. Большим преимуществом является быстрота и безболезненность метода.
Исследование почек и мочевого пузыря — это комплексное мероприятие, поэтому перед началом диагностики следует сделать анализы крови и мочи, и захватить их с собой.
Различия в строении мочевика у мужчин и женщин, видимые на УЗИ мочевого пузыря
УЗИ исследование визуализирует не только структуру тканей, но и нахождение органа в малом тазу. Сверхчувствительный датчик видит малейшие структурные изменения, вызванные заболеванием или инфекцией. При этом расположение и строение мочевого пузыря различно у мужчин и женщин, что обусловлено анатомо-физиологическими особенностями полов.
- У мужчин мочевой пузырь расположен между двумя семенными протоками, снизу размещена простата (предстательная железа).
- У женщин спереди мочевого пузыря находится матка и влагалище.
Почему это важно знать? Заболевания расположенных рядом органов сказываются на функционировании мочевого пузыря. Так, разрастание железистых тканей простаты (аденома предстательной железы) вызывает давление на стенки мочевого пузыря, что приводит к частым позывам к мочеиспусканию у мужчин. Мочевой пузырь у женщин особенно страдает во время беременности, когда растущий плод давит на соседние органы.
Различия в строении мочевыводящих органов заметны и в размерах уриновыводящего канала. У мужчин он равен 16-20 см, а у женщин он короткий, всего 2-5 см. Благодаря длине канала мужчины лучше защищены от попадания в организм болезнетворных организмов и инфекций, а вот женщины подхватывают патогенную микрофлору сразу.
Как проводится ультразвуковое обследование мочевого пузыря: зачем нужны разные датчики и зачем пить воду
Ультразвуковая диагностика мочевого пузыря основывается на свойствах тканей отражать или поглощать ультразвук. УЗИ-аппарат оснащён сверхчувствительным датчиком с кристаллом внутри, который под действием электрического тока начинает вибрировать и излучать ультразвуковые волны различной частоты и длины. Они проходят через ткани и отражаются обратно к датчику.
Внутри него есть преобразователь, которые передаёт данные на компьютер. Специальная программа обрабатывает и интерпретирует полученные сведения, в результате чего на экране видно изображение исследуемого органа. В случае обнаружения патологии будет видна изменённая эхоструктура, вследствие чего врачу легче будет ставить окончательный диагноз и назначать лечение.
При сканировании мочевого пузыря применяются датчики 4 типов:
- Трансабдоминальный. Этим датчиком проводят по поверхности брюшной стенки. Исследование помогает увидеть объём и форму мочевого пузыря, но при этом он должен быть наполнен. Метод имеет меньшую информативность в отношении структуры тканей органа.
- Трансректальный. Специальный узкий датчик вводится в анальное отверстие, и обследование делается через прямую кишку. Метод даёт полную информацию относительно состояния и структуры тканей мочевого пузыря.
- Трансвагинальный. Применяется в исследовании детородных органов у женщин, в том числе определяет состояние мочевого пузыря у беременных. Датчик “видит” воспаления стенок, вызванные инфекцией.
- Трансуретальный. Датчик вводится в мочеиспускательный канал. Применяется крайне редко, потому что инструмент травмирует уретру, и процесс требует обезболивания. Метод позволяет оценить состояние мочеиспускательного канала.
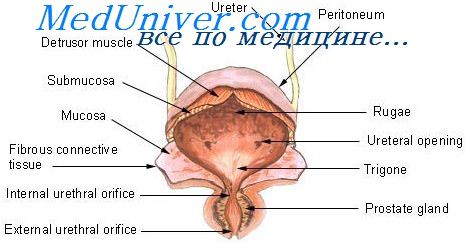
Строение мочевого пузыря
Аппарат УЗИ “видит” мочевой пузырь насквозь. Орган представляет собой мышечный мешок округлой формы, состоящий из нескольких слоёв:
- Внутренний слизистый слой — складчатый, но по мере наполнения складки разглаживаются, кроме складки возле мочеточника (чтобы не допустить вытекания мочи обратно). Слизистая оболочка очень чувствительна к инфекциям, попадающим в организм через мочеиспускательный канал.
- Подслизистый слой находится между слизистой и мышечной оболочкой. Он изобилует нервными окончаниям и кровеностными сосудами, поэтому любое инородное тело (инфекция, камни, песок) вызывает ощущение жжения, частые позывы в туалет, тянущие боли.
- Мышечный слой состоит из лежащих в три пласта гладких мышц, соединяемых в одну большую мышцу-сжиматель, отвечающую за выталкивание мочи наружу. Вокруг мочеточника мышцы образуют круговые сфинктеры — своеобразные клапаны, отвечающие за выход урины в мочеточник.
- Серозный слой покрывает всю поверхность мочевого пузыря.
Форма мочевого пузыря на УЗИ: норма и патология
В норме мочевой пузырь имеет следующие характеристики: плоская круглая форма при пустом мочевом пузыре и грушевидная форма при наполненном.
На экране УЗИ-аппарата поперечный снимок визуализирует округлую форму органа, продольный снимок — яйцевидную. Любая деформация указывает на патологию:
- воспаление или раковая опухоль на соседних органах приподнимает дно мочевого пузыря и сдавливает заднюю стенку;
- аденома простаты поднимает дно, деформируя его контуры;
- цистит также деформирует контуры, как и миома матки, беременность после 4-го месяца и камни.
Эхогенность мочевого пузыря
Эхогенность зависит от акустической сопротивляемости тканей: чем плотнее образование, тем выше эхогенность. Здоровый орган имеет анэхогенную структуру, что отражено на мониторе тёмным цветом. Внутри орган полый.
Кисты имеют небольшую эхогенность на фоне анэхогенной здоровой ткани мочевого пузыря. Самую высокую эхогенность имеют камни, которые также перемещаются при смене положения корпуса пациента.
- Гиперэхогенность указывает на инородное тело (камни).
- Повышенная эхогенность без акустической тени указывает на хронический цистит, акустическая тень при гиперэхогенности говорит об образовании камней в мочевом пузыре.
- Повышенная эхогенность и неровные контуры указывают на возможные онкологическое новообразование.
Острый цистит характеризуется повышенной эхогенностью и утолщением стенки. На дне пузыря образуется эхопозитивный осадок из эритроцитов и лейкоцитов, а также солевых кристаллов. Осадок подвижен, он перемещается как только пациент поворачивается на другой бок.
Неравномерная эхогенность, сочетание гипер- и гипоэхогенности указывают на гнойно-воспалительный процесс в мочевом пузыре. Эндометриоз (разрастание слоя эндометрия внутри матки) в запущенных случаях приводит к заносу клеток эндометрия в мочевой пузырь. Это отображается на УЗИ утолщением стенки органа и эхогенными включениями.
Признаки эндометриоза схожи с симптомами рака мочевого пузыря, поэтому при подозрении на патологию требуется дополнительное исследование. А вот камни обладают высокой акустической плотностью. Они легко видны на фоне анэхогенной основы. Камни попадают из почек, заносимые потоком мочи. Песок и очень мелкие камни часто находятся в складках слизистой оболочки, поэтому для их определения более эффективным будет метод цитоскопии (эндоскопия мочевого пузыря).
Важные особенности. Рак сложно идентифицировать методом ультразвуковой диагностики. Однако любые опухоли хорошо видны на экране, но их природу следует уточнять другими методами (рентген, МРТ).
Объем и наполняемость мочевого пузыря
Объём мочевика составляет у мужчин 350-750 мл, у женщин — 250-550 мл.
Объём уменьшается в случае образования на стенках рубцов, которые в свою очередь возникают вследствие воспалений. Патологии развития соседних органов (миома матки, аденома простаты) также уменьшают объёмы мочевого пузыря.
После операций на органах брюшной полости (удаление аппендикса, операция на кишечнике) приводит к спайкам, которые уменьшают способность стенок мочевого пузыря к растяжению.
У беременных женщин орган сужается и вытягивается в длину. Его объём уменьшается, поэтому будущие мамы испытывают потребность в частому хождению в туалет.
Увеличение объёма мочевого пузыря возникает при переполнении его мочой, а такое происходит при закупорке мочеиспускательного канала камнем или опухолью, а также разрастании предстательной железы.
Толщина стенок, кальцинация и структура
Толщина стенок 2-4 мм, контуры ровные. Любое утолщение стенок говорит о патологических изменениях. Оно вызывается разными причинами.
- Дивертикула (выпячивание) стенки приводит к тому, что урина сначала выходит из тела мочевого пузыря, а только потом из дивертикулы. Если в мешочке остаются остатки мочи, мешочек воспаляется, что приводит к локальному утолщению стенки.
- Мочевой пузырь подвергается такому паразитному заболеванию, как шистосомозу. Оно вызывается паразитами-сосальщиками, которые откладывают яйца в стенки органа. Личинки погибают, но на месте их расположения возникает фиброз – разрастание соединительной ткани, приводящее к утолщению стенок.
- При проблемах с предстательной железой возникает застой секреции, и на этом фоне образуются очаги кальцинации на стенках мочевого пузыря. Запущенная инфекция приводит к тому, что организм начинает бороться с ней сам, заключая в кальциевую оболочку.
- С возрастом меняется структура мышечной оболочки органа, она деформируется и растягивается.
Опухоли также увеличивают толщину стенок. Раковые новообразования имеют неровные контуры, они обильно снабжены кровеносными сосудами, характеризуются повышенной эхогенностью. Доброкачественные опухоли имеют круглую или овальную форму, не снабжаются кровью.
Наполняемость мочевого пузыря
Наполняемость составляет около 50 мл в час. В норме настойчивые позывы к мочеиспусканию наступают при поступлении в мочевой пузырь не менее 250 мл урины. Т.о. за сутки человек ходит в туалет 5-7 раз. Если это происходит чаще, то можно говорить об инфекции или воспалении (цистите).
После мочеиспускания в норме должно оставаться не более 50 мл. Для этого мочевой пузырь проверяют на УЗИ дважды: сначала в наполненном состоянии, затем в опорожнённом. Если урины остаётся больше 50 мл, это говорит о проблемах с мочевыводящим каналом или мочеточником (полипы, деформация).
Исследование мочеиспускательного канала на УЗИ у мужчин
Мочеиспускательный канал исследуется как поверхностными линейными, так и полостными ковексными датчиками с частотой 7,5-15 МГц. В ультразвуковой диагностике существует три способа исследования уретрального канала:
- Микционная эхоуретрография. Метод применяется в тех случаях, когда пациент страдает самопроизвольным мочеиспусканием. Суть метода такова: с помощью катетера канал снизу наполняется специальной жидкостью. Затем врач изучает ширину мочеиспускательного канала, состояние тканей, а также динамику мобильности шейки канала.
- Ретроградная уретрография. Хорошо визуализирует переднюю часть уретрального канала. Врач на УЗИ-аппарате наблюдает за скоростью движения потока мочи и выявляет дивертикулы (выпячивания), повреждения структуры, спайки и воспаления.
- Сочетанная встречная уретрография сочетает восходящий и нисходящий методы. В мочевой канал вводится препарат Урографин, который к тому же имеет антибактериальный эффект.
Эти методы применяются в отношении мужчин. У них более длинный уретральный канал, чем у женщин, однако не менее подвержен различным заболеваниям. С помощью ультразвуковой уретрографии выявляются различные врождённые пороки: эписпадия (частичное или полное расщепление стенки), гипоспадия (смещение мочеиспускательного канала), врождённые клапаны уретры, гипертрофия семенного бугорка (разрастание тканей этого рудимента), добавочный мочеиспускательный канал (вызывает недержание мочи).
Также ультразвуковая диагностика уретрального канала визуализирует редко встречающиеся патологии: уретроцеле (киста внутри канала), стриктура (сужение просвета), облитерация (разрастание тканей, вследствие чего перекрывается просвет канала), агенезия (отсутствие мочеиспускательного канала).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник