Мочевой пузырь это 6 класс

Топография мочевого пузыря
Мочевой пузырь расположен в полости малого таза позади лобкового симфиза. Своей передней поверхностью он обращен к лобковому симфизу, от которого отграничен слоем рыхлой клетчатки, залегающей в позадилобковом пространстве. При наполнении мочевого пузыря мочой его верхушка выступает иэд лобковым симфизом и соприкасается с передней брюшной стенкой. Задняя поверхность мочевого пузыря у мужчин прилежит к прямой кишке, семенным пузырькам и ампулам семявыносяших протоков, а дно – к предстательной железе. У женщин задняя поверхность мочевого пузыря соприкасается с передней стенкой шейки матки и влагалища, а дно – с мочеполовой диафрагмой. Боковые поверхности мочевого пузыря у мужчин и женщин граничат с мышцей, поднимающей задний проход. К верхней части мочевого пузыря у мужчин прилежат петли тонкой кишки, а у женщин – матка. Наполненный мочевой пузырь расположен по отношению к брюшине мезоперитонеяльно, пустой, спавшийся – ретроперитонеально.
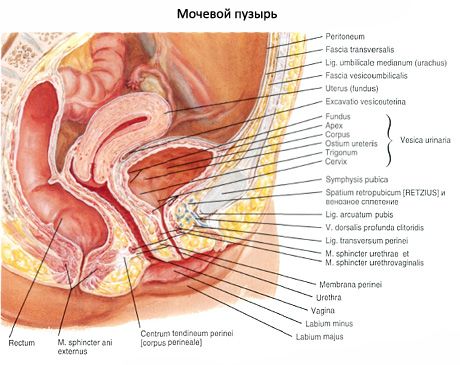
Брюшина покрывает мочевой пузырь сверху, с боков и сзади, а затем у мужчин переходит на прямую кишку (прямокишечно-пузырное углубление), у женщин – на матку (пузырно-маточное углубление). Брюшина, покрывающая мочевой пузырь, соединена с его стенками рыхло. Мочевой пузырь фиксирован к стенкам малого таза и соединен с рядом лежащими органами при помощи фиброзных тяжей. С пупком верхушку пузыря соединяет срединная пупочная связка. Нижняя часть мочевого пузыря прикреплена к стенкам малого таза и соседним органам связками, образующимися за счет уплотненных соединительнотканных пучков и волокон так называемой тазовой фасции. У мужчин имеется лобково-предстательная связка (lig.puboprostaticum), а у женщин – лрбково-пузырная связка (lig.pubovesicale). Кроме связок, мочевой пузырь укреплен также мышечными пучками, образующими лобково-пузырную мышцу (m.pubovesicalis) и прямокишечно-пузырную мышцу (m.rectovesicalis). Последняя имеется только у мужчин. Как у мужчин, так и у женщин мочевой пузырь в определенной степени фиксирован за счет начальной части мочеиспускательного канала и концевых отделов мочеточников, а также предстательной железы у мужчин и мочеполовой диафрагмы у женщин.
[10], [11], [12], [13], [14]
Строение мочевого пузыря
Стенки мочевого пузыря (у мужчин и женщин) состоят из слизистой оболочки, подслизистой основы, мышечной оболочки и адвентиции, а в местах, покрытых брюшиной, имеется серозная оболочка. У наполненного мочевого пузыря стенки растянуты, тонкие (2-3 мм). После опорожнения пузырь уменьшается в размерах, его стенка благодаря мышечной оболочке сокращается и достигает в толщину 12-15 мм.
Слизистая оболочка (tunica mucosa) выстилает мочевой пузырь изнутри и при опорожненном пузыре образует складки. При наполнении пузыря мочой складки слизистой оболочки полностью расправляются. Клетки эпителия (переходного), покрывающие слизистую оболочку, при пустом мочевом пузыре округлые, при наполнении его и растяжении стенок уплощены и истончены. Клетки эпителия соединены друг с другом плотными контактами. В толще собственной пластинки слизистой оболочки имеются альвеолярно-трубчатые железы, нервные волокна, сосуды и лимфоидные образования. Слизистая оболочка розоватого цвета, подвижна, легко собирается в складки, за исключением небольшого участка в области дна мочевого пузыря – треугольника мочевого пузыря (trigonum vesicae), где она плотно сращена с мышечной оболочкой. В передней части дна мочевого пузыря (у вершины треугольника) на слизистой оболочке имеется внутреннее отверстие мочеиспускательного канала, а в каждом углу треугольника (на концах задней границы) – отверстие мочеточника (правое и левое; ostium ureteris, dextrum et sinistrum). Вдоль основания (задней границы) мочепузырного треугольника проходит межмочеточниковая складка (plica interureterica).
Подслизистая основа (tela submucosa) хорошо развита в стенке мочевого пузыря. Благодаря ей слизистая оболочка может собираться в складки. В области треугольника мочевого пузыря подслизистая основа отсутствует. Кнаружи от нее в стенке мочевого пузыря находится мышечная оболочка (tunica muscularis), состоящая из трех нечетко отграниченных слоев, образованных гладкой мышечной тканью. Наружный и внутренний слои имеют преимущественно продольное направление, а средний, наиболее развитый, циркулярный. В области шейки мочевого пузыря и внутреннего отверстия мочеиспускательного канала средний циркулярный слой выражен наиболее хорошо. У начала мочеиспускательного канала из этого слоя образован сжиматель мочевого пузыря (m.sphincter vesicae). При сокращении мышечной оболочки мочевого пузыря и одновременном раскрытии сжимателя объем органа уменьшается и моча изгоняется наружу через мочеиспускательный канал. В связи с этой функцией мышечной оболочки мочевого пузыря ее называют мышцей, выталкивающей мочу (m.detrusor vesicae).
Сосуды и нервы мочевого пузыря
К верхушке и телу мочевого пузыря подходят верхние мочепузырные артерии – ветви правой и левой пупочных артерий. Боковые стенки и дно мочевого пузыря кровоснабжаются за счет ветвей нижних мочепузырных артерий (ветви внутренних подвздошных артерий).
Венозная кровь от стенки мочевого пузыря оттекает в венозное сплетение мочевого пузыря, а также по мочепузырным венам непосредственно во внутренние подвздошные вены. Лимфатические сосуды мочевого пузыря впадают во внутренние подвздошные лимфатические узлы. Мочевой пузырь получает симпатическую иннервацию из нижнего подчревного сплетения, парасимпатическую – по тазовым внутренностным нервам и чувствительным – из крестцового сплетения (из половых нервов).
Рентгеноанатомия мочевого пузыря
Мочевой пузырь при наполнении его контрастной массой на рентгенограмме (в переднезадней проекции) имеет форму диска с гладкими контурами. При боковой проекции на рентгенограмме мочевой пузырь приобретает форму неправильного треугольника. Для исследования мочевого пузыря используют также цистоскопию (осмотр слизистой оболочки). Этот метод позволяет определить состояние, цвет, рельеф слизистой оболочки, отверстий мочеточников и поступление мочи в мочевой пузырь.
Мочевой пузырь у новорожденных веретенообразный, у детей первых лет жизни – грушевидный. В период второго детства (8-12 лет) мочевой пузырь яйцевидный, а у подростков имеет форму, характерную для взрослого человека. Вместимость мочевого пузыря новорожденных равна 50-80 см3, к 5 годам – 180 мл мочи, а у детей старше 12 лет составляет 250 мл. У новорожденного дно мочевого пузыря не сформировано, треугольник мочевого пузыря расположен фронтально и является частью задней стенки пузыря. Циркулярный мышечный слой в стенке пузыря развит слабо, слизистая оболочка развита хорошо, складки выражены.
Топография мочевого пузыря у новорожденного такова, что его верхушка достигает половины расстояния между пупком и лобковым симфизом, поэтому мочевой пузырь у девочек в этом возрасте не соприкасается с влагалищем, а у мальчиков – с прямой кишкой. Передняя стенка мочевого пузыря расположена вне брюшины, которая покрывает только его заднюю стенку. В возрасте 1-3 лет дно мочевого пузыря расположено на уровне верхнего края лобкового симфиза. У подростков дно пузыря находится на уровне середины, а в юношеском возрасте – на уровне нижнего края лобкового симфиза. В дальнейшем происходит опускание дна мочевого пузыря в зависимости от состояния мышц мочеполовой диафрагмы.
Источник
Мочевой пузырь – это полый мышечный орган мочевыделительной системы, расположенный в полости малого таза. Он выполняет две функции: накопления и выведения мочи наружу. Мочевой пузырь у женщин прилежит к верхней части влагалища и тело матки, у мужчин – предстательная железа и семенные пузырьки.

Строение мочевого пузыря
В мочевом пузыре выделяют несколько частей: шейку, тело и дно. На дне имеются устья мочеточников, а шейка переходит в уретру (мочеиспускательный канал). Стенки мочевого пузыря состоят из нескольких слоев. Самый внутренний слой представлен слизистой оболочкой (уротелий), имеющей многочисленные складки, которые при наполнении мочевого пузыря практически полностью разглаживаются. Под уротелием находится подслизистый слой, образованный волокнами соединительной ткани. Между ними в большом количестве имеются кровеносные сосуды и нервные окончания. Третий слой состоит из гладкой мышечной ткани. Сверху мочевой пузырь покрыт адвентициальной оболочкой. В норме опорожнение мочевого пузыря у взрослых людей происходит 4 – 8 раз в день и практически никогда ночью. Однако при воспалении мочевого пузыря количество мочеиспусканий увеличивается, при этом объем выпускаемой мочи резко уменьшается.
Функции мочевого пузыря
Мочевой пузырь выполняет функцию временного хранения и выведения мочи. При его наполнении мочой происходит раздражение расположенных в стенках многочисленных нервных окончаний. Это раздражение по проводящим нервным путям передается к коре головного мозга, сообщая ему о необходимости опорожнения мочевого пузыря. В ответ на это возникает желание посетить туалет. В момент мочеиспускания под влиянием нервного импульса, идущего от коры головного мозга, происходит сокращение мышечной стенки мочевого пузыря, и вся моча выводится наружу.
Заболевания мочевого пузыря
Среди всех заболеваний мочеполовой системы чаще всего наблюдается воспаление мочевого пузыря (цистит). Оно вызывается различной патогенной микрофлорой, которая может попадать в него через уретру (восходящий путь) или из почек (нисходящий путь). Возникновению заболевания способствуют переохлаждение, нарушение личной гигиены, мочевые конкременты.
Воспалительные заболевания мочевого пузыря у женщин наблюдаются значительно чаще, чем у мужчин. Это связано с тем, что женщины имеют более широкий и короткий мочеиспускательный канал, через который инфекция с легкостью проникает в полость мочевого пузыря.
При цистите больные предъявляют жалобы на боли в низу живота, носящие тянущий характер. Мочеиспускание резко болезненное, учащенное, моча при этом выделяется небольшими порциями, порой буквально по каплям.
Мочевой пузырь болит не только при цистите, но и при других его заболеваниях – камни мочевого пузыря, рак и др.
Профилактикой заболеваний и лечением мочевого пузыря занимаются врачи урологи. Для постановки точного диагноза, врач проводит обследование больного (анализы мочи, УЗИ, урофлоуметрия, цистоскопия и т.п.). Лечение мочевого пузыря в большинстве случаев консервативное. Назначают антибиотики, уросептики. Большое значение имеет фитотерапия. Помимо этого больным рекомендуют соблюдение диеты (ограничение острых, соленых блюд, алкогольных напитков). При необходимости назначают физиотерапевтическое лечение.
Хирургическое лечение мочевого пузыря показано при наличии злокачественных новообразований этого органа, а также при наличии в его полости конкрементов, которые не удается извлечь консервативными методами.
Следует помнить, что мочевой пузырь болит и при ряде других заболеваний (почек, мочеточника, уретры, предстательной железы, копчика, женских половых органов). Поэтому поставить правильный диагноз может только врач и порой для этого требуется проведение всестороннего обследования пациента с привлечением врачей других специальностей.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
 Мочевой пузырь – непарный мышечный полый орган, часть мочевыделительной системы, участвующая в функции выведения мочи. По строению он напоминает мешочек, расположенный за лобковой костью. Через отходящие мочеточники из почек в него поступает вторичная моча, которая и выводится из организма.
Мочевой пузырь – непарный мышечный полый орган, часть мочевыделительной системы, участвующая в функции выведения мочи. По строению он напоминает мешочек, расположенный за лобковой костью. Через отходящие мочеточники из почек в него поступает вторичная моча, которая и выводится из организма.Строение мочевого пузыря человека
Особенностей в анатомическом строении мочевого пузыря у мужчин и у женщин нет, но они есть в его работе. Этот орган образован мышечной тканью, поэтому для него характерен тонус – способность сокращаться и расслабляться. Эту функцию контролирует вегетативная нервная система, и этот процесс проходит бессознательно. В среднем этот полый орган может хранить 300-500 мл жидкости, но иногда его стенки могут существенно растягиваться и сохранять в себе объем более литра жидкости. По мере заполнения мочевого пузыря срабатывают рефлекторные механизмы, формирующие позывы к мочеиспусканию.
Мочевой пузырь у мужчин
Расположение мочевого пузыря независимо от пола – за лобковой костью. Но у мужчин он находится в непосредственной близости к предстательной железе, а по обеим его сторонам проходят семенные протоки. Уретра, как часть мочевыделительной системы, у мужчин имеет особенности: узкая – до 8 мм, длинная – в пределах 20-40 см! За счет такой особенности мужчины более защищены от проникновения инфекции к мочевому пузырю по восходящему пути к почкам. Этим же фактом можно объяснить отсутствие особенностей в личной гигиене, главное – чтобы она была регулярной, что нельзя сказать про женщин.
Анатомические особенности у женщин
У женщин орган непосредственно граничит с маткой и влагалищем. А уретра намного толще – 1-1,5 см и короче – 3-4 см. Это условие обеспечивает легкое проникновение инфекции, формирование циститов и даже пиелонефритов. Эти особенности диктуют правила интимной гигиены: вода и мыльный раствор должны стекать от лобка к анусу. Еще одна особенность у женщин – изменения мочевого пузыря во время беременности. Они проявляются в следующем:
- увеличение органа в размере;
- постоянно растущее давление, из-за чего на поздних сроках беременности формируются частые позывы в туалет;
- примерно с 23 недели гестации повышается вероятность патологий, ведь растущая матка сдавливает мочеточники, что и создает предпосылки для заболеваний.
ВАЖНО! Первыми признаками воспалительного процесса является дискомфорт при мочеиспускании, после посещения туалета – ощущение не полностью опорожненного мочевого пузыря. Затем может появиться боль и другие симптомы воспаления.
Общее строение
Опорожненный пузырь полностью скрыт лобковой костью, а вот полный мочевой пузырь выступает в брюшную и ниже лобковой области. В строении мочевого пузыря и мочеточников выделяют дно, стенки, шейку, в заднюю поверхность органа входят мочеточники. Дно пузыря закреплено в полости малого таза при помощи связок, задняя поверхность покрыта брюшиной. В строении стенки мочевого пузыря можно выделить 3 слоя, каждый из которых выполняет свою функцию:
- внутренний – слизистая оболочка, выполняет защитную функцию от раздражающего действия мочи;
- средний – пластинка-разделитель между мышечным слоем и слизистой оболочкой. Здесь сосредоточены кровеносные сосуды, питающие орган и нервные окончания.
- внешний – мышечный, он довольно толстый и обеспечивает способность пузыря растягиваться, после опорожнения принимать свою нормальную форму, а при акте мочеиспускания – сокращаться.
Строение и функции мочеточников и мочевого пузыря
Основные функции этих органов: передача мочи от почек к пузырю, где она постоянно накапливается и удерживается до определенного уровня. Когда мочевой пузырь наполняется, срабатывает механизм «позыва» и «мешочек» опорожняется. Подавить и контролировать этот процесс сознательно можно, но не стоит. Такие действия могут привести к перерастяжению его стенок, а это прямая предпосылка для развития серьезных заболеваний и патологических состояний. Удержание мочи происходит благодаря работе специальных клапанов – сфинктеров, надежно удерживающих шейку и уретру.
Можно выделить 2 вида сфинктеров:
- гладкомышечный – неуправляемый, непроизвольный, его контролирует вегетативная нервная система;
- состоящий из поперечно-полосатой мускулатуры – управляемый, его можно контролировать, когда человек сдерживает мочеиспускание. Этот сфинктер находится в тазовой уретре.
Накопление мочи и ее вывод
При акте мочеиспускания расслабляются оба сфинктера, и одновременно сокращаются стенки мочевого пузыря. Накопление мочи возможно только благодаря способности стенок пузыря адаптироваться к количеству жидкости: они расслабляются, растягиваются, при этом без значимого повышения давления внутри пузыря. Как только растяжение достигнет определенных стадий, активируются рецепторы, посылающие сигнал в мозг для активации позыва, а после и к самому акту мочеиспускания. Взрослые могут контролировать эти позывы и подождать удобного момента. Но если это происходит часто, то выжидания приводят к излишнему растяжению стенок, из-за чего нарушается работа пузыря и его сфинктеров. В отдаленной перспективе это грозит развитием воспалительных процессов в слизистой оболочке пузыря, нарушением нервной проводимости, недержанием мочи и иными проблемами мочевыделительной и половой системы, так как эти органы находятся в тесном взаимодействии друг с другом.
Текст: Юлия Лапушкина.
Поделиться в социальных сетях:
Читайте также

ЧТО ТАКОЕ МЕНСТРУАЛЬНЫЙ ЦИКЛ И КАК ОН РАБОТАЕТ?
Менструальный цикл – нормальный физиологический…

ДИРИЖЕР ОРГАНИЗМА: СТРОЕНИЕ И ФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Щитовидная железа – орган, который нередко называют…
Источник

Экстрофия мочевого пузыря – это тяжелая врожденная патология мочевыделительной системы, при которой орган размещен не внутри живота, а снаружи. Она встречается у одного из 50 000 новорожденных. У мальчиков такая патология диагностируется в четыре раза чаще, чем у девочек. Для ее устранения эффективно используется хирургическое вмешательство.
Экстрофия мочевого пузыря у детей, что это такое?
Экстрофия мочевого пузыря — это врождённая патология, при которой у ребёнка не сформирована передняя стенка мочевого пузыря (МП), а также часть передней стенки брюшины. Врачи считают её одной из наиболее серьёзных аномалий развития мочевыводящих путей.
При ЭМП расходятся кости лонного сочленения и чаще всего разъединяется передняя стенка мочеиспускательного канала (полная эписпадия). С экстрофией чаще рождаются мальчики, чем девочки (с разницей в 3-6 раз).
Помимо того, экстрофия может сопровождаться аномалиями в развитии верхних мочевых путей и прочими патологиями:
- анальными свищами, открывающимися в МП или промежность;
- крипторхизмом;
- выпадением прямой кишки.
Экстрофия мочевого пузыря — код по МКБ 10 Q64.1.
Причины ЭМП
Экстрофия развивается из-за нарушения процесса внутриутробного развития плода (эмбриогенеза). Незаращение стенки брюшины в сочетании с дислокацией внутренних органов приводят к смещению МП за малый таз и его расположению снаружи.
Некоторые специалисты считают, что если данная проблема есть у одного из родителей, то риск появления на свет ребёнка с ЭМП довольно велик. То же относится и к семьям, использовавшим вспомогательные репродуктивные технологии (ВРО), такие как ЭКО, ИКСИ и другие.
Однако точная причина ЭМП всё же неизвестна.
Классификация
Пороки развития мочеполовой системы у детей при рождении, основанные единым механизмом нарушений при развитии органов, составляют единую группу.
В неё включают (по степени тяжести):
- Экстрофию классической формы (наиболее часто встречающаяся патология; относится к средней степени тяжести);
- Эписпадию (начиная от частичной и заканчивая полной);
- Клоакальную экстрофию (наисложнейшая форма, при которой необходимо серьёзно оценить ассоциированные аномалии развития верхней мочевыводящей нервной и костной систем, а также органов желудочно-кишечного тракта).
На степень тяжести при классической экстрофии оказывает влияние:
- размер площадки экстрофированного МП;
- состояние ткани МП (эластичность, качество слизистой).
Проблема в том, что каждый случай ЭМП уникален, например, врачи сталкиваются с экстрофией, но без эписпадии или с двумя МП, причём один из них может быть в норме, а другой экстрофированным. Встречаются случаи сочетанных патологий, например, наличие только одной почки, удвоенное влагалище и т.д.
В связи с чем очень важно выполнить правильную диагностику состояния младенца, в некоторых случаях в целях постановки точного диагноза могут быть назначены дополнительные диагностические мероприятия.
Причины, ведущие к развитию патологии
По нынешнее время врачами проводятся исследования данной патологии, причины ее развития остаются неизвестны. Однако выявлены факторы, которые могут привести к данному заболеванию:
- Наследственность. Учеными было выявлено, что у детей, страдающих врожденным пороком мочевика, присутствует сбой в структуре определенных генов.
- Употреблениеспиртных напитков, сигарет, наркотических веществ до зачатия ребенка, а также в первые 3 месяца беременности.
- Неблагоприятная экология, например, радиация, ядовитые выбросы в воздушное пространство.
- Облучение рентгеновскими лучами в первый триместр беременности.
- Прием препаратов во время вынашивания ребенка, способных вызвать сбои в развитии, формировать пороки, например, некоторые разновидности антибиотиков.
- Прием гормона прогестерона в первые 3 месяца беременности в дозировках выше положенного.
Диагностика
Постановка диагноза ЭМП происходит сразу же при осмотре малыша, только что появившегося на свет.
Установить диагноз ЭМП плоду можно во время беременности, если сделать УЗИ во втором триместре приблизительно после 20 недели (обычно на 28-ой).
Лабораторные исследования
Перед реконструктивными хирургическими мероприятиями с целью оценки состояния почек необходимо провести:
- стандартный общий и биохимический анализ крови;
- общий анализ мочи.
Инструментальные методы диагностики
Ребёнку с ЭМП рекомендуется проведение следующих исследований:
- УЗИ органов системы мочевыделения;
- ЭХО-КГ (эхокардиография).
При выявлении сопутствующих врождённых аномалий на УЗИ и по другим показаниям рекомендуется дополнительная диагностика:
- Цистоскопия;
- МРТ и КТ-исследование;
- Экскреторная урография;
- Допплерографическое исследование сосудов почек;
- Уродинамическое обследование.
- Сцинтиграфия системы мочевыведения.
На этапах хирургической реконструкции, которая будет проводится в последствии, необходимо проведение микционной цистоуретрографии для исключения пузырно-мочеточникового рефлюкса щ лечении и симптомах рефлюкса мочевого пузыря у детей подробнее здесь).
В ходе диагностики проводятся консультации с:
- генетиком,
- ортопедом,
- гинекологом.
Особенности питания и образ жизни
Пожизненное профилактическое лечение касается и питания человека. Таким людям запрещается употреблять соленые, острые или перченые продукты. Кроме этого, они обязаны контролировать свой водный режим, так как излишнее употребление жидкости грозит развитием почечных осложнений.
Что касается образа жизни, то он, прежде всего, касается того момента, когда ребенок обязан жить с полиэтиленовой пленкой вместо передней брюшной стенки. В это время родителей необходимо научить правильно ухаживать за ребенком. Сам имплант, как таковой, в особом уходе не нуждается, но необходимо предупреждать его механические повреждения. Если ребенок беспокойный, то ему необходимо прикрыть животик мягким одеялом, чтобы он не смог сам себе навредить. Ежедневно необходимо тщательно осматривать переднюю брюшную стенку на предмет пропускания жидкости. При выявлении малейшей негерметичности, необходимо немедленно обращаться к урологу. Как правило, дефект удается устранить без оперативного вмешательства, хотя довольно часто он становится причиной внеплановой операции.
Лечение экстрофии мочевого пузыря у детей в России
Единственным адекватным способом лечения ЭМП является хирургическое вмешательство, за исключением консервативной терапии нейрогенной дисфункции МП. Как проводится лечение нейрогенного мочевого пузыря у детей, мы уже писали в отдельной статье.
Оперативное лечение нужно выполнять в первые дни жизни младенца.
Коррекция должна решить три основных задачи:
- Устранить дефекты МП и передней стенки брюшины.
- Сформировать половой член, приемлемый как в эстетическом, так и в сексуальном смысле.
- Сохранить функционирование почек и обеспечить удержание мочи.
Хирургическое лечение делается в три этапа:
- Этап закрытия МП и сведения костей лонного сочленения.
Добиться того, чтобы МП полностью удерживал мочу после первой операции у большей части маленьких пациентов — сложная и практически невыполнимая задача. Поэтому столь важное значение придаётся именно успешно выполненной первой операции. Обычно только последующие этапы смогут поспособствовать удержанию мочи в МП.
- Этап проводится в возрасте 2-3 лет. Хирурги реконструируют эписпадию.
- Этап, на котором выполняют пластику шейки МП, если пузырь не имеет достаточной ёмкости, то проводят аугментационную цистопластику.
Как проводится лечение патологии?
Как правило, ребенку необходимо несколько оперативных вмешательств во время первых лет его жизни. План лечение будет зависеть от общего состояния организма и степени серьезности экстрофии. Главная задача лечения – сформировать орган мочевыделительной системы необходимого объема, пластика стенки брюшины, восстановить уродинамику.
При экстрофии легкой формы можно реанимировать стенки пузыря и брюшное пространство тканями больного.
Если такая операция невозможна, то недостающую оболочку пузыря заменяют частью стенки кишечного тракта, а стенку брюшной полости создают с помощью синтетического материала.
По прошествии времени вживляемый материал (имплантат) из брюшины извлекают и заращивают просвет кожными, мышечными тканями пациента.
При создании полости пузыря посредством специальных катетеров мочеточники выводятся в верное положение, чтоб не дать нарушиться оттоку урины. После комплексного оперативного вмешательства проводится пластика половых органов.
Реабилитация
Детям с ЭМП рекомендуются комплексные реабилитационные мероприятия. В том числе, наблюдение у дефектолога и психолога (по показаниям или на постоянной основе), также необходима семейная терапия.
Пациентам после 16 лет требуются консультации сексопатолога.
Диспансерное наблюдение
Регулярно наблюдаться у специалистов рекомендуется пациентам до 18 лет.
Необходимо посещать врачей в указанные сроки или по показаниям:
- Уролога/нейроуролога, если МП не удерживает мочу для корректировки терапевтического лечения (не менее 1 раза в 3-6 месяцев);
- Хирурга/уролога (в первые 5 лет не менее 1 раза в полгода, далее ежегодно 1 раз);
- Физиотерапевта (минимум 1 раз в год);
- Нефролога, если нарушена функция почек.
Также необходимо регулярно проходить обследования в указанные сроки или по показаниям:
- УЗИ (не менее 1 раза в полгода);
- сдавать общий анализ мочи (не реже 1 раза в квартал);
- бакпосев на определение чувствительности к антибактериальным препаратам.
Образ жизни при врожденной болезни
С самого рождения детям с таким дефектом рекомендуется соблюдать диету. Категорически исключается слишком острая, соленая и горячая пища. Обязательно регулируется поступление жидкости в организм. При переизбытке могут пострадать почки, тогда развивается осложнение.
Таким детям и уже взрослым требуется постоянная профилактика заболеваний мочеполовой системы. Регулярно рекомендуется проходить санаторное лечение, к примеру, на курортах Поляна или Моршин.
После установки имплантов ребенок должен научиться вести себя аккуратно, избегать травм и сильных физических нагрузок. Родители должны как можно скорее обучить ребенка менять катетер самостоятельно. Необходимо ежедневно осматривать брюшную полость, следить за общим самочувствием, своевременно выявлять какие-либо отклонения и обращаться к специалистам.
Возможные осложнения
Чаще всего после операции врачи сталкиваются с:
- раневой инфекцией, нарушением трофики тканей;
- развитием пузырно-мочеточникового рефлюкса, мегалоуретера, следствием чего может стать хроническое заболевание почек, сморщивание почек;
- недостаточностью стенки реконструированного МП и появлением свищей;
- неудовлетворительным эстетическим результатом;
- недостаточностью шейки МП и сохраняющимся недержанием мочи;
- пролапсом тазовых органов;
- стриктурами реконструированной уретры и свищами;
- атрофией клитора или головки полового члена в следствии нарушения кровоснабжения, эстетическими дефектами половых органов;
- отдалёнными проблемами психологического характера;
- случаями рецидива экстрофии;
- половой дисфункцией, сниженной фертильностью, проблемами психосексуального характера;
- болями в спине и нарушением походки.
Меры предосторожности
В целях профилактических мер для предотвращения заболевания необходимо придерживаться некоторых рекомендаций:
- Во время вынашивания ребенка исключить курение, наркотические вещества, спиртное.
- Регулярно проверяться на наличие токсоплазмоза, вирусов, инфекций, особенно перед зачатием ребенка.
- Проконсультироваться у квалифицированного врача, если имеется генетическая предрасположенность к данному заболеванию.
Во время протекания беременности патологию можно распознать при прохождении УЗИ. Такая возможность позволит женщине принять серьезное решение, оставить ребенка либо нет.
Родившись с экстрофией мочевика, человек должен регулярно посещать уролога для наблюдения за заболеванием. Помимо этого, необходимо соблюдать специальную диету, предусматривающую исключение острой пищи, соленой, перченое, алкогольных напитков, а также ограничить потребление жидкости в слишком большом количестве.
Образ жизни
Если диагностирована экстрофия мочевого пузыря, то родителям нужно быть готовым к особому уходу за ребёнком с выявленной патологией. Все поверхности кожи брюшины должны тщательно обрабатываться, чтобы не развивались бактериальные инфекции.
Необходимо решить, так ли важно использовать памперсы и пеленки. Если ставится имплант, необходимо принимать продолжительные схемы лечения антибиотиками и антибактериальными средствами, при этом часто их совмещают и комбинируют. Поскольку возможны внезапные аллергические реакции, применение таких препаратов делается только в условиях стационара.
Имплант очень легко повреждается, поэтому для родителей важно следить, чтобы малыши сами себя не травмировали. Особый стадией является введение продуктов в рацион ребенку. Вся диета обсуждается индивидуально с врачом, наблюдающим за ребенком с экстрофией.
Современная медицина сделала всё возможное, чтобы дети с врождённым экстрофией могли дожить до зрелого возраста и впоследствии вести здоровый образ жизни. В большинстве случаев, удачная хирургическая операция может восстановить репродуктивные свойства организма, поэтому такая патология не будет препятствием для беременности. Главное вовремя установить диагноз и подготовиться к рождению и уходу после операции за ребенком с патологией.
Источник
