Мочевой пузырь и матка при беременности фото
Морфологические и физиологические особенности
Беременность – это чудесный и таинственный период в жизни женщины. Радость и восторг познания великого таинства природы – зарождение новой человеческой жизни, восхищает и саму женщину и всех вокруг нее.
И, тем не менее, беременность – это большая ответственность женщины и перед собой, и перед будущим ребенком. Плод развивается и растет за счет питательных веществ, получаемых от матери, а в организме женщины происходит колоссальная перестройка.
Нормальный срок беременности составляет 38-40 недель (9 месяцев или 280 суток) и традиционно делится на три стадии (триместры), каждая из которых длится приблизительно 13 недель. Изменениям в период беременности подвержен весь организм женщины. Хотим обратить особое внимание, что в период беременности мочевыделительная система и почки претерпевают множество морфологических и физиологических изменений.
В период беременности происходит
- Увеличение массы и размеров почки
- Гипертрофия нефрона или клубочка (основной функциональной единицы почки)
- Дилатация (увеличение или расширение полого органа или полости) всего мочевого тракта: чашечки, лоханки, мочеточники
- Гипертрофия мышц мочеточника и гиперплазия соединительной ткани
Все перечисленные изменения, а также хронические инфекции генитального тракта, являются основой поражения мочевыделительной системы и появляются на ранних сроках беременности (5 – 6 неделя), исчезают – через 1 – 3 месяца после родов. Пик прогрессирования изменений приходится на VI – VII месяц беременности.
Происходящие изменения связаны
- Механические факторы (давление беременной матки и т.д.)
- Нейрогуморальные факторы (т.е. факторы, совместно регулирующие воздействие нервной системы и гуморальных факторов (биологически активных веществ крови, лимфы и тканевой жидкости) на органы, ткани и биологические процессы).
- Эндокринные влияния (гормоны).
Рассмотрим происходящие изменения мочевого тракта отдельно
I. Чашечно-лоханочная система
Расширение чашечно-лоханочной системы и мочеточников наблюдается преимущественно во 2-ой половине беременности у 80 – 90% беременных.
Количество «остаточной мочи» в лоханке достигает 150 мл и более. В основном расширяются мочеточники в верхних 2/3, достигая иногда 20 – 30 мм в диаметре. Как правило, мочеточник в верхней трети петлеобразно изгибается, а нижние их отделы отклоняются от средней линии кнаружи.
Таким образом, чашечно-лоханочная система во время беременности всегда расширена, а мочеточники не только расширены, но и удлинены и извиты.
А) Правый мочеточник в 3 – 4 раза чаще подвержен выраженным изменениям, так как беременная матка имеет тенденцию ротировать (поворачивать) вправо.
Б) Ассиметрия поражения связана также с неодинаковым перегибом мочеточников через подвздошные сосуды.
Правый мочеточник перекрещивает подвздошные артерии и вены почти под прямым углом, тогда как левый пересекает вначале артерию, а затем вену.
Верхние мочевые пути слева страдают при беременности реже еще и потому, что они защищены от давления увеличенной матки сигмовидной кишкой.
В) Причиной более частых изменений мочевого тракта справа является варикозное расширение вен правого яичникового сплетения, пересекающего и сдавливающего правый мочеточник на уровне I сакрального позвонка.
Г) Начиная с 10 – 12 недели и почти до 30 – 32 недели беременности наблюдается постепенная потеря мышечного тонуса мочеточников и снижение их сократительной активности, а непосредственно перед родами эти изменения стабилизируются.
Д) В развитии гидроуретеронефроза (расширение мочеточников) при беременности имеет значение и нефроптоз (опущение почек), более выраженный также справа и связанный с общим спланхноптозом (опущение внутренних органов брюшной полости), проявляющимся к концу беременности. Однако, несмотря на резко выраженный двухсторонний гидроуретеронефроз, субъективные симптомы у большинства беременных отсутствуют. Крайне редко бывают случаи полной обструкции мочеточников на фоне беременности, что приводит к развитию острой почечной недостаточности, удалению матки, выполнению пластики.
Расширение мочеточников более выражено у первородящих вследствие большей упругости брюшной стенки.
Е) У беременных ритмичные сокращения мочеточников наблюдаются через каждые 5 – 15 сек., причем неодинаковые на обеих сторонах (в норме – через 3 – 5 сек.).
Еще раз необходимо подчеркнуть, что имеется три основных фактора, которые нарушают почечную гемодинамику и снижают тонус верхних мочевых путей:
- эндокринные изменения
- механическое сдавление мочеточников
- венозный застой в малом тазу
Все описанные изменения являются физиологическими, нормальными для беременности.
У 59% беременных тонус мочеточников нормализуется к концу 2-ой недели после родов; у 34% – в течение 6 недель, а у остальных 7% – в течение 12 недель после родов. По данным отечественных авторов – в среднем к концу 16-ой недели после родов. Если после указанного срока мочеточники остаются расширенными, необходимо урологическое обследование для выявления патологии.
II. Мочевой пузырь
Кровенаполнение матки отражается на функции мочевого пузыря.
1) Очень часто у беременных появляются дизурические явления. У 20 – 25% беременных дизурия появляется в первые недели беременности (когда матка не оказывает еще механического давления). Если, по каким-то причинам беременность прерывается, – дизурия исчезает.
2) Емкость мочевого пузыря при беременности увеличивается, начиная с IV месяца и достигает максимума на VIII месяце беременности – до 500 – 800 мл. В литературе описывают емкость мочевого пузыря до 2000 мл.
3) Беременная матка обычно смещает мочевой пузырь вместе с пузырно-маточной связкой в правую сторону. Изменяется и форма мочевого пузыпя.
4) Травматизация мочевого пузыря в родах. Степень травмы зависит от ряда факторов, но главным является длительность сдавления головки плода и передней стенки таза.
III. Мочеиспускательный канал
Мочеиспускательный канал у беременной женщины также претерпевает ряд изменений:
- Набухание
- Венозный застой
- Удлинение и изменение направления мочеиспускательного канала
- Увеличение его диаметра (в полтора – два раза!!!)
- Сглаживание угла пузырно-уретрального сегмента.
Все описанные изменения мочевыделительной системы действительно являются физиологическими, однако они, как говорят «на грани фола». А если у женщины уже была до беременности какая-то патология почек и мочевыводящих путей (цистит, пиелонефрит и др.), а если у женщины есть аномалии развития мочевой системы о которых она не знает, а если есть нефроптоз…
Таких «а если» множество.
Еще до беременности или хотя бы при ее наступлении необходимо профилактическое обследование у специалиста.
Подробная информация – в статьях “О планировании беременности” и “Платное ведение беременности в Санкт-Петербурге”
Арьев Александр Леонидович.
Доктор медицинских наук, профессор, врач терапевт, кардиолог, нефролог.
| Запись на прием | Запишитесь на прием по телефону +7 (812) 600-67-67 или заполнив форму online – администратор свяжется с Вами для подтверждения записи |
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Источник
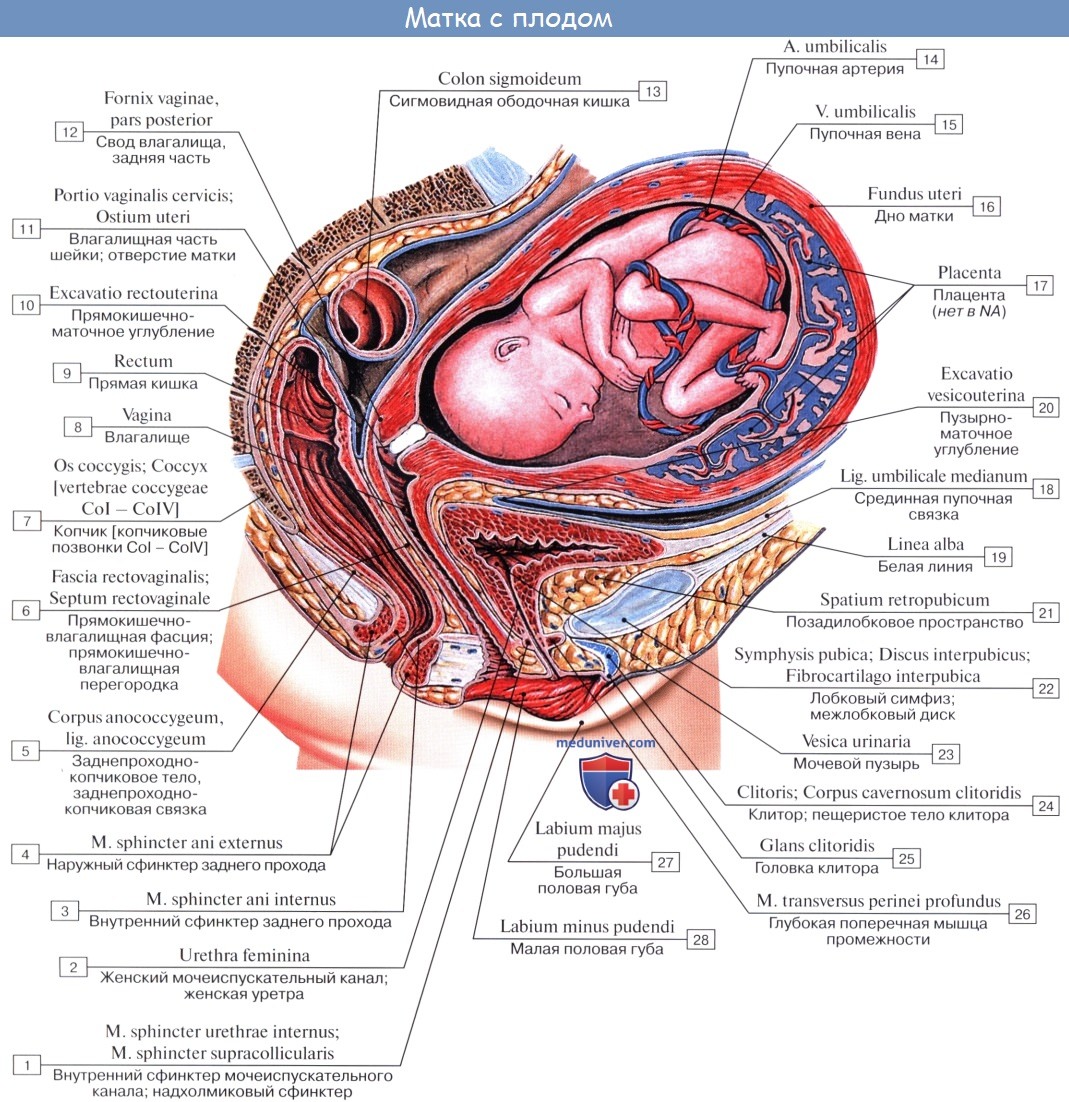
Матка представляет собой полый грушевидный орган в женском тазу, в котором происходит оплодотворение яичника (яйцеклетки), имплантация полученного эмбриона и развитие ребенка. Это мышечный орган, который одновременно растягивается экспоненциально, чтобы вместить растущий плод, и сжимается, чтобы вытолкнуть ребенка во время родов, и ритмично сокращается, участвуя в процессе оргазма. Слизистая оболочка матки, эндометрий, является источником крови и тканей, проливаемых каждый месяц во время менструации.
Строение матки
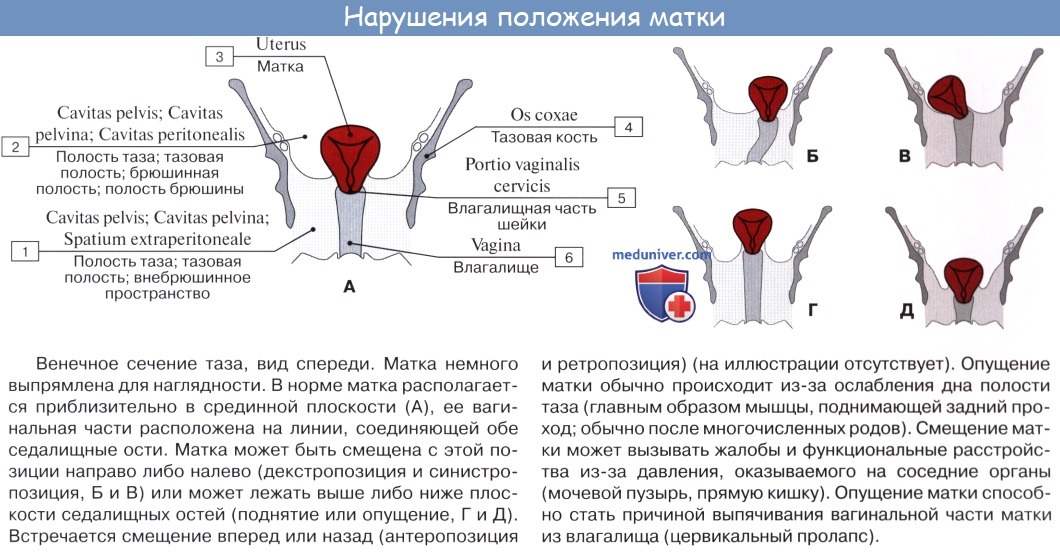
Матка представляет собой гладкомышечный полый орган, расположенный в области малого таза. По форме матка женщины напоминает перевернутую грушу и предназначена, главным образом, для вынашивания оплодотворенной яйцеклетки во время беременности. С каждой ее стороны находятся фаллопиевы трубы и яичники. Вместе взятые матка, влагалище, яичники и фаллопиевыА трубы составляют женскую репродуктивную систему.
Вес матки различается у рожавших и нерожавших женщин:
у первых он составляет от 80 до 100 г,
у вторых – от 30 до 50 г.
Длина матки в среднем 7-8 см, а наибольшая ширина примерно 5 см.
Размеры матки в норме (таблица)
| Женщины в фертильном возрасте | Длина матки, мм. | Ширина матки, мм. | Передне задний размер |
|---|---|---|---|
| Не было беременностей | 45 | 46 | 34 |
| Беременности были, но не было родов | 53 | 50 | 37 |
| Были роды | 58 | 54 | 40 |
| Женщины в менопаузе, по срокам | |||
| До 1 года | 58 | 42 | 31 |
| 2-6 лет | 56 | 41 | 30 |
| 7-13 | 54 | 39 | 28 |
| 14-25 | 51 | 37 | 26 |
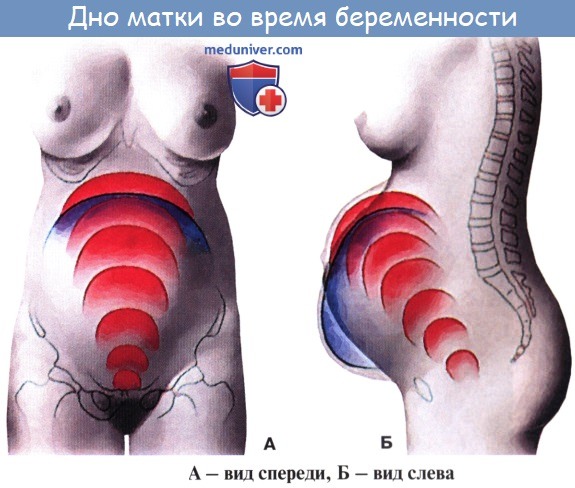
Свою уникальную способность матка проявляет во время беременности, увеличиваясь со столь малых размеров до 32 см в высоту и 20 см в ширину, выдерживая плод весом до 5 кг. Это происходит за счет ее эластичных стенок. В климактерическом периоде размер матки уменьшается, происходит атрофия ее эпителия, склеротические изменения кровеносных сосудов.
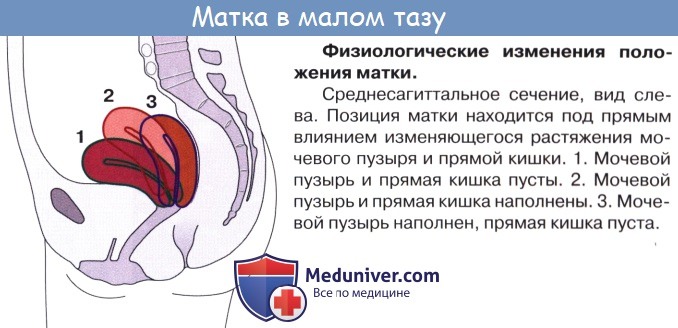
Вторая уникальная особенность матки в том, что, несмотря на прочное закрепление специальными связками, она может перемещаться в зависимости от ситуации. Дело в том, что этот орган располагается в полости малого таза между мочевым пузырем и прямой кишкой и наклонен кпереди. Если у вас переполнен мочевой пузырь, то матка смещается назад по типу загиба кзади. Когда переполнена прямая кишка, то матка принимает оптимальное для себя положение, сдвигаясь вперед. При беременности она поднимается вверх.

Анатомия матки
Женская матка состоит из трех различных слоев ткани:
- Периметрий – наружный слой ткани состоит из эпителиальных клеток
- Миометрий – средний слой состоит из гладкой мышечной ткани
- Эндометрий – внутренний слой, слизиста, которая накапливается в течение месяца и отторгается, если зачатие не наступает.
Располагается матка позади мочевого пузыря и перед прямой кишкой и состоит из четырех основных разделов:
- Дно матки: широкая изогнутая область в верхней и самой широкой части органа, которая соединяется с маточными трубами.
- Корпус: основная часть матки, которая начинается непосредственно ниже уровня маточных труб и продолжается вниз, становясь все более узкой.
- Перешеек: нижняя узкая часть матки.
- Шейка матки: самый нижний отдел матки, может быть увиден и нащупан в верхнем отделе влагалища.
Матка поддерживается в малом тазу диафрагмой, мышцами промежности и набором связок, включая круглые связки.
Функции матки
Матка выполняет множество важных функций в репродуктивном цикле, в вопросах фертильности и деторождении.
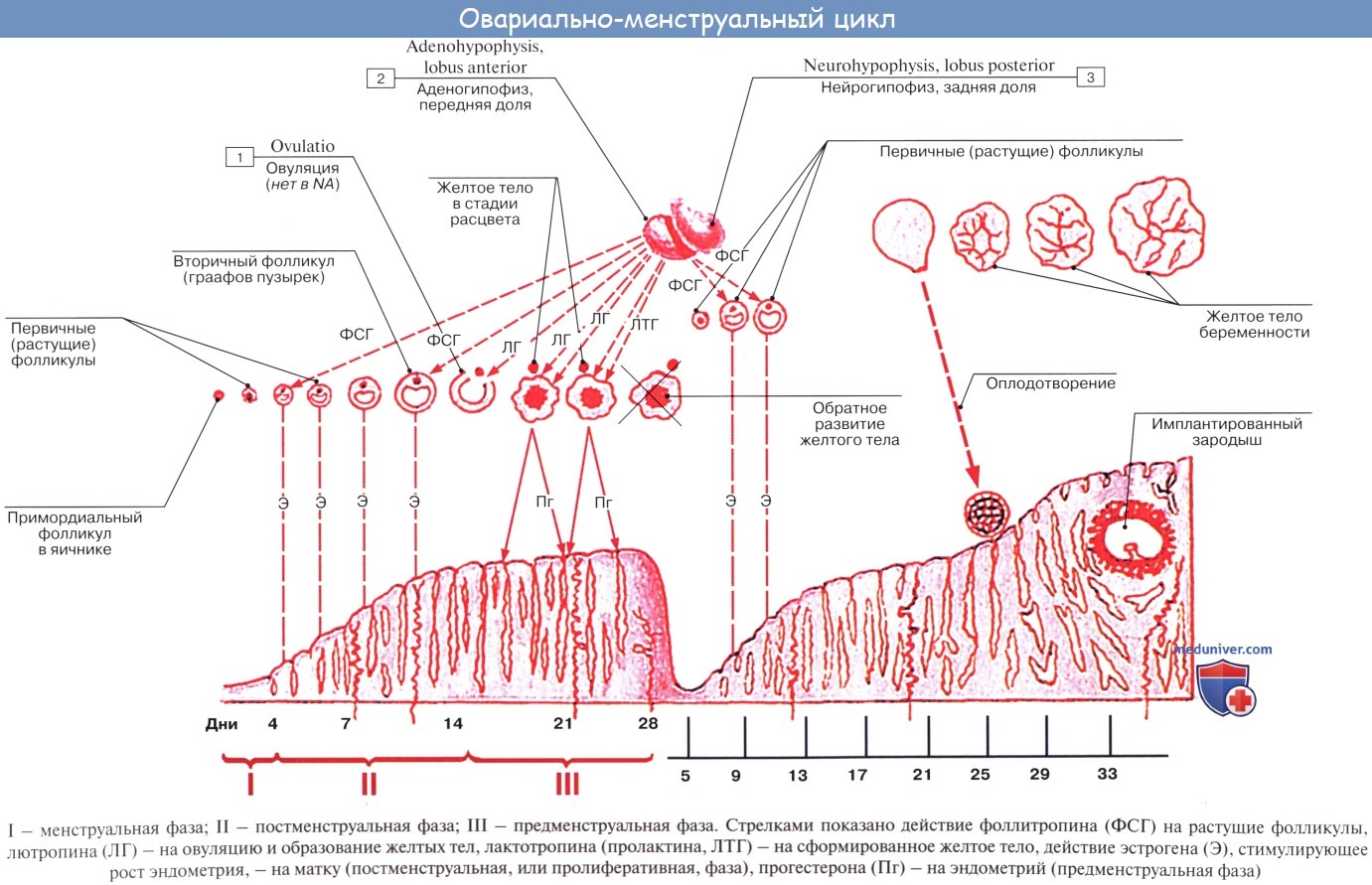
Во время нормального менструального цикла эндометриальная выстилка матки проходит через процесс, называемый васкуляризацией. Во время него пролиферируют крошечные кровеносные сосуды, оставляя выстилку более толстой и богатой кровью в случае оплодотворения яйцеклетки, выпущенной во время этого цикла. Если этого не происходит, матка сбрасывает эндометрий во время менструации, который выходит в виде крови со сгустками.
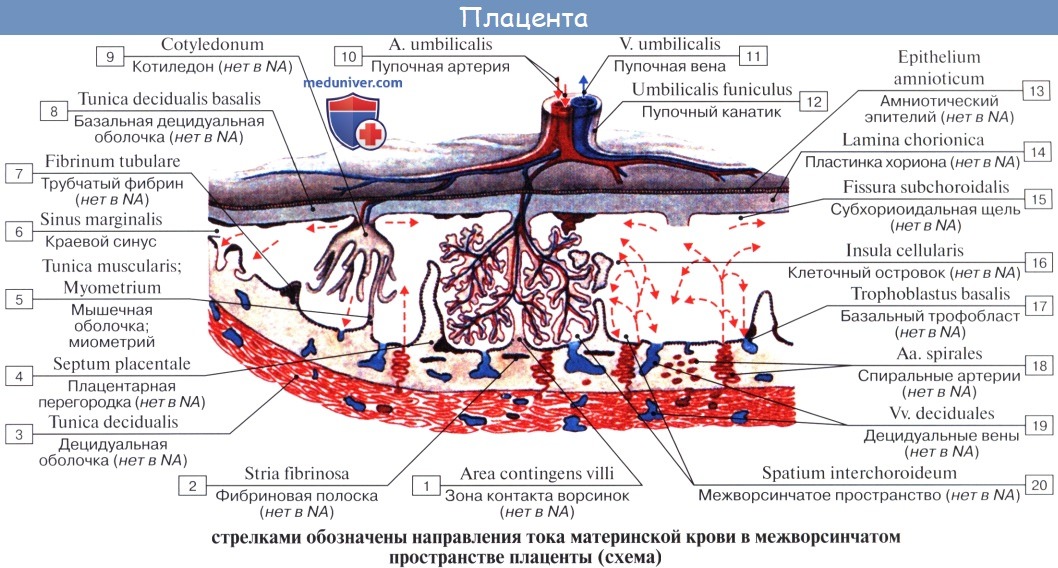
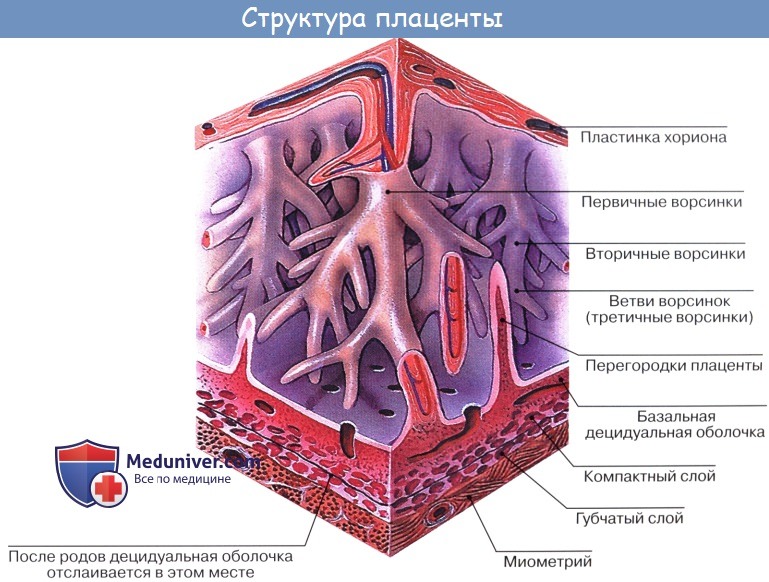
Если происходит зачатие, оплодотворенная яйцеклетка (эмбрион) зарывается в эндометрий, из которого будет развиваться материнская часть плаценты.
По мере развития беременности матка растет, а ее мышечные стенки становятся тоньше, как надуваемый воздушный шар, чтобы вместить развивающийся плод и защитную амниотическую жидкость. Она вырабатывается сначала матерью, а затем разбавляется мочой и выделениями легких внутриутробного ребенка.
Размеры матки при беременности (таблица)
| Срок беременности, недели | Высота дна матки, см. |
|---|---|
| 8-9 | 7-9 |
| 10-13 | 9-12 |
| 14-16 | 13-16 |
| 17-19 | 15-20 |
| 20-23 | 19-24 |
| 24-27 | 23-28 |
| 29-31 | 29-32 |
| 32-35 | 31-33 |
| 36-38 | 32-38 |
| 39-41 | 37-40 |
| 36-38 | 32-38 |
| 39-41 | 37-40 |
К концу беременности мышечный слой матки начинает сжиматься и разжиматься, осуществляя подготовку к родам. Эти сокращения Брэкстона-Хикса, так называемые “предвестники родов, напоминают менструальные спазмы; некоторые женщины даже не замечают их. После рождения ребенка матка продолжает сокращаться, чтобы удалить плаценту. Она будет продолжать сокращаться в ближайшие недели после родов, чтобы вернуться к нормальному размеру и остановить кровотечение, которое неизбежно сопровождает процесс родов.
Матка как и любой другой орган организма может быть подвержена ряду проблем со здоровьем. Далее узнайте про основные болезни матки у женщин и современные методы диагностики патологии.
Диагностика матки
Методы диагностики здоровья матки в гинекологии используются для выявления рака, подтверждения наличия определенных заболеваний и состояний, помогают специалистам при лечении бесплодия и отслеживают прогресс беременности. Тесты включают в себя:
1. Жидкостная цитология (ПАП тест) – метод, в котором клетки шейки матки собираются и анализируются в лаборатории для поиска предраковых и других патологических изменений.
2. УЗИ органов малого таза – визуализирующий тест, который может быть выполнен интравагинально (с использованием тонкого датчика-палочкообразного инструмента, введенного во влагалище) или наружно с датчиком, приложенным к животу. Ультразвук использует волны высоких частот для получения изображений матки, маточных труб, яичников и окружающих тканей. Во время беременности внешнее ультразвуковое исследование используется для скрининга по триместрам и проверки прогресса развития ребенка.
3. Рентгенография таза: тест визуализации, который изучает структуры таза и проверяет анатомическое расположение матки, а также проходимость труб.
4 . Гистероскопия – эндоскопический метод диагностики матки, при котором трубка вводится в шейку, чтобы чрез нее заглянуть внутрь полости матки.
5. КТ, МРТ органов малого таза.

Источник
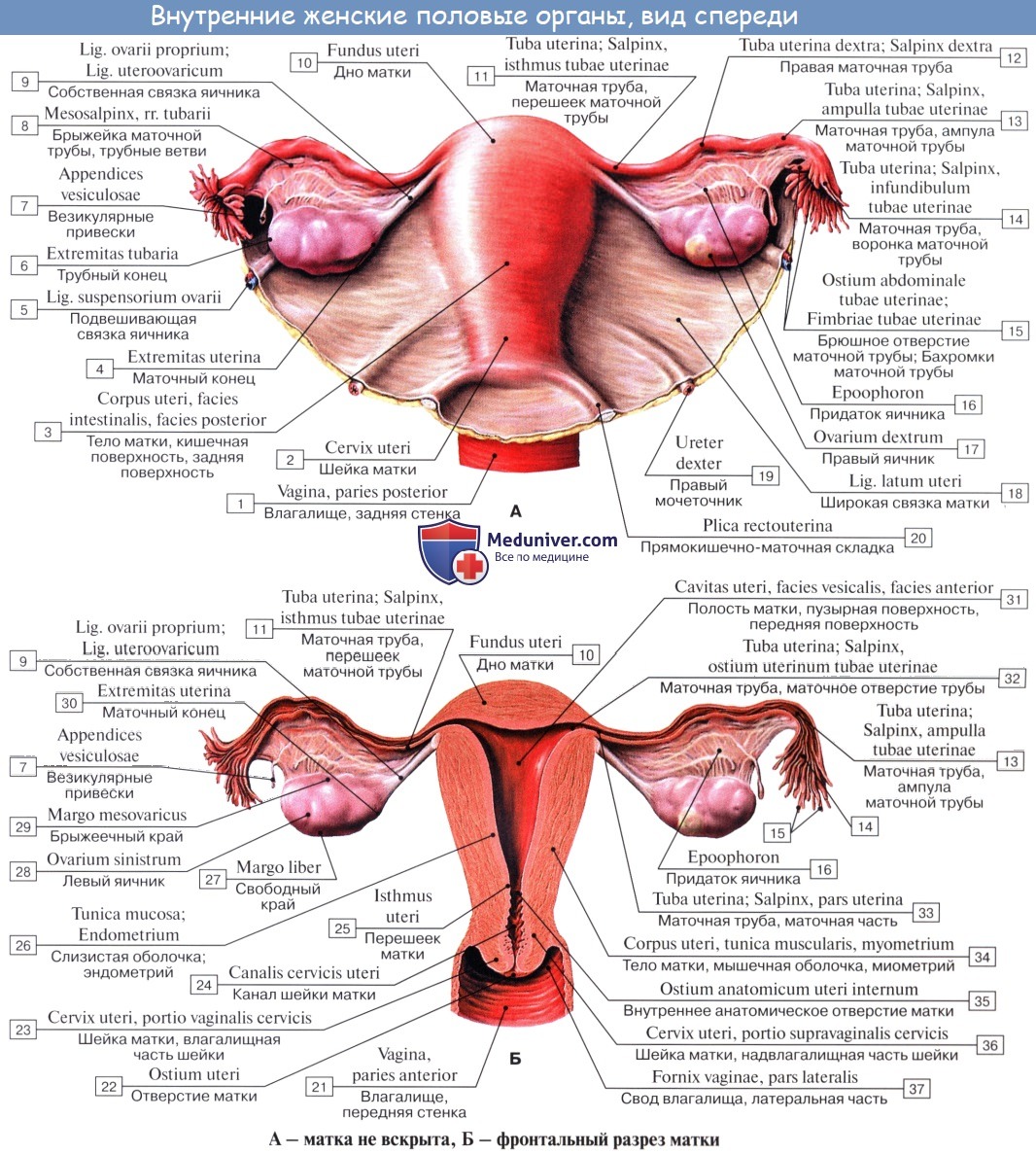
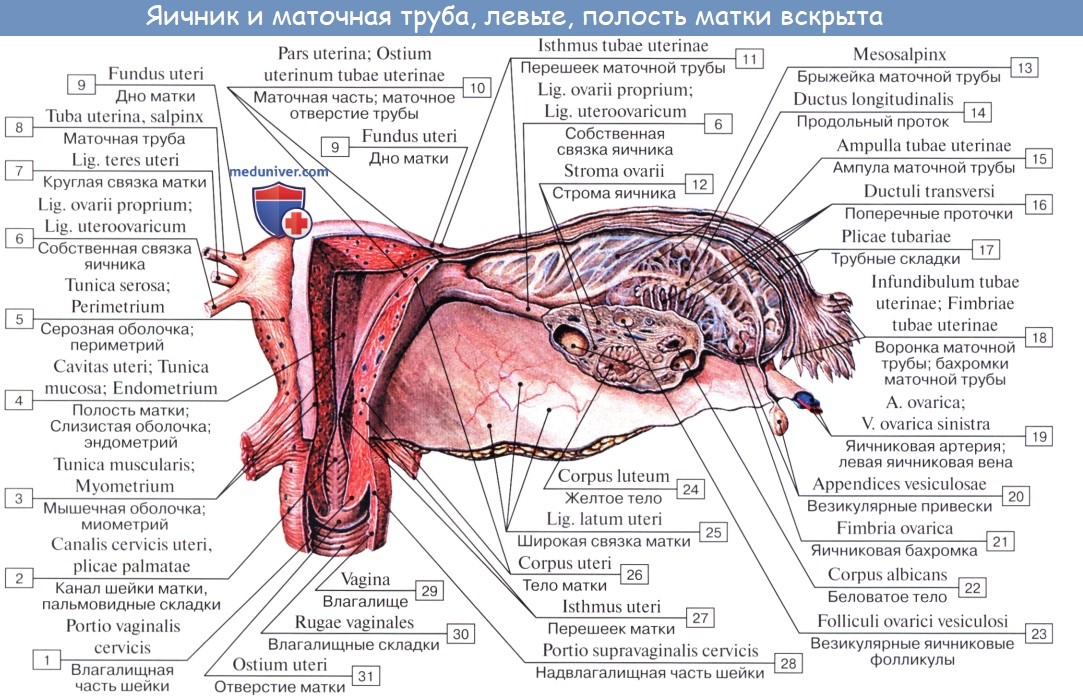
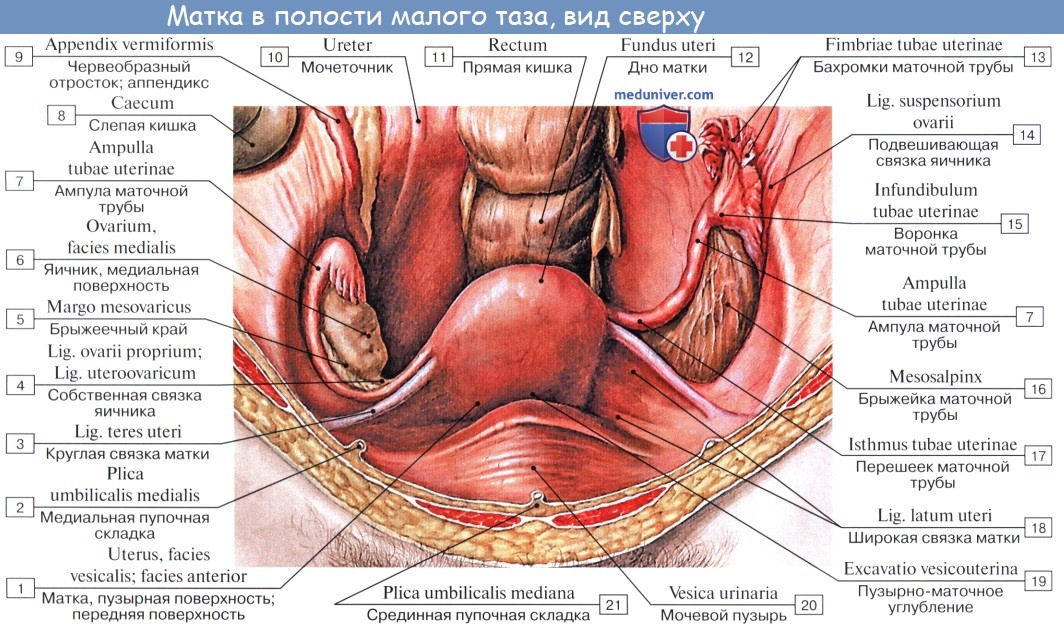
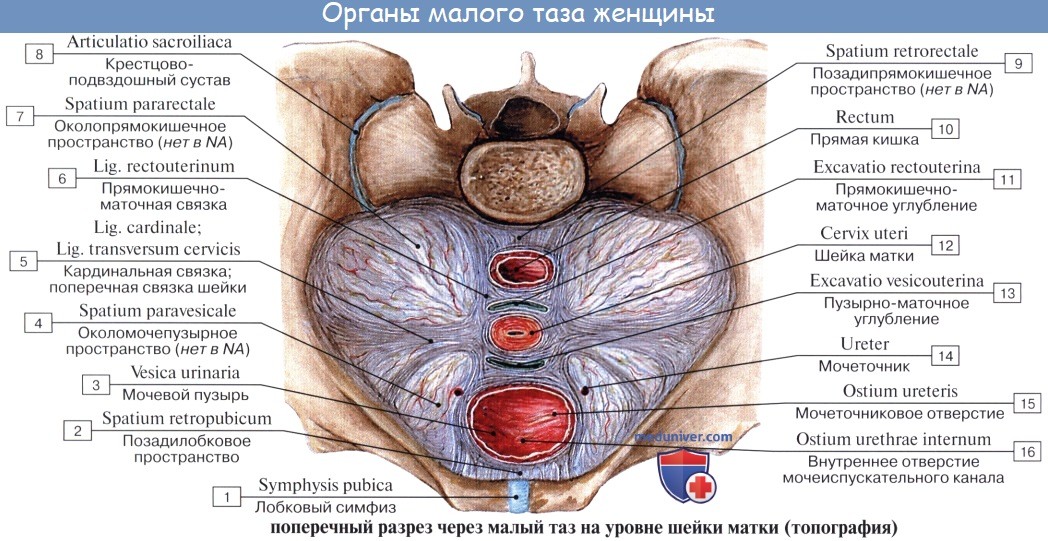
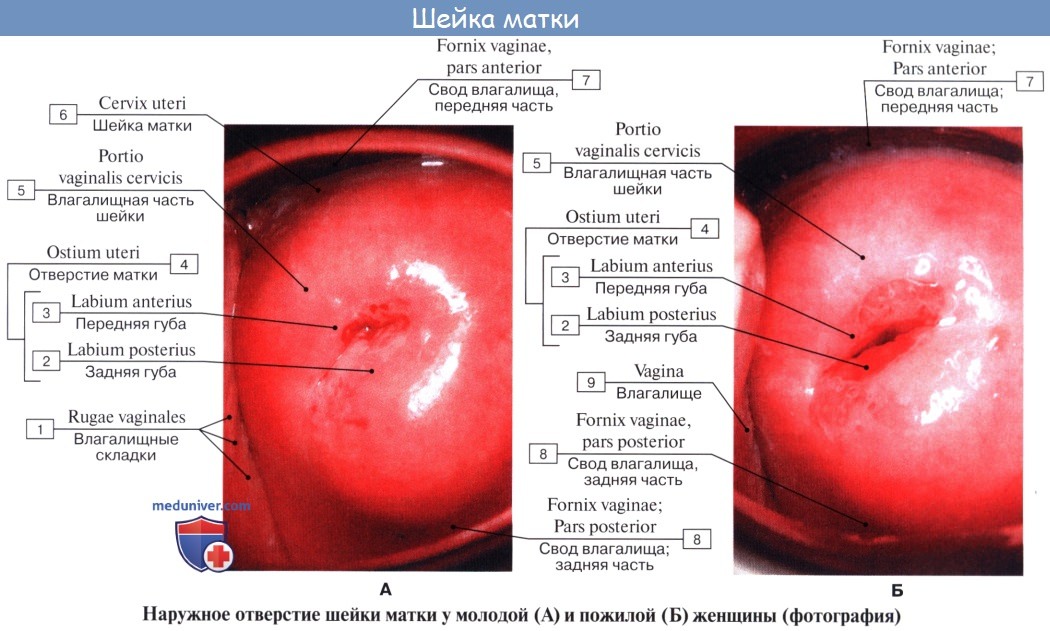
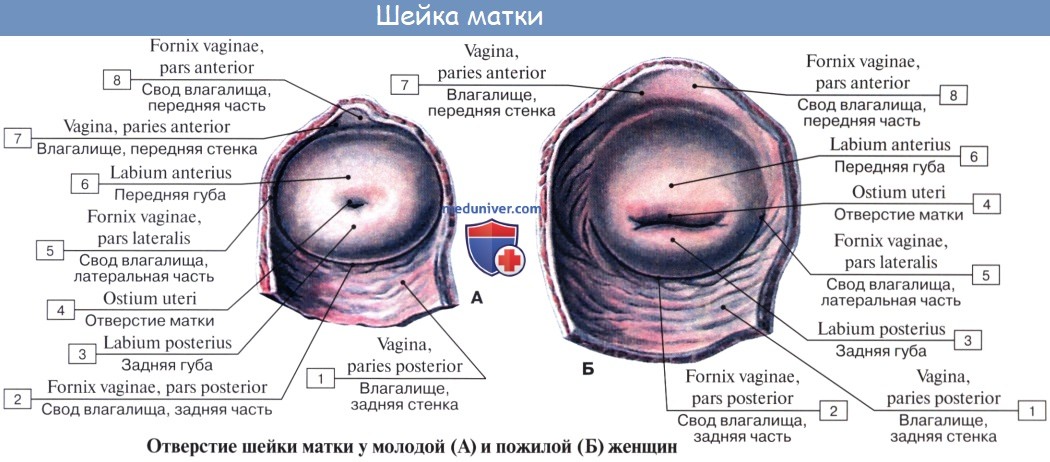
| Оглавление темы “Женские половые органы.”: 1. Женские половые органы. Анатомия яичника. 2. Сосуды и нервы яичника. Кровоснабжение яичника. Иннервация яичника. 3. Маточная труба. Строение стенки трубы. Придаток яичника и околояичник. 4. Матка. Стенки матки. 5. Топография матки. Сосуды ( кровоснабжение ) матки. Иннервация ( нервы )матки. 6. Влагалище. Стенки влагалища. 7. Сосуды ( кровоснабжение ) влагалища. Нервы ( иннервация ) влагалища. 8. Наружные женские половые органы. Женская половая область. Лобок. Анатомия маткиМатка, uterus (греч. metra s. hystera), представляет собой непарный полый мышечный орган, расположенный в полости таза между мочевым пузырем спереди и прямой кишкой сзади. Поступающее в полость матки через маточные трубы яйцо в случае оплодотворения подвергается здесь дальнейшему развитию до момента удаления зрелого плода при родах. Кроме этой генеративной функции, матка выполняет также менструальную. Достигшая полного развития девственная матка имеет грушевидную форму, сплюснутую спереди назад. В ней различают дно, тело и шейку. Дном, fundus uteri, называется верхняя часть, выступающая выше линии входа в матку маточных труб. Тело, corpus uteri, имеет треугольные очертания, суживаясь постепенно по направлению к шейке. Шейка, cervix uteri, является продолжением тела, но более круглая и уже последнего. Шейка матки своим наружным концом вдается в верхний отдел влагалища, причем часть шейки, вдающаяся во влагалище, носит название влагалищной части, portio vaginalis (cervicis). Верхний же отрезок шейки, примыкающий непосредственно к телу, называется portio supravaginalis (cervicis).
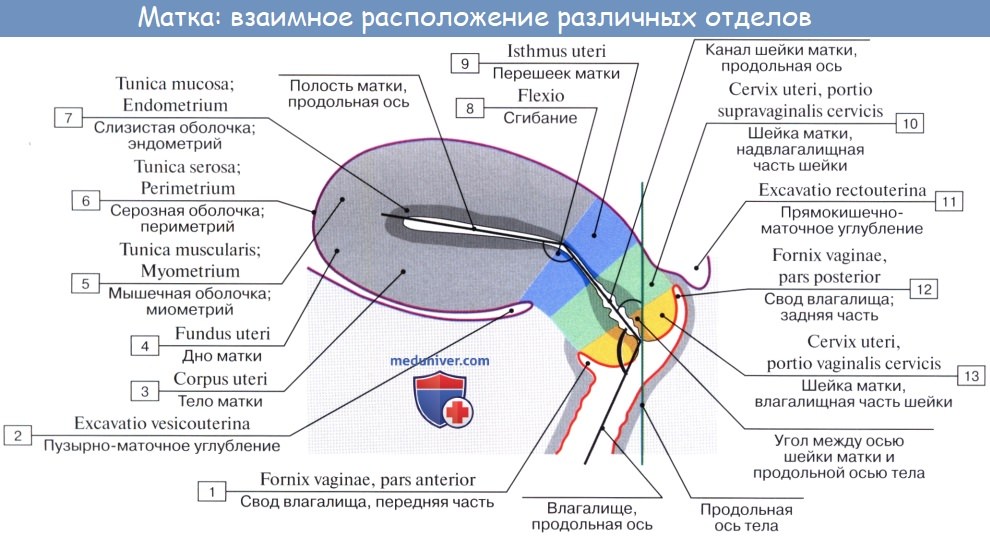
Передняя и задняя поверхности отделены друг от друга краями, margo uteri (dexter et sinister). Вследствие значительной толщины стенок матки полость ее, саvitas uteri, невелика в сравнении с величиной органа. На фронтальном разрезе полость матки имеет вид треугольника, основание которого обращено ко дну матки, а верхушка – к шейке. В углы основания открываются трубы, а у верхушки треугольника полость матки продолжается в полость, или канал, шейки, canalis cervicis uteri. Место перехода матки в шейку сужено и носит название перешейка матки, isthmus uteri. Канал шейки открывается в полость влагалища маточным отверстием, ostium uteri. Маточное отверстие у нерожавших имеет круглую или поперечно-овальную форму, у рожавших представляется в виде поперечной щели с зажившими надрывами по краям. Канал шейки у нерожавших имеет веретенообразную форму. Маточное отверстие, или зев матки, ограничено двумя губами, labium anterius et posterius. Задняя губа более тонкая и меньше выступает книзу, чем более толстая передняя. Задняя губа кажется более длинной, так как влагалище на ней прикрепляется выше, чем на передней. В полости тела матки слизистая оболочка гладкая, без складок, в канале шейки имеются складки, plicae palmatae, которые состоят из двух продольных возвышений на передней и задней поверхностях и ряда боковых, направляющихся латерально и вверх.
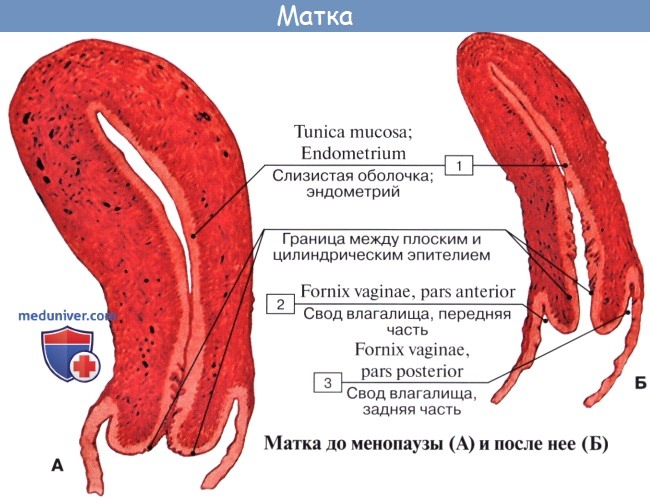
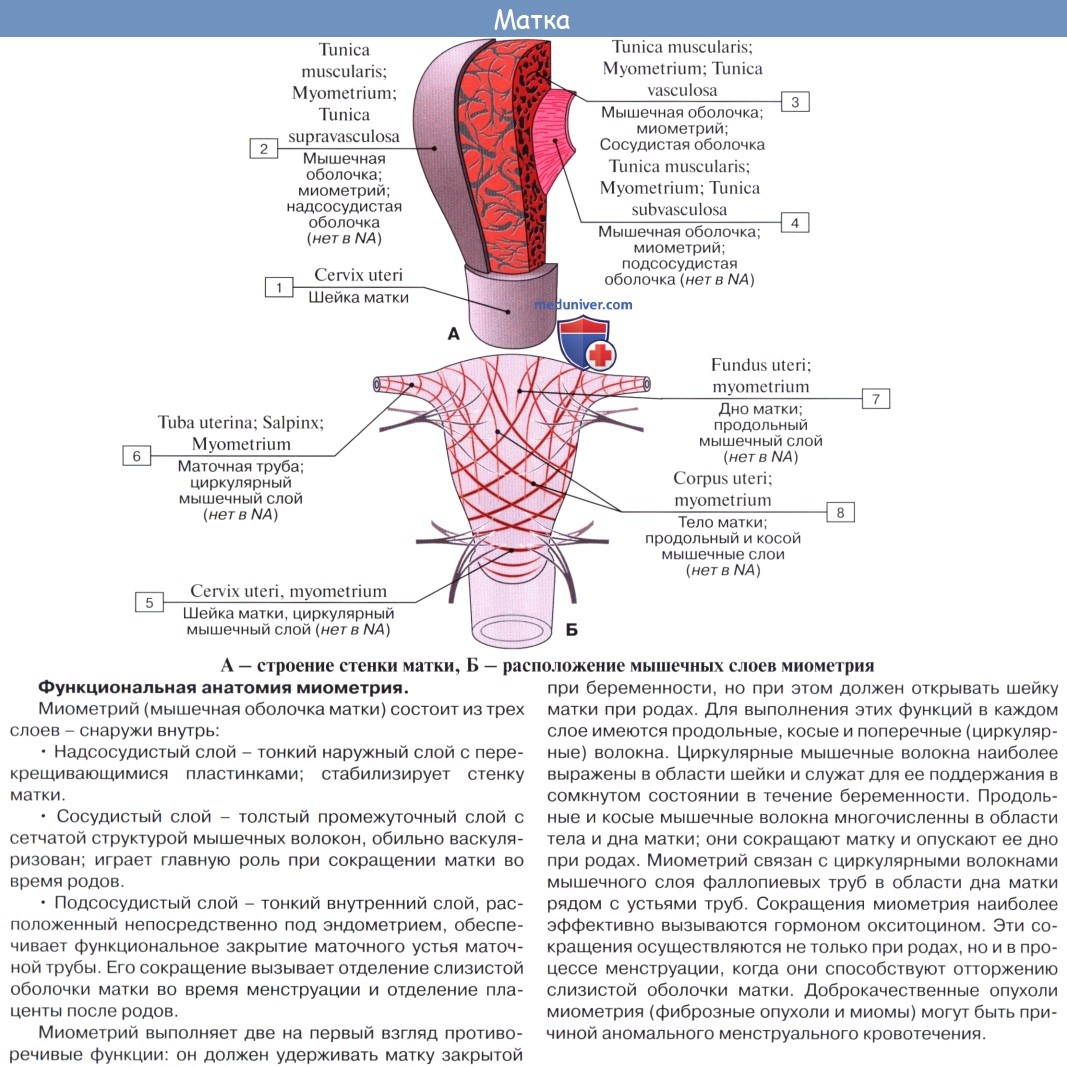
Строение стенки маткиСтенка матки состоит из трех основных слоев: 1. Наружный, perimetrium, – это висцеральная брюшина, сросшаяся с маткой и образующая ее серозную оболочку, tunica serosa. (В практическом отношении важно отличать perimetrium, т. е. висцеральную брюшину, от parametrium, т. е. от околоматочной жировой клетчатки, лежащей на передней поверхности и по бокам шейки матки, между листками брюшины, образующей широкую связку матки.) 2. Средний, myometrium,- это мышечная оболочка, tunica muscularis. Мышечная оболочка, составляющая главную часть стенки, состоит из неисчерченных волокон, переплетающихся между собой в различных направлениях. 3. Внутренний, endometrium, – это слизистая оболочка, tunica mucosa. Покрытая мерцательным эпителием и не имеющая складок слизистая оболочка тела матки снабжена простыми трубчатыми железами, glandulae uterinae, которые проникают до мышечного слоя. В более толстой слизистой оболочке шейки, кроме трубчатых желез, находятся слизистые железы, g11. cervicales. Средняя длина зрелой матки вне состояния беременности равняется 6 – 7,5 см, из которых на шейку приходится 2,5 см. У новорожденной девочки шейка длиннее тела матки, но последнее подвергается усиленному росту в период наступления половой зрелости. При беременности матка быстро изменяется по величине и форме. На 8-м месяце она достигает 18 – 20 см и принимает округленно-овальную форму, раздвигая при своем росте листки широкой связки. Отдельные мышечные волокна не только умножаются в числе, но и увеличиваются в размерах. После родов матка постепенно, но довольно быстро уменьшается в размерах, почти возвращаясь к своему прежнему состоянию, однако сохраняя несколько большие размеры. Увеличившиеся мышечные волокна подвергаются жировому перерождению. В старческом возрасте в матке обнаруживают явления атрофии, ткань ее становится бледнее и плотнее на ощупь.
Учебное видео анатомии матки (uterus)Анатомия матки на препарате трупа от доцента Т.П. Хайруллиной и профессора В.А. Изранова разбирается Здесь – Также рекомендуем “Топография матки. Сосуды ( кровоснабжение ) матки. Иннервация ( нервы )матки.” |
Источник