Мочевой пузырь гнезда бруна
Неэпителиальные опухоли мочевого пузыря. Смешенные опухоли мочевого пузыря.К ним относятся новообразования, входящие в гистологическую классификацию опухолей мягких тканей ВОЗ. Это доброкачественные опухоли— фиброма, липома, лейомиома, гемангиома, лимфангиома, зернистоклеточная опухоль (опухоль Абрикосова) и др.; злокачественные опухоли—фибросаркома, липосаркома, остеосаркома, лейомиосаркома, рабдомиосаркома, злокачественная фиброзная гистиоцитома и др. Рабдомиосаркома является наиболее частой злокачественной опухолью мочевого пузыря у детей. При этом преобладает эмбриональная рабдомиосаркома (преимущественно ботриоидного типа). В мочевом пузыре встречается рабдомиосаркома и всех иных структурных типов (плеоморфная, альвеолярная, смешанная). Доброкачественные: нейрофиброма, невринома, ганглионеврома, феохромоцитома, тератома и др. Злокачественные: неврогенная саркома, злокачественная феохромоцитома (феохромобластома), злокачественная нехромаффинная параганглиома, карциноидная опухоль, злокачественные лимфомы, карциносаркома, злокачественная меланома и др. Вторичные опухолевые поражения мочевого пузыря возникают в результате прорастания опухолей органов и тканей малого таза, значительно реже—за счет метастазов. Источником метастазов чаще оказываются рак желудка, легкого, молочной железы и других органов, а также злокачественная мела нома.
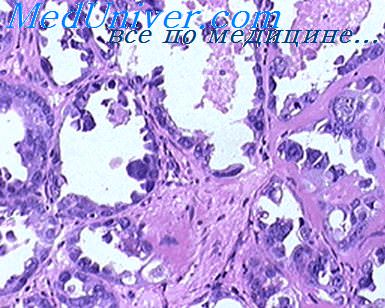
Сосочковый (полипоидный) «цистит» характеризуется наличием мелких папиллярных выростов, которые состоят из отечной фиброваскулярной стромы, покрытой гиперплазированным переходным эпителием. Гнезда Брунна—солидные очаги переходного эпителия, залегающие в подэпителиальной основе слизистой оболочки. Иногда они имеют связь с ней, но часто изолированы прослойкой соединительной ткани. При кистозном «цистите» в собственном слое слизистой оболочки выявляются мелкие кисты, внутренняя поверхность которых обычно выстлана высоким призматическим эпителием, переходящим кнаружи в слой переходного эпителия. Иногда эти изменения обнаруживаются вблизи карциномы мочевого пузыря, являясь, по-видимому, одним из видов дисплазии. Железистая метаплазия («железистый цистит»). Иногда высокий призматический эпителий с базально расположенными ядрами выстилает лишь поверхностный слой переходного эпителия. В других случаях тубулярные структуры с бокаловидными клетками полностью замещают отдельные участки слизистой оболочки и частично собственный ее слой, подобно приведенным выше аналогичным изменениям в почечной лоханке. Железистые структуры могут формировать полиповидные возвышения. «Нефрогенная аденома» (аденоматоидная опухоль, нефрогенная метаплазия) макроскопически выглядит как полиповидные или уплощенные одиночные или множественные образования. Гистологически характеризуется наличием тубулярных структур (местами кистозно расширенных), выстланных кубическим эпителием, который может иметь некоторое сходство с эпителием петли нефрона (петли Генле), дистальных извитых канальцев или собирательных трубочек почек. Плоскоклеточная метаплазия. Переходный эпителий на отдельных участках замещен многослойным плоским эпителием без ороговения или с гиперкератозом (лейкоплакия). Нередко наблюдаются явления дисплазии в виде пролиферации базальных и парабазальных клеток многослойного плоского эпителия. – Вернуться в оглавление раздела “гистология” Оглавление темы “Опухоли поджелудочной железы, почек, мочевого пузыря.”: |
Источник
Главная →
Онкология
Первые попытки классифицировать опухоли мочевого пузыря по гистологическому принципу были предприняты в конце XIX в. Предложенные классификации имели сугубо описательный характер и в настоящее время представляют лишь исторический интерес.
В основу последующих патогистологических классификаций были положены степень дифференцировки опухолевых клеток либо характер роста опухоли. Гистогенетические признаки, глубина прорастания стенки пузыря, а также гистологические особенности опухолей не учитывались.
Особые трудности возникают при попытке классифицировать эпителиальные новообразования. Многочисленные гистологические классификации эпителиальных опухолей мочевого пузыря имеют определенные недостатки. В них не всегда учтены критерии диагностики опухолей: характер роста и форма новообразований, глубина прорастания стенки, состояние окружающей опухоль слизистой оболочки и возможные пролиферативные изменения в ней, гистологический тип и степень дисплазии опухолевых клеток, их способность к метаплазии, гистогенетические критерии для выявления истинно плоскоклеточного рака и аденокарциномы и др.
В 1977 г. был опубликован проект единой номенклатуры и гистологической классификации опухолей мочевого пузыря, разработанный ВОЗ. В ней представлены и эпителиальные образования, неопухолевые и опухолеподобные изменения эпителия слизистой оболочки.
Итак, классификация опухолей мочевого пузыря разделена на 3 основные группы:
- Эпителиальные опухоли:
- Переходноклеточная папиллома.
- Переходноклеточная папиллома, инвертированный тип.
- Плоскоклеточная папиллома.
- Переходноклеточный рак.
- Варианты переходноклеточного рака (с плоскоклеточной метаплазией; с железистой метаплазией; с плоскоклеточной и железистой метаплазией).
- Плоскоклеточный рак.
- Аденокарцинома.
- Недифференцированный рак.
- Неопухолевые изменения эпителия:
- Сосочковый цистит (или папилломатозная гиперплазия) развивается обычно при хроническом цистите паразитарного происхождения. При этом наблюдается пролиферация покровного эпителия с образованием коротких нерегулярных папиллярных разрастаний. В подслизистом слое стенки пузыря отмечается воспалительная инфильтрация.
- Гнезда фон Брунна — солидные скопления клеточных элементов покровного эпителия, смещенные в подслизистый слой стенки мочевого пузыря. Если «гнезда» погруженного эпителия располагаются в подслизистом слое в виде крупных множественных изолированных друг от друга образований, выступающих над поверхностью (в результате чего слизистая оболочка мочевого пузыря при цистоскопии представляется неровной, шероховатой), отмечается гранулезный или гранулярный цистит.
- Кистозный цистит (или цистоз) характеризуется появлением погруженных выростов переходного эпителия округлой или грушевидной формы, преобразованных в мелкие эпителиальные кисты, окруженные несколькими рядами покровного эпителия, который по краю полости трансформируется в цилиндрический.
- Железистая метаплазия (или железистый цистит) развивается из очагов кистозного цистита. В результате накопления секрета в кистах нижележащие слои клеток переходного эпителия атрофируются и образуются трубчатые выстланные цилиндрическим эпителием железистоподобные структуры. Иногда при железистом цистите появляются слизеобразующие бокаловидные клетки. Такой вид метаплазии, или энтеролизация, в мочевом пузыре встречается довольно часто. Таким образом, гранулезный, кистозный и железистый циститы представляют собой различные стадии одного и того же пролиферативного, гиперпластического процесса в слизистой оболочке пузыря. Часто они сочетаются и являются следствием хронического воспаления. Гнезда фон Брунна, кистозный и железистый циститы нередко (примерно в 34% случаев) обнаруживаются при раке мочевого пузыря. По-видимому, это послужило причиной того, что данные изменения слизистой оболочки иногда расценивают как предраковые. И все же большинство исследователей утверждают, что гнезда фон Брунна, кистозный и железистый циститы относятся к доброкачественно протекающим заболеваниям, которые могут сочетаться и со злокачественными новообразованиями, в том числе и с аденокарциномой. Однако процессы малигнизации в них никем не описаны. Это позволяет утверждать что гнезда фон Брунна, кистозный и железистый циститы не являются предраком.
- «Нефрогенная аденома» (или нефрогенная метаплазия) развивается обычно на фоне хронического цистита, состоит из трубчатых структур, напоминающих почечные канальцы. Гистогенез «нефрогенной аденомы» изучен недостаточно. Наряду с метапластической, существует гипотеза дизонтогенетического происхождения таких образований. Микроскопически различают полипоидные и папиллярные структуры «нефрогенной аденомы». Покровный переходный эпителий мочевого пузыря может сохраняться. В ряде наблюдений он замещается низким однорядным кубическим эпителием, идентичным тому, который выстилает тубулярные структуры, располагающиеся в подслизистом слое стенки мочевого пузыря. Иногда трубочки расширяются, образуя кисты разных размеров.
- Плоскоклеточная метаплазия – развивается в результате длительного раздражения, хронического воспалительного процесса, травмы и является следствием трансформации переходного эпителия в многослойный плоский. Плоскоклеточная метаплазия с явлениями кератинизации носит название лейкоплакии (лейкоплазия, лейкокератоз). Считается (по аналогии с раком шейки матки, слизистой оболочки полости рта), что из лейкоплакии впоследствии развивается плоскоклеточный рак.
- Опухолеподобные образования:
- Фолликулярный цистит — проявление хронического цистита, при котором на первый план выступает значительная гиперплазия лимфоидных фолликулов, расположенных в подслизистом слое. Это придает слизистой оболочке неровный, бугристый вид. Гиперплазия лимфоидных фолликулов нередко сопровождается выраженной гипертрофией и утолщением мышечных слоев стенки пузыря.
- Малакоплакия — редкое заболевание. Чаще поражает органы пищеварения и половые органы, но в некоторых случаях обнаруживается в слизистой оболочке мочевого пузыря, реже — мочеточников. В 80% случаев малакоплакия отмечается у женщин и, как правило, развивается на фоне хронического цистита. Очаги малакоплакии имеют вид мелких четко ограниченных бляшек серовато-желтого или коричневого цвета, уплощенной формы, с углубленной (иногда изъязвленной) центральной частью. К характерным микроскопическим особенностям малакоплакии относится появление в подслизистом слое стенки мочевого пузыря островков компактно расположенных крупных округлой формы клеток с зернистой или пенистой цитоплазмой и небольшим, эксцентрически лежащим ядром. В цитоплазме этих клеток, а иногда внеклеточно, среди воспалительных соединительнотканных клеток, инфильтрирующих стенку, обнаруживаются включения размером от 1 до 10 мк. Они выявляются иногда даже в мышечном слое. Происхождение малакоплакии не ясно. Предполагают, что очаги малакоплакии — проявление своеобразной воспалительной гранулемы с особой гистиоцитарной реакцией. Возможно, патогенетически она связана с некоторыми длительно протекающими хроническими заболеваниями, например с туберкулезом.
- Амилоидоз мочевого пузыря относится к казуистическим наблюдениям. При распространенном и тяжелом общем амилоидозе в мочевом пузыре амилоид находят в стенке сосудов подслизистого слоя, а также под покровным эпителием в виде тонкой каемки по ходу базальной мембраны. Первичный амилоидоз встречается чрезвычайно редко.
- Фиброзный (фиброэпителиальный) полип (или полипоидный цистит) характеризуется развитием в подслизистом слое стенки пузыря воспалительной инфильтрации с новообразованием волокнистых структур и кровеносных капилляров, а также с явлениями выраженного отека. Это ведет к формированию псевдополипов, которые при цистоскопии имеют вид небольших неравномерно расположенных опухолевидных узелков. Покровный эпителий в таких зонах обычно не изменен.
- Эндометриоз (эндометриальная аденома, аденомиоз) обнаруживается в мочевом пузыре исключительно редко. Микроскопически он ничем не отличается от эндометриоза другой локализации. Описаны случаи малигнизации эндометриоза.
- Гамартомы (тератоидные образования, эмбриомы) — дизонтогенетические железистые опухоли, включающие различные типы эпителия, мезотелий и другие ткани. Опухоли характеризуются медленным ростом. К гамартомам гистогенетически относятся и дермоидные опухоли, изредка встречающиеся в стенке мочевого пузыря.
- Кисты стенки мочевого пузыря чаще развиваются из гнезд фон Брунна вследствие накопления в них слизи. Реже кисты формируются за счет отека выпавших мочеточников (уретероцеле) либо из парауретральных желез. Иногда кисты достигают больших размеров и препятствуют оттоку мочи. Внутренняя поверхность кист обычно выстлана однорядным кубическим уплощенным эпителием.
Международная классификация
- Т (Tumor) — первичная опухоль.
- Tis — преинвазивный рак.
- T1 — опухоль инфильтрирует только подэпителиальную соединительную ткань мочевого пузыря.
- Т2 — опухоль инфильтрирует поверхностный слой мышечной стенки.
- Т3 — опухоль инфильтрирует все слои стенки.
- Т4 — опухоль прорастает в соседние органы (предстательную железу, прямую кишку, влагалище и т. д.).
- N (Noduli) — поражены регионарные лимфатические узлы.
- Nx — состояние лимфатических узлов оценить невозможно. После гистологического исследования символ может стать Nx- или Nx+
- N1 — метастазы в регионарных лимфатических узлах определяются рентгенологическими и радиологическими методами.
- М (Metastasis) — отдаленные метастазы.
- М0 — метастазы не обнаружены.
- М1 — имеются отдаленные метастазы или в лимфатических узлах под бифуркацией общих подвздошных артерий.
Наряду с клинической классификацией была предложена патогистологическая, основанная на результатах исследования препарата, удаленного во время операции:
- Pis — преинвазивный рак.
- Р1 — рак, инфильтрирующий подслизистую оболочку.
- Р2 — рак, инфильтрирующий частично мышечную стенку мочевого пузыря.
- Р3 — рак, инфильтрирующий все стенки пузыря и околопузырные ткани.
- Р4 — рак, прорастающий в соседние органы.
Многие из описанных патологических изменений слизистой оболочки мочевого пузыря целесообразно ввести в список заболеваний с последующим дифференцированием различных их видов по степени риска заболевания раком. Необходимо изучить, какими состояниями — фоновыми или предопухолевыми — они являются. Перспективно изучение гиперплазии переходного эпителия и внутриэпителиального рака in situ с использованием современных цитологических методов, включающих метод растровой электронной микроскопии. Трудности диагностики рака in situ и возможность консервативного лечения этого заболевания признается в настоящее время многими исследователями.
Источник
Нейрогенный мочевой пузырь — это не одно конкретное заболевание, а группа расстройств мочевыделительной системы, при которых нарушается процесс опорожнения. При этом никаких анатомических отклонений в строении органов обычно нет.
У заболевания есть и другое название — нейрогенная дисфункция мочевого пузыря (НДМП). К развитию патологии приводят две группы факторов. Одна из них связана с различными заболеваниями ЦНС и мочевых путей, а вторая — с органическим поражением спинного мозга.
Симптомы и клиническая картина при нейрогенном мочевом пузыре
В зависимости от вида травмы ЦНС различают 2 вида симптомов нейрогенного мочевого пузыря.
- Гипертонический. Характеризуется незначительным количеством выделяемой мочи при частых позывах, болезненным гипертонусом органа.
- Гипотонический. Для него характерно переполнение мочевого пузыря и невозможность мочеиспускания.
Учитывая то, что любой вид данной патологии для пациента становится тяжелым потрясением, признаки нейрогенного мочевого пузыря дополняются психическим расстройством.
Общая информация
Возникновение нейрогенной дисфункции мочевого пузыря может диагностироваться не только у маленьких детей, но и у взрослых пациентов. Болезнь возникает на фоне нарушений в работе нервной системы.
При заболевании наблюдаются разнообразные расстройства в работе органа на фоне воздействия определенного провоцирующего фактора.
Причины
Нарушение в работоспособности органа наблюдается при неправильной работе нервной системы. На фоне этого диагностируется недостаточная координация активности детрузора.
Частой причиной развития патологии в детском возрасте является наследственная предрасположенность. Если в организме человека протекают опухолевые или воспалительно-дегенеративные болезни, то развивается патология.

Дисфункция может диагностироваться на фоне разнообразных травм органа. Заболевание диагностируется при:
- детском церебральном параличе;
- родовых травмах;
- спинномозговых травмах;
- агенезий в копчике и т.д.
Если сформировавшийся рефлекс мочеиспускания является неустойчивым и функционально слабым, то это приводит к возникновению патологии. Так как у представительниц слабого пола эстрогенная насыщенность является более высокой, то у них болезнь диагностируется более часто.
Симптомы
Признаки ндмп развиваются в соответствии со степенью тяжести патологии. У пациентов может диагностироваться появление дискомфорта или болезненных ощущений различной степени выраженности.
Если заболевание развивается на ранних стадиях, то у пациента диагностируется недержание мочи в ночное время. При несвоевременном лечении патологии наблюдается атрофия мышц, с помощью которых обеспечивается работа органа.
У людей с болезнью диагностируется учащение мочеиспускания. При этом количество урины значительно уменьшается. Симптоматика является более выраженной в ночной период.
Пациенты жалуются на возникновение резких приступов недержания мочи. Заболевание сопровождается неприятными симптомами в области таза. Если орган сильно переполняется уриной, то она может выделяться спонтанно.
При гипоактивности мочевого пузыря диагностируется возникновение неприятных ощущений в области таза.
Диагностика нейрогенного мочевого пузыря
Для правильной диагностики нейрогенного мочевого пузыря важное значение имеет ежедневный учет больным объема выделяемой урины и частоты мочеиспусканий. Первичный диагноз ставится врачом-урологом после осмотра пациента. Для его подтверждения назначаются инструментальные исследования и анализы на нейрогенный мочевой пузырь.
Методы диагностики
Проводятся следующие диагностические мероприятия:
- цистоскопия, МРТ, экскреторная урография, УЗИ мочевыделительной системы, урофлоуметрия, профилометрия;
- неврологические исследования спинного и головного мозга: МРТ, КТ, электроэнцефалография, рентгенография;
- дифференциальная диагностика;
- лабораторные исследования: анализ крови и мочи (общий и биохимический), анализ мочи на инфекции, по Зимницкому, по Нечипоренко.
Симптоматика
Клиническая картина у больных многообразна и обусловлена типом нейрогенного мочевого пузыря, степенью тяжести и расстройства в работе ЦНС. Нейрогенная дисфункция проявляется в основном нарушением процесса накопления и выведения мочи.
Гипертонический тип нейрогенного мочевого пузыря появляется на фоне гиперрефлексии органа в сочетании с повышенным внутрипузырным давлением и спастикой. Для гипертонического типа характерна симптоматика:
- учащенные позывы к мочеиспусканию с последующим выделением скудного объема урины, либо полной невозможностью помочиться;
- повышенный тонус мочевика — постоянное напряжение, проявляющееся в виде дискомфорта в надлобковой зоне;
- частые позывы к мочеиспусканию ночью, особенно у мужчин;
- акт мочеиспускания происходит с затруднением, больной вынужден поднатуживаться для полного опорожнения мочевого;
- скопление остаточной мочи;
- общее недомогание — слабость, обильное потоотделение.
Неврогенный мочевой пузырь по гипотоническому типу имеет иные клинические проявления — орган переполняется, возможность нормально помочиться отсутствует — человек не может заставить себя выделить мочу. Сократительная способность мышечного слоя мочевика полностью утрачивается, внутрипузырное давление снижено.

Симптомы:
- полная задержка урины или вялый акт мочевыделения;
- натуживание при мочеиспускании;
- постоянное ощущение переполненного мочевика;
- развитие парадоксальной ишурии;
- скопление больших объемов остаточной мочи, как следствие — тяжесть внизу живота.
Осложнения
Нейрогенная дисфункция опасна осложнениями. При любой форме патологии возрастает риск развития психических расстройств. Больные начинают ощущать стыд перед окружающими, страх перед актом мочеиспускания. Сильные моральные страдания могут приводить к суицидальным попыткам, особенно у молодых людей.
Грозное осложнение — атрофия мочевика с последующим склерозированием и сморщиванием. Атрофия возникает на фоне длительного течения патологии из-за развития трофических нарушений. Мочевой пузырь полностью утрачивает все функции и восстановлению не подлежит.
Серьезные воспалительные процессы с инфицированием мочевыводящей системы нередко сопровождают нейрогенную дисфункцию — формирование камней с последующей закупоркой мочеточников, гнойный пиелонефрит, острый бактериальный цистит. При повышенной спастике развивается пузырно-мочеточниковый рефлюкс — состояние, приводящее к обратному забросу урины в почки.
Крайний исход при отсутствии лечения дисфункции — разрыв стенок мочевика. Такое осложнение характерно для гипертонического типа. Разрыв может вызвать инфицирование брюшной полости и перитонит. Такое состояние опасно для жизни больного и требует немедленной госпитализации.

Частым осложнением при течении гипотонической формы недуга является уремия — опасное патологическое состояние, связанное с отправлением организма продуктами обмена белка. Уремия возникает из-за скопления больших объемов урины и невозможности ее выделения. На фоне уремии может дополнительно развиться острая почечная недостаточность.
Схема лечения нейрогенного мочевого пузыря
Как лечить нейрогенный мочевой пузырь, решают совместно уролог и невролог с учетом анамнестических сведений, результатов диагностических исследований и возрастных особенностей больного. Самолечение исключено.
Основные методы лечения и противопоказания
Лечение нейрогенного мочевого пузыря комплексное и проводится медикаментозными, немедикаментозными и хирургическими средствами.
- Медикаментозная терапия предусматривает применение антидепрессантов, адреноблокаторов, антагонистов кальция, внутрипузырные инъекции Капсаицина, Резинфератоксина.
- Немедикаментозная терапия представлена лечебной физкультурой, психотерапией, сбалансированным питанием.
- Хирургическое вмешательство проводится при необходимости установки цистостомического дренажа, увеличения вместительности мочевого пузыря, эвакуации мочи.
Повышению эффективности лечения способствует физиотерапия: сеансы электростимуляции, лазеротерапии, тепловые аппликации.
Причины патологии
У расстройства мочеиспускания множество причин. Иногда заболевание имеет врожденный характер, иногда это следствие других недугов.
Часто виновником становится длительно существующий психоэмоциональный фактор. Замечено, что к нейрогенной дисфункции мочевого пузыря склонны люди тревожные, мнительные, с «подвижной» нервной системой.
Основными причинами, приводящими к данному расстройству являются:
- Врожденные поражения головного или спинного мозга;
- Травмы спинного или головного мозга. При этом нарушается взаимодействие между корковыми центрами мозга, мочеполовой системы, мочеточника и мочевого пузыря;
- Патологии ЦНС и ее отделов. Сюда входит целая группа заболеваний (энцефалит, разные виды полинейропатии, рассеянный склероз, болезнь Паркинсона и другие);
- Сложные роды у женщин;
- Злокачественные образования различной этиологии, чаще всего в позвоночнике;
- Аденома простаты у мужчин;
- Хронический стресс;
- ВИЧ;
- Заболевания позвоночника. Сюда относят грыжи, сложные формы остеохондроза, травмы позвоночника, опухоли и осложнения после хирургических вмешательств.
При длительно протекающих инфекциях мочевого пузыря могут возникнуть изменения в сфинктере, что приведет к дисфункции.
Также любое хроническое заболевание мочеполовой системы, будь то цистит или пиелонефрит – фактор риска заполучить нейрогенный мочевой пузырь.
Клиническая картина
Проявления патологии зависят от характера дисфункции.
Гиперрефлекторный
Частое мочеиспускание – нормальное количество позывов 3-5 во время бодрствования и 1-2 во время сна. Позывы ощущаются при наполнении мочевого пузыря более чем на 66% — на 250-300 мл во время бодрствования и более 80% – 300 мл и более – во время сна.
Гиперрефлекторный мочевой пузырь характеризуется увеличенным количеством позывов в 3-5 раз во время бодрствования, а во время сна – мочевик непроизвольно опорожняется.
Позыв продолжается после мочеиспускания на протяжении 1-3 мин. На острой стадии или во время обострения до и после опорожнения ощущается режущая боль.
Позыв, который продолжается более 5 минут, вызывает головную боль.
При длительном протекании заболевания – 3 месяца и дольше – круги или точки при расфокусировки зрения, слабость, возможны кратковременные обмороки.
Гипорефлекторный
При данном характере дисфункции появляются такие симптомы:
- нет позывов к мочеиспусканию или ощущение, что мочевик не пуст;
- непроизвольное мочеиспускание без присущих данному процессу ощущений;
- прерывистая струя, акт сопровождается режущей болью;
- субфебрильная температура, тошнота, слабость при застоях мочи.
Проявление
Рассматриваемое состояние является специфическим нарушением, при котором все пациенты изъявляют жалобы на то, что у них имеются проблемы с процессом выведения биологической жидкости (урины) из организма. Однако стоит понимать, что все признаки, которые будут описаны далее, могут встречаться единично или комплексно, а также имеют разную степень выраженности.
Патолоигческое состояние сопровождается различной неприятной симптоматикой. Источник: 1lustiness.ru
Среди основных симптомов специалисты выделяют следующие:
- Внезапно возникающие позывы к испражнению;
- Ощущение давление в области нижней части живота;
- Отсутствие позыва к мочеиспусканию или же он чрезмерно слабый;
- Неспособность удерживать урину;
- Задержка биологической жидкости в организме;
- Затрудненное мочеиспускание.
Практически все пациенты, при разговоре с урологом, обращают внимание на то, что ранее уверенная струя стала вялой или ослабленной. Также нередко людей мучает ощущение, что орган испражнился не полностью, от чего появляется чувство повышенного давления в животе. Реже люди сталкиваются с тем, что для начала процесса мочеиспускания им следует прикладывать определенные усилия.
Совместно с этим появляется и другая неприятная сопутствующая симптоматика:
- Синдром раздраженного мочевого пузыря у женщин, мужчин и детей
- Невозможность совершения акта дефекации;
- Недержание каловых масс;
- Нарушение менструального цикла;
- Снижение уровня сексуального влечения;
- Развитие эректильной дисфункции;
- Паралич или парез нижних конечностей;
- Формирование трофических язв и пролежней;
- Изменение походки у человека;
- Колебания температурной и болевой чувствительности ног.
В тех ситуациях, когда нервно-мышечная дисфункция мочевого пузыря своевременно не диагностирована, и патология прогрессирует, в процесс могут быть вовлечены верхние отделы этой системы. Это становится причиной того, что к описанной симптоматике присоединяются состояния, характерные для поражения почек: повышение температуры тела, боль в поясничном отделе спины, потеря аппетита, сухость в ротовой полости, тошнота и рвота (ХПН).
Источник
