Лучевые методы исследования мочевого пузыря
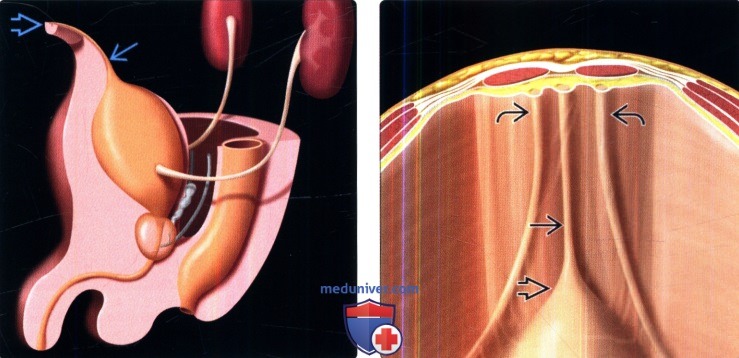
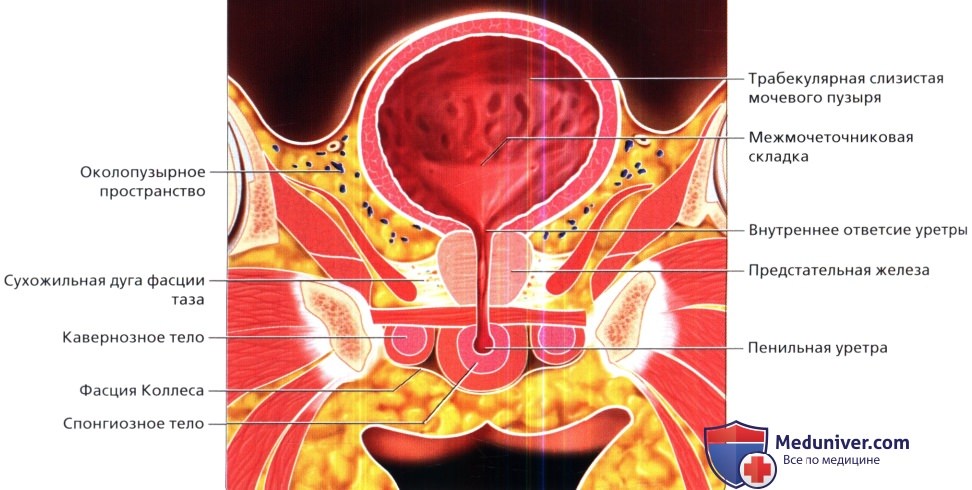
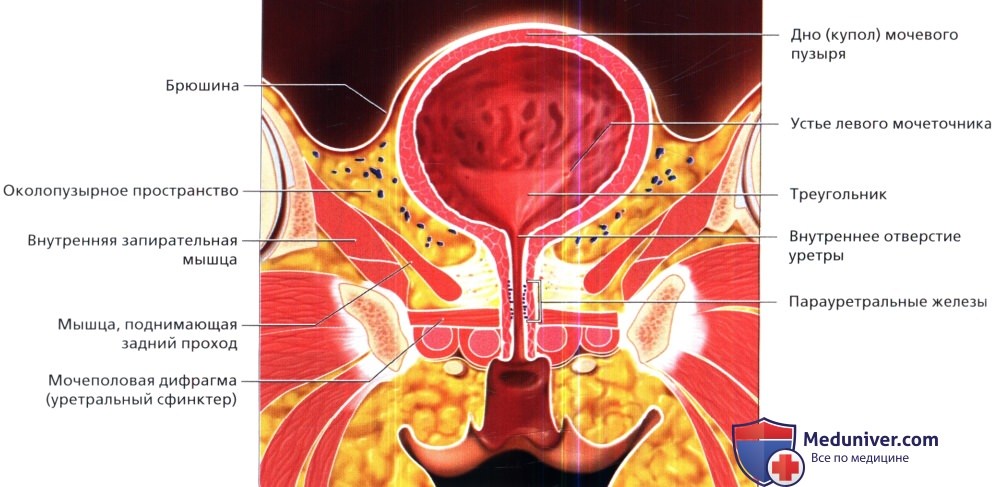
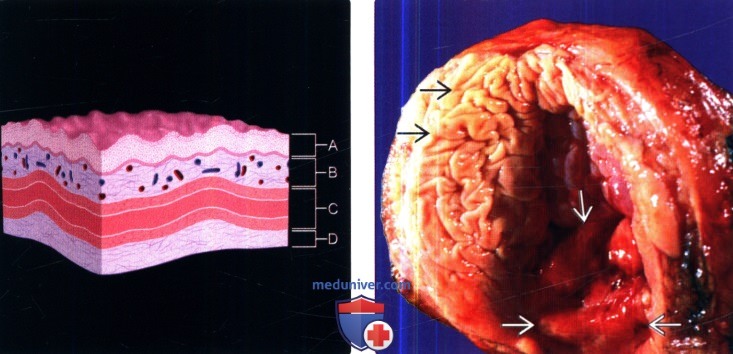
Методы лучевого обследования мочевого пузыряа) Эмбриология и анатомия. Мочевой пузырь – это полый растяжимый орган с сильной мышечной стенкой. В эмбриогенезе мочевой пузырь развивается из урогенитального синуса, который располагается рядом с аллантоисом (производное задней кишки, сообщающееся с пупком). Инволюция аллантоиса в норме происходит ко второму месяцу гестации, в результате чего формируется срединная пупочная связка. Любые сохранившиеся части канала аллантоиса называются рудиментами урахуса. Дистальные отделы мочеточников входят в заднебоковую стенку мочевого пузыря в области треугольника. Устье уретры формирует дистальную вершину треугольника у основания мочевого пузыря. Стенка мочевого пузыря состоит из четырех слоев. Просвет выстлан уротелием, который состоит из 3-7 слоев многослойного плоского эпителия. Клетки этого эпителия могут растягиваться и менять форму от кубической до плоской в зависимости от растяжения мочевого пузыря (отсюда термин переходный эпителий). Второй слой представлен собственной пластинкой слизистой, которая имеет обильное кровоснабжение. Третий слой представляет собой мышечные волокна детрузора (собственного мышечного слоя). Детрузор – это сложная сеть переплетающихся гладкомышечных волокон. Внутренние и внешние мышечные волокна обычно имеют тенденцию к продольной ориентации, но отдельные слои обычно не различимы. Волокна детрузора соединяются с капсулой предстательной железы (или с передней стенкой влагалища у женщин) и мышцами тазового дна. Четвертый, адвентициальный слой состоит из соединительной ткани. Серозная оболочка, представленная брюшиной, имеется только в области дна мочевого пузыря. Мочевой пузырь расположен забрюшинно, окружен рыхлой соединительной тканью и клетчаткой малого таза. Околопузырное пространство содержит мочевой пузырь и урахус. Предпузырное пространство (также называемое пространством Ретциуса) продолжается кпереди от лобкового симфиза и соединяется сзади с позадипрямокишечным пространством. В этих пространствах может скапливаться большое количество жидкости в случае забрюшинного разрыва мочевого пузыря или кровоизлияния вследствие перелома таза.
б) Методы визуализации и показания: 1. Традиционная цистография. Этот метод используется, прежде всего, для выявления затеков мочевого пузыря (либо вследствие травмы живота, либо вследствие ятрогенного повреждения) или наличия свищей (пузырно-ободочных, пузырно-кишечных и пузырно-влагалищных). При условии правильного выполнения, чувствительность цистографии для обнаружения травм мочевого пузыря составляет 90-100%. Во всех случаях перед введением контраста должна выполняться обзорная рентгенография. Важное условие – адекватное растяжение мочевого пузыря, которое достигается введением минимум 300 мл контрастного вещества. Если мочевой пузырь не растянут должным образом можно легко пропустить небольшие затеки. В идеале, исследование должно быть выполнено под контролем рентгеноскопии с выполнением снимков в косой проекции. Однако на практике такие пациенты зачастую имеют переломы таза и не мобильны. Тем не менее, в этой ситуации можно выполнить диагностическую визуализацию, но обязательным условием является получение изображений максимально заполненного мочевого пузыря и после его опорожнения. Важность получения изображений после опорожнения мочевого пузыря невозможно переоценить, поскольку приблизительно в 10% случаев травму можно увидеть только на изображении после опорожнения. Затеки могут быть внебрюшинными и определяться как очаговые скопления контраста, или внутрибрюшинными, при которых контраст свободно затекает и очерчивает петли кишечника. Свищи также хорошо визуализируются путем накопления контраста в тонкой и толстой кишках или во влагалище.
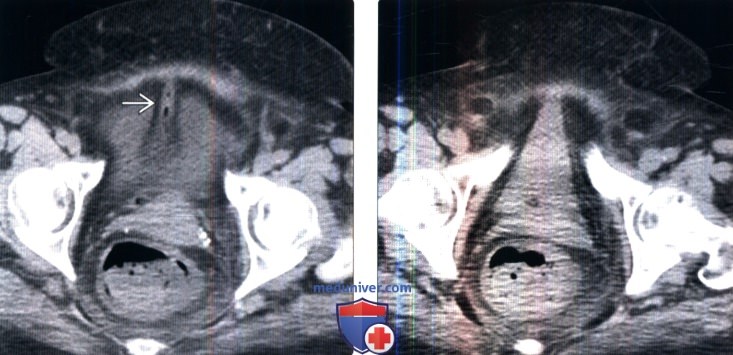
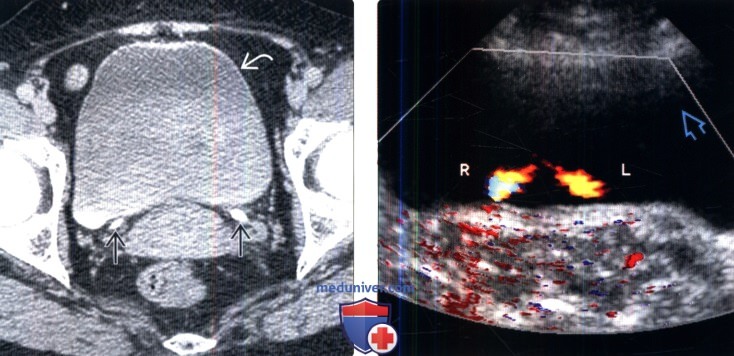
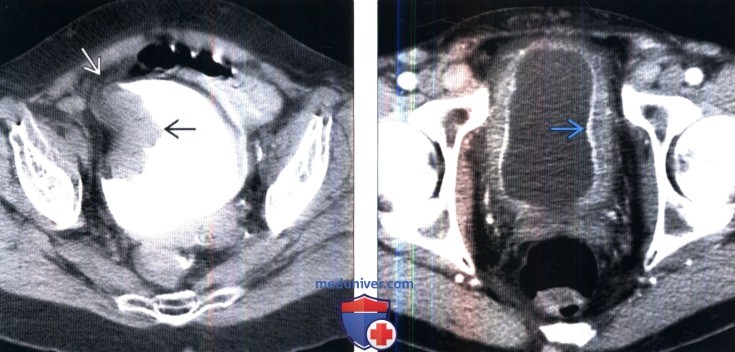
2. КТ-цистография. КТ-цистография по сравнению с традиционной цистографией обладает равной чувствительностью и специфичностью в отношении определения затеков мочевого пузыря и может быть выполнена во время КТ первичной травмы. Следует обратить внимание на то, что простое пережатие катетера Фолея при выполнении рутинного КТ органов брюшной полости и малого таза недостаточно для оценки травмы мочевого пузыря. После рутинного КТ-исследования мочевой пузырь должен быть опорожнен и наполнен как минимум 300 мл разбавленного контрастного вещества, после чего необходимо повторно выполнить сканирование мочевого пузыря. Мультипланарное реконструкция изображений в корональном и сагиттальном срезах очень эффективно при определении точного места повреждения. В отличие от традиционной цистографии, получение изображений после опорожнения мочевого пузыря необязательно. 3. КТ и МРТ мочевого пузыря. Оба метода не являются оптимальными для оценки стенки мочевого пузыря. Недостаточное растяжение стенки может быть ошибочно принято за утолщение и небольшие, объемные образования, не имеющие ножки могут быть пропущены из-за перерастяжения стенки. С помощью этих методов нельзя с точностью определить глубину инвазии опухоли встенку. МРТ обладает умеренной точностью в определении стадии Т опухолевого роста. В настоящее время определяющая роль данных методов визуализации состоит в дифференцировании локализованных форм заболевания от распространенных, выявлении лимфаденопатии и отдаленных метастазов. В ближайшем будущем дальнейшие достижения в технологии мультипараметрической МРТ могут способствовать повышению точности в определении стадии Т.
4. УЗИ мочевого пузыря. Мочевой пузырь без труда визуализируется посредством трансабдоминального сканирования, нотакая визуализация чревата ошибками. При неадекватном наполнении мочевого пузыря, можно переоценить наличие утолщения стенки мочевого пузыря. В дополнение, передняя стенка плохо поддается оценке из-за артефактов реверберации. Для оценки васкуляризации опухолей и наличия мочеточниковых выбросов эффективна цветовая допплерография. Также легко высчитывается остаточный объем мочи. в) Тактика при опухолях мочевого пузыря. Патологические состояния мочевого пузыря могут проявляться как в виде очагового образования, так и диффузного утолщения стенки мочевого пузыря. Очаговые образования наиболее часто являются опухолями, но могут возникать вследствие врожденного, воспалительного или инфекционного процессов. Некоторые очаговые дефекты, такие как уретероцеле, могут иметь очень специфичный вид. Воспалительные заболевания, не относящиеся к мочевому пузырю, к примеру, болезнь Крона и дивертикулит, могут быть ассоциированы со свищами мочевого пузыря и стать причиной очаговой аномалии стенки мочевого пузыря. Во многих случаях клинические, макроскопические и лучевые признаки этих образований могут наслаиваться друг на друга; поэтому, зачастую требуется гистологическая оценка образований. Опухоли мочевого пузыря развиваются из любых его слоев. В широком смысле они классифицируются как эпителиальные, либо неэпителиальные (мезенхимальные) новообразования. Более чем 95% опухолей мочевого пузыря являются эпителиальными. Эпителиальные опухоли, которые произрастают из нормального уротелия называются переходноклеточным раком. Спектр новообразований берет начало от доброкачественных папиллом до рака in situ и инвазивного рака. Другие первичные эпителиальные опухоли включают плоскоклеточный рак и аденокарциному. Ввиду того, что эпителиальные образования развиваются из наиболее поверхностного слоя стенки мочевого пузыря, они зачастую проявляются в виде прерывистых дефектов наполнения внутри просвета. Опухоли, развивающиеся из мезенхимальной ткани произрастают из мышц, нервов, хрящей, жировой клетчатки, фиброзной ткани и кровеносных сосудов. Доброкачественные опухоли включают в себя лейомиомы, параганглиомы, фибромы, гемангиомы, солитарные фиброзные опухоли, нейрофибромы и липомы. Злокачественные опухоли включают в себя рабдимоисаркому, лейомиосаркому, лимфому и остеосаркому. Потому как мезенхимальные опухоли развиваются из подслизистого слоя стенки мочевого пузыря, они зачатую представляют из себя гладкие образования внутри просвета. Однако при крупном размере опухоли могут изъязвляться и их ошибочно можно принять за образование слизистого слоя. Некоторые опухоли могут вызывать диффузное утолщение стенки (наиболее часто аденокарцинома и лимфома), но это явление более характерно для неопухолевых поражений. Диффузное утолщение стенки мочевого пузыря может развиться вследствие множества состояний, включая бактериальную или аденовирусную инфекцию, шистозоматоз, туберкулез и воспалительные процессы, такие как кистозный цистит, железистый цистит или эозинофильный цистит. Химиотерапия (вчастности, циклофосфамидом) или облучение также могут вызывать диффузное утолщение стенки. Несмотря на то, что рентгенологические признаки этих нарушений менее специфичны, тем не менее, рентгенологическое исследование является значимым. Проявления цистита: мочевой пузырь с утолщенными стенками и накапливающей контраст слизистой, а также периваскулярными воспалительными изменениями. Разнообразие типов цистита требует патоморфологической диагностики. Инфицирование мочевого пузыря туберкулезом и шистозоматозом проявляется неспецифичным утолщением и изъязвлением стенки мочевого пузыря в острую фазу. Эти состояния должны быть заподозрены у иммунокомпрометиро-ванных пациентов или у пациентов из регионов с высокой распространенностью данных инфекций. В хроническую фазу стенка мочевого пузыря может кальцинироваться; пристеночные кальцификаты являются специфичным признаком хронического шистозоматоза. Диагноз химиотерапевтического цистита и лучевого цистита должен быть клинически подтвержден, но для определения тяжести и оценки осложнений может быть использована визуализация.
г) Список использованной литературы: – Также рекомендуем “КТ, УЗИ, цистография при аномалии урахуса” Редактор: Искандер Милевски. Дата публикации: 11.10.2019 |
Источник
Рентген (цистография) мочевого пузыря – это рентгенологическая, неинвазивная диагностика, которая проводится для выявления патологических изменений мочеполовой системы. Назначается процедура как взрослым, так и детям. Рентгенологическое обследование делается с применением контрастного вещества, позволяющего изучить целостность, состояние и структуру исследуемого органа. В результате исследования можно выявить серьезные заболевания, поставить точный диагноз и начать немедленное лечение.
Особенности цистографии мочевого пузыря
Рентген мочевого пузыря обладает высокой степенью информативности, назначается урологом или хирургом. Цистография проводится с добавлением раствора, который вводится 2 способами: первый – восходящий (с помощью катетера через уретру вводят 150-200 миллилитров вещества), второй – нисходящий (внутривенно). После внутривенного введения следует подождать 30-45 минут, чтобы заполнился мочевой пузырь.
В качестве контраста могут использоваться препараты: урографин, йодамид, триомбраст. Рентгенография с контрастом помогает обнаружить серьезные заболевания: везикоуретеральный рефлюкс, фистулы, патологические сужения, хронический цистит (воспаление мочевого пузыря), злокачественные и доброкачественные опухоли, дивертикулы мочевого пузыря, новообразования, камни.
Контрастный рентген назначается для оценки состояния мочевого пузыря и мочеточников. С помощью процедуры можно выявить причину недержания урины, сделать анализ экскреторной функции почек. Спустя 25-30 минут после введения контрастного вещества при нормальной работе почек в лоханках и чашечках будут прослеживаться лишь остатки контраста. Если сохранится большое количество вещества в лоханках и чашечках, это будет свидетельствовать о медленном выведении урины.
Показания и противопоказания
К показаниям относятся: разрывы и рефлюкс, врожденные патологии, осложнения после инфекционно-воспалительных болезней, энурез, песок и камни, туберкулез внутренних органов мочеполовой системы, подозрение на опухоль, травмы внутренних органов, заболевания мочевого пузыря и почек.
Хоть диагностика считается информативной и достоверной, она имеет противопоказания. Нельзя проводить цистографию беременным женщинам; пациентам, у которых обнаружен воспалительный процесс в мочевом пузыре или мочеточниках (трубка катетера может травмировать уретру, что приводит к усугублению протекания воспалительного процесса); людям, у которых выделяется моча с кровяными сгустками (сгустки могут исказить рентгеновские изображения, и результаты исследования будут неверными).
Альтернативные методы исследования
При наличии противопоказаний пациенту могут провести альтернативную диагностику, например, магнитно-резонансную томографию или пневмоцистографию. Особенности пневмоцистографии заключаются в том, что вместо контрастного раствора вводится газ. Иногда назначается лакунарная цистография – комбинированная процедура, во время которой специалист вводит 15-20 миллилитров контраста и 180-200 кубических сантиметров газа.
Еще одним эффективным способом диагностики является микционная цистография, она проводится в процессе мочеиспускания. Во время процедуры прослеживается работа мочеточников, можно обнаружить места утечки контрастного вещества.
Цистография и другие манипуляции нужны для того, чтобы детально определить параметры и расположение мочевого пузыря, выявить патологии и аномалии, камни и песок, разрывы, утолщение стенок внутреннего органа, нарушение работы мочевыделительной системы и прочие дисфункции.
Рентген мочевого пузыря проводят, если ультразвуковое исследование и цистоскопия не смогли помочь поставить диагноз. Процедуру не рекомендуют делать без показаний, поскольку она болезненная, и во время ее проведения пациент зачастую чувствует дискомфорт.
Проведение рентгена мочевого пузыря детям
Рентгенография делается детям с пятимесячного возраста. Родители опасаются такого обследования, поскольку организм ребенка подвергается облучению и вводится специальный раствор. Но если лечащий врач настаивает на проведении процедуры, следует подготовить своего ребенка к предстоящей диагностике.
На протяжении 1-2 недель ребенку нельзя употреблять еду, которая способна вызвать излишнее газообразование и метеоризм. С самого утра перед цистографией рекомендуется сделать ребенку очистительную клизму. Чтобы избежать аллергической реакции на медикаменты, которые будут вводиться, желательно провести аллергическую пробу.
Особенности цистографии мочевого пузыря ребенка:
- через мочеиспускательный канал будет введена трубка катетера, по которому вводится контраст;
- препарат может быть назначен до и после мочевыделения;
- маленьким детям для безболезненности процедуры вводится наркоз;
- нельзя кушать и пить за 4-6 часов до исследования;
- обследование занимает не более 10-15 минут;
- после проведения рентгена ребенок находится под наблюдением медперсонала на протяжении 2 часов (за это время должен опорожниться пузырь).
После процедуры малыш должен выпить таблетку фурагина, чтобы предотвратить возникновение воспалительного процесса в мочеполовой системе. Побочные реакции возникают редко. Ребенку в течение суток нужно пить много жидкости, чтобы быстрее выводился медикамент.
Как проводится цистография взрослым пациентам?
К рентгенографии следует предварительно подготовиться. За 4-5 дней до исследования необходимо прекратить употребление еды, которая вызывает образование газов и метеоризм. Запрещается пить крепкий кофе и чай, газированную воду. Следует воздержаться от употребления кисломолочных продуктов, цельного молока, кукурузы, капусты, винограда и бобовых. Перед манипуляцией нужно сделать очищающую клизму.
При восходящем способе диагностики пациент принимает горизонтальное положение, затем рентгенлаборант вводит в его мочевой пузырь 200 миллилитров специального раствора. После полного введения вещества доктор зажимает катетер, чтобы введенная жидкость не вытекла обратно. Далее нужно слушать команды специалиста, чтобы снимки получились детализированные и точные.
Изображения делаются в разных позициях: лежа на спине, на боку, во время мочевыделения и после него. Когда мочевой пузырь станет пустым, будут сделаны сравнительные снимки. На основании рентгеновских изображений поставят диагноз.
Нисходящая диагностика проводится спустя 30-60 минут после введения препарата в вену. За это время контраст заполняет мочевой пузырь и обеспечивает детальную визуализацию контуров внутреннего органа. Далее делаются снимки.
Медперсонал предварительно предупреждает больного о том, что исследование может сопровождаться болезненными ощущениями и неприятным дискомфортом. Если у пациента повышенный болевой порог, например, у ребенка, обследование будет проведено с одновременным обезболиванием. Перед цистографией рекомендуется проконсультироваться с нефрологом, урологом и рентгенологом. Они смогут дать рекомендации по проведению манипуляции.
Чтобы обезопасить себя от побочных эффектов, после рентгенографии пациент должен соблюдать в течение 24 часов постельный режим и пить много жидкости.
Расшифровка снимков
На изображениях мочевой пузырь, находящийся в нормальном состоянии, должен иметь пирамидальную или продолговатую форму с округлыми или овальными контурами. У женщин чаще всего овальный пузырь, на рентгене визуализируется вогнутость внешнего контура. Грушевидная форма мочевого пузыря присуща детям. При диагностике с контрастом можно проследить за состоянием органа и выявить дивертикулы, конкременты (камни) и образование (доброкачественное или злокачественное). У мужчин внутренний орган имеет треугольную форму.
Если органы мочеполовой системы ассиметричные, отличаются разностью строения, рентгенолог записывает это в своем заключении. Во время расшифровки цистографии могут быть обнаружены патологические смещения пузыря, которые называются цистоцеле.
Квалифицированный рентгенолог за 15-30 минут сумеет расшифровать снимки и описать их. Далее пациент направляется с заключением к лечащему врачу, который направил его на диагностику. При правильно поставленном диагнозе можно предотвратить серьезные болезни и приступить к эффективному лечению.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Повышение квалификации:
1. В 2016 году в Российской медицинской академией последипломного образования прошла повышение квалификации по дополнительной профессиональной программе «Терапия» и была допущена к осуществлению медицинской или фармацевтической деятельности по специальности терапия.
2. В 2017 году решением экзаменационной комиссии при частном учреждении дополнительного профессионального образования «Институт повышения квалификации медицинских кадров» допущена к осуществлению медицинской или фармацевтической деятельности по специальности рентгенология.
Опыт работы: терапевт – 18 лет, врач-рентгенолог – 2 года.
Источник