Лучевая диагностика мочевого пузыря
|
Источник
| ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Источник
) : 1. (). , , ( ) . ( 85-120 3-5 . ). (25-70 ), , , , . 10-20 (HU), , ( ) (, ). , (.. -/ ) ( , / ). – , , . , ( , /, ), . . (0,625-1,25 ), (, 2,5 ) . ; (). . , , , , . HU. 2. – (). – , -. : 1 . (). – , . () 1 – 2- : 2-, , , 2- , , . – , , () . , , MPT- : , . 3. . 40 , () : . : . (, , ) . : , , , ( FDA).
() : . , . () : 40 HU. . . () , : ( ). . . ) ( ): 1. KT- (). , (, , ). . ( ) . . ( ), . , (MIP) 64- . , , – . , , , , . , , ( , , , ). , , . : 1 30-60 . , . 2. – (). . – 2- 1- . , / . 1-, 2- , . 2- . . . , 2- , 1 – . , . 3. , . ; , 1 . , , . , . – , , , ,
() ( ). . , HU. () -: . , . () : ( ) . . ) : 1. . -, . , , . . ( ) , , / , . , ( , ). , , , . () ( – / ). , ( ), , . . ( ) . ( ), – , , FDA. , , , , . . 2. . , . , . ( , ) , . , , ( ) . 3. . () , , -, . – , , . . – . , (BOLD), ( ). 4. . . -99m MAG3 (-99 ) . . , , . . ( – ) , . Tc-99m DMSA ( -99m ). , . , ( -) . , , , , , . , , , [ (MDRD)j. (, ) .
() – 1-: . . . () , : , . ( ) . -. () , 2-, : , . , , . ) : 1. . , . ( , . . , ), , , , ( < 10 HU ( , , ). – , , , . . , , , . -. (, , ), . , , ( 4 ), , . , – , . 2. . , , . , . , – 2– . ) : 1. . 90%. – , . ( TNM). , . , . , . , , . , , , / ( N TNM). 2. . . 1-, 2- . , , . , . ( 1 /2- , – ) , , . (USPIO) , . ) : 1. loachimescu AG et al: Adrenal Incidentalomas: A disease of modem technology offering opportunities for improved patient care. Endocrinol b Clin North Am. 44(2):335354, 2015 2. Davarpanah AH et al: MR imaging of the kidneys and adrenal glands. Radiol Clin North Am. 52(4):779-98, 2014 3. Heller MT et al: In of a consensus: evaluation of the patient with hematuria in an era of cost containment. AJR Am J Roentgenol. 202(6):1179-86, 2014 4. McClennan BL: Imaging the renal mass: a historical review. Radiology. 273(2 Suppl): SI 2641,2014 5. Kaza RK et al: Dual-energy CT of the urinary tract. Abdom Imaging. 38(1): 16779,2013 6. Lawrentschuk N et al: Current role of PET, CT, MR for Invasive bladder cancer. Curr Urol Rep. 14(2):849, 2013 7. Raman SP et al: MDCT evaluation of ureteral tumors: advantages of 3D reconstruction and volume visualization. AJR Am J Roentgenol. 201(6): 1239-47, 2013 8. Wolin EA et al: Nephrographic and pyelographic analysis of CT urography: differential diagnosis. AJR Am J Roentgenol. 200(6):1197-203, 2013 9. Wolin EA et al: Nephrographic and pyelographic analysis of CT urography: principles, patterns, and pathophysiology. AJR Am J Roentgenol. 200(6): 12104, 2013 10. Verma S et al: Urinary bladder cancer: role of MR imaging. Radiographics. 32(2)371-87,2012 11. Siegelman ES: Adrenal MRI: techniques and clinical applications. J Magn Reson Imaging. 36(2):272-85, 2012 12. Taffel M et al: Adrenal imaging: a comprehensive review. Radiol Clin North Am. 50(2):219-43, v, 2012 13. Chandarana H et al: Iodine quantification with dual-energy CT: phantom study and preliminary experience with renal masses. AJR Am J Roentgenol. 196(6): W693-700, 201 1 14. Durand E et al: al renal imaging: new trends in radiology and nuclear medicine. Semin Nud Med. 41(1 ):61 72, 2011 15. Grenier N et al: Radiology imaging of renal structure and by computed tomography, magnetic resonance imaging, and ultrasound. Semin Nucl Med. 41(0:45-60, 2011 16. Kaza RK et al: Distinguishing enhancing from nonenhancing renal lesions with fast kilovoltage-switching dual-energy CT. AJR Am J Roentgenol. 197(6): 1375-81, 2011 17. Notohamiprodjo M et al: Diffusion and perfusion of the kidney. Eur J Radiol. 76(3)337-47,2010 18. Israel GM et al: Pitfalls in renal mass evaluation and how to avoid them. Radiographics 28: 1325-1338:2008 19. Quaia E et al: Comparison of contrast-enhanced sonography with unenhanced sonography and contrast-enhanced CT in the diagnosis of malignancy in complex cystic renal masses. AJR Am J Roentgenol. 191 (4): 1239-49, 2008 20. Setty BN et al: e-of-the-art cross-sectional imaging in bladder cancer. Curr Probl Diagn Radiol. 36(2):83-96, 2007 21. O’Connor OJ et al: MR Urography. AJR Am J Roentgenol. 195(3): W201 -6, 2010 22. Silverman SG et al: Hyperattenuating renal masses: etiologies, pathogenesis, and imaging evaluation. Radiographics. 27(4): 1131-43, 2007 23. Tublin ME et al: Review. The resistive index in renal Doppler sonography: where do we stand? AJR Am J Roentgenol. 180(4):885-92, 2003 – ” “ : . : 20.9.2019 |
Источник
Визуализирующие методы исследования мочевыделительной системы включают в себя классическую рентгенодиагностику, УЗИ, РК- и МР-томографии и радионуклидную диагностику.
К классическим рентгенологическим методикам исследования мочевыделительной системы относят обзорную рентгенографию брюшной полости и забрюшинного пространства, экскреторную урографию, ретроградную пиелографию и цистографию.
Обзорная рентгенография брюшной полости и забрюшинного пространства.
Данная методика выполняется на первом этапе исследования почек и МВС. Обзорная рентгенография позволяет выявить конкременты, обызвествления мягких тканей и оценить состояние кишечника. Эта общая часть всех рентгенологическх исследований мочевых путей, которая всегда должна предшествовать исследованиям с применением рентгеноконтрастных веществ.
На обзорных рентгенограммах почки визуализируются на всем протяжении в 60-70%.В норме они выглядят как две бобовидные тени, расположенные на уровне Th12-L2 слева и L1-L3 справа. Верхние полюса почек в норме расположены ближе к срединной линии тела, чем нижние, которые на 3-5см не доходят до гребня подвздошной кости. Размеры почек составляют в среднем 11.5 см в длину и 6-7 см в ширину. Очертания в норме четкие, тень однородная. Индивидуальным вариантом является дугообразное выбухание наружного контура (горбатая почка). Мочеточники на обзорных рентгенограммах не видны. Мочевой пузырь заполненный мочой может обусловить овальную или округлую тень в малом тазу.
Показания: первый этап рентгенологического исследования почек и МВС, позволяющий
оценить состояние кишечника
оценить состояние поясничного отдела позвоночника, крестца и крыльев подвздошных костей
визуализировать рентгенконтрастные конкременты МВС

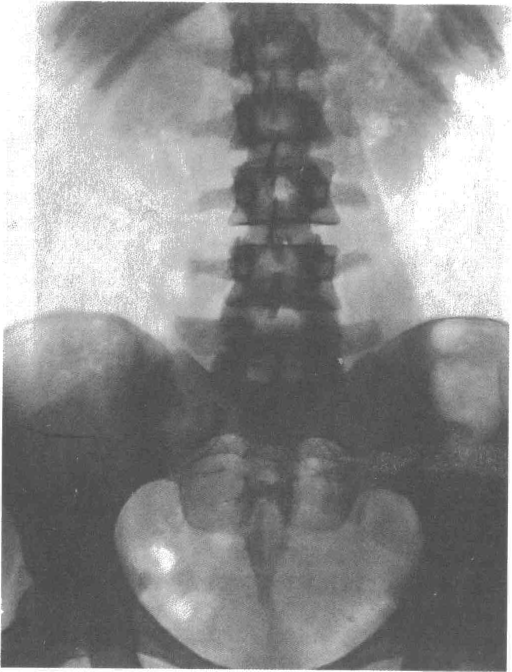
Рис. 7. Обзорная рентгенография брюшной полости.
Экскреторная урография – рентгенологический метод исследования мочевыделительной системы основанный на физиологической способности почек захватывать из крови йодированные органические соединения, концентрировать их и выделять с мочой. Таким образом, возможна визуализация всех отделов мочевыделительной системы, начиная от ЧЛС, и заканчивая мочевым пузырем. Для проведения исследования пациенту внутривенно вводят неионное йодсодержащее контрастное вещество – (Омнипак, Ультравист, Урографин, Гепак) Первый рентгеновский снимок выполняют через 5-7 мин после введения контрастного препарата. К этому времени в норме контраст выполняет ЧЛС почек и мочеточники, благодаря чему эти структуры становятся видимыми. Следующий рентгеновский снимок выполняют через 10-14 мин., по которому оценивается уродинамика. Рентгенограммы в горизонтальном положении дополняются снимками в вертикальном положении. По ним определяется подвижность почек. Данное исследование носит название ортостатической пробы, при которой определяется положение почек с обеих сторон, а затем сравнивается с их расположением на снимках, выполненных в горизонтальном положении. В норме подвижность почек не должна превышать высоту 1 позвонка. Помимо определения подвижности, урограммы в вертикальном положении дают информацию о тонусе МВП. В ряде случаев, при задержке выведения контрастного препарата, делают отсроченные урограммы на 30 мин.
В связи с наличием таких методов лучевого исследования как УЗИ, КТ и МРТ, позволяющих оценить паренхиму почки, в настоящее время при выполнении экскреторной урографии не проводят исследование в нефрофазу, т. е. в течение первой минуты после введения контрастного препарата.
Для рентгенологического исследования МВС используют рентгеновскую пленку 30х40, при этом на снимке обязательно должна быть захвачена область от Th12 до лонного сочленения.
Почки на урограммах выглядят так же, как на обзорном снимке, но тень их несколько интенсивнее. Величина и особенно форма чашечек и лоханок весьма разнообразны. Обычно выделяются три большие чашечки: верхняя, средняя и нижняя. От вершины каждой из них отходят малые чашечки. В каждую малую чашечку вдаются один или несколько почечных сосочков, поэтому ее наружный контур вогнутый. Большие чашечки сливаются в лоханку. Как указывалось выше, вели- чина и форма лоханки в норме разные: от ампулярной лоханки со слаборазвитыми чашечками до узкой лоханки с удлиненными чашечкам (ветвистый тип лоханки). Однако в любом случае очертания нормальной лоханки ровные и резкие. Ее контуры плавно переходят в очертания мочеточника, который образует тупой угол с осью лоханки, равный 120º. Мочеточник обусловливает тень в виде узкой полосы. В норме, в связи с сокращениями и расслаблениямицистоидов, эта полоса местами прерывается. Брюшная часть мочеточника проецируется почти параллельно позвоночнику, тазовая часть накладывается на тень подвздошно-крестцового сочленения, затем описывает выпуклую кнаружи дугу и переходит в короткий Интрамуральный отдел. Мочевой пузырь дает тень в форме поперечно расположенного овала, нижний контур которого лежит на уровне верхнего края лонных костей. При урографии тень пузыря достигает средней интенсивности, контуры ее ровные.
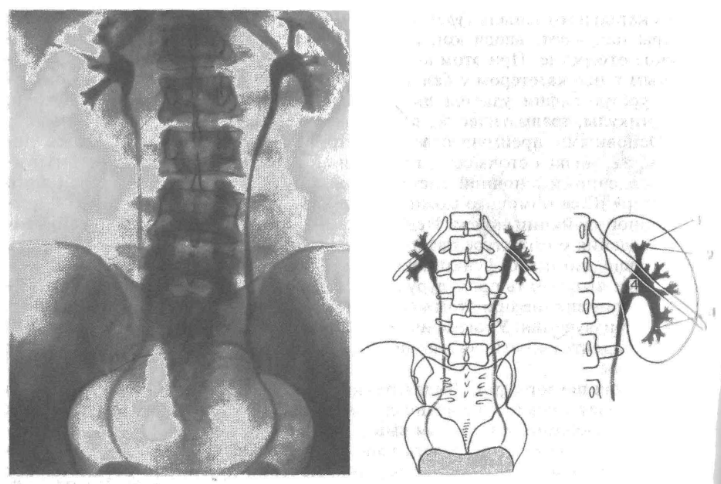

Рис. 8. Экскреторная урография.
Показания:
МКБ (для определения уровня нарушения уродинамики и оценки состояния ЧЛС почки)
нефроптоз (для определения степени опущения почки и оценки положения мочеточника)
травма почки (для решения вопроса о нарушении целостности ЧЛС, которое будет проявляться выходом контрастного препарата за пределы ЧЛС)
туберкулез почек и МВС (для выявления деформации чашечек, лоханки, визуализации каверн, гидронефротической трансформации почки)
пиелонефрит
подозрение на опухоль почки (в настоящее время данная методика утратила свое значение, уступив место более информативным визуализирующим методикам, таким как УЗИ, КТ, МРТ)
аномалии развития почек (для выявления вида аномалии и ориентировочного определения степени функциональных нарушений, либо их отсутствия)
стриктуры верхних и нижних мочевых путей (определение уровня нарушения уродинамики и оценка степени расширения вышележащих отделов МВС)
Ретроградная пиелография – рентгенологический метод визуализации МВП путем их прямого контрастирования. Эта методика используется в тех случаях, когда выделительная функция почек снижена, в результате чего контрастный препарат не фильтруется и не удается контрастировать МВС путем внутривенного введения препарата – так называемая «немая почка». При этом производится катетеризация мочеточника и ЧЛС контрастируется за счет ретроградного введения препарата. Как правило, катетеризируется мочеточник той почки, которая не визуализировалась при внутривенной урографии. На полученных рентгенограммах хорошо видны все детали строения МВП. Ограничениями данной методики является необходимость катетеризации мочевых путей и, соответственно, опасность их инфицирования.
Так же прямое контрастирование мочевых путей возможно и антеградным способом – через иглу или нефростомическую трубку (антеградная пиелография).
Показания:
определение уровня нарушения пассажа мочи
введение лекарственных препаратов непосредственно в ЧЛС
Цистография- специальное исследование мочевого пузыря, путем введения в него контрастного препарата. В зависимости от пути введения выделяют:
ретроградную цистографию – прямое введение контрастного вещества через уретральный катетер или цистостомическую дренажную трубку
нисходящую цистографию – заполнение мочевого пузыря контрастным средством при его внутривенном введении
Отдельным методом контрастного исследования мочевого пузыря является микционная цистография, когда снимки мочевого пузыря выполняются во время мочеиспускания при этом способ контрастирования может быть как нисходящим, так и ретроградным. Основным показанием для проведения данного вида рентгенологического исследования является диагностика пузырно-мочеточниковых рефлюксов (активного, пассивного).
Показания к цистографии:
травма мочевого пузыря
оценка целостности мочевого пузыря в послеоперационном периоде
девертикулы
пузырно-мочеточниковый рефлюкс
опухоли мочевого пузыря
Компьютерная томография.
КТ значительно расширила рамки морфологического исследования почек и МВС. Исследование почек проводят без предварительной подготовки пациентам любого возраста. На томограммах почка имеет форму неправильного овала с ровными и резкими очертаниями. В переднемедиальном отделе этого овала на уровне L1-L2 вырисовывается почечный синус. На этом уровне видны почечные артерии и вены. Для улучшения визуализации почечной паренхимы и дифференциальной диагностики объемных новообразований проводят КТ исследование с контрастным усилением.
КТ является наиболее информативным методом диагностика и дифференциальная диагностика объемных образований почек, травматических повреждениях почек, МКБ, а также при выявлении околопочечных, периуретеральных и тазовых процессов. Трехмерная реконструкция на спиральном томографе демонстративна в визуализации почечных сосудов.
Показания:
новообразования почек и забрюшинного пространства, опухоли мочевого пузыря
нефункционирующая почка неясной этиологии
клиника МКБ, не подтвержденная УЗИ
подозрение на околопочечный или периуретеральный воспалительный процесс.
травма почки
гиперплазия надпочечников
аномалии развития почек и МВП
Рис. 9. КТ брюшной полости
Магнитно-резонансная томография.
Данный метод в отличие от КТ позволяет получать послойное изображение почек в различных проекциях -сагиттальной, фронтальной, аксиальной. Почки визуализируются практически также как на КТ, но лучше видна граница между корковым и мозговым слоями. Чашечки и лоханки содержат мочу и видны как гипоинтенсивные образования в Т1-режиме и гиперинтенсивные в Т2. При парамагнитном контрастировании значительно увеличивается интенсивность изображения паренхимы, что облегчает выявление опухолевых узлов. При МРТ достаточно четко виден мочевой пузырь, в том числе такие его отделы как дно и верхняя стенка, плохо различимые на КТ.
Показания:
Роль МРТ в диагностике патологии мочевых путей еще до конца не изучена. На данный момент МРТ является уточняющим методом. При патологии почек и МВС это исследование выполняется в том случае, когда данные УЗИ и КТ неубедительны, а также в случаях непереносимости контрастных препаратов. Чаще всего МРТ проводят для диагностики объемных образований, аномалий развития почек и МВС, при гидронефрозе, в частности для оценки его тяжести, при патологии паранефральной клетчатки и для диагностики сосудистой патологии( МР-ангиография).

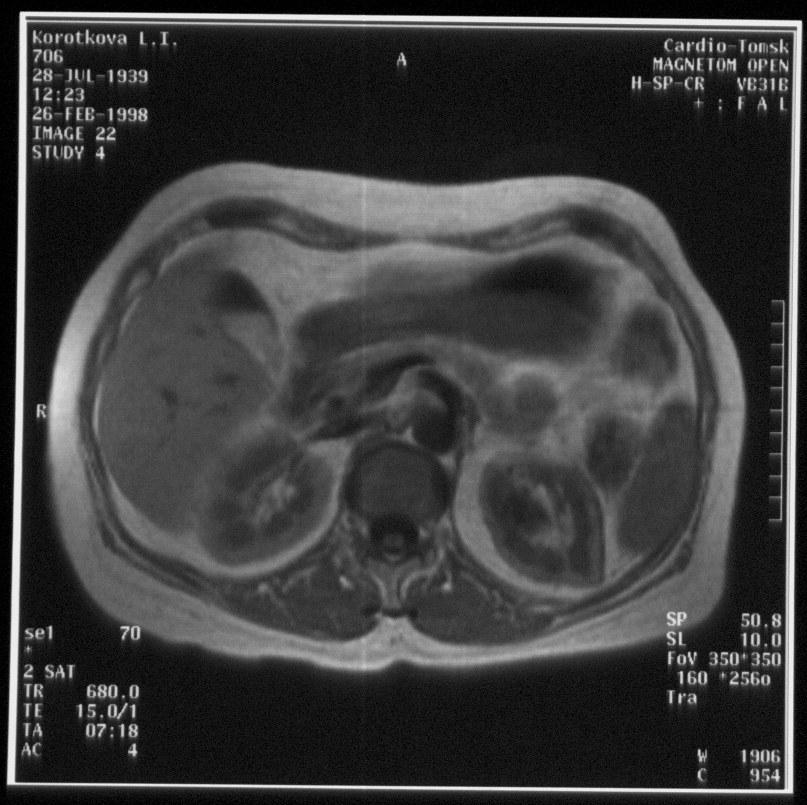
а. б.
Рис.10. МРТ брюшной полости во фронтальной (а.) и аксиальной (б.) плоскостях.
УЗИ почек
В настоящее время УЗИ занимает центральное место в исследованиях почек и МВП. Метод обладает значительной диагностической ценностью, неинвазивен и не требует специальной подготовки пациента. Обычное УЗ-исследвание дает информацию о морфологии ( положение, форма, размеры, структура органа).
Нормальная почка на сонограмме отображается как образование бобовидной формы с неоднородной эхогенностью: почечная капсула визуализируется в виде яркой, ровной эхогенной линии вокруг почки шириной 1-2 мм. Далее идет слой почечной паренхимы, представленной корковым и медуллярным слоями. средней эхогенности, субстратом которого является почечная кора. В корковый слой вдается медуллярное вещество, представленное гипоэхогенными пирамидами, диаметр каждой из которых равен 5-9 мм. В сумме толщина коркового и мозгового слоев составляет около 15 мм. Почечный синус, занимающий центральное положение и включающий в себя жировую клетчатку, собирательную систему и сосуды ворот почки, выглядит как гиперэхогенное образование, занимающее треть почки. Вокруг почки видна гипоэхогенная зона, соответствующая жировой клетчатке. Размеры почек варьируют от 9-12 см в длину, до 4-6 см в ширину. Измерения, проводимые при УЗИ, имеют в основном меньшие значения, чем те же параметры, получаемые при рентгенографии. Это связано с тем, что изображение получаемое на рентгенограмме имеет размеры чуть большие, чем истинный в силу физических особенностей получения изображения. Таким образом, измерения по результатам УЗ-сканирования более достоверны. В норме обе почки должны иметь примерно одинаковые размеры ( у взрослых разница длин более 2 см является патологической). Мочеточники из-за своего глубокого расположения за кишечником визуализируются с трудом или на сонограммах не видны. При наличии дилатации или утолщения стенок они визуализируются лучше. Нижнюю треть мочеточника можно увидеть через наполненный мочевой пузырь.
Показания для сонографии почек:
1. боль в почках или по ходу мочеточников
2. подозрение на опухоль почки
3. нефункционирующая, по данным урографии почка
4. гематурия
5. травма
6. нарушения уродинамики
7. лихорадка неясного генеза
 8. подозрение на поликистоз
8. подозрение на поликистоз
Рис. 11. Сонограмма почки внорме
Мочевой пузырь наполненный жидкостью выглядит как овальное образование с дугообразными четкими контурами, лишенное каких-либо эхогенных структур. Толщина стенки пузыря варьирует в зависимости от степени наполнения, однако должна быть одинаковой во всех отделах. Опорожненный мочевой пузырь при УЗИ не визуализируется.
Показания к УЗИ мочевого пузыря:
дизурия
цистит
образование в малом тазу
задержка мочи
боли в малом тазу
пузырно-мочеточниковый рефлюкс
Радионуклидное исследование почек.
Радионуклидные методы исследования прочно вошли в практику урологических и нефрологических клиник. Они позволяют обнаружить нарушения функции почек в начальных стадиях, что трудно осуществить с помощью других методов. Важными преимуществами является физиологичность метода, его относительная простота и возможность повторного проведения исследования в ходе лечения больного, а также безопасность для пациентов с непереносимостью рентгенконтратных веществ. С помощью радионуклидных методов возможно изучить анатомо- топографические особенности почек, оценить клубочковую фильтрацию канальцевую секрецию, уродинамику, состояние паренхимы и кровоснабжение почек.
Радионуклидные методы исследования почек делятся на:
Визуализирующие:
динамическая сцинтиграфия почек
статическая сцинтиграфия почек
радионуклидная ангиография почек
Невизуализирующие:
ренография
Радионуклидная ренография проводится на функциональных радиометрических установках. В качестве РФП используют 123I – гиппуран или «Технемаг, 99mТс». После внутревенного введения препарата запись продолжается в течение 16-20 мин.В результате исследования получают кривые «активность – время» с области почек и сердца. Ренограммы отражают функциональную способность каждой почки, а дополнительная кривая – клиренс крови, т. е. суммарную функцию почек. На ренографической кривой условно выделяют 3 сегмента:
сосудистый -быстрый подъем кривой в первые секунды после инъекции РФП, отражающий кроснабжение почек
секреторный – более пологое возрастание амплитуды ренограммы ( до max ), обусловленное накоплением РФП паренхимой почек, что позволяет оценить ее секреторную функцию.
экскреторный – снижение высоты кривой за счет выделения индикатора МВС почек, что позволяет оценить выделительную функцию почек.
При визуальной оценке, в норме обе ренографические кривые симметричны, имеют характерную форму с наличием всех трех сегментов. Небольшие колебания кривых во вторую и третью фазу являются физиологичными.
Показания:
Динамическая сцинтиграфия почек.
В настоящее время этот метод является наиболее распространенным радионуклидным исследованием почек и МВС. Целью исследования является изучение раздельной и суммарной функциональной активности почек, уродинамики верхних мочевых путей и анатомо-топографических особенностей почек.
Наиболее часто в качестве РФП используют «Пенгтатех» ( 99mТс-ДТПА) и «Технемаг» (99mТс-МАГЗ).
Результатом динамической реносцинтиграфии является получение серии сцинтиграмм с изображениями почек в различные промежутки времени. По нативным сцинтиграммам выбирают зоны интереса, по которым затем строятся кривые «активность- время».
Результаты динамической реносцинтиграфии оценивают с учетом данных визуального анализа (оценка топографии, размеров, формы почек, наличие задержки индикатора в ЧЛС и мочеточниках), а также по кривым «активность-время».
Показания:

Статическая сцинтиграфия почек.
Рис. 12. Гистограмма почки.
Статическая сцинтиграфия почек.
Это исследование используется для оценки анатомо-топографических особенностей и функционального состояния почек. В основе метода лежит регистрация радиоактивности нефротропного РФП, который избирательно накапливается в функционирующей паренхиме почек. Для проведения данного исследования применяют 99mТс-ДМСА и 99mТс-глюкогептонат. Анализ полученного изображения проводят оценивая положение, форму, размеры и контуры почек, а также интенсивность и равномерность накопления РФП в паренхиме.
Показания:
Источник

 () : , , , , .
() : , , , , .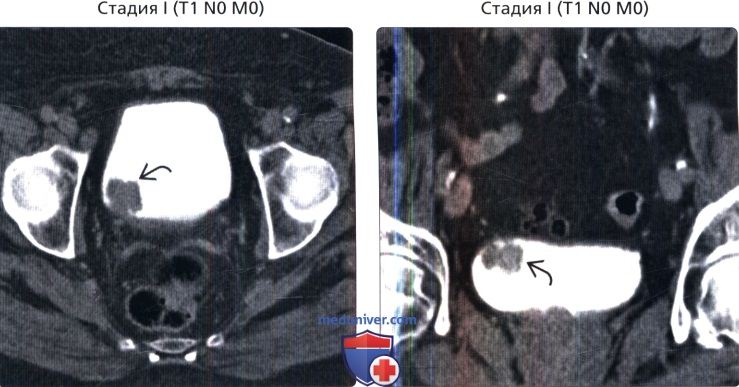 () , : , . .
() , : , . .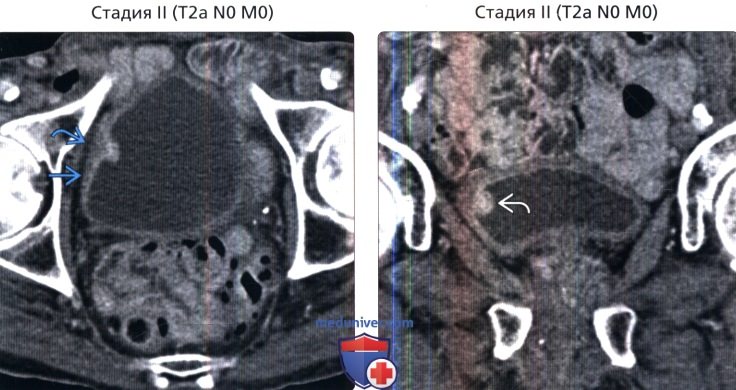 () , : , . .
() , : , . . () , : 38 , , . .
() , : 38 , , . .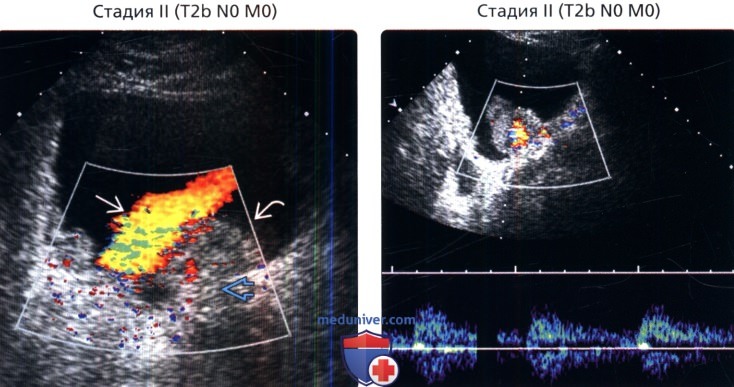 () : , . , .
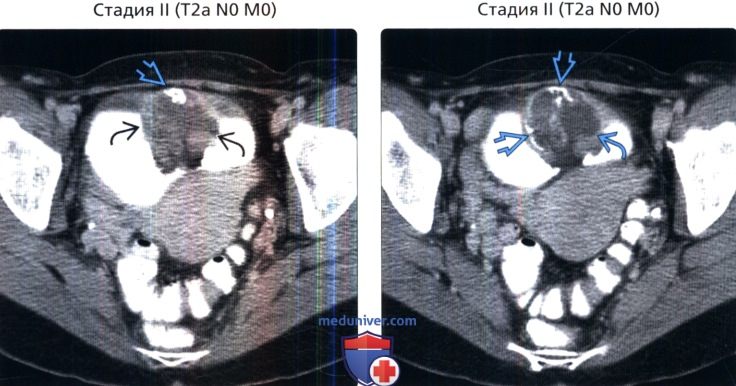
() : , . , .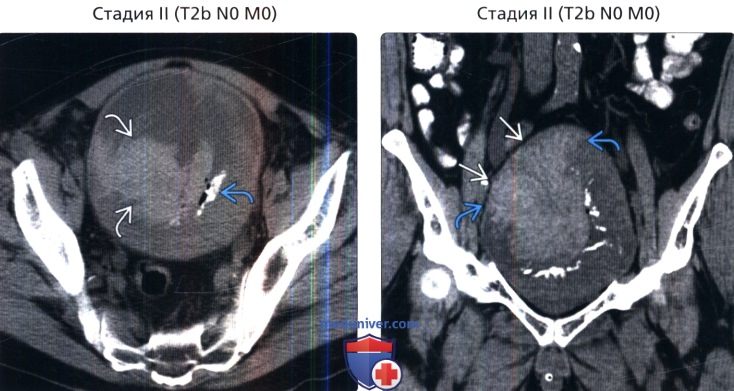 () , : , . . ,
() , : , . . ,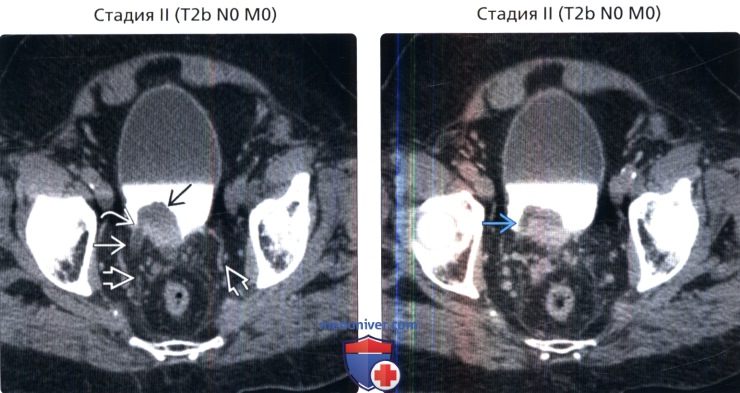 () , : , , , . . . .
() , : , , , . . . .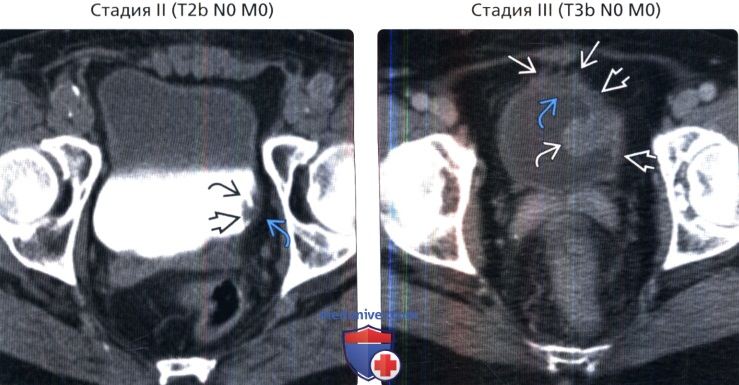 () , : , . . ..
() , : , . . .. () MPT, 1-, : , , . – . .
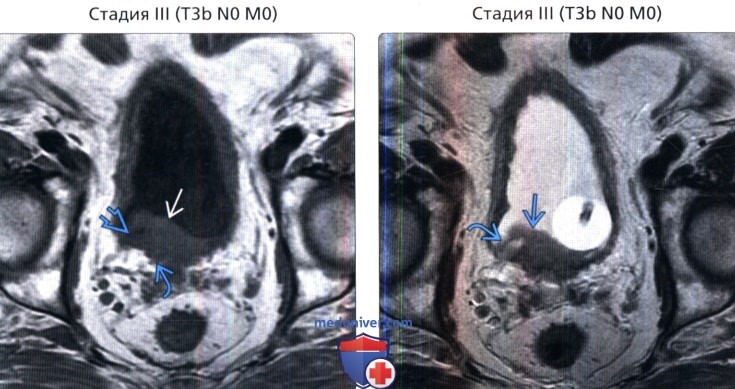
() MPT, 1-, : , , . – . .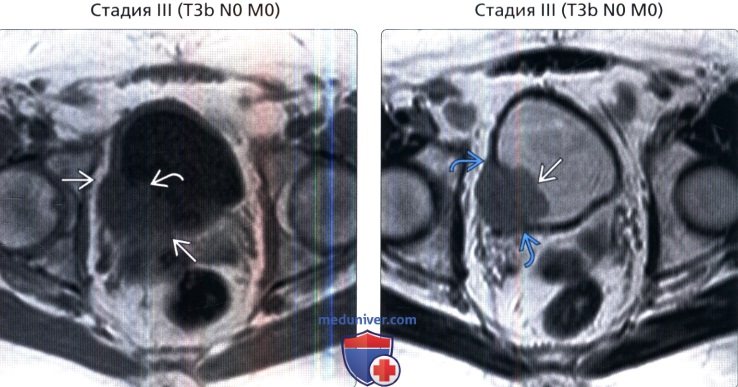 () , 1-, : , – . 1 – .
() , 1-, : , – . 1 – .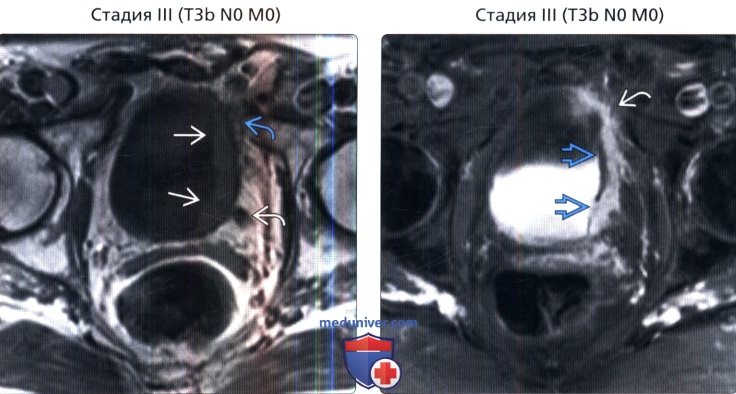 () MPT, 1-, : . . , .
() MPT, 1-, : . . , .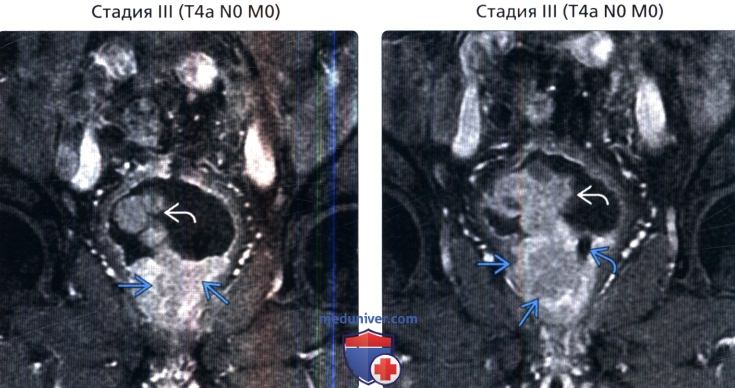 () , 1-, , : , .
() , 1-, , : , .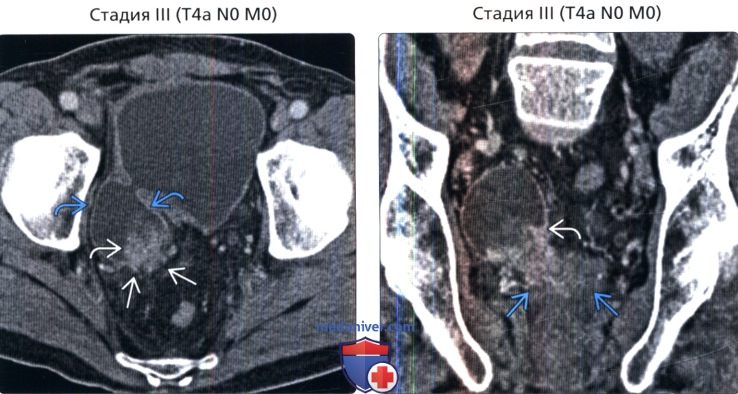 () , : . .
() , : . .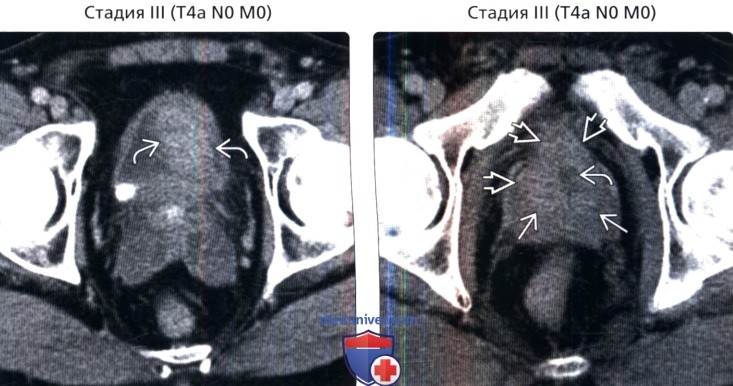 () , : .
() , : . () , 2-, : , . 2.
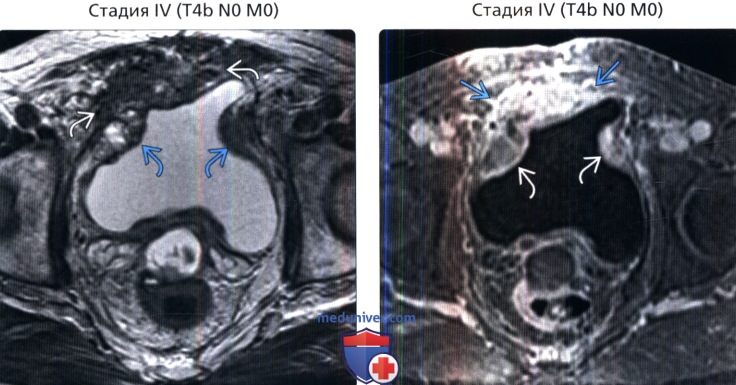
() , 2-, : , . 2.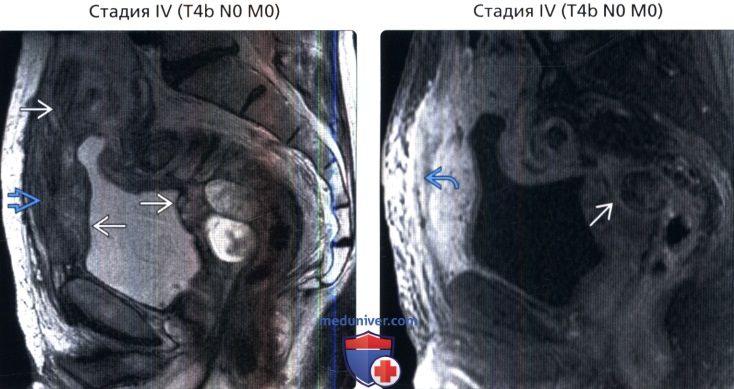 () , 2-, : , .
() , 2-, : , .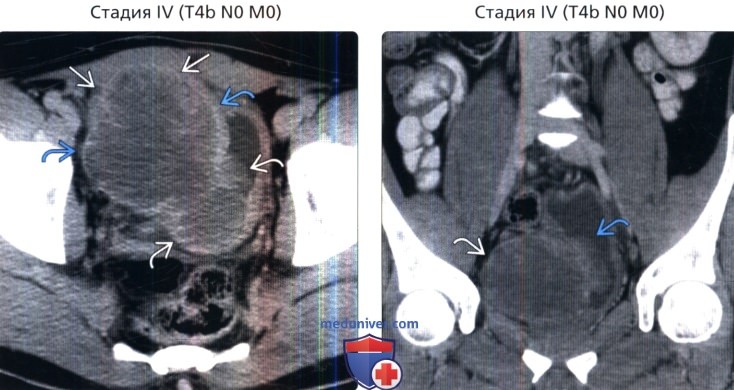 () , : , . , .
() , : , . , .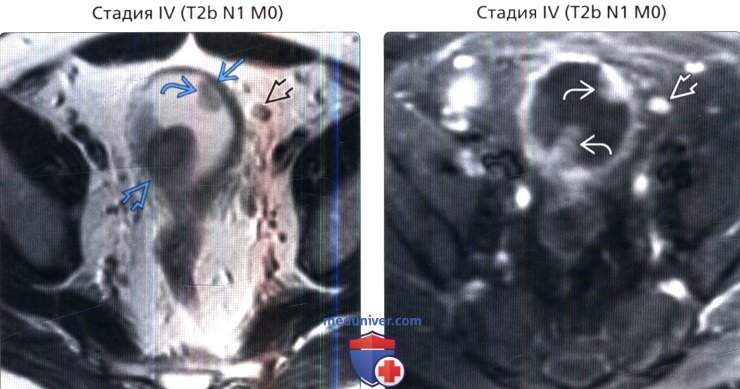 () , 2-, : . ( ). . .
() , 2-, : . ( ). . .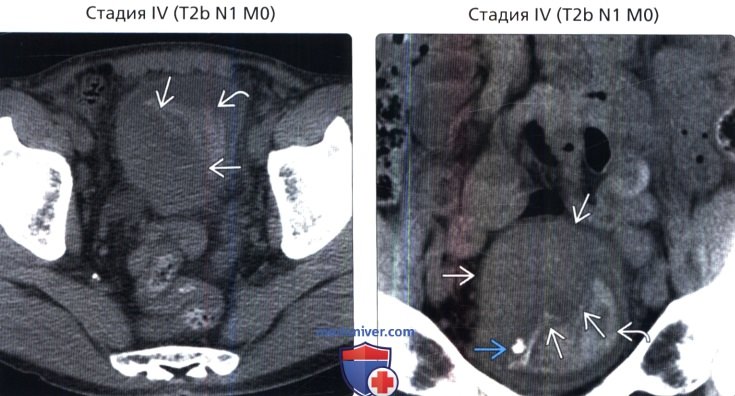 () , : , , . , .
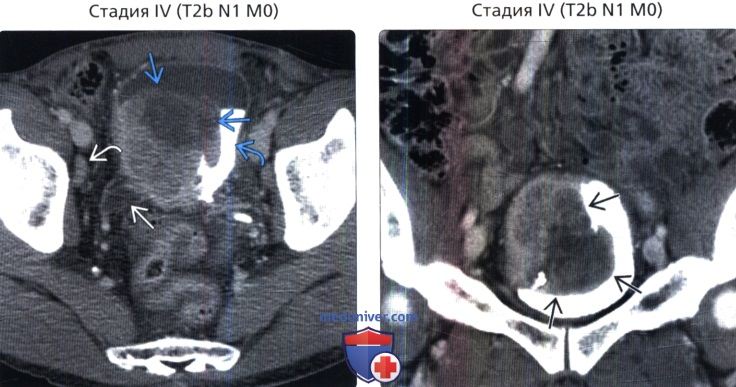
() , : , , . , .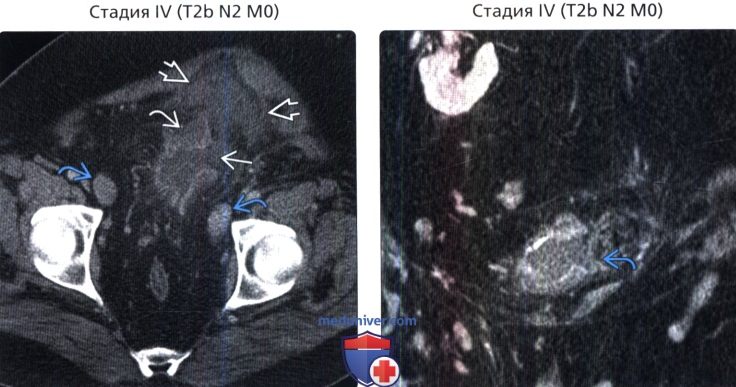 () , : 2b . . . .
() , : 2b . . . .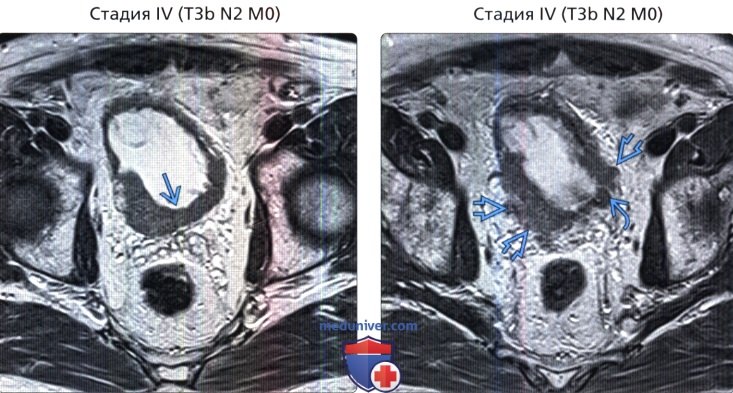 () , 2-, : 72 , , , .
() , 2-, : 72 , , , .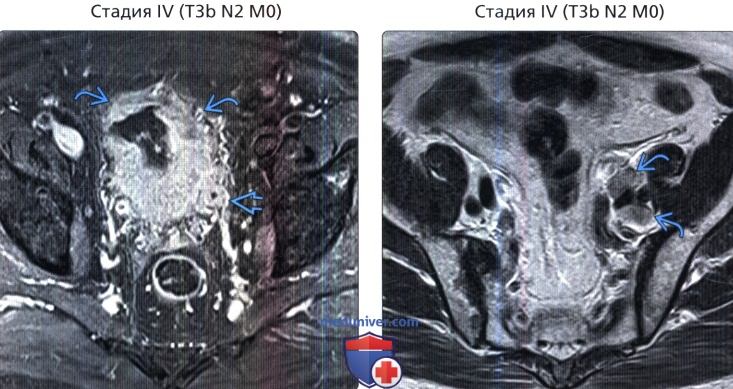 () , 1-, , : . , , .
() , 1-, , : . , , .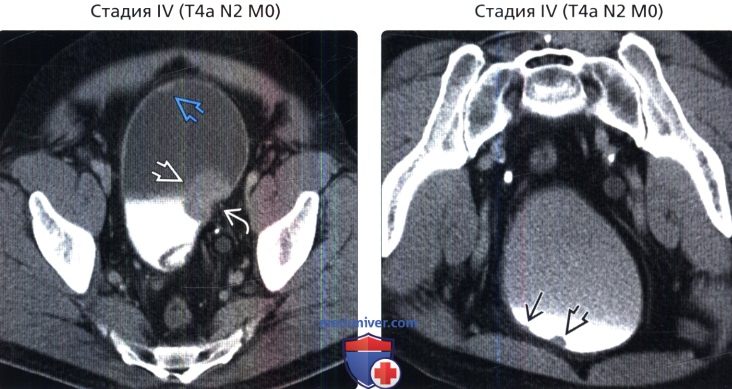 () , : 54 , . .
() , : 54 , . .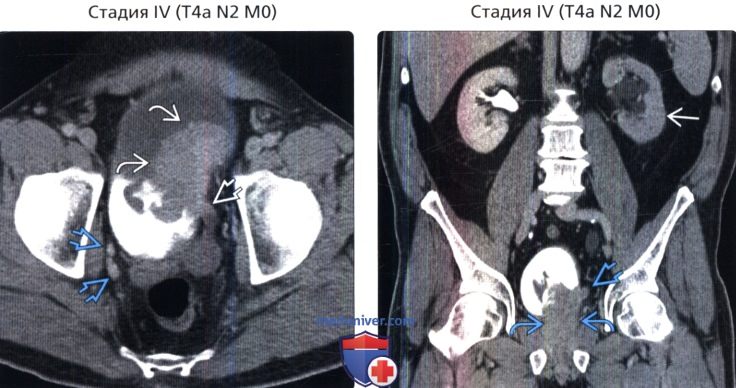 () , : , . . N2.
() , : , . . N2.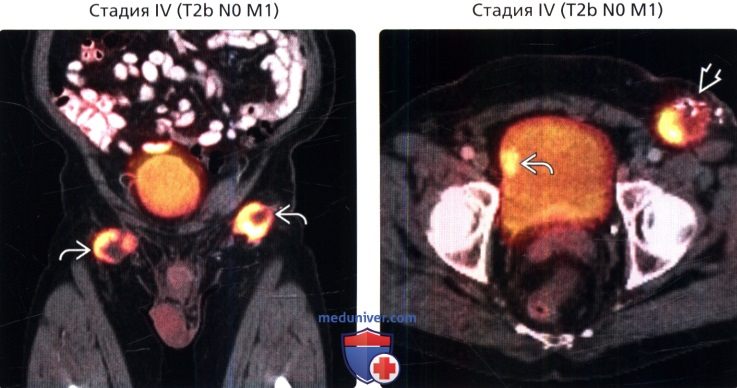 () /, , : . – . , .
() /, , : . – . , .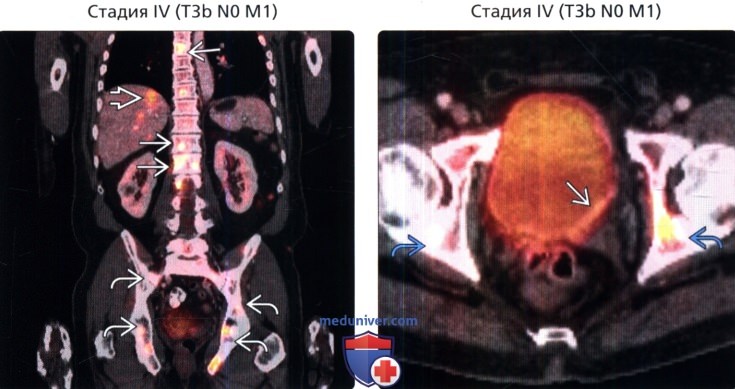 () /, : , , , .
() /, : , , , .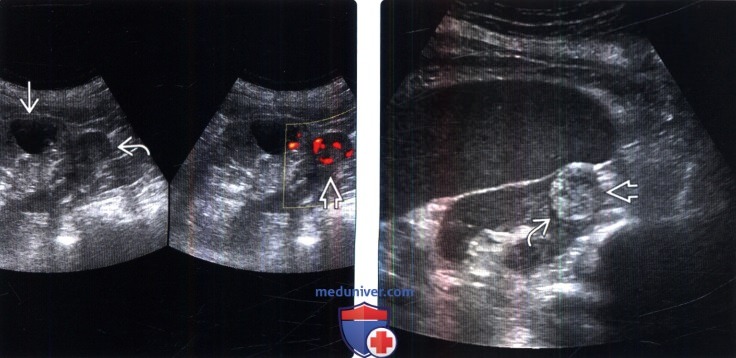 () : . . .
() : . . .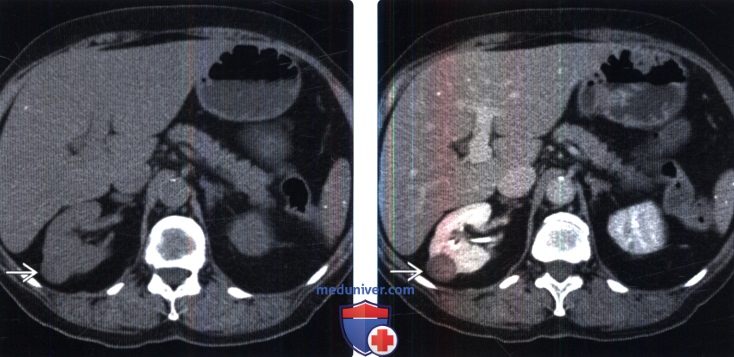 () : . .
() : . .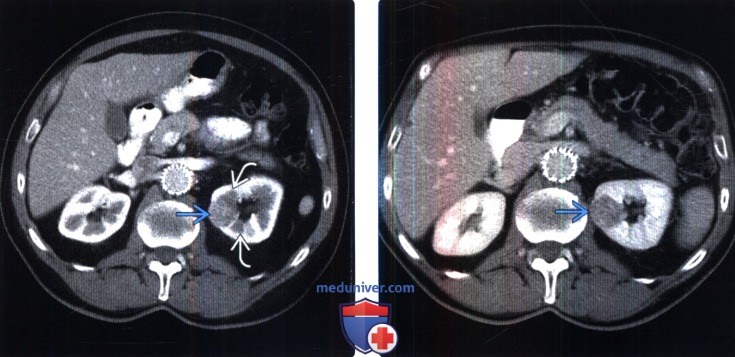 () , – : . .
() , – : . .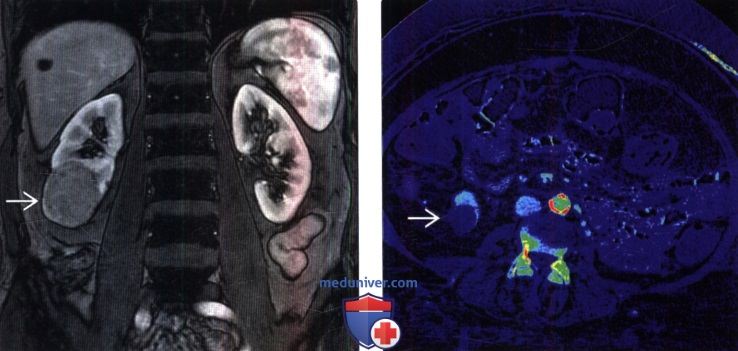 () , 1 -: . ; .
() , 1 -: . ; .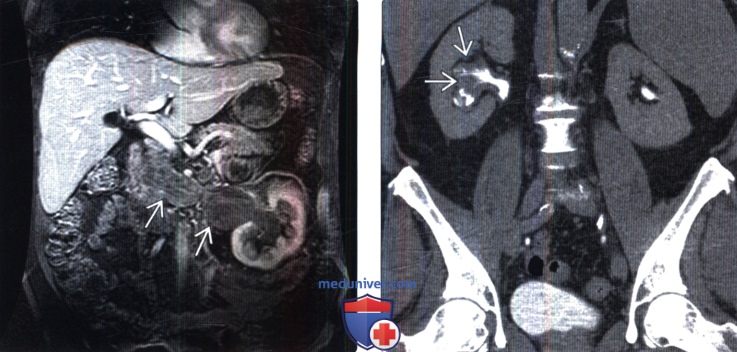 () ,,1 : ( ). .
() ,,1 : ( ). .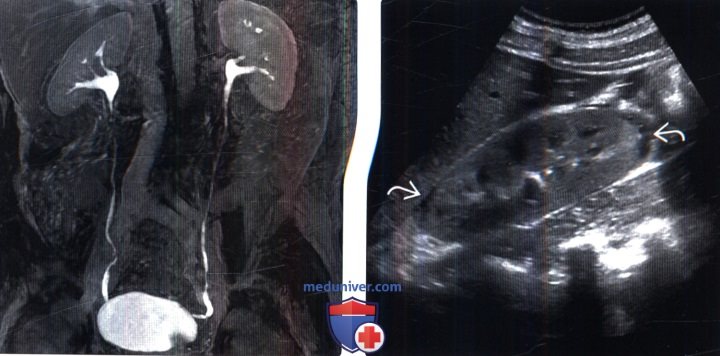 () , 1-: . , 2- , , , , .
() , 1-: . , 2- , , , , .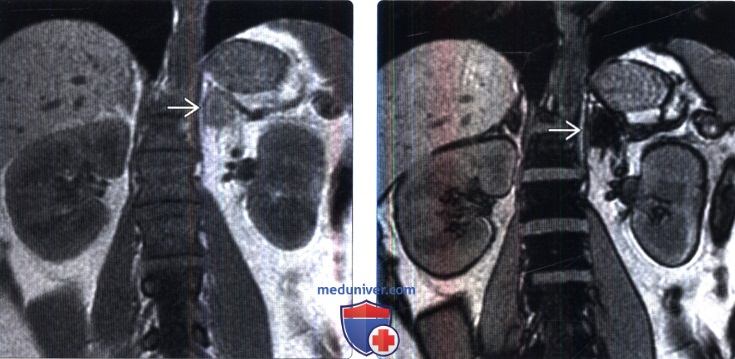 () 1-: 37 .
() 1-: 37 .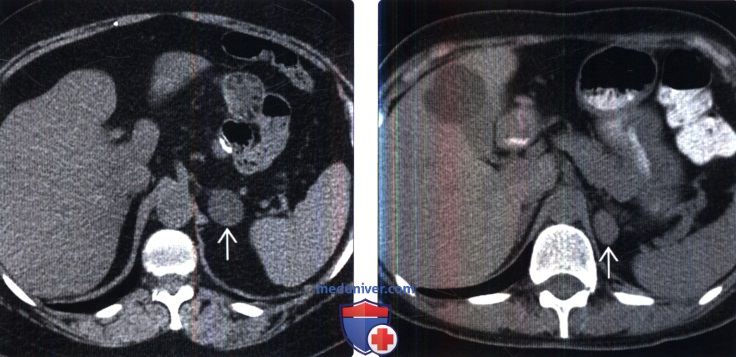 () : – 2 HU. , .
() : – 2 HU. , .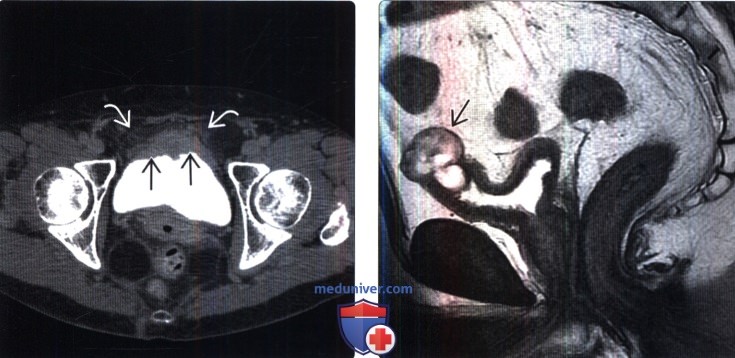 () , : , 3 (. . ). , ( ).
() , : , 3 (. . ). , ( ).