Лимфаденэктомия при раке мочевого пузыря

Лимфаденэктомия – это операция, во время которой удаляются лимфатические узлы. Данный вид хирургического вмешательства не является самостоятельной операцией и проводится в рамках хирургического противоопухолевого лечения. Собственно лимфаденэктомия является одним из главных критериев, который отличает обычную хирургическую операцию от онкологической.
Показания к лимфаденэктомии
Особенностью злокачественной опухоли является способность к метастазированию – распространению за пределы очага первичной локализации. Большинство злокачественных опухолей эпителиального происхождения распространяются с током лимфы, перемещаясь по лимфатическим сосудам. Сначала поражаются близлежащие узлы, их называют лимфоузлами первого порядка. Затем процесс распространяется дальше, захватывая более отдаленные коллекторы.
Удаление лимфатических узлов позволяет сдержать или даже предотвратить метастатическое распространение рака, поэтому такие вмешательства проводятся в рамках радикальных хирургических операций. Это очень кропотливая и скурпулезная работа, которая может занять больше времени, чем непосредственное удаление первичного опухолевого очага.
Все удаленные лимфоузлы направляются в лабораторию, где подвергаются морфологическому исследованию на предмет наличия метастазов. Эти данные необходимы для окончательного определения стадии заболевания, поскольку от этого может зависеть план дальнейшего лечения.
Противопоказания к лимфаденэктомии
Лимфаденэктомия – это обширная травматичная операция, которая может привести к тяжелым осложнениям. Поэтому ведутся исследования, которые позволят более избирательно подходить к отбору пациентов, которым она показана в обязательном порядке.
Одной из таких разработок является биопсия сторожевого лимфатического узла. Сторожевой узел – это лимфатический узел, который первым оказывается на пути распространения опухоли. Его определяют с помощью процедуры картирования, например, вводя пораженные ткани красящее вещество или меченные изотопы. Выявленный сторожевой узел удаляют и отправляют на морфологическое исследование. Если данных о его злокачественном поражении не обнаружено,
то вероятность наличия метастазов минимальна, и лимфодисекция не показана. В противном случае проводят операцию в полном объеме.
Виды операции
Лимфаденэктомии классифицируются в зависимости от локализации первичного опухолевого очага:
- При раке молочной железы проводится подмышечная лимфодиссекция.
- При раке половых органов удаляют тазовые лимфоузлы.
- При раке наружных половых органов удаляют паховые.
- Медиастинальные ЛУ удаляются при раке легких или раке пищевода.
- Парааортальные лимфоузлы удаляются при раке кишечника и половых органов.
Подготовка к операции
Лимфаденэктомии редко проводятся как самостоятельное хирургическое вмешательство, традиционно она является этапом радикального хирургического удаления опухоли. В рамках подготовки к операции пациент проходит обследование, направленное на определение стадии заболевания. Как правило, для этого используются лучевые методы визуализации – УЗИ, КТ, МРТ, ПЭТ КТ. Также может применяться биопсия сторожевого лимфоузла. Кроме того, необходимо стандартное обследование, как перед любой операцией – анализы, ЭКГ, консультации узких специалистов.
Методика проведения лимфаденэктомии
Лимфаденэктомии могут выполняться открытым и эндоскопическим доступом. При открытом способе рассекаются ткани, удаляются лимфоузлы с окружающей их жировой клетчаткой, и полученный материал отправляется для морфологического исследования. Рану послойно ушивают. При эндоскопической технике все манипуляции производятся через небольшие проколы, в которые вставляются видеокамера и манипуляционные инструменты.
При удалении лимфоузлов используются следующие принципы:
- Принцип зональности – лимфатические узлы удаляются в пределах одной анатомической зоны.
- Принцип футлярности – узлы удаляются в пределах анатомических футляров. Это предотвращает метастазирование.
- Принцип моноблочности – лимфоузлы удаляются совместно с окружающими тканями. Это предотвращает интраоперационное метастазирование.
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы – лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
После лимфаденэктомии
Главным осложнением после удаления лимфатических узлов является лимфедема – лимфатический отек. Он может образоваться на конечностях или туловище с той стороны, где выполнялось удаление лимфатических узлов.
При этом в пораженном сегменте возникает чувство тяжести, ломота, нарушение подвижности, изменение кожи (отечность, появление вдавлений и ямок). В тяжелых случаях возможно образование слоновости конечности.
К сожалению, не существует правил, которые могли бы полностью предотвратить развитие лимфедемы, но есть рекомендации, которые уменьшают такую вероятность:
- Предотвращение развития инфекций. При инфекционных процессах происходит активация иммунной системы и увеличение продуцирования лейкоцитов и лимфатической жидкости, соответственно важно не допускать развития таких событий. Нужно следить за состоянием кожи, избегать порезов, проколов, ожогов, не использовать обрезной маникюр, травматичные методы эпиляции.
- Регулярное выполнение физических упражнений.
- Поддержание здорового веса тела.
- Отказ от использования ювелирных украшений на стороне поражения, часов и других предметов, которые могут повредить кожу.
При развитии отечности, покраснения и локальном повышении температуры необходимо обратиться к врачу.
Прогноз
Удаление лимфатических узлов проводится по жизненным показаниям. Это позволяет снизить вероятность распространения злокачественной опухоли и провести радикальное хирургическое вмешательство. Для многих пациентов это единственный способ избавиться от рака.
Врачи Европейской клиники проводят лимфаденэктомию в соответствии с современными стандартами лечения с учетом особенностей конкретного клинического случая.
Источник
Поражение лимфатических узлов метастазами начинается со 2 стадии развития онкологического заболевания.

Сначала образуются единичные очаги в ближайших лимфоузлах, затем множественные очаги, которые обнаруживаются все дальше от первичной опухоли.
Хирургическое удаление пораженных лимфоузлов называется лимфодиссекцией, или лимфаденэктомией.
Зачем нужно удалять лимфоузлы?
Лимфатические каналы – это дренажная система организма. Лимфа вымывает и выводит не только шлаки, бактерии, вирусы, но также раковые клетки.
Мельчайшие лимфатические каналы сливаются в мелкие, далее в средние, в крупные. На своем пути лимфа последовательно проходит узлы, в которых она фильтруется, очищается и после этого следует дальше.
Лимфатические узлы – это не просто коллекторы. Здесь уничтожаются все виды аномальных клеток, включая раковые, которые поступают с током лимфы из опухоли.
Проблема состоит в том, что не все раковые клетки бывают уничтожены. Некоторые из них выживают и дают начало вторичной опухоли, теперь уже в самом лимфоузле.
Операции лимфаденэктомии не являются самостоятельными хирургическими вмешательствами. Они проводятся одновременно с иссечением злокачественной опухоли, чтобы удалить метастазы, минимизировать риск рецидива, достичь ремиссии, продлить жизнь человека.
Еще относительно недавно общей практикой хирургов-онкологов было максимально обширное удаление регионарных лимфоузлов, даже при отсутствии в них метастазов. Считалось, что раковые клетки могут находиться в лимфатических узлах даже при отрицательных данных обследований.
Фактически такие операции проводились в превентивных целях. Но оборотной стороной становились тяжелые осложнения, в первую очередь, отеки, лимфедемы. В частности, удаление тазовых лимфоузлов может привести к слоновости нижних конечностей.
Лимфоузлы играют важную роль в работе лимфатической системы, которая отвечает за выведение продуктов обмена веществ, токсинов и шлаков, уничтожение вирусов и бактерий, а также за выведение жидкости. Их удаление негативно влияет на работу этой системы, дренаж тканей. В результате возникает застой жидкости, развиваются отеки.
Поэтому со временем возобладало мнение о том, что лимфоузлы нужно удалять только в случае необходимости.
Именно такой позиции придерживаются хирурги-онкологи клиники «Медицина 24/7».
Что такое «сторожевые» лимфоузлы?
В клинике «Медицина 24/7» хирурги всегда стремятся достичь цели лечения посредством органосберегающих операций. Это в полной мере относится к операциям лимфаденэктомии.
Для определения необходимого и достаточного хирургического вмешательства применяется практика «сторожевых» лимфоузлов.
В опухоль вводится контрастирующее вещество, которое распространяется в ближайший от него лимфатический узел и накапливается в нем. С помощью рентгенографии такой узел обнаруживается. Он называется «сторожевым».
После этого посредством тонкоигольной биопсии из него берется образец ткани, который подвергается морфологическому исследованию под микроскопом.
Если в нем не оказывается раковых клеток, удалять его и следующие за ним лимфатические узлы нет необходимости.
Если в нем обнаруживаются раковые клетки, лимфатический узел должен быть удален. Далее, таким же образом исследуется следующий за ним лимфатический узел. В конечном итоге определяется объем необходимой лимфодиссекции.
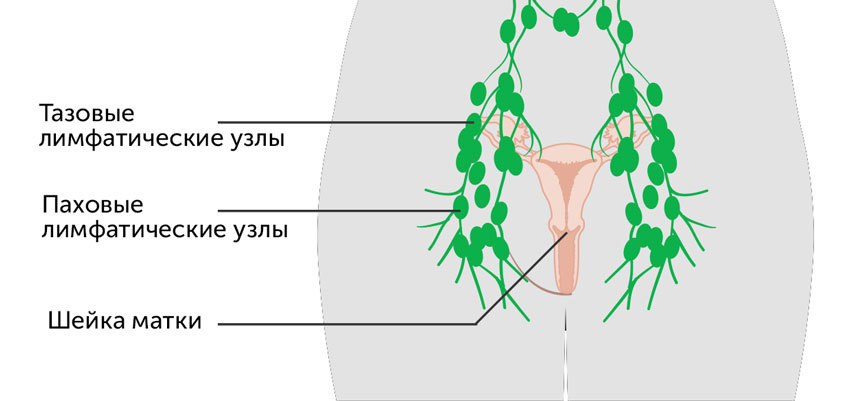
Показания к тазовой лимфаденэктомии
Метастазы в тазовых лимфоузлах образуются при онкологических заболеваниях органов половой сферы у мужчин и женщин:
- раке тела матки (карциноме эндометрия),
- раке шейки матки,
- раке яичников,
- раке простаты,
- раке мочевого пузыря,
- раке желудка,
- раке толстой кишки,
- раке печени.
В частности, тазовая лимфаденэктомия проводится при радикальной гистерэктомии (удалении шейки, тела матки и маточных придатков) – операции Вертгейма, а также в рамках других радикальных операций.
Клиника «Медицина 24/7» располагает современной, высокотехнологичной диагностической базой, что позволяет проводить полный комплекс исследований у пациентов с онкологическими заболеваниями или с подозрением на онкологию.
Мы вам перезвоним
Оставьте свой номер телефона
Как правило, все необходимые исследования проводятся в течение суток после госпитализации, включая лабораторные анализы крови (общий, биохимический, на онкомаркеры), анализ мочи, УЗИ, КТ, ПЭТ, рентгенографию, МРТ, цитологическое исследование, биопсию (гистологическое, гистоиммунохимическое исследование), визуальные исследования опухолей (гастроскопию, гистероскопию, кольпоскопию, ретророманоскопию, др., в зависимости от локализации), коагулограмму, ЭКГ и другие обследования по индивидуальным показаниям.
После проведения всего комплекса диагностических обследований устанавливается диагноз и составляется план операции. В его разработке принимают участие не только врач-онколог, но также химиотерапевт, специалист лучевой терапии, иммунотерапии, профильные специалисты – гинеколог, уролог, андролог, проктолог.
Междисциплинарный подход помогает выбрать лучшее решение проблемы с достижением оптимального результата и максимальным сохранением органов, включая лимфоузлы.
Как выполняется операция
В клинике «Медицина 24/7» тазовая лимфаденэктомия выполняется как открытым, так и эндоскопическим способом.
В первом случае доступ создается через разрез мягких тканей. Во втором случае – через небольшие проколы.
Эндоскопическое удаление опухоли и пораженных лимфоузлов требует особенно высокой квалификации хирурга, поэтому такие операции выполняются не во всех клиниках. «Медицина 24/7» располагает хирургами необходимой квалификации.
При выполнении тазовой лимфаденэктомии строго соблюдается правило абластики, чтобы минимизировать вероятность оставления раковых клеток после хирургического лечения.
Правило абластики включает принцип футлярности. Это значит, что тазовые лимфоузлы удаляются в пределах естественных «футляров».
Второй принцип – моноблочность. Это значит, что пораженный лимфоузел иссекается в пределах окружающих здоровых тканей, с обязательным отступом.
Третий принцип – зональность. Это значит, что тазовые лимфоузлы иссекаются в пределах анатомической зоны, в которой они находятся.
Как правило, операции тазовой лимфаденэктомии выполняются под общим наркозом. Длительность операции зависит от объемов хирургического вмешательства.
После удаления тазовых лимфоузлов устанавливается дренаж для отвода жидкости.
После операции
После проведения хирургической операции пациентка или пациент находится под наблюдением врачей в послеоперационном отделении, после этого перемещается в общую палату.
Длительность пребывания в стационаре клиники «Медицина 24/7» после тазовой лимфаденэктомии зависит от характера, объемов хирургического вмешательства и общего плана операции в частности применения адъювантной химио-, лучевой терапии).
Во время пребывания в стационаре назначается медикаментозная терапия – противовоспалительные, антибактериальные, обезболивающие, иные препараты по показаниям.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Источник
Оперативное лечение рака мочевого пузыря (Та, Tl, CIS)
Трансуретральная резекция мочевого пузыря
Тщательный осмотр мочевого пузыря с использованием оптики с различным углом (всегда 30°, 70°, редко 120°) позволяет не только выявить все опухоли (в том числе участки, подозрительные на CIS), но и определить план операции.
Трансуретральную резекцию мочевого пузыря выполняют с использованием оптики 30° в условиях постоянной ирригации, что предупреждает его переполнение. Это может привести к истончению его стенки и риску перфорации. Трансуретральная резекция мочевого пузыря в условиях видеомониторинга обеспечивает увеличение (и улучшение) изображения, позволяет наблюдать операцию другим лицам с целью обучения и позволяет документировать всю операцию. Сначала отдельными срезами удаляют эндовезикальную часть опухоли, затем резецируют до видимой мышечной ткани её основание. Материал отсылают на морфологическое исследование в отдельных контейнерах. Свободно флотирующие высокодифференцированные опухоли часто возможно и предпочтительно удалять (соскоблить) петлей механически без использования электрической энергии, что исключает риск перфорации. Низкодифференцированные опухоли солидного строения, а также основания любой опухоли необходимо удалять электрохирургически с последующим гемостазом. Фульгурация ухудшает возможность последующего морфологического изучения операционного препарата.
После завершения резекции осуществляют дополнительный срез петлёй или «холодную» биопсию щипцами основания опухоли для морфологического определения инвазии опухоли в мышечный слой (препарат отсылают на морфологическое исследование отдельно). Окончательную оценку качества гемостаза осуществляют в условиях минимальной ирригации или при её прекращении.
Традиционно трансуретральную резекцию мочевого пузыря выполняли с использованием в качестве ирриганта стерильной воды, так как солевые растворы обладают электропроводностью, что приводит к дисперсии электрической энергии от монополярной петли резектоскопа. В последние десятилетия чаще используют раствор глицерола, что дороже, но он обладает преимуществом по сравнению с водой. В настоящее время разработаны и находят всё более широкое применение резектоскопы с биполярной электрорезекцией. Последние позволяют выполнять операцию с применением 0,9% раствора натрия хлорида и уменьшают риск рефлекторного раздражения n. obturatorius. которое может привести к резкому сокращению приводящей мышцы бедра с возможной перфорацией мочевого пузыря. Предупредить это достаточно грозное осложнение возможно путём общей анестезии с введением миорелаксантов либо местным введением в запирательную ямку 20-30 мл лидокаина, что не всегда надёжно.
Удаление опухоли в дивертикуле мочевого пузыря
В этом случае необходимо проявлять осторожность. Дивертикул выпячивание слизистой оболочки (без подлежащего мышечного слоя), поэтому резекция почти неизбежно ведёт к перфорации мочевого пузыря. Тем не менее при высокодифференцированных опухолях возможно выполнять резекцию и коагуляцию основания опухоли. В случае перфорации длительное трансуретральное дренирование мочевого пузыря (5 дней) обеспечивает заживление. При низкодифференцированных опухолях дивертикула показана резекция мочевого пузыря или радикальная цистэктомия. Опухоли, расположенные на передней стенке или дне мочевого пузыря могут оказаться труднодоступными. Минимальное наполнение мочевого пузыря и надлобковое надавливание облегчает удаление таких опухолей. Очень редко, особенно у чрезмерно тучных больных, осуществление ТУР мочевого пузыря возможно лишь через накладываемую временно уретростому.
Удаление опухолей в устье мочеточников
Особой осторожности требует ТУР мочевого пузыря при опухолях, расположенных в устье мочеточников. Для предупреждения обструкции верхних мочевыводящих путей из-за рубцового сужения устья мочеточника следует применять только режим резания, при необходимости возможна резекция самого устья. В таких случаях предпочтительно временное дренирование почки катетером или стентом либо обеспечение в ближайшие сутки обильного диуреза. Для точного стадирования заболевания опухоль необходимо удалять с мышечным слоем для морфологической оценки степени инвазии. В противном случае необходима повторная ТУР мочевого пузыря. Минимальное кровотечение и ирритативная симптоматика типичны для раннего послеоперационного периода. Серьёзные осложнения (значительная гематурия, клиническая манифестация перфорации мочевого пузыря) возникают менее чем в 5% случаев, хотя при цистографии перфорацию выявляют у большинства больных. В большинстве случаев возникает экстраперитонеальная перфорация мочевого пузыря, но возможна и внутрибрюшная перфорация при опухолях, расположенных на дне мочевого пузыря. При экстраперитонеальной перфорации достаточно длительного (до 5 сут) трансуретрального дренирования мочевого пузыря. При внутрибрюшной перфорации часто необходима открытая операция. Тщательное внимание к техническим деталям операции (предупреждение перерастяжения мочевого пузыря, профилактика рефлекторного раздражения запирательного нерва) позволяют значительно снизить риск перфорации мочевого пузыря.
Повторная трансуретральная резекция
Иногда повторная трансуретральная резекция мочевого пузыря необходима из-за невозможности полного удаления опухоли при первой операции (значительные размеры опухоли, анатомическая недоступность, риск перфорации, вынужденное прекращение операции из-за интраоперационных осложнений и др.). Но чаще показанием для повторной трансуретральной резекции мочевого пузыря выступают другие причины (низкодифференцированные опухоли Т1, отсутствие мышечной ткани в препарате). При повторной трансуретральной резекции мочевого пузыря, которую выполняют в течение 6 нед после первой операции, остаточную опухоль в зоне вмешательства выявляют в 40% случаев.
При отсутствии мышечной ткани в операционном препарате низкодифференцированную опухоль стадии Т1 после повторного вмешательства у большинства больных классифицируют как стадию Т2. Повторная трансуретральная резекция мочевого пузыря меняет тактику лечения у трети больных. В настоящее время общепризнанно, что больные со стадией заболевания Т1 и при низкодифференцированной опухоли стадии Iа нуждаются в повторной ТУР.
Лечение рака мочевого пузыря (стадии Т2, ТЗ, Т4)
Радикальная цистэктомия
Показания к радикальной цистэктомии:
- рак мочевого пузыря в стадии Т2-Т4а, N0-Nx. М0;
- опухоли высокого онкологического риска (низкодифференцирванный переходно-клеточноыи рак стадии Т1, CIS, резистентные к адъювантной иммунотерапии опухоли);
- непереходно-клеточные гистологические типы опухоли, которые нечувствительны к химио- и лучевой терапии.
«Спасительная» цистэктомия показана при безуспешном неоперативном лечении (химиотерапия, лучевая терапия) либо безуспешной резекции мочевого пузыря.
При радикальной цистэктомии дооперационная химио- или лучевая терапия не показаны.
Противопоказания к радикальной цистэктомии
К ним относят серьёзные сопутствующие заболевания и неприемлемо высокий для больного операционный риск.
Техника радикальной цистэктомии предполагает удаление мочевого пузыря с окружающей его жировой клетчаткой и соседних органов (простата и семенные пузырьки у мужчин и матка с придатками у женщин). Мочеточники отсекают в юкставезикальном отделе и при CIS выполняют их морфологическое экспресс-исследование. При расположении опухоли в области шейки мочевого пузыря у женщин или прорастании в предстательный отдел мочеиспускательного канала у мужчин показано проведение утетрэктомии (симультанно или вторым этапом). У части мужчин возможно сохранение потенции путём сохранения парапростатических нервно-сосудистых пучков (аналогично технике РПЭ).
Тазовая лимфаденэктомия обязательная составная часть радикальной цистэктомии. Поражённые лимфатические узлы при радикальной цистэктомии выявляют у 10% больных стадии Т1 и у каждого третьего больного стадии Т3-Т4а. Лимфаденэктомия имеет большое прогностическое значение, позволяет определить необходимость адъювантной системной химиотерапии, а у части больных с минимальным поражением лимфатических узлов улучшает результаты операции.
Несмотря на отчётливую тенденцию к расширению границ лимфаденэктомии от зоны внутренних, наружных, общих подвздошных сосудов, предкрестовой области и до бифуркации аорты, в настоящее время стандартом считают удаление лимфатических узлов из области запирательной ямки.
Экспресс-биопсия подозрительных лимфатических узлов позволяет интраоперационно определить план деривации мочи (при выявлении метастазов можно избрать более простой и безопасный её тип).
Послеоперационные осложнения и смертность при радикальной цистэктомии в течении последних 2-3 десятилетий существенно снизились, но тем не менее составляют около 30 и 3,7% соответственно. Поздние осложнения обычно связаны с надпузырным отведением мочи. Риск импотенции высок и зависит от возраста больных и техники операции.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Надпузырное отведение мочи и замещение (субституция) мочевого пузыря
В результате интенсивной разработки проблемы отведения мочи после цистэктомии в клиническую практику внедрили большое количество различных операций.
Группы операций надпузырного отведения мочи и замещения (субституции) мочевого пузыря .
- «Влажные» кутанеостомы (уретеростомия кишечные кондуиты).
- «Сухие» удерживающие (континентные) кутанеостомы с созданием мочевых резервуаров низкого давления из различных отделов кишечника.
(желудок, тощая кишка, толстая кишка).
- Отведение мочи в кишечник (ректальный мочевой пузырь, уретеросигмостомия, сигморектальный резервуар Mainz-Pouch П).
- Замещение мочевого пузыря (субституция) резервуаром низкого давления созданного из различных отделов кишечника (подвздошная, восходящая ободочная. сигмовидная кишки) и анастомознруемого с мембранозным отделом мочеиспускательного канала.
Уретерокутанеостомия, которую выполняли до настоящего времени, – вынужденная операция (необходимость снижения риска). Классическую уретеросигмостомию в настоящее время практически не используют из-за высокой частоты мочевой инфекции и риска развития аденокарциномы в области мочеточниково-кишечного соустья.
В последние два десятилетия большую популярность приобрели операции по формированию кишечных мочевых резервуаров низкого давления. Принцип создания резервуаров низкого давления основан на антимезентериальном рассечении кишки с последующим формированием резервуара сферической формы. Отсутствие изотонического сокращения кишки обеспечивает низкое давление в резервуаре, а сферическая форма обеспечивает его большую ёмкость. Анастомозирование мочеточников с резервуаром можно выполнять с применением антирефлюксной техники или без таковой. Удержание мочи (континенция) происходит за счёт подслизистого расположения эфферентного сегмента кишки, выводимого на кожу (принцип Митрофанова), его инвагинации или использования естественного клапана (баугиниевой заслонки). Периодическую катетеризацию резервуара больной осуществляет самостоятельно.
Несмотря на то что большинство методов деривации мочи обеспечивают хорошее качество жизни, в последние годы всё большее применение находит замещение (субституция) мочевого пузыря.
Радикальная цистэктомия с отведением мочи сложное вмешательство, поэтому операцию необходимо выполнять только в специализированных центрах, в которых регулярно осуществляют такие операции. Окончательное решение о радикальной цистэктомии и выбор метода деривации осуществляют только на основании информированного согласия больного.
Источник
