Лежачий больной проблемы с мочеиспусканием

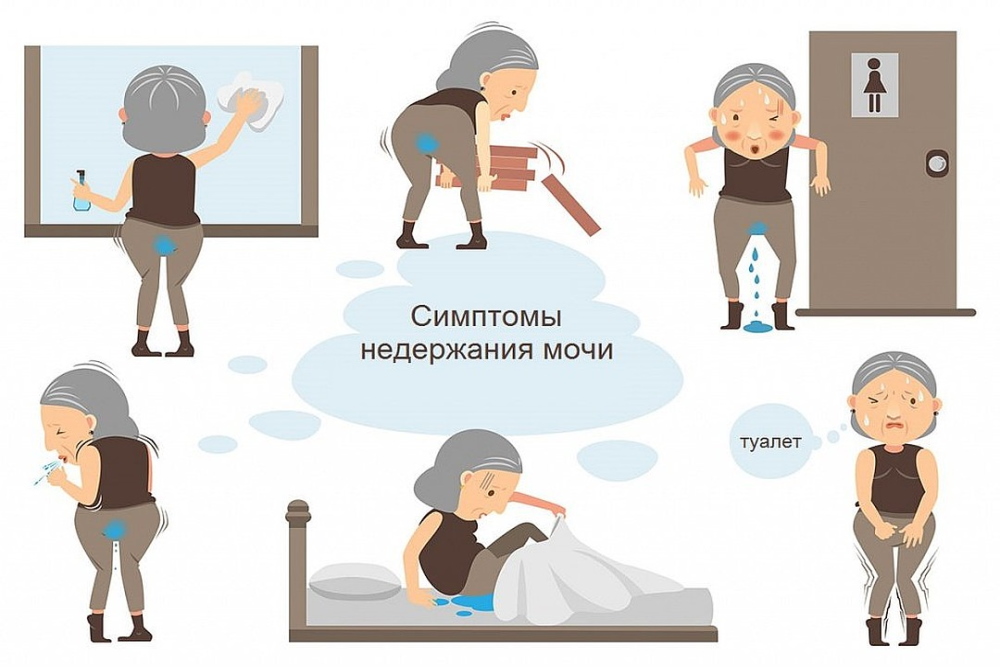
Многие из нас встречались с недержанием мочи у старших родственников. Эта проблема не просто создает дискомфорт и неуверенность, но может существенно ограничивать повседневную активность. Прогрессирование хронических патологий может привести к потере контроля опорожнения мочевого пузыря. Тогда больному приходиться периодически или ежедневно носить подгузники.
Проведенные исследования показали, что она встречается в около 45-65% населения европейских стран старше 60 лет. При этом от энуреза страдают преимущественно женщины. Особенно остро эта проблема стоит при сопутствующих хронических заболеваниях (параличе после инсульта, болезни Паркинсона), когда требуется постоянный присмотр за лежачими больными.
Причины возникновения
К развитию энуреза у пожилых мужчин и женщин приводят чаще всего неврологические нарушения. Акт мочеиспускания – это сложный рефлекторный механизм, регуляция которого происходит в головном мозге. Если появляются затруднения прохождения нервных импульсов, то человек теряет способность самостоятельно контролировать опорожнение пузыря. Это случается при:
- ишемическом или геморрагическом инсульте;
- синдроме Паркинсона;
- рассеянном склерозе;
- повреждении спинного мозга после падения или ДТП;
- болезни Альцгеймера;
- опухолях ЦНС, а также метастазах из других локализаций.
Одним из заболеваний, которое провоцирует развитие энуреза, является сахарный диабет. Повышенное содержание сахара в крови изменяет структуру молекул белка, ослабляя периферическую нервную систему. Поэтому притупляется ощущение позывов к мочеиспусканию, и этот рефлекторный акт может начинаться независимо от его желания.
Широкое распространение недуга среди женщин обусловлено их физиологическими особенностями. При беременности наблюдается повышенная нагрузка на дно таза, а в процессе родов возникают разрывы промежности с травматизацией стенок мочевого пузыря. Из-за более короткого мочеиспускательного канала, женщины более подвержены циститу. Без своевременного лечения заболевание перетекает в хроническую форму тем самым, повышая риски недержания мочи.
Отдельная причина – перенесенные операции на органах малого таза. В процессе манипуляций хирург может случайно повредить иннервацию мочевого пузыря. У части больных симптоматика впервые сформировалась после существенных физических нагрузок (поднятия груза). Наличие воспалительных процессов бактериальной или грибковой этиологии (цистита, уретрита) также сопровождается этим симптомом.
Было установлено, что недержание мочи у пожилых пациентов может провоцироваться применением различных групп медикаментов, которые влияют на функцию нервной и мочевыделительной систем:
- мочегонные таблетки (особенно петлевые диуретики);
- седативные и снотворные препараты;
- антидепрессанты;
- антипсихотики;
- антагонисты кальциевых каналов (в составе терапии артериальной гипертензии или стенокардии).
Употребление кофе или алкогольных напитков стимулирует фильтрацию в почках и может усугубить существующие симптомы. Неблагоприятным фактором является ожирение. Лишняя масса создает дополнительное давление на мышцы брюшной полости и области таза, что провоцирует недержание мочи.

Клиническая картина
В зависимости от симптоматики, выделяют следующие формы недержания мочи:
- гиперактивный мочевой пузырь;
- стрессовое недержание мочи;
- подтекание после мочеиспускания;
- недержание при полном мочевом пузыре;
- автономный мочевой пузырь.
Наиболее встречающаяся форма – гиперактивный мочевой пузырь. Его признаки формируются в 40-50 лет, и постепенно усиливаются. Для него свойственно внезапное возникновение сильного позыва к мочеиспусканию. Он может сопровождаться режущей болью или жжением в нижней части живота или в области половых органов. Пациент практически неспособен сдерживать себя и стремительно бежит в туалет. При этом мочевой пузырь может быть незначительно заполнен или даже пуст.
Для гиперактивного синдрома также характерен рост числа ночных походов в уборную (до 4-5). Одновременно ухудшается качество сна, на протяжении дня возникает усталость и сонливость. На фоне ярко выраженных признаков болезни, у человека может снизиться самооценка и развиться депрессия.
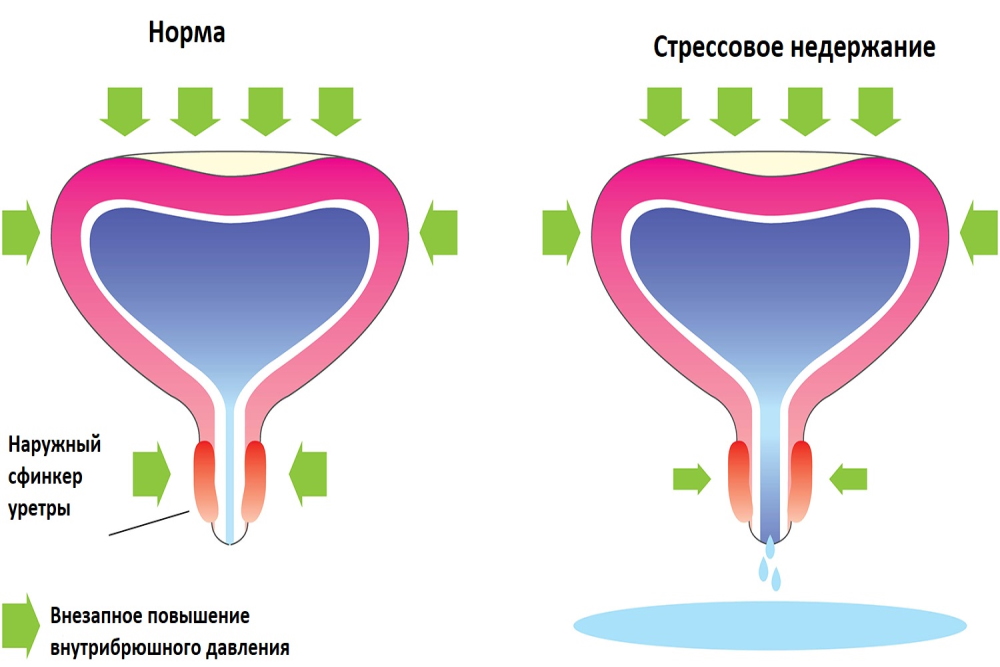
Вторая распространенная форма – стрессовое недержание. Оно беспокоит преимущественно в ходе физической активности, смеха, бега, кашля, натуживания мышц живота. Происходит вытекание небольшого количества мочи, которое человек может не ощущать.
Подтекание после мочеиспускания характеризуется тем, что в уретре накапливается небольшой объем остаточной мочи, которая попадает на белье, унитаз или пол. Человек при этом не ощущает дискомфорта или боли.
Реже появляется проблема, что при частичной наполненности мочевого пузыря они больше не могут его удерживать. Подтекание мочи происходит медленно и постоянно до момента полного испражнения преимущественно в период сна или отдыха. Поэтому пациенты с этой проблемой сознательно ограничивают в вечерние часы питье жидкости.
При автономном мочевом пузыре полностью теряется функция контроля и ощущения наполненности. Процесс мочевыделения происходит самопроизвольно, как в дневное, так и в ночное время.

Диагностика энуреза
На консультации у уролога, врач внимательно выслушает жалобы, проанализирует интенсивность симптоматики и ее влияние на повседневную жизнь. Для этого пациент или его родственник заполняет опросник ICIQ-SF. В нем стоят 4 вопросы:
- как часто беспокоят описанные симптомы на протяжении недели;
- какой объем мочи подтекает;
- насколько сильно эта проблема, с точки зрения пациента, влияет на его обыденную жизнь;
- в каких ситуациях возникает недержание (во время сна, кашля, активного движения, сразу после предыдущего визита в туалет).
Балл, который выставляется на основе этих вопросов, позволяет оценить тяжесть симптоматики на момент обращения за первичной помощью. Через некоторое время (месяц-два) этот опросник снова дают пациенту, чтобы взвесить их эффективность.
Поскольку недержание мочи может быть симптомом многих расстройств нервной, сердечно-сосудистой и мочевыделительной систем, то необходимо полноценное обследование. Пациента направляют на консультацию к профильным специалистам, проведение КТ/МРТ головного мозга, лабораторные анализы.
Лечение недержания мочи у женщин и мужчин пожилого возраста
В независимости от причины и особенностей симптоматики при недержании мочи важно адекватное ведение сопутствующих заболеваний, которые встречаются практически у всех пациентов пожилого возраста: сахарного диабета, артериальной гипертензии, хронической болезни почек и сердечной недостаточности.

Если симптоматика появилась после назначения определенных капсул, то необходимо обратиться к врачу. Он проводит коррекцию дозировки лекарства, отменяет или заменяет его на более безопасный аналог.
Медикаментозное лечение недержания мочи имеет свои ограничения. Согласно исследованиям значительный эффект наблюдался только при использовании антимускариновых препаратов и альфа-адреноблокаторов при гиперактивном мочевом пузыре. У женщин определенную пользу принесли современные антидепрессанты из группы обратного захвата серотонина и норадреналина.
Оперативные вмешательства проводятся только у пациентов, у которых сохраняется нормальная иннервация мочевого пузыря, а предыдущие методы лечения оказались неэффективными. Урологи делают пластику сфинктера, инъекции ботокса или постановку уретральных вставок. При трансвагинальных методиках под наркозом хирург прокладывает поддерживающую синтетическую петлю вокруг уретры.
Недержание мочи лечение народными средствами у пожилых не характеризуется высокой эффективностью. Использование фитопрепаратов, гомеопатических средств, растительных средств, физиопроцедур не советуется международными рекомендациями.
Особенности ухода
Болезнь нарушает привычный образ жизни человека, заставляя его адаптироваться. Важно скорректировать максимально комфортные условия для больного, позволяющие уменьшить выраженность симптомов. Некоторые рекомендации практикующих враче при синдроме гиперактивного мочевого пузыря:
- Обеспечить свободный доступ родственнику в туалет. На пути в помещении необходимо убрать все препятствия, подобрать одежду, которую легко снять или расстегнуть.
- Регулярные упражнения для укрепления мышц таза при недержании мочи у пожилых. Они позволяют пациенту лучше контролировать императивные позывы. Особой популярностью пользуются упражнения Кегеля, которые можно ежедневно выполнять в домашних условиях.

При стрессовом недержании, а также недержании при полном мочевом пузыре рекомендации по уходу за пожилым пациентом несколько иные:
- Нормализация количества жидкости, которое выпивает родственник в течение дня (1,5-2 л). Люди с недержанием часто ограничивают себя в питье, что неоправданно. Недостаточное потребление воды влияет не только на продукцию мочи, но и на электролитный баланс организма.
- При ожирении – уменьшение калорийности питания, увеличение динамических физических нагрузок для похудения (под руководством тренера или инструктора). Рацион должен содержать рекомендованное количество нутриентов, микроэлементов и витаминов. Поэтому его составляют с помощью диетолога.
- Избегание напитков, которые стимулируют процесс фильтрации. Желательно отказаться от крепкого чая, кофе и алкоголя (даже в минимальных дозах).
- Отказ от курения. Это способствует уменьшению частоты кашля, который является триггером стрессового недержания. В дополнение улучшается переносимость нагрузок и предупреждается развитие заболеваний легких (ХОБЛ, новообразований).
- Тренировка мышц таза. Выполнение в течение полугода специального комплекса упражнений улучшает контроль мочеиспускания у 70% случаев. В урологических центрах проводят электростимуляцию отдельных групп мышц.
Наличие подтекания после мочеиспускания требует простого обучения родственника. Ему объясняют, что после ощущения завершения акта необходимо намеренно сжать сфинктер пузыря, и в течение 10-15 секунд дать возможность стечь остаткам мочи. Только после того, как человек убедится, что выделения полностью прекратились, можно одеваться.
Как поменять памперс лежачему больному
Наибольшие проблемы возникают с пожилыми, у которых прогрессирование основного заболевания приводит к ограничению движения и развития «автономного мочевого пузыря». Поскольку мочеиспускание у них происходит самостоятельно и человек не может предупредить о них, то единственным решением является постоянное ношение памперса.

Замена памперса у взрослого делается следующим образом:
- Новый подгузник, тальк, увлажняющий гель и антисептическое средство заблаговременно ставят около кровати.
- Необходимо расстегнуть ремешки, повернуть туловище с ногами набок и аккуратно его целиком снять.
- Под спину кладут чистую простынь.
- Проводится обработка области паха (особенно пролежней и опрелостей).
- Чистый памперс очищается от защитной пленки, наклеек и расправляется.
- Ноги немного сгибают в коленях, подгузник изначально прикладывают со стороны спины таким образом, чтобы индикатор наполнения располагался на уровне позвоночника. Ремешки для фиксации находятся сверху.
- Туловище с полусогнутыми конечностями поворачивают обратно на спину.
- Памперсом осторожно закрывают область промежности между ног, и фиксируют ремешки.
- Проверяют плотность прикрытия.
Смена подгузника требуется 2 раза в сутки, но при обильном мочеиспускании и дефекации – частота проведения процедуры может возрастать. Своевременно делать это бывает проблемно. Поэтому для оказания помощи по уходу за лежачими больными нанимают профессиональных сиделок или медсестер.
Что мы предлагаем:

✅Квалифицированный уход
В пансионатах для пожилых работают сиделки и медсёстры с огромным опытом в области гериатрии, которые умеют оказывать профессиональную помощь и поддержку людям почтенного возраста.
✅Искреннюю заботу и комфортное проживание
В профильных учреждениях пожилые люди никогда не остаются в одиночестве: приятное общение, развлекательная программа и профилактические занятия помогают поддерживать здоровье и позитивный настрой.
✅Вкусное питание и домашний уют
Частные пансионаты ориентированы на то, чтобы создать для пожилых людей максимально комфортные и бесстрессовые условия.
Позвоните нам! +7 (499) 653-67-50
Мы поможем выбрать оптимальный вариант в транспортной доступности
Источник
Автор Бондаренко Фёдор На чтение 3 мин. Просмотров 164
Нарушения мочеиспускания бывает у 20-25% больных с инсультом. Чаще они бывают у мужчин и у больных пожилого возраста.
 Существует 2 вида нарушений у лежачих больных:
Существует 2 вида нарушений у лежачих больных:
Задержка мочи. Чаще всего появляется в результате повреждения (из-за инсульта) центров мочеиспускания в головном мозге. Они располагаются в нескольких местах: в продолговатом мозге, гипоталамусе, лобной и теменной долях. Так же задержка может быть связана с выраженной аденомой предстательной железы.
Чем опасна задержка?
В первую очередь – инфекционными заболеваниями мочеполовых органов. Задерживающаяся моча – отличная питательная среда для бактерий, на фоне которой инфекция развивается с особенной быстротой. В запущенных ситуациях может развиваться заболевание, которое может приводить к атрофии почек – гидронефроз.
Лечение:
1. Обильное питье. Минимум 2-3 литра в сутки. Это помогает проводить профилактику инфицирования и камнеобразования.
2. Контроль диуреза. Диурез – это количество мочи выделенной за сутки. В норме количество выделенной мочи должно составлять 80% к количеству потребляемой жидкости за сутки. Если ее меньше – идет задержка. Это поможет оценить эффективность лечения.
3. Рефлекторный прием. Давление на область живота, чуть выше лобковой области может стимулировать мочеиспускание.
4. Катетеризация мочевого пузыря. Чтобы препятствовать задержке остаточной мочи в мочевом пузыре моча спускается 3-4 раза в день. Обязателен подсчет спущенной мочи.
5. Установка постоянного катетера. Обычно это катетор Фоли (можно купить в любой аптеке). Катетер нужно менять каждый месяц. По новым данным урологи не рекомендуют его промывание!
 6. Установка цистостомы. Если невозможно спустить мочу вышеперечисленными способами (чаще всего из-за выраженной аденомы) необходима установка цистостомы (специальный катетер вводится в мочевой пузырь через переднюю брюшную стенку).
6. Установка цистостомы. Если невозможно спустить мочу вышеперечисленными способами (чаще всего из-за выраженной аденомы) необходима установка цистостомы (специальный катетер вводится в мочевой пузырь через переднюю брюшную стенку).
7. При первых признаках инфекции: жжение, боли, повышение температуры – необходима консультация уролога, для дальнейшего подбора антибактериальных и уросептических препаратов.
Недержание мочи. Возникает, в основном, на фоне нарушения сознания и грубых интеллектуально-мнестических нарушений.
Основная опасность – образование пролежней на месте контакта кожи с мочой.
Лечение:
1. Обильное питье и контроль диуреза (см выше).
2. Гигиена. Постель больного должна быть постоянно сухой, нужно использовать памперсы и мочеприемники.
3. Рефлекторные приемы. Сжатие головки полового члена, стимуляция мошонки, потягивание за лобковые волоски, постукивание по области пузыря; наиболее эффективна глубокая пальпация прямой кишки. Эта периодическая тренировка очень часто помогает восстановить функцию сфинктера.
4. Катетеризация. Спускание мочи должно проводиться каждый час. В этом случае остаточная моча не успевает скапливаться и подтекать.
5. Избегание назначения постоянного катетера. Он является постоянным источником инфекции. Но если без него не справиться, делать нечего. Для мужчин лучше использовать специальные кондомные катетеры. Они более безопасны (в плане инфекции), чем катетеры Фоли.
6. Медикаментозная стимуляция: спазмекс, везикар, дриптан. Но нужно быть осторожным с этими препаратами из-за их токсичности. Применять под присмотром врача-уролога. По статистике, мочевая инфекция стоит на втором месте по распространенности у лежачих больных. Главное, обеспечить адекватный, “чистый” диурез. Тогда инфекция не сможет развиться в таких условиях.
 По статистике, мочевая инфекция стоит на втором месте по распространенности у лежачих больных. Главное, обеспечить адекватный, “чистый” диурез. Тогда инфекция не сможет развиться в таких условиях.
По статистике, мочевая инфекция стоит на втором месте по распространенности у лежачих больных. Главное, обеспечить адекватный, “чистый” диурез. Тогда инфекция не сможет развиться в таких условиях.
Источник
Анурия – это состояние при котором количество выделяемой мочи не превышает 100 мл/24 часа. Выделение мочи в количестве менее 400 мл/24 часа называется олигурией. На вероятность развития олигоанурии указывает диурез менее 20 мл в час (в норме: <60 мл / час).
В любом случае синдром анурии требует срочного выяснения и лечения в специализированных учреждениях. Любое промедление с проведением диагностических и лечебных мероприятий значительно ухудшает прогноз, ставя под угрозу жизнь пациента.
Важные особенности анурии
Анурия проявляется даже при нормальном потреблении жидкости. Это значит, что несмотря на поступление жидкости, возникают трудности с мочеиспусканием. Нормальный диурез для взрослого человека – суточное количество мочи (в течение 24 часов) около 1500 мл.
До анурии пациент может испытать состояние, называемое олигурией – уменьшение мочеиспускания до 500 мл мочи в течение 24 часов при регулярном приеме жидкости.
Нельзя путать эти состояния с полиурией. В отличие от анурии и олигурии, полиурия подразумевает мочеиспусканию большого количества мочи (более 3 л мочи в течение 24 часов).
Ежедневное количество жидкости, выводимой из организма, должно примерно соответствовать количеству, потребляемому человеком в течение дня. Изменение суточной нормы диуреза вызывает накопление в организме токсичных продуктов и продуктов жизнедеятельности.
Причины анурии
Причины анурии могут быть преренальными (экстраренальными), почечными и постренальными.
- Преренальный тип – относится к проблемам вне почек, которые влияют на выведение мочи. Примеры преренальной причины анурии – сердечная недостаточность и снижение кровотока через почки – обезвоживание.
- Почечный тип связан с проблемами с почками – токсическим повреждением почек, вызывающим проблемы с экскрецией.
- Постренальный тип – анурия вызывается проблемами, которые возникают после того, как кровь покидает почки. Постренальными причинами могут быть диабет, почечная непроходимость, тромб или опухоль.
Некоторые из наиболее частых причин анурии:
- Диабет. Может привести к диабетическому кетоацидозу (тяжелому метаболическому расстройству), что, в свою очередь, может привести к анурии.
- Камень в почках. Если камень слишком большой, он может препятствовать выделению мочи, вызывая боль и другие осложнения.
- Высокое кровяное давление. Высокое кровяное давление может в конечном итоге повредить артерии вокруг почек и нарушить нормальное функционирование.
- Почечная недостаточность. Происходит, когда почки больше не могут выполнять свои ключевые функции, включая выведение мочи (снижение почечной фильтрации).
- Сердечная недостаточность. В этом состоянии сердце не может снабжать организм достаточным количеством крови. Это может замедлить функционирование организма и, следовательно, работу почек по выведению мочи.
- Новообразования. Опухоли в почках могут влиять на работу почек и препятствовать мочеиспусканию, т.е. способствовать снижению диуреза.
Мочекаменная болезнь
Преренальная анурия
Преренальная анурия – это состояние, при котором почки не производят мочу из-за уменьшения кровотока через почки и нарушения процесса фильтрации в почках. В целом почечная анурия чаще всего возникает как следствие недостаточности кровообращения, что приводит к снижению среднего артериального давления и уменьшению почечной перфузии.
Следовательно, все состояния, которые приводят к гипотонии (низкому артериальному давлению) и гиповолемии, могут привести к преренальной анурии. К ним относятся:
- все виды кровотечений, которые могут привести к состоянию шока;
- потеря жидкости через желудочно-кишечный тракт – сильная рвота, обильная диарея – особенно у детей;
- ожоги;
- кишечная непроходимость;
- перитонит;
- панкреатит;
- застойная сердечная недостаточность;
- инфаркт миокарда;
- электролитные нарушения – гипонатриемия, гипокалиемия, гиперкальциемия, гипохлоремический алкалоз;
- нефротический синдром;
- гепаторенальный синдром;
- сепсис;
- тромбоэмболия легочной артерии;
- двусторонняя непроходимость почечных кровеносных сосудов – эмболия и тромбоз;
- передозировка препаратами и др.
Панкреатит
Перитонит
Почечная анурия
Это прямое поражение основных анатомических и функциональных единиц почки – нефрона. Поражения клубочков или канальцев могут быть результатом действия различных воспалительных, токсических или аллергических токсинов.
Из воспалительных процессов в первую очередь возникает острый гломерулонефрит. Однако хронический гломерулонефрит в его терминальной фазе также часто сопровождается олигоанурией, поскольку нефрон распадается в этой фазе, так что оставшиеся нефроны не могут обеспечить значительный диурез. Редкая причина почечной анурии – тяжелая форма острого пиелонефрита.
Острый пиелонефрит
Нефротоксические вещества, способные остановить работу почек, включают:
- растворители – метиловый спирт, гликоль, четыреххлористый углерод;
- пестициды;
- тяжелые металлы – ртуть, свинец, мышьяк, висмут, кадмий, уран;
- антибиотики – прежде всего аминогликозиды.
Чрезвычайно важная причина для почечной анурии – острый тубулярный некроз (ОТН), который указан как причина преренальной анурии, что подтверждает ранее заявленное утверждение о связи между различными формами анурии.
Другими причинами почечной анурии могут быть:
- септицемия;
- ошибки переливания крови;
- коллагеноз – узелковый панартериит, диссеминированная красная волчанка;
- злокачественная гипертензия;
- механическая желтуха;
- внутрисосудистый гемолиз (гемоглобинурия);
- порфирия;
- подагра;
- миелома;
- амилоидоза.
Постренальная анурия
Возникает из-за непроходимости мочевыводящих путей. Причиной обструкции этих путей чаще всего являются конкременты (камни), оставшиеся на пути удаления, затем стриктуры (сужение) мочеточника, сдавление (давление) опухолью, отслоившиеся сосочки при папиллярном некрозе.
Последствия обструкции мочеточника зависят прежде всего от продолжительности обструкции, а затем от наличия или отсутствия инфекции.
Производство мочи в почках продолжается до тех пор, пока давление в мочевыводящих путях не достигнет уровня эффективного фильтрационного давления. Помимо местных изменений в самом мочеточнике, особенно неблагоприятное влияние на почечную гемодинамику оказывает повышенное внутрипросветное давление.
Вскоре после непроходимости мочевыводящих путей в почках возникают патолого-анатомические изменения в виде отека, очагов некроза, инфаркта, ишемии и спазма. Эти изменения особенно выражены, когда непроходимость сменяется инфекцией, что случается очень часто.
Таким образом, длительная обструкция может привести к необратимому повреждению почечной паренхимы и нарушению функции почек.
Симптомы и признаки анурии?
Общая симптоматика анурии зависит от заболевания, которое привело к анурии, и, следовательно, зависит от степени тяжести травмы, интоксикации или инфекции.
Особые симптомы анурии в первые дни не особо выражены. Единственный ранний симптом анурии – прекращение мочеиспускания. Возможные сопутствующие симптомы могут включать диарею или рвоту, быструю утомляемость, похудание, апатию.
Прекращение мочеиспускания
На более позднем этапе появляются явные признаки острого уремического синдрома, которые распространяются практически на все системы органов:
- желудочно-кишечные симптомы, в том числе кровотечения в виде гематемезиса и мелены;
- симптомы со стороны дыхательных путей;
- признаки поражения нервной системы вплоть до комы и т. д.
Нелеченная почечная недостаточность, вызванная анурией, переносится организмом примерно 8-10 дней, после чего наступает смерть в состоянии уремии.
Как диагностируется анурия?
Поскольку постренальная или урологическая анурия диагностируется быстрее всего и лучше всего поддается лечению, в неясных случаях пациента с анурией следует сначала обследовать урологически с целью подтверждения или исключения предполагаемой постренальной причины анурии.
Для определения причины анурии необходимы следующие тесты:
- анализ мочи – определение концентрации Na (натрия) и креатинина;
- общий анализ крови;
- биопсия небольшого образца ткани почек;
- в сложных случаях – МРТ или КТ.
Анализ крови и мочи
На постренальную анурию указывают анамнестические данные о перенесенном калькулезном заболевании:
- самопроизвольное удаление конкрементов или «песка»;
- распад камней с помощью ДУВЛ или уретерореноскопических средств;
- ранее проведенные операции по поводу камней мочевыводящих путей и т.
Особенно ценны анамнестические данные о почечной колике, которая непосредственно предшествовала анурии, что указывает не только на этиологию анурии, но и позволяет предположить, что это пациент только с одной функциональной почкой. Также важны данные о проведенных гинекологических операциях или обширных операциях на органах малого таза.
При анурии мочевой пузырь пуст, а при задержке – полон мочи. Здесь следует отметить, что «урологическая» анурия, как правило, бывает полной, тогда как при преренальной и почечной анурии часто обнаруживается меньшее количество мочи (примерно до 100 мл).
Параллельно с выполнением других экстренных диагностических процедур проводятся лабораторные анализы.
- Анурия характеризуется повышением уровня креатинина и мочевины в сыворотке в зависимости от продолжительности анурии.
- Также существует тенденция к дисбалансу электролитов, наиболее важным из которых является повышение уровня калия в сыворотке крови из-за его кардиотоксических эффектов.
Из-за недостаточного выведения и увеличения продукции кислотных эквивалентов возникает метаболический ацидоз, а из-за упомянутых нарушений органов дыхания есть склонность к респираторному ацидозу.
Дальнейшая диагностическая процедура постренальной анурии – это визуализация нативного уротракта, которая может указывать на одностороннюю или двустороннюю закупорку мочеточника конкрецией (окклюзия камня), если камень непрозрачен для рентгена, прозрачен на рентгеновских снимках (как в случае уратного литиаза).
Внутривенная пиелография (ВВП) – очень важный диагностический метод, но ее использование при «урологической» анурии ограничено из-за повышенного уровня мочевины и креатинина. А именно, если уровень креатинина выше 350 ммоль/л, урографической картины органов мочевыделительной системы ожидать нельзя.
Затем показана ретроградная пиелография, при которой для введения контраста в мочевыводящие пути используется мочеточниковый зонд, и в то же время это терапевтическая процедура, поскольку она позволяет осуществить отвод мочи из расширенной канальцевой системы.
Очень важные данные о верхних мочевых путях дает эхосонография – УЗИ почек. Это обследование позволяет понять состояние почечной паренхимы, степень дилатации пиелокаликсовой системы и начальной части мочеточника, наличие камня в почке, включенного в начальную или конечную часть мочеточника, и т. д.
Как лечится анурия?
Лечение исключительно этиологическое, то есть направлено на устранение причины анурии. Важно обратиться к врачу и вовремя выяснить причину.
- Пациентам, страдающим анурией из-за диабета, следует обращать внимание на контроль количества сахара в крови. Важно соблюдать диету и принимать лекарства, назначаемые при диабете.
- Больным, у которых анурия вызвана камнями или опухолями почек, чаще всего проводят хирургическое вмешательство, химиотерапию или лучевую терапию для ее удаления или уменьшения.
- Людям с повышенным артериальным давлением рекомендуется изменить образ жизни, чтобы уменьшить стресс. Также рекомендуется определенная диета и упражнения.
- Почечную недостаточность можно лечить диализом (удаление излишков жидкости и электролиз крови) или трансплантацией почки.
Контроль количества сахара в крови
Диализ
Суточное потребление жидкости ограничено объемом мочи, выделенной в предыдущий день, увеличенным за счет внепочечных потерь (например, рвоты).
Успех лечения анурии также зависит от возбудителя, раннего выявления и тяжести возбудителя.
Анурия – осложнения
Если функция выведения мочи не улучшается, анурия может быть опасной для жизни. Организм может переносить анурию максимум 8-10 дней, после чего она переходит в хроническую форму. Затем может возникнуть острый уремический синдром – повышение концентрации мочевины (основного продукта жизнедеятельности) в крови.
Одно из основных осложнений анурии – почечная недостаточность, которая может быть хронической. В случае хронической почечной недостаточности чаще всего требуется трансплантация почки или диализ.
Поделиться ссылкой:
Источник
