Лейомиома в мочевом пузыре

Доброкачественные мезенхимальные опухоли – редкость в практике уролога. По различным статистическим данным их количество колеблется от 0,04% до 0,5% среди всех новообразований мочевого пузыря. Среди них практически казуистикой является лейомиома мочевого пузыря. В литературе описано около 280 случаев данного заболевания.
В нашей практике мы недавно наблюдали и лечили пациентку с лейомиомой мочевого пузыря, в связи с чем изучили литературу с целью описать современный подход к этой опухоли.
Некоторые авторы сообщают об одинаковой встречаемости лейомиомы мочевого пузыря у мужчин и женщин. Другие указывают на преобладание женщин в соотношении 2,5 к 1.
Этиология: Причины возникновения этих доброкачественных опухолей до сих пор неизвестна. Существуют предположения о возникновении лейомиом в результате хромосомных изменений, гормональных нарушений, повторной и глубокой инфекции стенки мочевого пузыря, дизонтогенеза или периваскулярного воспаления.
Клиническая картина: симптомы лейомиомы мочевого пузыря преимущественно зависят от места расположения опухоли. Может быть бессимптомное течение, однако наблюдается обструктивная (49%) и ирритативная (38%) симптоматика при расположении опухоли в области шейки мочевого пузыря. Гематурия наблюдается в 11% случаев, особенно при сопутствующих инфекциях нижних мочевых путей в связи с утоньшением слизистой мочевого пузыря над образованием. Боль в боку описывается относительно редко (в 9% случаев) в связи с блокадой мочеточника. У некоторых пациентов наблюдается несколько симптомов сразу.
Важным аспектом в оценке лейомиом является их местоположение: на наш взгляд от этого зависит выбор метода хирургического лечения. Они подразделяются на эндовезикальные, что встречается наиболее часто, в 63-86% случаев, интрамуральные (3-7%) и экстравезикальные (11-30%).
При этом, эндовезикальный вариант представлен полипоидным вариантом, с тонкой или толстой ножкой, где проходит питающий сосуд и наиболее часто вызывает обструктивную и ирритативную симптоматику, а также гематурию.
Интрамуральные опухоли гораздое менее симптоматичны, так как они хорошо инкапсулированы и окружены мышцами стенки мочевого пузыря. При расположении около устьев мочеточников они могут вызвать нарушение оттока мочи из мочеточника.
Что касается экстравезикальных форм, то они, как правило, не вызывают грубой симптоматики, однако также могут служить причиной сдавливания мочеточника. Существует предположение о синдроме хронической тазовой боли, вызываемом экстравезикальными образованиями.
Диагностика.
Лейомиомы мочевого пузыря относительно легко обнаруживаются при УЗИ, однако, в связи с их редкостью, зачастую принимаются за злокачественные новообразования. С целью визуализации выполняются МРТ и КТ с контрастированием, однако эти исследования никогда не исключают злокачественный характер, в связи с тем, что лейомиомы могут контрастно усиливаться совершенно разнородно. Последнее является прямым показанием к цистоскопии и получению образца ткани опухоли для гистологической верификации.
На наш взгляд, щипковая биопсия может демонстрировать ложно-отрицательные результаты, так как образец ткани может быть представлен только неизменной слизистой, особенно в случаях интрамуральных образований. В пользу ТУР-биопсии также говорит высокая плотность опухоли и выраженная капсула интрамуральных лейомиом.
Гистологическая картина лейомиом мочевого пузыря представлена пучками гладкомышечных волокон , разделенные соединительнотканными перемычками. Это неинфильтративные доброкачественные гладкомышечные опухоли без митотической активности, клеточной атипии или некроза. Иммуногистохимически – образование выдает положительное окрашивание для актина гладких мышц и отрицательное окрашинвание на Ki-67.
Лечение.
Лечение определяется в первую очередь в зависимости от размера и расположения опухоли. В обзоре литературы мы встретили следующие предложенные варианты лечения: трансуретральная резекцая, полостная операция, лапароскопическая и робот-ассистированная резекция. Описан один случай цистэктомии в связи с гигантским размером опухоли.
Среди представленных вариантов не было рапортов о рецидивах, кроме 18%, возникших, по всей вероятности, являлись остаточной опухолью после ТУР.
Не было сообщений о множественных рецидивах после ТУР. Среди всех случаев лечения лейомиом мочевого пузыря, нам также не удалось обнаружить сообщений о случаях озлокачествления.
Представляем клинический случай лейомиомы мочевого пузыря.
У пациентки Ш. 28 лет во время диспансерного обследования при проведении УЗИ мочевого пузыря выявлено образование задне-боковой стенки мочевого пузыря, расположенное в 1 см от устья левого мочеточника размером 3,2 х 2,5 см. Выполнена магнитно-резонансная томография органов малого таза, подтвердившая наличие и размер образования. Выполнена цистоскопия, при которой выявлено шаровидное объемное образование левой стенки мочевого пузыря. Из особенностей – слизистая над объемным образованием – без изменений. Выполнена ТУР-биопсия. При гистологии – лейомиома мочевого пузыря.
Пациентка не описывала ирритативную или обструктивную симптоматику, не наблюдалась макрогематурия, в общем анализе мочи – без патологии, при УЗИ почек расширение чашечно-лоханочной системы не описывалось, при цистоскопии выделение мочи из устьев обоих мочеточников своевременное и синхронное. Учитывая отсутствие симптоматики, доброкачественный характер новообразования, отсутствие данных о возможном озлокачествлении, а также нежелание пациентки оперироваться, принято решение о динамическом наблюдении.
На протяжении 3-х лет раз в полгода выполнялось ультразвуковое исследование. Начиная со второго исследования, отмечалось равномерное увеличение размеров образования в среднем на 3-4 мм в год.
При выполнении 6-го исследования пациентка пожаловалась на тупые боли в пояснице слева, при УЗИ отмечено резкое замедление выброса мочи из устья левого мочеточника, а также расширение ЧЛС слева до 27 мм без расширения чашечек. Образование мочевого пузыря описывалось, как шаровидное, размерами 4,7 х 4,2 х 3,4 см.
Магнитно-резонансная томография подтверждало размеры образования.
Клиническое обсуждение ситуации
Учитывая нарушение оттока мочи из левого мочеточника, увеличение размера образования, принято решение о хирургическом лечении.
В качестве вариантов хирургического лечения обсуждены следующие варианты: трансуретральная резекция, открытая или лапароскопическая резекция. Учитывая богатый опыт специалистов клиники в энуклеации аденом простаты и en-bloc резекций опухолей мочевого пузыря, интрамуральный характер образования, принято решение о трансуретральной энуклеации образования.
Предоперационное обсуждение.
При МРТ образование имеет выраженную капсулу. Стенка мочевого пузыря под образованием имеет толщину до 2,0 – 2,3 мм. Мы учитывали риск перфорации мочевого пузыря, что привело бы к необходимости ушивания стенки мочевого пузыря, в связи с обеднением кровотока под образованием. Принято решение при возникновении данного осложнения выполнить лапароскопическое ушивание. Также мы учитывали вероятность микроперфорации, в связи с чем запланировали интраоперационное УЗИ с целью исключения затека.
Мы также учитывали сдавление мочеточника, в связи с чем приняли решение о предварительном стентировании мочеточника.
Запланировано 24-часовое промывание мочевого пузыря после операции.
Трансуретральная энуклеация. Выполнена цистоскопия. На задне-боковой стенке, близко к шейке мочевого пузыря визуализируется объемное образование шаровидной формы. Слизистая оболочка над образованием не изменена. Устье правого мочеточника щелевидной конфигурации, устье левого мочеточника не визуализируется. Выполнен прием «пальпации проводником», выявлено устье левого мочеточника, под контролем ЭОП выполнено стентирование левого мочеточника. Использовали биполярный резектоскоп Olympus 24 Ch. При помощи петли 30 гр. выполнено иссечение слизистой над опухолью до капсулы образования. Петля изменена на TUEB, определен слой между капсулой образования и стенкой мочевого пузыря, последовательно выполнена энуклеация. Петлей 90 гр. резецирована слизистая над образованием, мешающая выделению образования. В дальнейшем опухоль поэтапно резецирована, фрагменты отмыты. Цистоскопический контроль – данных за перфорацию нет. Выполнено интраоперационное УЗИ, данных за затек нет. Операция завершена установкой трехходового катетера Фоллея.
В послеоперационном периоде особенностей не было. Пациентка выписана на 3-и послеоперационные сутки, однако катетер удален на 14-е сутки, самостоятельное мочеиспускание восстановилось.
Выводы.
Лейомиома мочевого пузыря – редкое новообразование. Кроме гистологической верификации, нет способов, однозначно отличающих лейомиому от злокачественных новообразований. Кроме методов визуализаций (УЗИ, КТ или МРТ с контрастированием) необходимо выполнить цистоскопию и ТУР-биопсию данного образования.
Современное лечение лейомиом мочевого пузыря только хирургическое. Возможно применение стандартной трансуретральной резекции, открытая, лапароскопическая или робот-ассистированная резекция.
При трансуретральной энуклеации необходимо учитывать возможную перфорацию мочевого пузыря и микроперфорацию с затеком. Мы рекомендуем применить интраоперационное УЗИ и конверсию в лапароскопическое ушивание перфорации, учитывая обеднение кровотока стенки мочевого пузыря под образованием.
Хирургическое лечение является очень эффективным, согласно данным литературы, имеет низкую частоту рецидивов. Прогноз лечения благоприятен.
Источник
Опухолью мочевого пузыря называют доброкачественное новообразование, возникающее на его стенках. Наиболее часто патологические процессы происходят на задней и боковых стенках пузыря, шейке, в мочепузырном треугольнике (треугольник Льето), изменяя количественный и качественный состав клеток эпителия слизистых оболочек.
Доброкачественная опухоль мочевого пузыря, как правило, локализуясь на определённом участке поверхностей, изменяет его клетки, в результате чего образуются полипы, аденомы, эндометриоз, феохромоцитомы (фиброепителиомы), лейомиомы, рабдомиомы, невриномы и папилломы в мочевом пузыре, где преимущественно располагаются все опухоли мочевыделительной системы. Мужское население от 50 до 70 лет заболевает опухолевыми болезнями мочевого пузыря в 4 раза чаще, чем женское.
Эпителиального происхождения доброкачественные опухоли встречаются у 95-98% больных в виде папиллом и полипов, которые при озлокачествлениипроцесса могут перейти в разные виды рака мочевого пузыря и аденокарциному (90-96% от всех опухолей мочевого пузыря). Папиллома мочевого пузыря, невзирая на её морфологически доброкачественнуюструктуру, определяется как предраковая опухоль, потому как имеет склонность к частым рецидивами перерождению в злокачественную.
Доброкачественные опухоли мочевого пузыря отличаются отсутствием метастазирования, поражения здоровых тканей вокруг и продолжением роста после оперативного удаления. Самую большую распространенность среди мужчин после 45 лет получила аденома, хотя за последние десятки лет она значительно «помолодела».
Неэпителиального происхождения (из соединительной ткани) опухоли мочевого пузыря в виде фибром, миом, гемангиом, фибросарком – очень редко встречающиеся новообразования, хотя саркомы, дающие лимфогенные и гематогенные метастазы на ранних стадиях, определяются гораздо чаще.

Классификация опухолей мочевого пузыря
Доброкачественныеопухоли делятся на группы эпителиальногои неэпителиальногопроисхождения. К эпителиальным условно доброкачественным опухолям относятся:
- Папилломы, представляющие собой многочисленные длинные разветвленные ворсинки со множеством кровеносных сосудов, которые определяются как потенциально злокачественные, т.к. склонны к малигнизированию.
- Аденома (гиперплазия) предстательной железы, образующаяся из клеток слизистой мочевого пузыря или стромальной составляющей предстательной железы. Она имеет узелки, которые при увеличении размеров сдавливают мочевыводящий канал, мешая процессу мочеотделения.
- Эндометриозмочевого пузыря – это опухоль, являющаяся итогом гормональных нарушений, когда имеется избыток эстрогенов и дефицит прогестерона, с губчатой структурой из разнокалиберных кист на стенке, выпирающих в пузырь, на фоне повышенной отечности и гиперемии околослизистого пространства. Эндометриоз зависим от менструального цикла, имеет склонность к озлокачествлению клеток.
- Полипы – это выступающие над слизистым слоем мочевого пузыря патологические разрастания тканей.
- Феохромоцитома – нейроэндокринная опухоль в мышечном слое шейки, образовавшаяся из клеток хромаффинной ткани, выделяющей переизбыток катехоламинов.
- Типичная фиброэпителиома – нежное ворсистое новообразование на ножке, которое может размножиться.
- Атипичная фиброэпителиома – ворсинчатое образование с более грубыми ворсинками на более толстой ножке, с умеренно отечной и гиперемированной слизистой оболочкой вокруг. При объединении с папилломатозом она опасна перерождением в злокачественную опухоль.
К неэпителиальным доброкачественным опухолям мочевого пузыря относятся фибромы, миомы, фибромиксомы, гемангиомы, липомы, лимфангиомы, опухоль Абрикосова (зернистоклеточная опухоль), невриномы, встречающиеся в урологической практике относительно нечасто.
Прогноз и профилактика доброкачественных опухолей мочевого пузыря
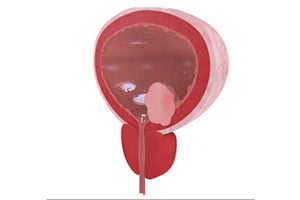
В основной практике полипы и папилломы продолжительное время могут никак себя не проявлять, поэтому их обнаружение и лечение на запущенных стадиях озлокачествления редко даёт положительные результаты. Чтобы избежать усложнений заболевания, люди из группы риска должны периодически обследоваться, избавляться от провоцирующих опухолеобразование болезней, вести здоровый образ жизни и находиться под наблюдением врача. Послеоперационный период при неосложненных новообразованиях длится недолго, и возврат к нормальной полноценной жизни равен практически 100%.
Причины развития доброкачественных опухолей мочевого пузыря
Этиология развития опухолей мочевого пузыря окончательно не определена, однако, исходя из известных факторов, определяются следующие:
- анилиновые красители, особенно их производные – ароматические амины с их конечными метаболитами (бензидином, нафтиламином и др.), обладающие канцерогенным действием на работников лакокрасочных, бумажных, химических и резиновых производств;
- различные канцерогены окружающей среды, попадая в организм и выводясь с мочой, приобретают патологическое влияние на уротелий при застое мочи;
- курение и стаз мочи являются толчковым механизмом к образованию опухолей мочевого пузыря, когда ортоаминофенолы (продукты конечного обмена аминокислоты триптофана) вызывают разрастание клеток эпителия мочевыводящего тракта;
- возраст и пол больного, анатомические особенности строения мужской мочевыводящей системы, морфологические отличия слизистой пожилых людей, часто приводящие к застою мочи;
- наличие и частота воспалительных заболеваний уретры и мочевого пузыря, таких как шеечный цистит, простатит, мочекаменная болезнь, лейкоплакия, изъязвления мочевого пузыря;
- нарушения гормонального фона, снижение активности Т-системы иммунитета;
- паразитарные инвазии типа бильгарциоза, шистомоза и другие.
Кроме этого, существует обсуждаемая тема в мировой медицине о вирусном происхождении новообразований в мочевом пузыре.
Симптомы доброкачественных опухолей мочевого пузыря
Доброкачественная опухоль мочевого пузыря, симптомы которой обычно никак не проявляются, обнаруживается, как правило, случайно. Основные и наиболее выраженные симптомы доброкачественных опухолей:
- гематурия различных типов выраженности (микро-, макрогематурия, тотальная, терминальная): главный симптом при любой доброкачественной опухоли – это наличие крови и её сгустков в мочевой жидкости на различных этапах мочеиспускания у большинства пациентов, что отличает виды и стадии опухоли;
- дизурия – затрудненное мочеиспускание, наблюдаемое у трети пациентов с частотой, увеличивающейся в результате ухудшения состояния больного;
- вторичный цистит и восходящий пиелонефрит как результат распада новообразования;
- различной выраженности дискомфорт, жжение или болезненность при мочеиспускании;
- докучающие позывы к мочеиспусканию;
- недержание мочи у мужчин и женщин;
- ложные позывы к дефекации, боль, распространяющаяся в промежность, прямую кишку, крестец при опухоли шейки мочевого пузыря;
- нарушение опорожнения мочевого пузыря при сжимании устьев мочеточников опухолями приводит к проявлению признаков хронической почечной недостаточности, пиелонефроза и уретерогидронефроза;
- болевые ощущения, рези внизу живота, локализующиеся в лобковой, а затем и в паховой области.
Иногда, вследствие перекручивания полипа или папилломы пузыря, происходит острое нарушение кровообращения, ведущее к инфаркту новообразования, что сопровождается усилением гематурии. Доброкачественные опухоли мочевого пузыря являются катализаторами рецидивов воспалительных заболеваний мочевыводящих путей – циститов, восходящих уретеропиелонефритов.
Опасность перерождения доброкачественных тканей папиллом мочевого пузыря в злокачественные наиболее велика у заядлых курильщиков. Папилломы мочевого пузыря имеют склонность к повторному прорастанию с непредсказуемой периодикой, с каждым рецидивом становясь более злокачественными, чем прежде удаленные опухоли.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика доброкачественных опухолей мочевого пузыря
Чтобы выявить и достоверно определить наличие, тип и стадию опухоли мочевого пузыря, необходимо провести комплексную диагностику пациента всеми доступными в настоящее время методами. Особенно следует отметить следующие.
Бимануальная пальпация (ручное исследование) – обязательное исследование, однако маленькие опухоли, выросшие вовнутрь, как правило, не пальпируются, а новообразование, которое удалось пальпировать, указывает на распространившееся проникающее поражение мочевого пузыря.
Ряд клинических и биохимических анализов крови и мочи через определённые этапы времени, позволяющие провести точную оценку развития заболевания.
Рентгенологическое исследование пузыря с введением контрастного вещества (экскреторная урография) в полость пузыря для определения дефекта наполнения его мочевой жидкостью и определения состояния его слизистой оболочки. Иногда это исследование проводят в условиях двойного контрастирования, вводя кислород в мочевой пузырь и окружающую его клетчатку, чтобы уточнить степень инфильтрации стенки пузыря и распространения её на окружающие участки.
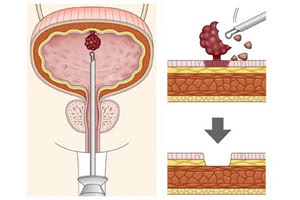
Эндоскопическое исследование полости пузыря (цистоскопия) предоставляет его внутреннюю картину, помогает с достаточной точностью определить вид опухоли, её характеристики и площадь поражения с обязательным получением тканей и мочи для бактериологического анализа.
Цитологический анализ мочевой жидкости с целью выявления атипичных клеток проводится в случаях, когда нет возможности произвести биопсию на гистологию.
Трансуретральная пункционная биопсия тканей опухоли для определения их гистологии выполняется как отдельная процедура или при трансуретральной резекции мочевого пузыря.
УЗИ (ультразвуковое исследование) пузыря и органов малого таза выявит новообразование, его вид, размеры, экспозицию и широту распространенности.
Использование магнитно-резонансной и компьютерной томография почек с введением контрастного вещества позволит обнаружить опухоль пузыря, степень её прорастания в стенки и соседние органы, развитие метастазов в регионарных лимфатических узлах.
Экскреторная томография с введением контрастных веществ в вену позволит осуществить контроль над их выходом из почек и последующим выводом из организма.
Лечение доброкачественных опухолей мочевого пузыря
Хирургическое удаление является обязательным при диагностике доброкачественных новообразований методом трансуретральной резекции, эндоскопии, электро- или лазерной коагуляции опухоли. Также предписывается полное удаления мочевого пузыря в случае значительного вовлечения его и уретры в опухолевый процесс.
Лекарственное лечение обычно бывает направлено на укрепления местного и общего иммунитета.
Противовоспалительная, противопаразитарная и противовирусная терапия назначается при необходимости.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
