Лечение лучевых ожогов мочевого пузыря

Автор Анжелика Сенькина На чтение 5 мин. Опубликовано 04.12.2018
Онкологические пациенты часто сталкиваются с такой проблемой, как радиационный цистит. В этой статье мы разберемся в этом вопросе, узнаем, как его лечить, а также что будет, если отказаться от терапии.
Лечение онкологических заболеваний требует комплексного подхода, состоящего из оперативного удаления узла, последующей лучевой и химиотерапии. Под влиянием целенаправленного рентгеновского излучения на область малого таза при раке мочевого пузыря, матки, предстательной железы, прямой кишки, метастазах в костях возникают закономерные изменения. В первую очередь это касается самого мочевого пузыря.
Как развивается лучевой цистит?
Лучевая форма цистита относится к неинфекционным патологиям, потому что провоцирующий фактор не микроорганизмы, а ионизирующее излучение.
Во время специализированного лечения онкологии отмечается снижение защитных свойств организма в целом. Поэтому лучевой цистит часто сопряжен с инфекционным поражением. Развитие радиационного воспаления мочевого пузыря проходит несколько последовательных стадий:
- Отек и утолщение слизистой оболочки.
- Недостаточность локального кровоснабжения за счет сосудистых повреждений.
- Трансформация стенки с преобладанием фиброзного компонента.
- Формирование эрозий и участков некротической перестройки.
Постлучевой цистит возникает в ранний период после лечения (до 1 года) и в момент отдаленных последствий (более 1 года).

Признаки лучевого цистита
Радиационный цистит характеризуется определенными симптомами. Одни возникают непосредственно после терапии, другие – спустя год.
| Ранние (неспецифические) симптомы | Поздние проявления |
|---|---|
| · учащенное и болезненное мочеиспускание; · боль в нижней части живота; · частые позывы; · недержание мочи, · возникновение сгустков крови в моче или окрашивание в розоватый оттенок. | · при присоединении пиелонефрита добавляется боль в поясничном отделе позвоночника; · если сформировался свищ между влагалищем и мочевым пузырем, то в моче отмечаются пузырьки воздуха (пневматурия); · свищевое соединение прямой кишки и мочевого пузыря провоцирует появление примесей кала в моче (фекалурия). |
С помощью специальной шкалы (RTOG) выставляют степень выраженности цистита:
- 1 степень: нерезко выраженные атрофические изменения стенки, микрогематурия, единичные расширенные сосуды;
- 2 степень: частое мочеиспускание, осложненное недержанием, множественные расширенные сосуды, эпизодически возникающая макрогематурия;
- 3 степень: постоянное недержание мочи, позывы к мочеиспусканию достигают 40 раз в день, объем мочевого пузыря уменьшен до 150 мл, макрогематурия;
- 4 степень: некротическое и свищевое перерождение стенки, геморрагическая форма цистита; недержание требует оперативного вмешательства в виде установки урологического катетера;
- 5 степень: смертельный исход.
Для предупреждения тяжелых осложнений необходимо начинать лечение на ранних этапах радиационного цистита. Для этого важны дополнительные манипуляции, позволяющие подтвердить степень нарушений.

Диагностика
В диагностическом плане принято использовать несколько подходов:
- Сбор анамнеза. Выяснение причин, момент обнаружения первых признаков, наличие сопутствующей патологии. В отношении постлучевой формы необходимо дополнительно изучить анамнез заболевания – количество циклов лучевой терапии, наличие химиотерапии, время от последней манипуляции.
- Лабораторная диагностика – общий анализ мочи и микробиологический посев. В первом случае определяется лейкоцитурия (обнаружение лейкоцитов свыше нормы), гематурия (выявление эритроцитов). В норме они должны отсутствовать. Повышение количество лейкоцитов свидетельствует о воспалении, эритроцитов – нарушение целостности слизистой оболочки мочевого пузыря. Микробиологический посев потребуется для составления схемы лечения антибиотиками.
- Дополнительные инструментальные исследования. Они предназначены для оценки просвета пузыря, исключения провоцирующих факторов, которые усиливают клиническую симптоматику – камни, опухолевые образования, дивертикулы (мешковидные расширения стенки). В этом отношении помогает цистоскопия, магнитно-резонансная томография (МРТ) или ультразвук (УЗИ) малого таза. Компьютерная томография проводится с введением контрастирующего вещества, а также сопровождается дополнительной лучевой нагрузкой. Поэтому онкологи предпочитают ее назначать только при наличии объективных противопоказаний к МРТ. При этом цистоскопия может использоваться не только в диагностическом плане, но и целью инвазивного вмешательства – удаления сгустков крови, мелких конкрементов (камней).
На основании полученных данных уролог и онколог составляют схему коррекции, позволяющую минимизировать симптоматику, не нагружая ослабленный организм.

Способы лечения лучевого цистита
Терапия предполагает консервативное ведение пациента, в случае отсутствия должного положительного эффекта – решается вопрос об оперативном вмешательстве.
Медикаменты, используемые при лучевом цистите:
- антибиотики (после проведения микробиологического посева для уточнения чувствительности);
- спазмолитические и обезболивающие препараты, назначаемые при выраженном болевом синдроме;
- антихолинэргические вещества, купирующие позывы;
- витамины группы В, свечи с Метилурацилом для усиления процессов репарации (восстановления);
- иммуномодуляторы для улучшения защитных свойств организма.
Операция назначается, если в промежутке от 3 до 6 месяцев отсутствует динамика, уменьшение симптоматики, образуются свищи, язвенные дефекты. В хирургической практике используются:
- Коагуляция язвенных дефектов.
- Склеротерапия под контролем эндоскопа.
- Катетеризация через мочеиспускательный канал или переднюю брюшную стенку.
- Резекция мочевого пузыря (цистэктомия) с последующей тонкокишечной пластикой или выведением внешнего мочеприемника.
Операции сопряжены с риском, поэтому первоначально применяют консервативный вариант лечения.

Последствия
Выраженность последствий определяется:
- объемом и локализацией поражения;
- длительностью лучевой терапии;
- общим количеством поглощенной дозы облучения в ходе всего лечения.
Рассматривают несколько возможных вариантов постлучевых осложнений:
- формирование свищевого хода (прямокишечно-пузырный, влагалищно-пузырный, маточно-пузырный);
- геморрагический вид цистита;
- стойкое сужение внутреннего отверстия мочеиспускательного канала (область шейки);
- присоединение гнойного компонента, приводящего к расплавлению тканей.
На фоне массивного поражения стенки пузыря усиливаются диспепсические расстройства – боли, учащение позывов, недержание. Возможно образование нейрогенного мочевого пузыря с отсутствием нервной стимуляции органа.
Заключение
Прогноз лучевого (радиационного) цистита зависит от стадии. Чем позднее назначено специфическое лечение, тем выше вероятность образования тяжелых органических последствий.
Источник
Лучевой цистит — воспаление мочевого пузыря, вызванное прохождением лучевой терапии. В большинстве случаев при данном заболевании возникают глубокие поражения тканей мочевого пузыря. Это осложняет лечение. В терапии лучевого цистита широко используются антибактериальные препараты, внутриполостные инстилляции, спазмолитические средства. В тяжелых случаях проводится оперативное вмешательство.
Строение мочевого пузыря
Мочевой пузырь — орган, который отвечает за функцию накопления и вывода мочи. Его вместимость в среднем составляет 250–500 мл.
Находится орган в малом тазу. Он отделен от лобкового симфиза слоем рыхлой сетчатки. Задняя стенка его у мужчин примыкает к прямому кишечнику, семенным пузырькам и ампулам семявыводящих протоков. Дно прилегает к простате. У женщин задняя стенка органа находится рядом со стенкой шейки матки. Дно соприкасается с мочеполовой диафрагмой. Боковые стенки органа у всех людей находятся на границе с мышцей, которая поднимает задний проход.
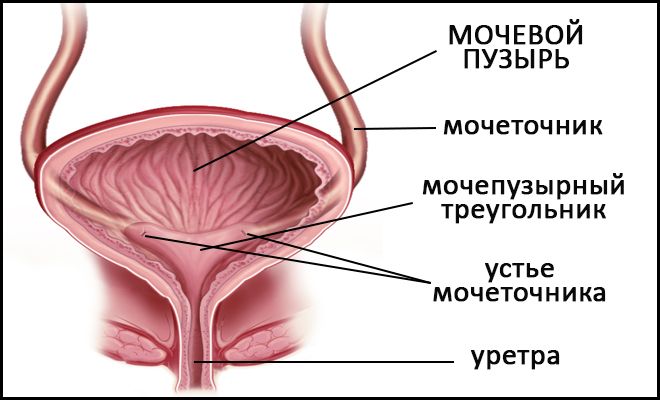
Строение мочевого пузыря.
Стенки мочевого пузыря имеют слизистую оболочку, подслизистый слой, мышцы и адвентицию. Из-за особенностей строения мочевой пузырь подвержен проникновению внутрь него различных инфекций, которые могут вызывать воспаление.
Появление воспалительного процесса провоцирует не только инфекция, но и другие факторы: механические повреждения, ионизирующее облучение. Под воздействием последнего возникает лучевой цистит. Он наблюдается почти у всех пациентов, которые проходят радиационную терапию рака.
Симптомы
У лучевого цистита симптомы почти такие же, как и у других видов этого заболевания. Главным признаком является наличие болей. Они сопровождают каждое мочеиспускание. Больной может заметить присутствие крови в моче. Часто ощущается боль внизу живота.
Различают 5 основных видов лучевых повреждений органа. Для каждого из них характерны свои симптомы.
- Телеангиоэктазия мочевого пузыря. Она характеризуется частым мочеиспусканием и наличием крови в моче, как и при геморрагическом цистите. При выполнении цистоскопии видны участки кровоизлияний, расширенные и извитые сосуды.
- Катаральный цистит. Его симптомом является учащенное мочеиспускание, сопровождающееся болью. При проведении цистоскопии наблюдается уменьшение емкости мочевого пузыря до 150 мл.
- Лучевые язвы мочевого пузыря. Это состояние характеризуется учащенным мочеиспусканием с болью, наличием в моче кровяных выделений, «хлопьев», «песка». Анализы мочи могут показывать присутствие солей кальция. При проведении цистоскопии в органе наблюдаются язвы.
- Инкрустирующий цистит. Эта форма лучевого цистита имеет такие же симптомы, как и предыдущая. При этом емкость органа может быть снижена до 100 мл.
- «Псевдорак». В данном случае происходят изменения мочевого пузыря, которые напоминают рак.
Клинические проявления повреждения органа с момента окончания радиотерапии обычно наблюдаются в срок от 3 до 48 месяцев.
В большинстве случаев заболевание начинает себя проявлять в течение первого года после окончания курса радиационной терапии.
У больных с осложненными формами постлучевого цистита наблюдается глубокое и обширное поражение мочевого пузыря. Воспалительные процессы при этом протекают агрессивно.
Причины
Причиной появления заболевания является недостаточная защита здоровых тканей во время проведения радиационной терапии, неправильная техника лечения, повышенная чувствительность органов к излучению. Поэтому врачи, проводящие радиотерапию, должны знать, как предупредить появление осложнений у пациента, и использовать для этого защитные средства.
Необходимо уведомить пациента, проходящего лечение, о возможных последствиях.
Под влиянием радиации нарушаются кровоснабжение, восстановление тканей. В стенках органа появляются язвы. Радиотерапия снижает иммунитет и естественную защиту слизистой оболочки. В результате этого бактерии, грибки и вирусы легко проникают в орган и приводят к возникновению воспаления.
Главной причиной возникновения заболевания является лучевая терапия.
Диагностика
Существует несколько способов диагностики заболевания:
- Анализ мочи. Он показывает количество лейкоцитов.
- Анализ крови.
- Цистоскопия.
- Биопсия.
- Рентгенодиагностика.
- Урофлоуметрия.
- Посев мочи.
При постановке диагноза специалист ориентируется и на наличие характерных жалоб у пациента.
Лечение
Лечение лучевого цистита осложнено тем, что патология характеризуется глубокими изменениями тканей органа. Лекарственные препараты могут не давать должного эффекта. Так что основная цель терапии сводится к укреплению иммунитета. Как лечить заболевание, должен решать только врач.
Лечение дома
Можно лечиться дома, но под контролем врача. Если у вас развился цистит после лучевой терапии, лечить его самостоятельно не рекомендуется. Это может привести к опасным осложнениям.
В лечении данного заболевания широко применяются противомикробные лекарства. Дозу для каждого пациента определяет врач.
Лечение заболевания у девушек и женщин имеет некоторые особенности. Они связаны с анатомическим строением женского организма. Лучевой цистит лечится у женщин с помощью таких препаратов, как вагинальные свечи, например Метилурацил. Представители сильного пола меньше подвержены лучевому циститу, лечение его у мужчин проводится преимущественно антибиотиками.
Для устранения неприятных симптомов применяют спазмолитики. В комплексном лечении могут быть использованы и народные средства, например настои лекарственных трав, пшена. Они способствуют более быстрому выведению инфекции. Допускается применение и растительных препаратов, которые оказывают противовоспалительное действие. Хорошо помогают таблетки Уролесан, Цистон. Они дают быстрое облегчение.

Фитопрепараты — лекарства, изготавливаемые из натуральных растительных компонентов: лекарственных растений, трав.
При лечении в домашних условиях следует периодически делать контрольные обследования.
Лечение в больнице
Помимо приема лекарств лечебные мероприятия могут включать внутриполостные инстилляции. Внутрь мочевого пузыря вводятся препараты серебра, они прижигают ранки и стимулируют регенерацию пораженных тканей.
Если консервативным способом вылечить заболевание не удалось, используется хирургическое вмешательство. Оно может быть выполнено 2 способами:
- Диатермокоагуляция — прижигание язв.
- Удаление мочевого пузыря.
Хирургическое лечение мочевого пузыря, по данным научных исследований, обычно сопровождается осложнениями. Поэтому оно используется только в крайних случаях на поздних стадиях заболевания. Резекция мочевого пузыря приводит к инвалидности.
Методы лечения
При постлучевом цистите лечение проводится с помощью следующих методов:
- Лекарственных препаратов.
- Внутриполостных инстилляций.
- Симптоматической терапии.
- Фитотерапии.
- Хирургических вмешательств.
Какие лекарства для лечения использовать, сколько должно продолжаться лечение — может решать только врач.
Возможные осложнения
К осложнениям заболевания относят обильные кровотечения, задержку мочи, перфорацию стенок мочевого пузыря, влагалищные свищи, рубцовые поражения тканей органа и изменение его эластичности.
Рекомендуем ознакомиться:
Можно ли пить алкоголь при цистите.
Разрешено ли при цистите греть ноги.
Почему не помогают антибиотики.
Хроническая форма
Заболевание чаще всего имеет хроническую форму. Ведь сеансы радиационной терапии проводятся часто, а ткани органа не успевают быстро восстанавливаться. Хроническое воспаление характеризуется чередованием периодов обострения и ремиссий.

Профилактические рекомендации
Поскольку воспаление мочевого пузыря вызывает радиационная терапия, то главным методом профилактики является предупреждение развития рака. Каждому человеку необходимо периодически проходить диагностику для выявления злокачественных патологий.
Для профилактики рака рекомендуется отказаться от алкоголя и курения, нормализовать питание. Большое значение имеет соблюдение режима дня.
Для того чтобы предотвратить воспаление мочевого пузыря во время проведения радиотерапии, орган защищают специальной ширмой. Пациентам, которые получают радиационное лечение, выполняют периодические эндоскопические исследования мочевого пузыря.
Всегда проще предупредить появление патологии при проведении радиотерапии, чем потом лечить воспаление.
Статистика заболевания
Согласно статистическим данным, лучевой цистит возникает в 18% случаев после проведений радиотерапии.
Интересные факты о заболевании и его лечении
- Заболевание практически всегда осложняется присоединением инфекции, для которой облученные ткани являются благоприятной средой обитания.
- Женщины сталкиваются с лучевым повреждением мочевого пузыря чаще, чем мужчины.
- Значительно увеличивает вероятность развития заболевания сахарный диабет.
- Лечение патологии должен осуществлять только врач.
Источник
В статье проанализированы результаты лечения больных с поздними лучевыми повреждениями мочевого пузыря (осложненными и неосложненными циститами). Отмечается, что выбор метода лечения должен основываться на данных субъективных жалоб и объективных методов исследования. Так, при выраженном болевом синдроме и инкрустированной форме лучевого цистита наилучшие результаты отмечались на фоне внутрипузырного применения Димексида. При выраженном воспалительном процессе, сопровождающемся поверхностным нарушением слизистой мочевого пузыря, а также атрофии слизистой предпочтение следует отдать инстилляциям УРО-ГИАЛА. Рексод продемонстрировал эффективность у больных с геморрагическим синдромом, при язвенном лучевом цистите и сниженном объеме мочевого пузыря.
Таблица 1. Сравнительная характеристика результатов лечения больных первой группы до и после внутрипузырного применения Димексида
Таблица 2. Сравнительная характеристика цистоскопических признаков лучевых циститов у больных первой группы до и после внутрипузырного применения Димексида
Таблица 3. Сравнительная характеристика больных второй группы до и после внутрипузырного применения УРО-ГИАЛА
Таблица 4. Сравнительная характеристика цистоскопических признаков лучевых циститов у больных второй группы до и после внутрипузырного применения УРО-ГИАЛА
Таблица 5. Сравнительная характеристика больных третьей группы до и после внутрипузырного применения Рексода
Таблица 6. Сравнительная характеристика цистоскопических признаков лучевых циститов у больных третьей группы до и после внутрипузырного применения Рексода
Введение
В настоящее время лучевая терапия является одним из основных методов лечения злокачественных новообразований органов малого таза. При отсутствии метастазов в регионарные лимфоузлы применение лучевой терапии позволяет добиться полной или частичной регрессии опухоли (рак тела и шейки матки, рак предстательной железы, в меньшей степени рак мочевого пузыря и прямой кишки) в среднем в 70–75% случаев. При этом продолжительность жизни после окончания курса лечебных мероприятий остается относительно высокой и составляет около четырех-пяти лет [1–3].
К сожалению, у части таких больных (10–15%) формируются лучевые повреждения органов малого таза: мочевого пузыря, прямой кишки и внутритазовой клетчатки [4, 5]. Оценивая данные литературы, можно констатировать неудовлетворительные результаты диагностики и лечения лучевых повреждений органов малого таза. Это выражается в частых рецидивах цистита с исходом в сморщивание мочевого пузыря, внутритазовом лучевом фиброзе со сдавлением интрамурального и юкставезикального отделов мочеточников и развитии хронической почечной недостаточности [7–8].
Проведение лучевой терапии может осложниться развитием радиационно-индуцированного фиброза, выраженность которого прямо пропорциональна величине суммарной поглощенной дозы, режиму фракционирования и времени после проведения лучевой терапии. Микроскопическое исследование тканей с радиационно-индуцированным фиброзом показало, что его формирование сопровождается развитием каркаса в подслизистом слое стенки мочевого пузыря, в сетях которого фиксируются стенки мелких артерий и вен. Происходит лучевое повреждение и самой сосудистой стенки, особенно ее адвентиции, что приводит к потере сосудами эластичности и появлению ломкости. Клинически это обнаруживается различной степенью гематурии, вплоть до профузного кровотечения. Развитие в последующем лучевого фиброза всей стенки мочевого пузыря значительно отягощает клинические симптомы и выраженность лучевого цистита [9–11].
В диагностике лучевых циститов важное значение имеют общеклинические, рентгенологические и инструментальные методы исследования. Ведущим методом исследования мочевого пузыря остается цистоскопия, позволяющая достоверно установить локализацию и степень выраженности лучевого повреждения, то есть выявить органические изменения слизистой оболочки, наличие камней и видимых опухолевых элементов, оценить состояние устьев мочеточников.
Материал и методы
В настоящей работе проведено исследование эффективности новых методов местного лечения осложненных и неосложненных лучевых циститов. 139 больных были разделены на три группы. Первую группу составили 49 пациентов (17 с неосложненными циститами и 32 – с осложненными). Они получали традиционное местное лечение: Димексид, Колларгол, синтезоновая эмульсия и облепиховое масло. Во вторую группу вошли 52 больных (26 с неосложненными циститами и 26 – с осложненными), у которых для местного лечения использовался препарат УРО-ГИАЛ. В местной терапии третьей группы – 38 пациентов (13 с неосложненными циститами и 25 – с осложненными) – применялась супероксиддисмутаза (препарат Рексод). Кроме того, всем пациентам была назначена антибактериальная, антикоагулянтная, вазоактивная, симптоматическая и иммунная терапия.
Местное лечение больных первой группы начиналось с инстилляций 10%-ного Димексида в объеме 20 мл. Применение этого препарата патогенетически обосновано, поскольку он обладает выраженным противовоспалительным, противоотечным и обезболивающим эффектом. В связи с тем что Димексид является органическим растворителем и легко проникает в ткани, в раствор добавлялись антибиотики (гентамицин, амикацин), фибролизирующие (Лидаза) и противовоспалительные препараты (преднизолон). Инстилляции проводились ежедневно по 20 мл (от 10 до 15 процедур). У больных с микрогематурией или неинтенсивной примесью крови в моче для инстилляций мочевого пузыря дополнительно применялся 3%-ный Колларгол 20 мл на одно введение. При неэффективности монотерапии Колларголом для усиления гемостатического эффекта его чередовали с охлажденной аминокапроновой кислотой. После стихания воспалительных процессов внутрипузырно в подогретом виде один раз в сутки в течение 10–15 дней вводились синтезоновая эмульсия и облепиховое масло. Действие этих препаратов направлено на усиление репараторных процессов в стенке мочевого пузыря. Благодаря жировой основе они оказывают выраженное обволакивающее и обезболивающее действие.
Местное лечение больных второй группы подразумевало применение препарата на основе гиалуроновой кислоты УРО-ГИАЛ. УРО-ГИАЛ – вязкоэластичный протектор межклеточного вещества уротелия мочевого пузыря и уретры. УРО-ГИАЛ позволяет создать вязкоэластичную пленку на слизистой, тем самым защищая ее от агрессивного воздействия мочи и препятствуя адгезии микробов к поврежденной поверхности. Инстилляции УРО-ГИАЛА проводились через день в течение 12–15 дней, затем в режиме одно введение в неделю.
В третьей группе пациентам назначался препарат супероксиддисмутазы Рексод. Рексод прямо инактивирует свободные радикалы, блокирует реакцию перекисных радикалов с арахидоновой кислотой, ослабляет активное действие лейкотриена В4, ингибирует хемотаксис лейкоцитов, значительно уменьшает синтез коллагена фибробластами (способствует регрессии радиационно-индуцированного фиброза). Рексод вводился внутрь мочевого пузыря, при этом содержимое флакона растворяли непосредственно перед введением в 10 мл стерильного физиологического раствора. Инстилляции проводились один раз в сутки на протяжении 15–20 дней.
Результаты и обсуждение
Результаты лечения больных первой группы представлены в таблице 1. Приведенные данные свидетельствуют о значительном уменьшении частоты ночного мочеиспускания и снижении бактериурии у большинства больных как с осложненными, так и с неосложненными циститами. Несмотря на по-прежнему высокий уровень лейкоцитурии, она носила менее выраженный характер. Макрогематурия после лечения не выявлялась у пациентов с неосложненными циститами, но сохранялась у 18% пациентов с осложненными циститами.
Сравнительный анализ УЗИ-признаков лучевых циститов у больных первой группы продемонстрировал, что внутрипузырное применение Димексида позволило очистить мочевой пузырь от солевой инкрустации более чем в 50% случаев. К сожалению, основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) были купированы у незначительного числа пациентов.
Динамика выраженности цистоскопических признаков лучевых циститов у больных первой группы до и после лечения продемонстрирована в таблице 2. У пациентов как с неосложненными, так и осложненными циститами сохранялись воспаление (гиперемия и отек) и телеангиоэктазии. Таким образом, внутрипузырное применение Димексида было наиболее эффективным у пациентов с выраженным болевым синдромом и инкрустированной формой лучевого цистита.
Результаты лечения больных второй группы представлены в таблице 3. Следует отметить выраженное противовоспалительное действие УРО-ГИАЛА. Так, частота ночного мочеиспускания сократилась в два раза более чем у 56% пациентов с неосложненными циститами и у 59% с осложненными циститами. Лейкоцитурия уменьшилась в два раза у больных с осложненными циститами и практически не выявлялась у пациентов с неосложненными циститами (12%), а бактериурия сохранилась только у 27 и 25% больных в обеих подгруппах соответственно.
Основные УЗИ-признаки воспаления (взвесь в просвете мочевого пузыря и утолщение его стенок) исчезли у подавляющего числа больных. Однако УРО-ГИАЛ практически не оказал действия на инкрустированные циститы, особенно у больных со сниженным объемом мочевого пузыря.
Характеристика цистоскопических признаков лучевых циститов у больных второй группы до и после лечения продемонстрирована в таблице 4. Гиперемия и отек беспокоили менее чем 25% больных как с неосложненной, так и осложненной формой цистита. Частота эрозии у пациентов с неосложненными циститами уменьшилась в четыре раза. Однако более чем у 70% пациентов сохранились телеангиоэктазии. Язва мочевого пузыря у больных с осложненными циститами уменьшилась в размерах и очистилась от фибрина.
Можно сделать вывод, что применяемая схема лечения – инстилляции УРО-ГИАЛА – наиболее эффективна у пациентов с выраженным воспалительным процессом и болевым синдромом, связанным с воспалением стенок мочевого пузыря, и может применяться у больных с любой формой лучевого цистита, осложненного бактериальной инфекцией.
Результаты лечения больных третьей группы представлены в таблице 5. Почти у половины больных с неосложненными и осложненными циститами в два раза уменьшилась частота ночного мочеиспускания. У 75 и 90% пациентов соответственно сохранилась лейкоцитурия. Однако бактериурия почти у половины больных в обеих подгруппах не определялась, а макрогематурия исчезла у всех пациентов.
Сравнительная характеристика УЗИ-признаков лучевых циститов у больных третьей группы продемонстрировала достоверное увеличение объема мочевого пузыря у пациентов с микроцистисом, однако в меньшей степени Рексод оказал положительное действие на инкрустацию стенок мочевого пузыря и наличие взвеси в его просвете.
Что касается выраженности цистоскопических признаков лучевых циститов у больных третьей группы (табл. 6), то в результате лечения язва мочевого пузыря исчезла у всех больных, однако более чем у 60% пациентов с осложненными циститами сохранялись признаки воспаления (гиперемия и отек). Таким образом, Рексод можно рекомендовать больным с геморрагическим синдромом, при язвенном лучевом цистите и сниженном объеме мочевого пузыря.
Заключение
Следует отметить, что используемые препараты (Димексид, УРО-ГИАЛ и Рексод) имеют разную направленность действия. В частности, при выраженном фиброзе стенки мочевого пузыря предпочтение следует отдавать применению инстилляций раствора Димексида. При выраженном воспалительном процессе, сопровождающемся поверхностным нарушением слизистой мочевого пузыря, а также атрофии слизистой наиболее эффективным оказалось применение УРО-ГИАЛА. У больных с гематурией и глубокими нарушениями целостности слизистой мочевого пузыря (язвенно-некротический цистит) наиболее высокие результаты продемонстрировало применение супероксиддисмутазы. Выбор метода лечения должен основываться на данных субъективных жалоб и объективных методов исследования.
Источник
