Лечение герпеса мочевого пузыря

Говорят, что беда не приходит одна.
Заболевания зачастую тоже посещают человека парами-тройками, медики в таких случаях называют их коморбидными.
Герпес – генитальная инфекция вирусного происхождения – может сопровождаться привычным, но все также тягостным воспалением мочевого пузыря, циститом.
Существует более сотни видов вируса герпеса.
Возбудитель заболевания внедряется в ДНК или РНК человеческих клеток, вызывая их гибель, перерождение, аутоагрессию.
Или персистирование, то есть «мирное» сосуществование, скрытое от самого заболевшего и окружающих его людей.
Какие типы вируса герпеса наиболее распространены
Генитальный герпес вызывается вирусом типа HSV-2.
Первый тип приводит к развитию простого герпеса (например, на губах или крыльях носа).
Вирус HHV 3, Herpes zoster, вызывает опоясывающий лишай, ветрянку.
EBV, четвертый тип, – мононуклеоз, HCMV-5 – цитомегаловирус, HHV-6 – рассеянный склероз, псевдокраснуху и хроническую усталость.
А седьмой и восьмой типы, HHV-7 и HHV-8, – онкологические заболевания.
Цистит может иметь инфекционное и неинфекционное происхождение, в первом случае вызываясь самыми различными инфекционными агентами, от бактерий, простейших и грибков до вирусов.
Герпес и цистит, есть ли между ними взаимосвязь?
Когда герпес вызывает цистит?
В данном случае воспаление мочевого пузыря обусловлено восходящим инфекционным процессом.
Вирус длительное время существует латентно, проходя все стадии развития, включая образование вирионов.
Последние существуют вне клетки и обеспечивают заразность заболевания.
Вирион поднимается по мочеиспускательному каналу в пузырь и внедряется в его слизистую, вызывая воспалительную реакцию.
Инкубационный период герпетической инфекции может быть весьма длительным, от пары дней до нескольких лет.
Герпес может никак не проявляться годами, но, однажды проникнув в организм человека, уже не покидает его в течение всей жизни.
Предрасполагающие факторы развития вторичного инфекционного процесса стимулируют активность вируса, что и приводит к определенной клинической картине заболевания.
Пути заражения генитальным герпесом известны:
- половой путь инфицирования при оральном (при микротравмах и кариозных зубах риск инфицирования повышается), генитальном (особенно поза миссионера) и анальном (наибольшая вероятность заражения) сексе;
- контактно-бытовой, то есть при соприкосновении с кожей источника вирусной инфекции, предметами внешней среды, где вирус герпеса может сохранять жизнеспособность;
- вертикальный путь: в родах естественным путем и при беременности (перинатальное заражение). Микротравмы слизистой и кожи предрасполагают к заражению, осуществляемому при плотном контакте с кожей пациента (герпетические пузырьки или неповрежденная внешне кожа).
У 47% пациентов, инфицированных вирусом герпеса, развивается герпетический цистит как осложнение основного заболевания.
Между моментом заражения и развитием цистита могут пройти месяцы, годы и даже десятилетия.
Предрасполагающие факторы развития герпетического цистита
- женский пол (в связи с анатомически короткой уретрой);
- недавняя катетеризация, бужирование мочеиспускательного канала (микротравмирование слизистой усугубляет воспаление)
- неполное опорожнение мочевого пузыря, в том числе из-за неудачной ВМС (неспецифический цистит усугубляется герпетической инфекцией);
- беременность и послеродовый период (снижение иммунитета);
- аденома предстательной железы и простатит (в следствие застоя мочи в пузыре);
- иммуносупрессия (лечение аутоиммунных заболеваний, ВИЧ);
- менопауза (из-за сухости и истончения слизистой).
При беременности сопротивляемость инфекциям снижается, а увеличивающаяся матка надавливает на мочевой пузырь, что приводит само по себе к учащению мочеиспускания.
К тому же латентные ИППП активизируются, оттого вероятность получить герпетический цистит увеличивается.
Пациентка может и не знать о наличии у себя вируса герпеса, и заболевание начинается именно с осложнения, в нашем случае – цистита.
ВИЧ и особенно СПИД приводят к катастрофическому снижению и даже прекращению иммунного ответа, а значит, все латентные инфекции могут «безнаказанно» провоцировать обострение.
Герпес сам по себе является нередким спутником ВИЧ-инфекции, воспаление развивается быстро и приобретает рецидивирующее течение.
Симптомы и признаки герпетического цистита
Клиническая картина цистита, развывшегося в следствие герпеса, не имеет значительных отличий от циститов невирусной этиологии.
Наблюдаются следующие симптомы:
- жгучая боль в финале мочеиспускания;
- ощущение незавершенности процесса при попытке помочиться;
- зуд;
- боли в проекции мочевого пузыря (преимущественно при интерстициальной форме);
- никтурия (пациент больше мочится ночью, чем днем); воспалительного заболевания);
- дизурия (мочеиспускание частое и болезненное);
- гематурия;
- напрасные позывы к мочеиспусканию;
- небольшие эрозии, как находки на цистоскопии.
Клиническая картина генитального герпеса может даже не присутствовать.
Тем не менее определяются следующие симптомы генитального герпеса, в том числе общие с клиникой воспаления мочевого пузыря:
- озноб, астения, лихорадка;
- жгучая боль, зуд и, соответственно, расчесы;
- увеличены лимфоузлы (лимфоаденопатия);
- лимфангиты (воспаление сосудистой стенки лимфангиона) встречаются реже
- пузырьки с прозрачным наполнением в зоне входных ворот инфекции, сменяющиеся мокнущими язвочками;
- боль стреляющая, покалывающая, выраженная, так как инфекционный агент поражает нервные ганглии.
Существуют атипичные формы генитального герпеса, в том числе осложненного циститом.
- Отечная форма
При присоединении почечной патологии развиваются отеки.
Кажется, в первую очередь человек страдает от неинфекционного заболевания, но обычные методы лечения
- Зудящая форма
На первый план выступает зуд, небольшие светлые выделения, лейкоплакия матки, а наиболее тягостным признаком являются привычные выкидыши.
- Абортивное течение
Клиническая картина развивается почти стандартно, однако клиника быстро прекращается.
Инфекционный процесс продолжает развиваться.
- Стертая форма
Клинические симптомы проявляются слабо, неуверенно, неубедительно, однако инфекция развивается в полном объеме, незаметно для пациента и окружающих.
- Интерстициальный герпетический цистит
Основным симптомом являются хронические тазовые боли.
Герпес поражает нервные ганглии, боль плохо купируется и затихает на фоне лечения вирусной инфекции.
Вышеперечисленные симптомы, в том числе общие для цистита и герпеса, свидетельствуют о желательности проведения диагностического поиска вирусного агента.
Диагностика герпетического цистита
Инфекционные заболевания могут быть точно установлены при помощи различных лабораторных методов.
Наибольшие сложности возникают на первом этапе, когда заболевание манифестирует именно воспалением мочевого пузыря.
Необходимо предположить вирусную природу этого воспаления.
Начинают со сбора анализов мочи и крови.
Назначают проведение иммунограммы, то есть анализа крови, демонстрирующего степень иммунного ответа.
Слишком высокие показатели говорят об аутоиммунном процессе, когда человеческий организм воспринимает часть своих тканей как агрессора, врага.
Слишком низкие показатели говорят о неспособности сопротивляться вирусной инфекции.
Иммуноглобулины А (в норме 1,12±0,16 кЕ/л) при повышении говорят о том, что максимальная острота инфекционного процесса прошла.
Имеются заболевания печени и желчного пузыря, возможно, хронический алкоголизм.
Снижаются показатели при отравлениях, аллергиях, радиационном поражении, аутоиммунных процессах.
Иммуноглобулины М (в норме 1,09±0,24 кЕ/л) при повышении свидетельствуют об острой фазе процесса, возможно, васкулите, глистной инвазии, гепатитах, воспалении миндалин.
Падение показателя говорит, например, о панкреатите.
Иммуноглобулины G (в норме 7,08±0,93 кЕ/л) при повышении говорят о хроническом инфекционном процессе, мононуклеозе или ВИЧ.
Низкие показатели бывают у грудных младенцев, пациентов после трансплантации или радиационного облучения.
Иммуноглобулины E (в норме 76±9 кЕ/л) возрастают при аллергиях, паразитах, некоторых инфекционных болезнях бактериальной природы.
Выявляют по иммунограмме резус-конфликт, ревматические заболевания, бесплодие и несовместимость тканей.
По каким цифрам, то есть показателям, иммунных клеток происходит подбор лечения – это сфера компетенции врача-уролога или венеролога.
Сдать кровь на антитела -это необходимая составляющая диагностического процесса.
Серологические реакции способны подтвердить наличие вируса герпеса, но иногда дают ложные реакции.
Наиболее точным методом диагностики является генетическое исследование: ПЦР (полимеразная цепная реакция) с поверхности слизистой мочевого пузыря.
Выявляют следы ДНК возбудителя в мазках со слизистой или посеве мочи, и на сегодняшний день это – наиболее точный и надежный диагностический метод.
Используют также инструментальные методы исследования, в частности, цистоскопию, то есть осмотр полости мочевого пузыря
Контрольные анализы забираются через 2-4 недели после окончания курса терапии, причем ориентируются больше на данные серологии крови, иммунограмму.
Лечение герпеса и цистита
Длительность курса лечения составляет около месяца.
Цистит требует не только привычных методов борьбы с воспалением, но в первую очередь подавления активности возбудителя.
Этиологическое (противовирусное) и симптоматическое лечение дополняется курсом иммуностимулирующей терапии.
Врач может выбрать инъекции (панавир, ацикловир, фоскавир, циклоферон) или таблетки (валтрекс, алпизарин, ганцикловир, фамвир и другие).
Для улучшения иммунного ответа используют левамизол, тималин, интерферон, настойки элеутеррококка, женшеня, эхиноцеи.
Помимо назначения лекарств, применяют инстилляции мочевого пузыря, физиотерапевтическое лечение
Врач может купировать проявления цистита и герпеса, но полностью уничтожить вирус пока невозможно.
Поэтому следует постоянно придерживаться требований профилактики заражения как окружающих, так и самого себя (реинфицирования).
Эффективность уколов и таблеток от герпеса доказана, если мы говорим об устранении клинических симптомов, но ограничена неспособностью полностью уничтожить вирус герпеса.
Препараты – каждый сам по себе или в сочетании с другими фамсредстами могут давать побочные эффекты:
- астения;
- гриппоподобное состояние;
- аллергические реакции;
- рвота, расстройства стула.
Профилактика заражения партнера или иных членов семьи:
- презервативы;
- заклеивание поврежденной кожи и лечение микротравм;
- своевременная диагностика и лечение;
- дезинфекция предметов общего пользования;
- медикаментозная профилактика после секса (имунофан).
Наиболее активной формой индивидуальной профилактики является иммунизация.
Вакцина против герпеса не способна уничтожить возбудитель, но может помешать заражению и продлить периоды ремиссии.
Куда обращаться при герпетическом цистите
Лечение назначить и проконтролировать способен только специалист.

Самолечение чревато осложнениями, в том числе хронизацией процесса.
Следует обратиться в поликлинику или кожно-венерический диспансер.
Какой врач вам нужен?
Уролог или венеролог будет курировать течение заболевания, но и им может понадобиться консультация инфекциониста.
Важно вовремя обратиться за медицинской помощью и своевременно выполнять все диагностические и профилактические мероприятия.
Для диагностики и лечения герпетического цистита обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Герпетический уретрит – вирусное заболевание, характеризующееся разнообразием клинических симптомов. В последние несколько лет замечена тенденция к их широкому распространению. По данным современной литературы, число вновь заболевших возросло более чем на 10%.
[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
N34 Уретрит и уретральный синдром
A60.0 Герпетические инфекции половых органов и мочеполового тракта
Причины герпетического уретрита
Возбудителем герпетического уретрита служит вирус простого герпеса типа 2, который выделяют при преимущественном поражении половых органов. Герпетический уретрит весьма контагиозное, инфицирование происходит при близких, интимных контактах.
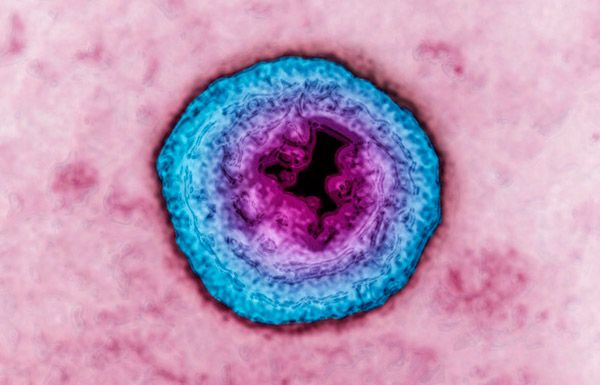
При этом заражение может произойти от инфицированного пациента как имеющего симптомы заболевания, так и при их отсутствии. Первичное инфицирование часто сопровождается резко выраженной симптоматикой, после чего вирус переходит в латентное состояние. Повторное обострение заболевания наблюдается приблизительно у 75% больных.
[8], [9], [10], [11], [12]
Симптомы герпетического уретрита
Симптомы герпетического уретрита у мужчин возникают через 3-7 дней после контакта: на половом члене, внутренней поверхности крайней плоти, в мочеиспускательном канале возникают локальная эритема, везикулы, которые, прорываясь, образуют язвочки, обрамлённые красной воспалительной каймой. Герпетические высыпания обычно локализуются в ладьевидной ямке и не выходят за пределы висячей части мочеиспускательного канала. При уретроскопии они выглядят как множественные мелкие эрозии, иногда сливающиеся в более крупный очаг, что сопровождается болью и лихорадкой, паховым лимфаденитом, дизурией.
Появляются скудные слизистые выделения из мочеиспускательного канала, обычно в виде утренней капли, сопровождающиеся лёгким покалыванием или жжением. Как правило, симптомы герпетического уретрита исчезают через 1-2 нед. но у большинства больных возникают рецидивы с интервалом от нескольких недель до нескольких лет. Как правило, рецидивы вирусного уретрита протекают легче, чем первичная инфекция. В случае присоединения бактериальной инфекции отделяемое становится гнойным, более обильным, а продолжительность заболевания увеличивается до 3 нед и более. У половых партнёрш больных с герпетическими уретритами часто обнаруживают длительно протекающие эндоцервициты, также весьма устойчивые к проводимому лечению.
[13], [14], [15], [16], [17], [18]
Диагностика герпетического уретрита
Диагностика герпетического уретрита основана на обнаружении в соскобах или в мазках, взятых из оснований свежих герпетических поражений кожи или слизистой оболочки мочеиспускательного канала, многомерных гигантских клеток и внутриклеточных включений.
Проводят также ПЦР-диагностику и реакцию непрямой агглютинации: вирус герпеса фиксирован сенсибилизированных танином эритроцитах. Результат получают через несколько часов.
В настоящее время с успехом применяют специфические и чувствительные методы выявления антигена вируса простого герпеса – реакцию прямой иммунофлюоресценции, при которой в ядрах поражённых эпителиальных клеток видны округлые образования с ярко-зелёным свечением.
[19], [20], [21], [22], [23], [24], [25], [26]
Какие анализы необходимы?
Лечение герпетического уретрита
Лечение герпетического уретрита чрезвычайно трудная задача, так как заболевание может протекать латентно. Принципы лечения генитального герпеса:
- лечение первого клинического эпизода герпеса;
- лечение рецидивов;
- длительная супрессивная терапия.
Рекомендации по лечению первого клинического эпизода генитального герпеса:
- ацикловир по 400 мг внутрь 3 раза в сутки 7-10 дней или по 200 мг внутрь 5 раз в сутки 7-10 дней;
- или фамцикловир по 250 мг внутрь 5 раз в сутки 7-10 дней;
- или валацикловир по 1 г внутрь 2 раза в сутки 7-10 дней.
Лечение герпетического уретрита следует начинать как можно раньше, сразу после появления первых симптомов заболевания.
При недостаточной эффективности лечения после 10-дневного курса возможен дальнейший приём препарата.
Ацикловир – препарат выбора и обычно обеспечивает достаточно успешное лечение. Клинические наблюдения подтвердили эффективность этого препарата: при его применении у больных с первичным поражением половых путей уменьшаются как распространение вируса, так и выраженность клинической симптоматики. Препарат применяют внутрь, внутривенно, местно (3-5% ацикловировая мазь).
Существующие методы лечения герпетического уретрита позволяют лишь купировать рецидивы заболевания, но не ликвидировать рецидивы заболевания. Большинство больных с первым клиническим эпизодом инфекции вирусом простого герпеса типа 2 затем сталкиваются с рецидивами заболевания. Это бывает реже у пациентов, первоначально инфицированных вирусом простого герпеса типа 1. Противогерпетическую терапию при рецидивах назначают эпизодически во время клинических проявлений генитального герпеса для улучшения состояния пациентов и сокращения продолжительности рецидива. Её назначают длительно в качестве суппрессивной терапии, которая сокращает количество рецидивов у пациентов с частыми обострениями заболевания (более 6 раз в год) на 70-80%. При таком лечении многие больные отмечают отсутствие клинических эпизодов. Есть данные об эффективности и безопасности приёма ацикловира более 6 лет и препаратов валацикловир и фамцикловир более года.
Эпизодическое лечение рецидивов генитального герпеса необходимо начинать в первый день клинических проявлений или во время продромального периода.
Рекомендуемые для этого режимы фармакотерапии рецидивов генитального герпеса следующие:
- ацикловир по 400 мг 3 раза в сутки 5 дней, или по 800 мг 2 раза в сутки 5 дней, или по 800 мг 3 раза в сутки 2 дня; .
- или фамцикловир по 125 мг 3 раза в сутки 5 дней или по 100″ м 2 раза в сутки 1 день;
- или валацикловир по 1 г 2 раза в сутки 5 дней или по 500 мг 2 раза в сутки 3 дня.
С целью профилактики рецидивов герпетической инфекции разработаны режимы суппрессивной терапии:
- ацикловир по 400 мг 2 раза в сутки;
- или фамцикловир по 250 мг 2 раза в сутки;
- или валацикловир 500 мг 1 раз в сутки или по 1 г 1 раз в сутки.
Рекомендуют периодическое прекращение приёма препарата (раз в 12 мес) для оценки возможных изменений течения заболевания.
Валацикловир в дозе 500 мг 1 раз в сутки может быть менее эффективным, чем другие режимы его дозирования, так же как и ацикловир у пациентов с очень частыми рецидивами заболевания (более 10 раз в год). Это диктует необходимость поиска более эффективных методов химиотерапии и специфической профилактики этой инфекции.
Этиотропное лечение герпетического уретрита может также включать бромуридин, рибовирин, бонофтон, эпиген, госсипол, мегасил.
При рецидивных формах герпетической инфекции противовирусную терапию дополняют назначением иммуномодуляторов (интерлейкины, циклоферон, роферон, индукторы интерферона).
Для полной ремиссии обязательны вакцинопрофилактика герпетической вакциной и антиоксидантная защита.
Следует отметить, что при лечении детей, лиц пожилого и старческого возраста, страдающих на герпетический уретрит, больных хронической почечной и печёночной недостаточностью, в том числе находящихся на гемодиализе, необходима соответствующая корректировка дозы препаратов.
Источник
