Лечение цистита и пиелонефрита у подростков
У детей в раннем возрасте многие инфекции мочевой системы могут протекать с атипичными симптомами. Это создает определенные сложности в их своевременном распознавании, а значит, и лечении. Нередко могут выявляться только повышенные лейкоциты в моче, без каких-либо проявлений, либо формируются цистит или даже пиелонефрит, которые симулируют простуду, патологии пищеварения или кишечные инфекции. Нужно, чтобы родители обратились к врачу, чтобы дети могли полностью обследоваться и пройти лечение, это избавит от опасных осложнений.
Наличие лейкоцитов в моче

Самым частым вариантом проявления инфекции в области мочевой системы является так называемая абактериальная лейкоцитурия (повышены лейкоциты в моче без микробов), либо же микробная, с повышением уровня белых клеток и высеванием микробов. При этом нет никаких проявлений инфекции, дети отлично себя чувствуют, нет лихорадки, боли в животе, проблем с мочеиспусканием. Обычно лейкоциты в моче повышаются при поражении нижних мочевых путей (уретра или мочевой пузырь), но могут также быть и более массивные воспалительные процессы. Дополнительно стоит помнить о том, что повышение лейкоцитов в моче может быть дефектом сбора анализа, либо результатом воспаления гениталий при вульвитах у девочек и фимозах у мальчиков. Поэтому по единичному исследованию никаких диагнозов не ставится, проводят целый ряд обследований, и если лейкоциты в моче проявляются во всех результатах, это уже повод для консультации нефролога и назначения лечения.
Инфекция мочевой системы в младенчестве
Нередко инфекция в области мочевой системы является распространенной, и не имеет уточнения по локализации, протекает с явлениями дизурии — дети плачут и беспокоятся при опорожнении мочевого пузыря, моча отходит каплями, могут выявляться подпускание капель в штанишки или недержание. Дети постарше могут жаловаться, что болит живот или промежность. На фоне таких явлений мочевая инфекция формирует и типичные изменения в анализе — это увеличение лейкоцитов в моче вплоть до формирования пиурии (наличие в анализе гноя), выделение крови, определяемого в анализе или видимого глазом. При посевах выявляется массивный рост микробов группы кишечной палочки или стафилококка, синегнойной палочки. Наиболее часто поражаются мочевой пузырь и уретра, реже — мочеточники и почки детей.
Также инфекция может себя проявлять и формированием лихорадки, которая может иметь вид как субфебрильной, так и высокой. К ней присоединяется интоксикация, недомогание, боли в животе, тошнота и сонливость. У детей постарше боли локализуются в области боков или низа живота, отдают в пах или бедро. Анализ мочи выявляет высокое количество лейкоцитов и эритроцитов, бактерии в моче, в анализе крови есть признаки микробного воспаления с ускорением СОЭ, нейтрофильным сдвигом. Зачастую при углубленном обследовании инфекция затрагивает почки, мочеточники и мочевой пузырь. Такие дети требуют госпитализации и активного лечения.
Пиелонефрит у малышей: особенности течения

В раннем детском возрасте пиелонефрит в своих проявлениях имеет специфические особенности, что связано с влиянием инфекции на весь организм. Преобладающими над всеми иными будут симптомы интоксикации, иногда возможно формирование нейротоксикоза, отравление продуктами метаболизма, которые не могут вывести почки и продуктами жизнедеятельности микробов нервной ткани. Тяжело протекающий пиелонефрит может давать формирование менингеальных знаков, рвоты и сильное срыгивание, особенно на высоте лихорадки. Дети первого года жизни на фоне пиелонефрита могут полностью отказываться от еды, что приводит к резкой потере веса, нарушению физического развития. Малыши бледные, вокруг глаз выражена синева, определяется цианоз носогубного треугольника, могут возникать отеки или легкая пастозность в области лица или вокруг глаз.
Часто пиелонефрит у малышей принимается за острые хирургические патологии, кишечные расстройства, простуды или иные патологии. Определиться с диагнозом помогает анализ крови и мочи, а также данные УЗИ почек. У детей постарше подозрением на пиелонефрит будут длительные беспричинные подъемы температуры без болей и признаков простуды, либо жалобы на боли в спине, пояснице, опоясывающие болевые ощущения, усиливающиеся при поколачивании по спине в районе талии.
Цистит у малышей: в чем особенности
Отличием цистита у малышей является его генерализованный характер, в то время как во взрослом возрасте или детей постарше он обычно протекает в виде местного процесса. Особенно тяжело будет протекать геморрагический цистит, для которого типичны кровь и лейкоциты в моче, причем иногда видимые на глаз в виде гноя и кровяных хлопьев. Моча приобретает цвет «мясных помоев», со значительной общей интоксикацией, высокой лихорадкой. Такой цистит требует стационарного лечения с активным применением антибиотиков. На фоне имеющегося цистита у детей могут возникать как недержание или подпускание мочи, так и острая ее задержка.
Какие еще патологии мочевой системы возможны у детей

Сегодня относительно редко у детей в младенчестве регистрируется мочекаменная болезнь, она связана, в основном, с нарушением обмена солей и отложением крупных кристаллов в почечной лоханке. Способствуют подобной патологии мочевые инфекции, а также нарушения питания в комбинации с неблагоприятной наследственностью и сбоями в питьевом режиме (дефицит жидкости).
Если дети имеют камни в области мочевой системы, это может грозить нарушением оттока мочи в результате создания механического препятствия, что дает приступ почечной колики. Проявляется она сильными болями в животе, лихорадкой и интоксикацией, тошнотой и рвотой. На фоне приступа возможна задержка стула и отхождения газов, что нередко приводит к ошибочному диагнозу хирургической патологии в брюшной полости. Основу диагностики должны составлять данные анализов крови и мочи, а также УЗИ почек и мочевой системы.
Источник
Течение цистита и пиелонефрита в детском возрасте имеет свои особенности, о которых важно знать родителям.
Осторожно, провокаторы!
Существуют три критических периода развития ребенка, когда механизмы защиты от инфекций органов мочевой системы особенно снижены:
· от рождения до 2-3 лет,
· от 5 до 7-8 лет,
· подростковый период.
Чаще страдают воспалительными заболеваниями мочевыделительной системы девочки дошкольного и школьного возраста в силу особенностей анатомического строения мочеполовой системы и гормональных изменений пубертатного возраста; дети с иммунодефицитом и хроническими заболеваниями носоглотки; атопическим дерматитом, гиповитаминозом (особенно при дефиците витамина А) и нейрогенной дисфункцией мочевого пузыря. В последнем случае к заболеванию приводит неполное опорожнение мочевого пузыря, способствующее развитию болезнетворных микроорганизмов. По этой же причине цистит и пиелонефрит часто встречаются у детей до двух лет, которые в силу возрастных особенностей неспособны полностью опорожнять мочевой пузырь.
Обычно цистит и пиелонефрит развивается у предрасположенных к этим заболеваниям детей после того, как промокли и(или) замерзли ноги, после купания в холодной воде или сидения на холодной поверхности.
Цистит
Цистит – самое распространенное воспалительное заболевание мочевыводящих путей, которое может быть острым и хроническим. Точной статистики по распространенности этой патологии нет, потому что у детей цистит часто остается нераспознанным или же ошибочно ставится диагноз пиелонефрит.
Классические симптомы цистита: учащенное мочеиспускание малыми порциями и острая боль в области мочеиспускательного канала или надлобковой области в конце мочеиспускания, температура тела нормальная или немного повышенная (в пределах 37,3оС), общее состояние не нарушено. Такое течение заболевания характерно для взрослых и детей старшего возраста.
У детей дошкольного возраста цистит обычно начинается остро, сопровождается общим беспокойством ребенка, особенно выраженным при мочеиспускании, часто протекает с недержанием мочи. Боли при мочеиспускании могут провоцировать развитие рефлекторного спазма и задержку мочи. У детей до двух лет инфекционный процесс быстро распространяется на почки, что будет проявляться повышением температуры тела и общей слабостью малыша. При вялотекущем процессе единственным симптомом цистита может быть упускание мочи и появление ночного энуреза. Такое течение заболевания нередко встречается у детей 5-7 лет. При этом родителям нужно быть особенно внимательными к своему ребенку. Если посчитать эти проявления недостатком воспитания и не оказать вовремя необходимой медицинской помощи, процесс может стать хроническим и распространиться на почки.
Пиелонефрит
Так же, как и цистит, пиелонефрит может быть острым и хроническим. Острый пиелонефрит часто протекает как банальное ОРЗ с повышением температуры тела, иногда до 40оС, общей интоксикацией (головная боль, потливость, озноб, отсутствие аппетита). Чем моложе ребенок, тем менее заметны нарушения мочеиспускания. У грудничков единственным признаком пиелонефрита может быть затянувшаяся желтуха. Дошкольники часто жалуются на тошноту и боли в животе. Только у детей старше 10 лет пиелонефрит чаще протекает с классическими жалобами на боли в пояснице и учащенное мочеиспускание. Дети дошкольного возраста в норме мочатся чаще взрослых, поэтому родителям бывает сложно заметить небольшое учащение, которое обычно списывается на изменение питьевого режима.
При хроническом пиелонефрите наиболее выражены симптомы астении: утомляемость, раздражительность, плохая успеваемость в школе. В период обострения изменяются частота мочеиспускания и цвет мочи (она становится мутной и более темной). Дети старшего возраста жалуются на тянущие боли в пояснице. Если воспаление спровоцировано наличием камней в почках или врожденной патологией, нарушающей отток мочи (сужения мочеточника и др.), заболевание нередко протекает с повышением артериального давления.
Вниманию родителей
Профилактические меры особенно необходимы детям из группы риска (см. выше).
- Дети должны одеваться по погоде. Девочкам нельзя ходить с оголенной поясницей и в тонких колготках в холодное время года.
- В сырую погоду ребенку необходима непромокаемая обувь. Если ноги промокли или замерзли необходимо, как можно быстрее, переодеть ребенка в сухую одежду и напоить его горячим чаем. Перед сном желательно сделать горячую ножную ванну.
- Объясните детям, что сидеть на холодной поверхности очень опасно, особенно девочкам.
- Приучайте детей с рождения к соблюдению правил гигиены. Научите девочек правильно подмываться (спереди назад), чтобы предотвратить попадание микробов из прямой кишки.
- Дети старше двух лет могут купаться в открытых водоемах при температуре воздуха не ниже 22°С, воды — не ниже 20°С (при отсутствии ветра).
Срочно на анализы!
При следующих симптомах необходимо обязательно сдать общий анализ мочи:
*появление неприятного запаха пота (при заболеваниях почек кожа начинает активно выделять продукты обмена);
*изменение цвета мочи, частоты мочеиспускания; жалобы ребенка на боли в животе или спине, неприятные ощущения во время или сразу после мочеиспускания;
*после любого ОРЗ с повышением температуры дольше 5 дней.
В любых сомнительных случаях лучше обратиться к врачу.
Имеются противопоказания, необходима консультация специалиста.
Источник
Цистит и пиелонефрит – это воспаление органов, выводящих мочу. Часто больные эти два заболевания путают, что не удивляет, ведь они во многих случаях переходят одна в другую или развиваются одновременно.
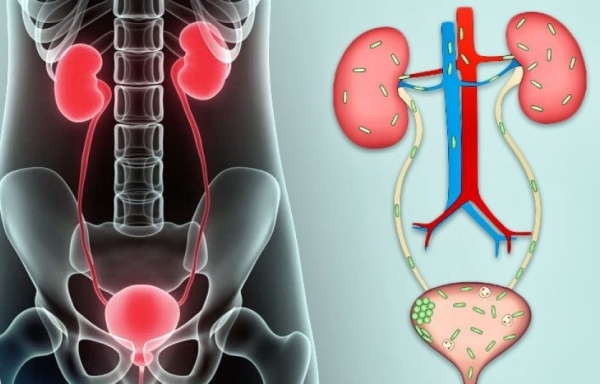
Фото с сайта vap.kz
Чем отличается цистит от пиелонефрита?
Пиелонефрит и цистит – это инфекции мочевыводящих путей. Чтобы не допустить развития этих патологий, надо разобраться в характерных особенностях болезней. Главное отличие цистита от пиелонефрита состоит в том, что воспаление развивается в разных органах, хоть и тесно связанных между собой.
Пиелонефрит – это болезнь, поражающая всю структуру почек от паренхиматозной ткани до лоханок. Цистит – это заболевание мочевого пузыря воспалительного характера.
А вот причины пиелонефрита и цистита практически не отличаются. Патологию вызывают:
- различные виды патогенной микрофлоры. Чаще всего болезнь вызывают бактерии. Крайне редко пиелонефрит или цистит провоцируют вирусы, простейшие и грибы;
- снижение иммунитета из-за стресса или имеющихся заболеваний других органов и систем. В этом случае причиной проникновения болезнетворной микрофлоры в ткани является ослабление защитных сил организма. Также из-за низкого иммунитета может произойти превращение сапрофитных бактерий в патогенные;
- переохлаждение, приводящее к снижению защитных сил организма;
- бесконтрольный прием антибиотиков, вследствие чего подавляется местный иммунитет;
- несоблюдение правил личной гигиены, что приводит к созданию благоприятных условий для активного размножения патогенной микрофлоры.
Из почек выработанная моча стекает в пузырь по мочеточникам, являющимся связующим звеном между двумя органами. По этому пути могут мигрировать и бактерии, что приводит к распространению инфекции, из-за чего эти две патологии часто встречаются вместе.
По каким симптомам можно отличить заболевание?
Цистит и пиелонефрит имеют ряд общих признаков: учащенное мочеиспускание, слабость, ощущение недомогания, помутнение мочи, иногда отмечается тошнота или рвота. Но существуют и специфические симптомы, подсказывающие, как отличить цистит от пиелонефрита.
Различия касаются следующих проявлений болезни:
- при цистите температура тела обычно остается нормальной или повышается до субфебрильных цифр. Пиелонефрит же часто начинается остро, и температурные показатели могут достигать даже 39-40 оС;
- при воспалении пузыря человека беспокоят сильное жжение во время выведения мочи и постоянные боли внизу живота. При воспалении почек больной жалуется на неприятные ощущения в области поясницы.
Также для цистита характерны ложные позывы посетить туалет, что при пиелонефрите не наблюдается.
Воспаление почек отличается появлением отечности на лице, более выраженной вокруг глаз. Особенно ярко этот признак заметен по утрам сразу после пробуждения.
Надо иметь в виду, что в обоих случаях симптомы заболевания могут проявляться слабо или смазываться. Наиболее точную локализацию патологии можно определить только после обследования у доктора.
Какой врач лечит цистит и пиелонефрит?
Избавиться от болезней почек или мочевого пузыря поможет специалист в области нефрологии или урологии. Если нет врачей этого профиля, лечение может проводить участковый терапевт.
Также для уточнения диагноза и определения тяжести болезни и глубины поражения тканей привлекаются такие специалисты, как:
- сонолог;
- рентгенолог;
- радиолог.
Важную для постановки точного диагноза и выбора наиболее результативных методов терапии информацию также дает врач клинической лаборатории.
Особенности протекания заболевания
Цистит и пиелонефрит имеют некоторые отличия при возникновении в женском и мужском организме. Это связано в первую очередь с различным анатомическим строением половой системы и мочевыводящих органов.
Цистит и пиелонефрит у женщин
Цистит и пиелонефрит у женщин развивается намного чаще. Этому способствует короткая (около 3см) уретра, из-за чего бактерии легко попадают в полость мочевого пузыря.
В дальнейшем на почки патогенная микрофлора может распространяться по двум путям:
- обратный заброс мочи (рефлюкс) сначала из пузыря, а затем из мочеточников в лоханки;
- с током крови.
Распространению инфекции во многом способствует снижение защитных сил организма в период менструации, нервное или физическое переутомление, переохлаждение. Также у женщин болезни часто развиваются в период беременности и лактации. Подробнее о цистите при беременности→
Цистит и пиелонефрит у мужчин
Мужчины реже болеют обеими патологиями. Это связано с большой длиной уретры, что затрудняет продвижение бактерий к мочевому пузырю.
Но различные процессы в простате воспалительной, опухолевой или другой этиологии способствуют затруднению оттока и застою выделяемой почками жидкости, что создает благоприятные условия для жизнедеятельности и размножения бактерий. Поэтому циститы и пиелонефриты у мужчин часто возникают на фоне болезней предстательной железы. Подробнее про цистит у мужчин→
Диагностика
Точно определить локализацию и тяжесть патологического процесса поможет целенаправленное обследование организма. Для этого проводится лабораторная, аппаратная и инструментальная диагностика.
Клинические анализы при цистите и пиелонефрите включают:
- общее исследование мочи. Проводится для количественного определения клеток, являющихся маркерами воспаления. На цистит укажет содержание в биологической жидкости элементов крови и бактерий. При пиелонефрите в моче будет выявлен белок и лейкоциты. Также понизятся показатели ее удельного веса;
- исследование мочи на стерильность. В обоих случаях будет высеяна культура патогенной микрофлоры, которая в дальнейшем может использоваться для выяснения устойчивости патогена к антибиотикам;
- анализ по Нечипоренко, включающий количественное определение кровяных клеток в моче. Повышение этих показателей – признак наличия очага воспаления в почках.
Также врач назначает осмотр мочевыводящих органов аппаратом УЗИ. Анализ покажет изменения тканей и степень их поражения. В случаях низкой информативности данных УЗ-диагностики, врач дополнительно проводит цистоскопию, экскреторную урографию. Также используется компьютерная или магнитно-резонансная томография.
Лечение
Наиболее эффективно устранить воспалительные процессы может только комплексное лечение цистита и пиелонефрита. С этой целью применяются антибиотики и противовоспалительные препараты. Также в терапии патологии врачи используют симптоматические средства.
Медикаменты для лечения цистита и пиелонефрита

Фото с сайта apteka.rozetka.com.ua
Основу медикаментозного лечения составляют антибактериальные препараты. При пиелонефрите и цистите используются антибиотики широкого спектра. Доктор может назначить один из следующих средств:
- Цефтриаксон. Относится к цефалоспоринам. Принимается раз в сутки по 0,5-1,0 г. Вводится внутримышечно. Для обезболивания лекарство лучше разводить в 1% растворе Лидокаина. В тяжелых случаях используются внутривенные инъекции.
- Спирамицин. Эффективные таблетки от пиелонефрита и цистита. Этот макролид обладает широким спектром воздействия на бактерии. Пить надо по 1-3 таблетке 3 раза в день через равные промежутки времени.
Для снятия воспаления используются препараты нестероидной группы. Наиболее популярные свечи при пиелонефрите и цистите — Индометацин. Для снятия болей используются по 1 суппозиторию дважды в сутки. Для усиления терапевтического эффекта свечек лечение дополняется приемом таблетированной формы препарата.
Также устранить неприятные ощущения помогут спазмолитические средства. С этой целью назначаются Но-шпа, Спазоверин. Застойные явления в почках и мочевом пузыре лечатся Цистеналом или Канефроном.
Диета при цистите и пиелонефрите
Питание при пиелонефрите и цистите отличается от обычного рациона. Для успешной терапии уменьшается (до 70 г в сутки) количество белков. Также резко ограничивается употребление поваренной соли, исключаются маринованные продукты, мучные изделия и специи. Подробнее о диете при пиелонефрите→
Питание при цистите и пиелонефрите у женщин и мужчин состоит из:
- овощных супов;
- нежирных сортов мяса и рыбы;
- молока и кисломолочных продуктов, за исключением сыров;
- яиц;
- гарниров из круп и макарон;
- салатов из овощей;
- свежих фруктов.
Диета при цистите и пиелонефрите также касается и способа приготвления блюда. Вся пища может подвергаться только варке, тушению, запеканию и готовке на пару. Исключается употребление в пищу консервированных и копченых продуктов, а также любой фаст-фуд.
Народные средства при цистите и пиелонефрите
С разрешения лечащего врача терапию можно дополнить народными методами. При цистите и пиелонефрите рекомендуется пить такие эффективные травы, как:
- толокнянка;
- листья брусники;
- медвежьи ушки;
- фиалка;
- шишки хмеля;
- семена льна.
Лекарства от пиелонефрита и цистита на растительной основе также не следует начинать пить самостоятельно. Перед их применением необходимо проконсультироваться со специалистом, чтобы не усугубить течение патологии и привести к осложнениям. Подробнее о травах при пиелонефрите→
Физиотерапия при цистите и пиелонефрите
В период реконвалесценции для ускорения процесса выздоровления используются методы физиотерапии. Обычно назначаются:
- УВЧ или СВЧ;
- воздействие слабыми прямыми токами;
- пульсовая терапия;
- ванны;
- массаж.
В период восстановления будет полезно использование минеральных вод, таких как Ессентуки №20, Нафтуся, Березовская. Также показано санаторно-курортное лечение.
Профилактика
Предупредить развитие цистита и пиелонефрита можно, уделяя достаточно внимания своему здоровью. Прежде всего, надо вовремя лечить любые заболевания, вызываемые патогенной микрофлорой, чтобы избежать переноса инфекции в почки и мочевыводящие пути с током крови.
Также к профилактическим мероприятиям относятся:
- ежедневное проведение гигиенических процедур с использованием мыла, не содержащего парфюмов или других, раздражающих слизистую оболочку наружных половых органов, добавок;
- регулярное посещение туалета, предупреждающее застой мочи;
- использование при половых контактах защитных средств;
- недопущение переохлаждения организма, особенно области малого таза и поясницы;
- ежедневное выпивание достаточного количества чистой воды.
В случае возникновения цистита или пиелонефрита необходимо выполнять все рекомендации лечащего врача, а также строго придерживаться назначенного диетического питания.
Несмотря на то что цистит и пиелонефрит поражают разные органы, эти болезни часто вызываются одним возбудителем. Распространению инфекции способствует анатомическая связь между почками и мочевым пузырем. Точно определить степень поражения органов и получить адекватное лечение можно только у специалиста в условиях клиники.
Автор: Ирина Рамазанова, врач,
специально для Nefrologiya.pro
Полезное видео про лечение цистита и пиелонефрита
Список источников:
- Попова Ю.С. Болезни почек: пиелонефрит, цистит, опущение почки. СПб: Издательство Крылов, 2008.
- Захарова И.Н.,Коровина Н.А.,Данилова И.Е., Мумладзе Э.Б. Антибактериальная терапия пиелонефрита // В мире лекарств. 1999. №3.
- Попова Ю.С. Болезни почек и мочевого пузыря. СПб: Издательство «Крылов», 2008.
Источник
