Лечение чистотелом папилломы мочевого пузыря
Доброкачественные новообразования (папилломы) мочевого пузыря занимают около 1% от всех заболеваний данной локализации. Длительное время они могут никак не проявлять себя клинически. В редких случаях приводят к нарушению мочеиспускания и изменению нормального состава мочи. Несмотря на невысокую распространенность и отсутствие симптоматики со стороны мочевыводящих путей, папилломатозные выросты могут представлять серьёзную опасность из-за имеющегося риска трансформации в злокачественную опухоль.
Онкогенный потенциал папиллом различен и зависит от множества внешних и внутренних факторов. Правильная тактика заключается в обязательном удалении обнаруженных во время обследования доброкачественных новообразований мочевого пузыря и последующем проведении профилактических осмотров пациента.
Общая информация
Нормальная слизистая оболочка мочевого пузыря покрыта многослойным эпителием из плоских клеток. Количество слоев может быть от 3 до 6. Поверхностно расположенные клетки являются крупными и секретируют большое количество муцина, подобно железистому эпителию. Такие особенности слизистого покрова мочевого пузыря привели к появлению терминов «переходный эпителий» или «уротелий» в отношении эпителиальной выстилки органа.
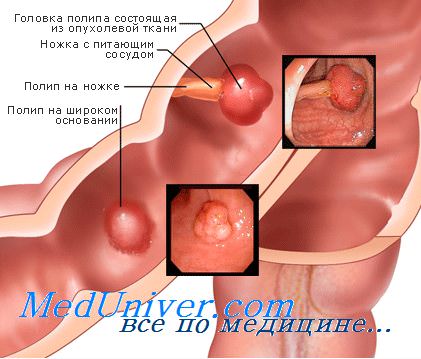
Папиллома по своему строению представляет собой вырост на слизистой оболочке мочевого пузыря, исходящий из клеток эпителиального слоя. Она может иметь различную форму, но чаще всего представлена одиночным узловым образованием, расположенным на широком основании или тонкой ножке, идущей к поверхности слизистой. Сверху доброкачественное новообразование покрыто нормальным уротелием.
Все папилломатозные выросты относят к доброкачественным новообразованиям, имеющим онкогенный потенциал различной степени. Риск трансформации в злокачественную опухоль зависит от множества факторов: длительное воздействие неблагоприятных факторов (канцерогены химического происхождения, ионизирующее излучение), нарушение уродинамики, хронические воспалительные процессы в стенке пузыря и некоторые другие. При этом в эпителиальном слое происходят изменения, приводящие к нарушению нормального клеточного и тканевого состава — атипия и дисплазия. Выраженность этих процессов напрямую влияет на риск злокачественной трансформации.
Причины
Точные причины появления папиллом мочевого пузыря остаются неизвестными, однако существуют факторы риска, которые увеличивают вероятность развития заболевания. К ним относятся:
- престарелый и старческий возраст;
- снижение местного иммунитета слизистой оболочки;
- хронические воспалительные заболевания мочеполовой системы;
- нарушение пассажа мочи;
- врожденные и приобретенные иммунодефицитные состояния.
В последнее время активно изучается влияние цитопатогенных вирусов на слизистую оболочку мочевого пузыря: папилломавирусная инфекция, вирусы простого герпеса, цитомегаловирусная инфекция, вирус Эпштейна-Барр. Присутствие данных возбудителей в организме длительное время остается незамеченным, они выявляют себя при стойком снижении иммунной сопротивляемости организма, одним из проявлений которых может являться усиление тканевой пролиферации и рост новообразований.
Виды
В подавляющем большинстве случаев доброкачественные эпителиальные выросты представлены двумя типами: переходно-клеточным и плоскоклеточным. Переходно-клеточная (уротелиальная) папиллома составляет до 4% от всех новообразований мочевого пузыря. Она представляет собой сосочковое разрастание с рыхлой соединительной тканью, внутри которой имеются мельчайшие кровеносные сосуды. Покрыто новообразование уротелием, выстилающим поверхность всего органа изнутри. Встречается уротелиальная папиллома у пациентов старше 50 лет. Она имеет крайне низкий риск рецидива и озлокачествления. Новообразование чаще всего представлено изолированными эпителиальными выростами на тонкой ножке или широком плоском основании, но может иметь и диффузный (рассыпной) характер расположения.
Один из ее морфологических вариантов — папиллома погружного типа. Она обладает теми же гистологическими характеристиками, но располагается иначе. Рост новообразования происходит преимущественно в толщу слизистой оболочки. Таким образом, основная часть папилломы глубоко прорастает в стенку мочевого пузыря, а в просвете органа расположен лишь небольшой экзофитный компонент. Встречается папиллома погружного типа менее, чем в 1% случаев и обычно наблюдается у пациентов старше 65-70 лет. Она характеризуется медленным ростом и доброкачественным клиническим течением, редко подвергается злокачественной трансформации. Большинство таких новообразований одиночные, локализуются в области шейки или треугольника Льето мочевого пузыря.
Плоскоклеточная папиллома — новообразование, в отношении которого до сих пор имеется множество разногласий со стороны клиницистов и исследователей. В ряде случаев доброкачественный эпителиальный вырост имеет высокий онкогенный потенциал. Истинная доброкачественная плоскоклеточная папиллома встречается в 2-3% случаев. Она имеет вид одиночной нежной ворсины, выступающей в просвет пузыря. Покрыт вырост неизмененным уротелием, который содержит не более 6 слоев клеток. О высоком риске злокачественной трансформации говорят в том случае, когда увеличивается количество слоев в эпителиальном пласте и появляется клеточная атипия.
Возможные симптомы
Единичные и небольшие полипы могут никак не проявлять себя клинически и длительное время растут в просвет мочевого пузыря. В некоторых случаях возможно появление дизурического синдрома — комплекса симптомов, связанного с нарушением мочеиспускания. К ним относятся:
- субъективный дискомфорт во время и после мочеиспускания;
- ощущение неполного опорожнения мочевого пузыря;
- рези при мочеиспускании.
Большие папилломы погружного типа могут стать причиной гематурии — появления крови в моче. Как правило, наблюдается микрогематурия (выявляется только лабораторно по наличию эритроцитов в моче), но иногда встречается и макрогематурия — примесь крови, определяемая визуально. Моча при этом имеет багрово-алый оттенок.
Диагностика и лечение
Из-за скудной клинической симптоматики доброкачественные новообразования часто становятся случайной диагностической находкой. Лишь небольшая часть пациентов проходит обследование в связи с появлением дизурии или гематурии. Основное исследование, позволяющее выявить папилломатозные выросты — цистоскопия. Метод подразумевает осмотр слизистой выстилки мочевого пузыря при помощи эндоскопического оборудования (оптическая система и источник света). При выявлении папилломы врач определяет ее локализацию, размеры, тип основания, поверхность выстилки. На этом этапе эндоскопист может лишь предположить вид папилломы исходя из своего клинического опыта. Для достоверного определения клеточного и тканевого строения необходимо провести забор биопсийного материала и отправить его на гистологическое исследование. Врач-патоморфолог детально изучает тонкие срезы папилломы под микроскопом и выносит окончательное заключение.
Как правило, в клинической практике диагностическая цистоскопия сразу же переходит в лечебную — обнаруженное новообразование удаляется, а в месте повреждения слизистой оболочки проводится эндоскопический гемостаз (профилактика кровотечения). Полученный папилломатозный вырост сразу отправляется на гистологическое исследование.
Вспомогательную роль в диагностике играют контрастные рентгенологические исследования и УЗИ мочевыводящих путей, методы компьютерной и магнитно-резонансной томографии. В обязательный минимум обследования входят анализы крови и мочи, при необходимости лечащий врач может назначить мазки из уретры и влагалища, а также расширенные исследования мочи (по Каковскому-Аддису, Нечипоренко, посев на микрофлору и другие).
Дальнейшая тактика
Цистоскопия — амбулаторная манипуляция, поэтому пациент может в тот же день вернуться к привычному образу жизни. В течение 1-3 дней после эндоскопического исследования возможно учащение мочеиспускания и появление неприятных ощущений в виде резей. Это связано с непосредственной травматизацией чувствительной слизистой оболочки уретры и мочевого пузыря во время процедуры. Слизистые покровы обладают высокой регенераторной способностью и быстро заживают самостоятельно. В течение первых суток после удаления полипов возможно появление незначительной примеси крови в моче или слизисто-кровянистого отделяемого из уретры.
После полипэктомии пациенту рекомендуется планово проходить медицинское обследование. Его кратность определяется лечащим врачом. Как правило, после цистоскопии врач назначает пациенту контрольное исследование крови и мочи. Через 6-12 месяцев следует пройти повторное эндоскопическое исследование, чтобы исключить рецидивы и оценить состояние слизистой мочевого пузыря.
Источник
Зуд в паховой области у сильного пола не всегда является признаком плохой гигиены. При наличии медицинских проблем это состояние может возникать и у чистоплотных мужчин. Причины, вызывающие расчесы, часто бывают достаточно серьезными и требуют квалифицированной медицинской помощи.
Неинфекционные причины
- Аллергическая реакция, возникающая при использовании мыла, парфюмерных средств для душа и ванн. Желание почесаться также вызывают презервативы с ароматическими смазками и интимные гели. Аллергия появляется от употребления пищевых продуктов и применения лекарств. В этом случае мужчине нужно проанализировать, с какими продуктами, лекарственными препаратами и парфюмерными средствами пришлось столкнуться в последнее время, и исключить ранее не применявшиеся. При повторении аллергических реакций необходимо сдать кровь на аллергию или пройти лабораторные аллерготесты.
- Сахарный диабет – первым признаком этого заболевания часто становится именно зуд в интимной зоне. Поэтому при навязчивом желании почесаться нужно сдать кровь на сахар.
- Баланопостит – воспаление головки и крайней плоти, вызванное разными причинами – от механических факторов (недостаточное увлажнение при интимных отношениях) до ношения синтетического белья, нарушающего воздухо- и теплообмен. Поэтому воспаление слизистой половой зоны не всегда является признаком инфекции.
- Стресс, нервная возбудимость – зудящее ощущение может сопровождать стрессовые ситуации. Однако утверждать, что желание почесаться вызвано нервами, можно только после сдачи анализов и врачебного осмотра. Иначе, списав ситуацию на стресс, легко пропустить серьезные болезни. Повышенная возбудимость нервной системы часто связана с неправильной работой щитовидной железы, поэтому пациентам, страдающим этой проблемой, нужно сдать анализы на гормоны щитовидки.
- Паховый гидраденит – гнойное поражение желез паховой области, которое также может затрагивать мошоночную кожу. Возбудителями болезни являются стафилококки, стрептококки и другие патогенные микроорганизмы.
Инфекционные причины
Половые инфекции – гонорея, трихомониаз, хламидиоз, уреаплазмоз. При этих заболеваниях выделения из уретры, попадая на кожу и слизистую половых органов, вызывают воспаление и зуд. Иногда на головке и крайней плоти могут возникать болезненные зудящие трещины, провоцируемые возбудителями ЗППП. Без лечения воспалительный процесс может распространиться на всю паховую область, и желание почесаться станет невыносимым.
Проявления венерических заболеваний очень схожи, поэтому точно определить, что именно «подхватил» мужчина, можно только с помощью анализов. Иногда заражение бывает смешанным, вызванным сразу несколькими видами возбудителей (микст-инфекция).
Молочница (кандидоз) – инфицирование микроскопическим грибком кандида. Этот микроорганизм считается условно-патогенным, поскольку встречается в любом организме. Усиление его размножения зачастую вызывается неконтролируемым приемом антибиотиков. Грибком также можно заразиться от партнерши. При этой болезни зуд сочетается с появлением беловатого налета на головке, похожего на свернувшееся молоко.
Инфекции, не относящиеся к половым. Поражение мочеполовой сферы может вызываться стафилококком, стрептококком и другими микроорганизмами, попавшими в мочеполовой тракт через уретру или с током крови из других органов. В результате возникают выделения из уретры, провоцирующие зудящие ощущения.
Кондиломы – генитальные бородавки, вызванные папилломавирусом, которые, воспаляясь, начинают чесаться. Причина этого явления – невозможность осуществления полноценной гигиены из-за имеющихся наростов. Кондиломы могут разрастаться, усиливая зудящие ощущения.
Папилломы – кожные наросты, которые многие принимают за родинки. На самом деле это признак инфицирования папилломавирусом. Разница между папилломами и кондиломами заключается только в месте инфицирования – если вирус попал на слизистую оболочку, то разовьется кондилома, а если на кожу – папиллома.
От вирусных наростов нужно избавляться, поскольку они провоцируют рак. Местное лечение сочетается с применением противовирусных и общеукрепляющих препаратов. Удалять наросты нужно только в условиях клиники. Чистотел и прочие народные средства малоэффективны, усиливают воспаление кожи и желание почесаться.
Генитальный герпес – поражение кожи интимной области, вызванное вирусом. При инфицировании вначале кожа и слизистые просто чешутся, а затем на них появляются мелкие пузырьки, переходящие в язвочки. Генитальный герпес – достаточно неприятное заболевание, от которого тяжело избавиться. Вовремя не начав лечение, можно получить рецидивирующую инфекцию, которая будет обостряться при переохлаждении, переутомлении, смене климата и других причинах.
Гарднереллёз – инфицирование микробом гарднереллой, который мужчины «подхватывают» от партнерш, страдающих дисбиозом половых путей. Это состояние сопровождается появлением микроорганизмов, передаваемых
Гарднерелла в мужском организме быстро погибает. Но в некоторых случаях, например при снижении иммунитета, возбудитель продолжает жить в мужском организме, вызывая уретрит и баланопостит, сопровождающиеся зудящими ощущениями.
Интимная область может зудеть из-за воспалительных процессов в паховой области – простатита, орхита, варикоцеле. Поэтому таким больным требуется всестороннее обследование мочеполовой сферы.
Практически все болезни, вызывающие желание почесать интимную область, сопровождаются и другими жалобами. Ориентируясь на них, гораздо легче понять причины желания чесать интимную зону.
| Заболевание, сопровождающееся зудом | Другие симптомы болезни |
| Сахарный диабет | Жажда, сухость во рту, плохое заживление ран, учащенное мочеиспускание с выделением большого объема мочи, онемение и покалывание в пальцах, усталость, слабость |
| Аллергия | Зудящее ощущение может распространяться на другие части тела, сопровождаться сыпью и отечностью |
| Баланопостит | Наблюдаются покраснение и припухлость кожи и слизистой полового органа, высыпания на головке |
| Паховый гидраденит | Такие же гнойные очаги могут наблюдаться в подмышечной области |
| Стресс | Другие признаки стресса. При повышенной возбудимости, вызванной неправильной работой щитовидки, наблюдаются тремор рук, повышенная потливость, выпучивание глазных яблок |
| Половые инфекции | Уретрит – воспаление уретры, воспалительный процесс в мочевом пузыре – цистит. Пациент жалуется на учащенное болезненное мочеиспускание, появление в моче крови и гноя |
| Кондиломы и папилломы | Часто обнаруживаются не только на половых органах, но и в области заднего прохода. Внешний вид образований позволяет сразу поставить диагноз |
| Молочница | Творожистый налет, вызванный размножением колоний candida, возникает также во рту и области заднего прохода |
| Гарднереллёз | Могут наблюдаться выделения из уретры с неприятным тухлым запахом |
| Генитальный герпес | Высыпания сопровождаются гриппоподобным состоянием, увеличением лимфоузлов, ухудшением общего самочувствия. Болезнь склонна к рецидивам |
Диагностика генитального зуда у мужчин
Для выяснения причины болезни нужно обратиться к врачу-урологу, который проведет осмотр. Пациента спрашивают о времени появления жалоб и обстоятельствах, которые могли их спровоцировать – незащищенных половых актах, приеме антибиотиков, использовании парфюмерных и лекарственных средств.
Андролог проводит осмотр, обращая внимание на состояние половой зоны – высыпания, воспаление, наличие трещинок на слизистых, выделения из уретры и другие симптомы.
Назначаются диагностические процедуры:
- Кровь на сахар для исключения диабета.
- Кровь на гормоны при подозрении на гормональные причины зудящих ощущений.
- Мазки из уретры и кровь на ПЦР-анализ для диагностики половых инфекций.
- Андрофлор – современный диагностический метод, позволяющий выявлять различные виды инфицирования половых путей у мужчины. Диагностика даже выявляет микроорганизмы, перешедшие от партнерши.
При подозрении на воспалительные процессы назначаются УЗИ половых органов, мочевого пузыря и ТрУЗИ простаты.
Лечение зуда половых органов
Лечение этого состояния зависит от вызвавших его причин. Больным назначают местно и внутрь различные препараты:
- Антибиотики и противогрибковые средства, уничтожающие возбудителей инфекций, приводящих к стремлению почесаться.
- Противозудные, применяемые при неинфекционных заболеваниях.
- Противовоспалительные, снимающие покраснение и другие дискомфортные ощущения.
- Противоаллергические, применяемые при аллергических проявлениях.
Наросты на половых органах – кондиломы и папилломы – удаляют с помощью лазера. Эта методика не вызывает кровотечений, а ткани после нее быстро заживают.
При возникновении зуда интимной зоны у мужчин нужно обратиться к урологу, который проведет осмотр, диагностику и лечение выявленных патологий. Промедление нежелательно, поскольку запущенные болезни лечатся гораздо тяжелее.
Поделиться ссылкой:
Источник
Эффективность лечения полипоза чистотелом. Причины неэффективности лечения чистотелом.
Нормальная слизистая оболочка у многих больных по внешнему виду не подвергается никаким изменениям. У других больных раздражающее действие чистотела вызывает легкую гиперемию слизистой оболочки или даже более выраженные воспалительные изменения. Клинически это выражается в обострении всегда сопутствующего полипозу хронического колита.
Лечение чистотелом при этом нужно прекратить по двум причинам. Во-первых, раздражение чистотелом может вызвать дальнейшее обострение колита. Во-вторых, чистотел не может должным образом подействовать на замурованные в слизистых массах полипы. После прекращения лечения необходимо применять клизмы с 2% теплым раствором соды для растворения и отмывания слизи. Применяются и другие лечебные мероприятия — диетические, медикаментозные с целью ликвидации обострения колита.
Степень воздействия чистотела на полипы, их устойчивость по отношению к воздействию чистотела и происходящие в них под влиянием этого изменения весьма различны в зависимости от разных условий. Кроме общей реактивности организма, большое значение имеет патологоанатомическое строение полипов.
Совершенно не поддаются воздействию чистотела низко в прямой кишке, около анального канала, сидящие полипы, особенно имеющие ножку в области переходной складки, покрытые многослойным плоским эпителием — анальные сосочки.
Полипы нижнего отдела ампулы прямой кишки могут быть покрыты многослойным плоским эпителием, они также не поддаются воздействию чистотела. Фиброзные полипы, покрытые однослойным эпителием слизистой оболочки, могут располагаться и выше по ходу толстой кишки. Они обычно устойчивее по отношению к чистотелу по сравнению с истинными, аденоматозными полипами.

Расположенные выше в ампуле прямой кишки полипы, покрытые однослойным цилиндрическим эпителием слизистой оболочки, имеющие аденоматозное строение, поддаются воздействию чистотела почти так же, как и другие подобные полипы толстой кишки. Однако нужно сказать, что полипы ампулы прямой кишки при одинаковом микроскопическом строении несколько более устойчивы к чистотелу по сравнению с вышележащими полипами всей толстой кишки. Поэтому параллельно с лечением клизмами с чистотелом мы всегда стараемся при каждой ректороманоскопии удалять механическим путем низко расположенные полипы.
Ложные полипы толстой кишки, развивающиеся при гипертрофическом или неспецифическом язвенном колите и при других заболеваниях, так же как и низко сидящие фиброзные полипы — анальные сосочки, совершенно не поддаются воздействию чистотела.
Плохо поддаются воздействию чистотела одиночные ювенильные полипы. Их лучше удалять механически: низко расположенные — отрывать-пальцем по Мангейму, выше, находящиеся в пределах 30 см,—скусывающими щипцами или ножницами через ректороманоскоп. После этого обычно ставят 5—6 клизм с чистотелом — «замывают» оставшуюся ножку полипа.
Сравнительно плохо поддаются лечению клизмами с чистотелом доброкачественные множественные мелкие полипы у детей и юношей при семейном полипозе. При этом иногда полипы имеют вид небольших, куполообразных холмиков с широким основанием. Они местами покрывают всю слизистую оболочку. Хотя по микроскопическому строению они чаще всего являются аденоматозными, но излечиваются с большим трудом по сравнению с более крупными, истинными, имеющими выраженную ножку аденоматозными полипами взрослых.
Плохо или совсем не поддаются лечению чистотелом малигнизирующиеся или уже злокачественно переродившиеся полипы. Большое значение имеет то обстоятельство, где, в какой части начинает перерождаться полип. Если малигнизация происходит в ножке с прорастанием в стенку кишки, то чистотел бессилен проникнуть в глубину тканей. Такой больной подлежит оперативному лечению. Если же малигнизация начинается в теле полипа, а в ножке полипа в течение некоторого времени сохраняется доброкачественное строение, то лечение клизмами с чистотелом может повести к перешнуровыванию ножки, к отхождению полипа. Подобные благоприятные исходы мы наблюдали, в частности, при озлокачествлении тела фиброэлителиом мочевого пузыря.
На месте отторгшегося полипа остается небольшой, некровоточащий дефект эпителия, который иногда удается обнаружить при осмотрах с помощью ректороманоскопа в виде экскориации или покрытого фибринозным налетом небольшого участка слизистой оболочки.
У некоторых больных ножки полипов перешнуровываются не у самого основания, а несколько выше. После того как культя полипа покроется эпителием, она оказывается несколько выстоящей над уровнем окружающей слизистой оболочки. Множество таких пупкообразных неровностей придает слизистой оболочке вид, напоминающий шагреневую кожу.
Эти культи, или «пеньки», оставшиеся на месте отторгшихся полипов после лечения клизмами с чистотелом, как удалось нам наблюдать у многих больных на протяжении до 5—6 лет, не имеют потенции роста, не представляют для больного опасности. Но если врач при ректороманоскопии видит их впервые, то он может их принять за мелкие, множественные полипы. Эти культи полипов обусловливают также своеобразную рентгенологическую картину, которую можно наблюдать при рентгеноскопии и при рентгенографии у больных, вылечившихся от полипоза клизмами с чистотелом. Рентгенологи в таких случаях говорят о сетчатой, кружевной, ячеистой, мраморной, тигроидной картине слизистой оболочки толстой кишки.
– Также рекомендуем “Изменения полипов под воздействием чистотела. Патоморфология воздействия чистотела на полипы.”
Оглавление темы “Полипоз кишечника. Рак прямой кишки.”:
1. Лечение колита при полипозе прямой кишки. Электрокоагуляция при полипозе прямой кишки.
2. Колэктомия при сеймейном полипозе. Лечение полипоза у детей.
3. Чистотел в медицине. Свойства чистотела.
4. Клизмы при полипозе кишечника. Лечение полипоза клизмами чистотела.
5. Противопоказания для лечения чистотелом. Общие и местные противопоказания для лечения чистотелом.
6. Эффективность лечения полипоза чистотелом. Причины неэффективности лечения чистотелом.
7. Изменения полипов под воздействием чистотела. Патоморфология воздействия чистотела на полипы.
8. Препараты чистотела. Рак прямой кишки.
9. Эпидемиология рака прямой кишки. Формы рака прямой кишки.
10. Метастазы рака прямой кишки. Пути метастазирования рака прямой кишки.
Источник
