Кольпит гарденелез цистит лечение

Цистит и кольпит могут проявится в организме женщины одновременно, или могут стать причиной развития друг друга. Такое обстоятельство возникает из-за того, что инфекции и воспаления в половых органах, затрагивают и мочеполовую систему. Причиной тому становится строение мочеиспускательного канала, который у женщин имеет короткую и широкую форму.
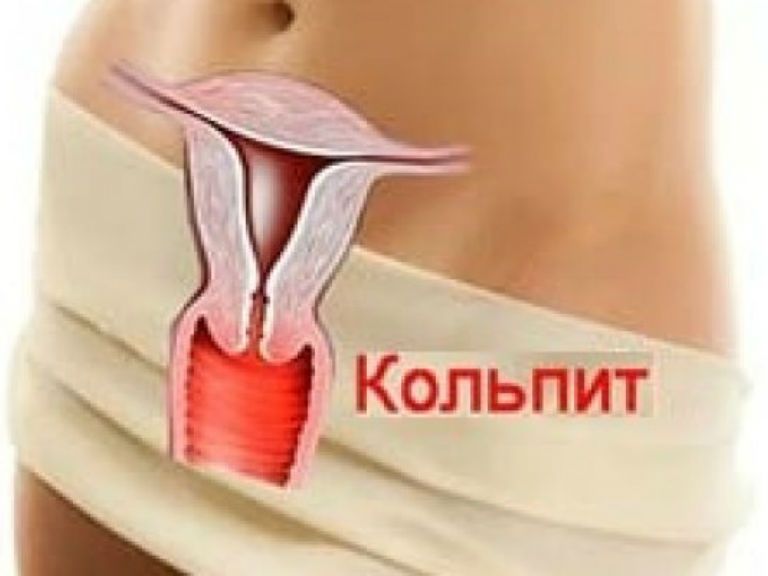
Что такое кольпит и как он может повлиять
Кольпит – это воспалительная патология, которая затрагивает стенки влагалища, и может возникать в результате целого ряда отклонений:
- Попадание кишечной палочки,
- Заражение стафилококком,
- Наличие инфекций половой сферы – трихомониаз, хламидиоз, гонорея и т.д.
Кишечная палочка может попасть во влагалище из кишечника, стафилококк – через лимфу. Близкое расположение органов может стать причиной развития цистита и кольпита одновременно.
Дело в том, что в нормальном состоянии, влагалище женщины содержит большое количество лактобактерий, поддерживающих кислую среду, за счет активной выработки молочной кислоты. Именно такое рН, и не дает патологическим микроорганизмам оставаться внутри или размножаться. Но, при наличии перенесенного инфекционного недуга, и лечения антибиотическими средствами, происходит неправильное изменение этой среды, и во влагалище могут попадать вредоносные организмы. Самый большой статистический процент прослеживается у гарднереллы, которая и так всегда есть во влагалище, но в очень небольшом количестве. Изменения же среды, позволяют ей начать активное размножение. Это приводит к появлению бактериального вагиноза, который еще не характеризуется воспалительными процессами.
Однако, при ухудшении работы иммунной системы, патогены легко проникают в слизистую оболочку влагалища, и развивают воспалительный процесс. Ее постоянное нахождение в половой системе женщины, может привести и к заражению мочевыводящего канала. Уже по нему проблема достигает и мочевого пузыря. Цистит же может развиться в таком случае только после ухудшения состояния иммунной системы. Стоит отметить, что пробиться сквозь защитные барьеры мочевого пузыря намного сложнее чем во влагалище. Поэтому наличие кольпита, не говорит о развитии цистита.
Если же такое произошло, то цистит может быстро перерасти в хроническую форму, за счет постоянного поддержания патогенной микрофлоры благодаря бактериальному вагинозу.

Острый цистит после кольпита и его лечение
Начать стоит с того, что лечение обоих заболеваний в обязательном порядке должно контролироваться специалистами. Назначение эффективных препаратов возможно только после тщательного обследования гинеколога, и взятия мазка на микрофлору из влагалища и мочевого пузыря. После подтверждения наличия бактерий, проводится определение их устойчивости к тем или иным средствам от бактерий. Только после этого, можно назначать лечение цистита.
Острая его форма в таком случае устраняется достаточно просто. Чаще всего применяют одноразовые противобактериальные порошки, вроде Монурала. При этом параллельно ведут борьбу с проблемой половой системы.
Однако стоит помнить, что избавится от бактериального вагиноза куда сложнее. Но очаг проблемы заключается именно в нем, поэтому если не устранить этот недуг, он может вызвать повторное воспаление мочевого пузыря. Хотя эти процедуры и лечение отнимут достаточно продолжительный период, сделать это важно, поскольку последствием станет хроническая форма цистита.
Хронический цистит после кольпита и его лечение
Если отклонения в работе мочевого пузыря стали проявляться слишком часто, стоит задуматься о проверки работы иммунной системы. Для этого самым правильным будет прибегнуть к обследованиям специалистов. Восстановление иммунитета – задача достаточно сложное, и как следствие и хроническую форму цистита, удалить достаточно проблемно.
Терапия антибактериального типа, назначается при отклонениях и воспалениях мочевого пузыря только после глобального обследования. Кроме того, сам комплекс терапевтических действий гораздо сложнее и продолжительной чем при острой форме. Очень часто в таких случаях, применяют инстилляции, при которых лечебный раствор попадает прямо в мочевой пузырь. При хронической форме, зачастую в комплекс для лечения входят и фитосборы, направленного действия. Естественно, это все вместе с избавлением женщины от проблем в половой системе.
Развитие острого кольпита должно сопровождаться тщательным поддерживанием личной гигиены, чтобы минимизировать вероятность проникновения инфекции в мочевой пузырь. Наличие же первых признаков цистита после развития кольпита, должно сопровождаться немедленным посещением специалиста и сдачей всех необходимых анализов.
Также предлагаем посетить наш форум о цистите, отзывы могут вам сильно помочь или оставляйте свои комментарии. Помните, что поделившись опытом вы можете кому-нибудь оказать посильную помощь.
Загрузка…
Источник
Автор Анжелика Сенькина На чтение 3 мин. Опубликовано 11.12.2018
Гарднерелла представляет собой анаэробную бактерию, в небольшом количестве присутствующую в микрофлоре репродуктивных органов женщины. Допустимой считается популяция до 105. Если количественный анализ показывает более высокие значения, то такое состояние считается заболеванием (гарднереллезом) и требует лечения. Гарднереллез еще известен как бактериальный вагиноз.
Гарднерелла и цистит
Гарднерелла при увеличении популяции быстро размножается во влагалище и уретре женщин, уничтожая нормальную микрофлору, тем самым усиливая проявления дисбактериоза. В этот период женщина становится уязвимой к более серьезным инфекциям.
Гарднерелла может стать причиной возникновения цистита, однако это происходит не всегда. Смешанная инфекция (гарднерелла + уреаплазма) всегда вызывает цистит. В этом случае женщина начинает ощущать выраженный дискомфорт, задержки или частые позывы к мочеиспусканию и режущие боли в уретре. Чтобы выявить возбудителя и поставить точный диагноз заболевания, необходимо сдать посев мочи.
Факторами, способствующими развитию цистита при гарднереллезе, являются аутоиммунные процессы, дисбактериоз влагалища, заболевания, передающиеся половым путем (ЗППП). Гарднереллез придает вагинальным выделениям и моче выраженный неприятный запах, который выделяется как один из симптомов заболевания, используемых для первичной диагностики.

К факторам риска развития баквагиноза также относят:
- прием и использование противозачаточных средств, содержащих 9-ноноксинол (презервативов и таблеток);
- спринцевание хлорсодержащими антисептиками;
- частые смены полового партнера;
- прием антибиотиков.
Некоторые гинекологи называют гарднереллез «болезнью медового месяца», возникающей у совершенно здоровых партнеров. Однако это связано с предрасположенностью женщины к дисбактериозу влагалища на фоне инфицирования условно-патогенной микрофлорой.
При нарушении иммунитета возможно возникновение гарднереллезного простатита, цистита и пиелонефрита. В мужском организме после полового контакта с заболевшей женщиной бактерия присутствует несколько часов или дней. В 10% случаев мужчины становятся бессимптомными носителями бактерии.
Наиболее эффективным способом выявления опасной колонии гарднерелл является метод иммунофлюоресценции (РИФ), позволяющий выявить количество антител к возбудителю. При титре, превышающем референсные значения, пациенткам назначают лечение.
Что делать, если обнаружен гарднереллез?
Как было выше сказано, в отдельных случаях гарднерелла может вызвать цистит у женщин. При снижении иммунитета он может принять хронический характер. В этом случае лечение будет направлено не только на уничтожение патогенной микрофлоры, но и на восстановление естественного биоценоза. Кроме соответствующего медикаментозного курса врачом-гинекологом проводится (при необходимости) инстилляция уретры и мочевого пузыря, назначаются препараты для восстановления слизистой мочевыводящих путей.

При лечении бактериального вагиноза, чтобы минимизировать риски цистита и инфицирования почек, рекомендуется соблюдать следующие рекомендации:
- использовать гель для интимной гигиены с лактобактериями. В продаже представлено большое количество средств, но во врачебных рекомендациях доминирует Lactacyd Femina. Состав средств этой серии способствует восстановлению нарушенного кислотно-щелочного баланса;
- избегать употребления острой, соленой, кислой и копченой пищи, усугубляющей проявления дисбактериоза;
- соблюдать «щелочную» диету, способствующую восстановлению естественной микрофлоры;
- использовать свечи-иммуностимуляторы, для этих целей рекомендуют Галавит и натуральные жировые тампоны с содержанием страусиного жира;
- прием мочегонных настоев или препаратов для поддержки мочевыводящей системы. В качестве аптечного средства рекомендуют фитокомплекс Канефрон.
Если придерживаться данных советов, можно предотвратить развитие цистита, вызванного дисбактериозом, или избавиться от него, если заболевание находится в начальной стадии развития.
Эффективное лечение гарднереллы при цистите
Данный протокол лечения поможет вам вылечиться от гарднереллы:
- Трикасайд, ежедневно по инструкции в течение 8 дней;
- Флуконазол, через день, в течение 10 дней;
- канадский йогурт или Энтерожермина для восстановления микрофлоры ЖКТ после приема антибиотиков;
- Мератин комби, свечи, ежедневно, в течение 10 дней;
- Гинофлор, вагинальные таблетки для восстановления микрофлоры, 1 таблетка в течение 6-12 дней. Для данного препарата существует ряд противопоказаний, включая эстрогено-зависимые новообразования в молочных железах и эндометриоз. В качестве замены назначают свечи Лактонорм, Ацилакт и другие препараты.
Через 2 недели после окончания курса рекомендуется сделать тест для оценки биоценоза влагалища и уретры. Предложенные препараты в комплексе способствуют восстановлению микрофлоры и избавляют от цистита при гарднереллезе.
https://www.youtube.com/watch?v=U1Ln61Od-oE
Источник
Ученые из Школы медицины Вашингтонского университета, заявили, что некоторые условно-патогенные бактерии, обнаруженные во влагалище, провоцируют рецидивы инфекций мочевых путей (ИМП), несмотря на лечение. Вот почему половые инфекции часто дают осложнения на мочевой пузырь и почки. Например, очень опасна Гарднерелла.

Результаты исследования, опубликованные в PLOS Pathogens, объясняют, почему сексуальная активность тесно связана с ИМП. Когда бактерия Gardnerella vaginalis из влагалища попадает в мочевой пузырь, она активизирует дремлющую кишечную палочку, сохранившуюся от предыдущей инфекции. Кишечная палочка снова начать размножаться, вызывая рецидив. Исследование Gardnerella может также способствовать более серьезным инфекциям почек.
Как связаны бактериальный вагиноз и цистит
 Согласно данным нового исследования Вашингтонского университета (Сент-Луис), рецидивирующие ИМП грозят всем женщинам, в составе влагалищной флоры которых присутствует гарднерелла. На изображении клетка мочевого пузыря (синяя), подвергнувшаяся воздействию G. vaginalis. Под влиянием гарднереллы она умирает и отделяется от соседних клеток, обнаруживая незрелые клетки (фиолетовые).
Согласно данным нового исследования Вашингтонского университета (Сент-Луис), рецидивирующие ИМП грозят всем женщинам, в составе влагалищной флоры которых присутствует гарднерелла. На изображении клетка мочевого пузыря (синяя), подвергнувшаяся воздействию G. vaginalis. Под влиянием гарднереллы она умирает и отделяется от соседних клеток, обнаруживая незрелые клетки (фиолетовые).
По заявлению ученых, инфекции мочевых путей в течение жизни будут преследовать каждую вторую женщину, несмотря на лечение. У каждой четвертой рецидивирующие инфекции повторяются в течение шести месяцев после первичной инфекции. Триггер (цель) рецидивирующих инфекций UTI — вагинальные бактерии, которые способны перемещаться в мочевые пути.
ИМП возникают, когда в мочевой путь попадают бактерии из кишечника. Болезнь обычно развивается в мочевом пузыре. При лечении антибиотиками инфекция затухает, но вдруг по какой-то причине возобновляется. Ранее считалось, что повторение болезни возникает из-за того, что E. coli (кишечная палочка) опять попадает в мочевую систему. Новое исследование доказывает: запускает размножение кишечной палочки вагинальная бактерия Gardnerella vaginalis. Гарднерелла также способствует активации более серьезных и потенциально смертельных заболеваний почек.
«Мы обнаружили, что вагинальная бактерия Gardnerella во время контакта с мочевым путём не вызывает собственно всплеска инфекции. Она действует гораздо опаснее — повреждает клетки на поверхности мочевого пузыря, способствуя активации E. coli, сохранившейся со времен предыдущей инфекции», — рассказывает старший автор исследования Аманда Льюис, доктор философии, доцент молекулярной микробиологии и акушерства и гинекологии в Вашингтонском университете.
Предыдущие исследования уже установили, что кишечная палочка может переходить в мочевом пузыре в спящую форму, поэтому симптомы цистита пропадают. Также она может снова активироваться, чтобы вызвать инфекцию. Ключ для активации — бактериальный вагиноз, вызванный чрезмерным ростом вредных бактерий, в основном Гарднерелл.
Выводы исследования также могут объяснить, почему некоторые женщины испытывают рецидивирующие ИМП после полового контакта: в этот момент гарднерелла может легко попасть в мочевые пути.
Как проходило исследование: опыты и результаты
В рамках исследования, ученые заразили мочевые пузыри у мышей-самцов кишечной палочкой, инициируя мочевую инфекцию, а затем позволили им выздороветь. Через месяц после заражения в моче животных не было обнаружено бактерий E.coli. Однако предыдущие исследования показали, что небольшая популяция кишечной палочки может сохраняться в мочевом пузыре на уровнях, не обнаруживаемых в моче.
Затем исследователи вводили в мочевые пузыри мышей либо лактобактерии Lactobacillus crispatus — полезные бактерии, населяющие влагалище и защищающие женскую половую флору и G. vaginalis, вызывающую бактериальный вагиноз. Оба вида вагинальных бактерий удалялись из мочевого пузыря в течение 12 часов, но этого короткого пребывания в органе было достаточно, чтобы E. coli снова появлялась в моче более половины мышей, подвергшихся воздействию G. vaginalis. Это указывает на рецидив инфекции. У мышей, получавших нормальные вагинальные бактерии или стерильную соленую воду, было в пять раз меньше шансов на повторение цистита.
Более того, у некоторых мышей с гарднереллой бактерии выходили из мочевого пузыря и поднимались вверх по мочевому тракту в почки, вызывая инфекцию уже там.
Все мыши, с кишечной палочкой или гарднереллой в мочевых путях, показали некоторую степень повреждения почек. Но мыши, имеющие оба вида бактерий, в 6% случаев проявляли тяжелое повреждение почек. Они имели высокий уровень E. coli в почках и признаки того, что E. coli переместилась из почки в кровоток, что является смертельной формой ИМВП.
Ранее версия о том, что гарднерелла может влиять на почки не рассматривалась. Теперь же понятно, что бактериальный вагиноз гораздо опаснее, чем считалось. Поэтому ученые рекомендуют гинекологам и урологам, к которым приходят пациентки с циститом и другими признаками инфекций мочеполовых путей, обследовать этих женщин на наличие гарднереллы. При этом обращается внимание на то, что вылечить бактериальный вагиноз без подбора специальных антибиотиков не получится — бактерия слишком коварна и чрезвычайно устойчива к многим лекарствам.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
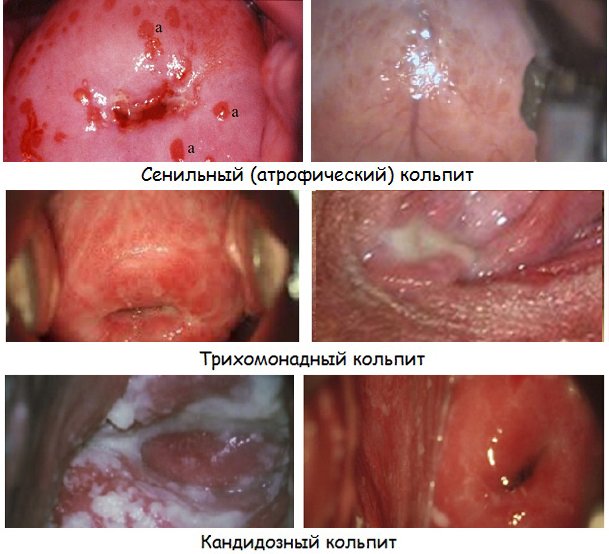 Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
Хронический кольпит – воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления – хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
Механические, химические или физические повреждения слизистой оболочки.
Врожденные или приобретенные анатомические особенности наружных половых путей.
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
Несоблюдения правил интимной гигиены.
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
При визуальном осмотре женщина может увидеть такие признаки кольпита, как покраснение и отек наружных половых органов.
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
 На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
 Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
Источник
