Киста давит на мочевой пузырь
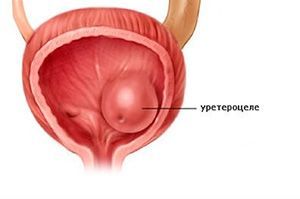

Уретероцеле – это специфическое заболевание мочевыводящих путей, которое проявляется в патологическом расширении дистального (внутрипузырного) отдела мочеточника. В пораженной области формируется киста, которая выдается в мочевой пузырь. Со временем развиваются и начинают усиливаться неприятные симптомы: расстройства мочеиспускания, боли в спине.
Особенность заболевания: киста деформирует мочевой пузырь и со временем может увеличиваться. Болезнь чаще поражает женщин, чем мужчин.
Для диагностики следует обратиться к урологу, потребуется пройти ряд инструментальных обследований. Лечение преимущественно хирургическое. Существует несколько современных и безопасных способов избавления от уретероцеле. Во время операции не только удаляют патологический участок, но и восстанавливают нормальную структуру мочеточника.
В ЦЭЛТ вы можете получить консультацию специалиста-уролога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Классификация
Киста дистального отдела мочеточника может быть одна. А иногда наблюдается двусторонняя патология, когда новообразования присутствуют сразу в обоих мочеточниках.
Выделяют три формы заболевания:
- Простая. Киста располагается в одном мочеточнике, других патологий мочевыводящих путей не наблюдается.
- Пролабирующая. Встречается только у женщин. Это выпадающая киста, проходящая через уретру и визуально заметная снаружи. В таком случае патологию можно обнаружить визуально как багровую слизистую.
- Эктопическая. Расположена в патологическом мочеточнике, который открывается не в мочевой пузырь, а в другие органы или заканчивается слепо.
Кроме того, различают первичное заболевание (врожденное), а также вторичное (его еще называют приобретенным).
Причины
Врожденная форма заболевания чаще всего развивается у женщин. Причиной становится сужение устья мочеточника.
Причины приобретенного заболевания более разнообразны:
- образование конкремента (мочевого камня) и его ущемление
- нарушение роста тканей стенок мочевого пузыря
- нарушение оттока жидкости из выделительной системы
- застой жидкости в почечной лоханке
Врожденная и приобретенная формы всегда сопровождаются нарушенным оттоком жидкости, повышенным давлением в мочеточнике. Это проводит к еще большему растяжению его стенок, что способствует выпадению кисты в мочевой пузырь. Как правило, внутри самой кисты находится жидкость, иногда – гнойное содержимое. Реже встречаются конкременты или кровь.
Несмотря на то, что первые симптомы кажутся безобидными, уретероцеле может привести к развитию опасных осложнений. Нарушенный отток мочи из почек повышает риск инфицирования. Изменение давления жидкости приводит к попаданию инфицированной мочи в почки. Возможно развитие хронических инфекций, пиелонефрита. При отсутствии своевременного лечения инфекционные и воспалительные осложнения могут привести к потере почки.
Симптомы
Основные характерные симптомы включают в себя болезненность в поясничном отделе, а также нарушение мочеиспускания и изменение цвета мочи. Если развивается большая киста, то пациент страдает от учащенных позывов к мочеиспусканию. При этом жидкость выделяется небольшими порциями. Так происходит из-за того, что вдающаяся в мочевой пузырь киста, занимает много места, а также может давить на стенки. Если уретероцеле перекрывает устье второго мочеточника, то симптомы гораздо более явные: полностью нарушается отток жидкости из почек, развивается состояние, которое называется гидронефроз. Возникают боли, похожие на почечные колики – они приступообразные, острые и сильные.
Обычно на самых первых этапах заболевание практически никак себя не проявляет. Симптомы появляются не сразу, и их интенсивность нарастает постепенно. В этом состоит коварство заболевания, которое прогрессирует при отсутствии четкой клинической картины.
Типичные симптомы уретероцеле:
- боли в области поясницы
- болезненность в области мочевого пузыря
- при закупорке мочевыводящих путей боль резкая, приступообразная
- наблюдаются нарушения мочеиспускания: позывы в туалет учащаются, но жидкости выделяется мало
- при хроническом течении (часто встречается при врожденном уретероцеле) пациенты страдают от частых инфекционных заболеваний: циститов, пиелонефритов
- изменяются цвет и запах мочи, в ней могут быть заметны кровь и гной
У женщин среди симптомов выделяют выпадение кисты. Выпадающая киста требует своевременного лечения. Если отложить операцию надолго, то уретероцеле может ущемиться, начнется некротизация тканей.
Чаще всего заболевание проявляется неспецифическим симптомами, не позволяющими сразу поставить диагноз: ноющие боли в спине и нарушение мочеиспускания характерны для разных заболеваний выделительной и половой систем. При симптомах уретероцеле следует незамедлительно обратиться к урологу.
Наши врачи

Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Диагностика
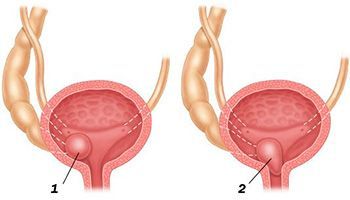
Уретероцеле сложно выявить без специальных методов диагностики. Как правило, его диагностируют на основании жалоб пациента и в ходе расширенного урологического обследования. Для этого заболевания характерны нарушения в общем анализе мочи: обнаруживаются гной, повышенное количество эритроцитов и лейкоцитов. При микробиологическом и бактериологическом исследованиях определяют патологическую концентрацию патогенных бактерий – типичных возбудителей мочеполовых инфекций.
Наиболее часто применяется такой метод как УЗИ мочевого пузыря. Ультразвуковая диагностика позволяет увидеть патологию, точно определить локализацию, предсказать риск различных осложнений. УЗИ мочевого пузыря часто назначают совместно с УЗИ почек, это необходимо для того, чтобы вовремя выявить гидронефроз.
Такие методы лучевой диагностики, как рентгенологическая урография и цистография позволяют уточнить диагноз. Рентгенограмма позволяет выявить дефекты наполнения мочевого пузыря, а также обнаружить сопутствующие болезни трансформации органов выделения.
Обследованием, которое позволяет подтвердить диагноз в случае сомнений, считается цистоскопия – это эндоскопический осмотр. Уретероцеле выглядит как выпячивание в мочевой пузырь дистальной части мочеточника.
Лечение
Лечение исключительно хирургическое, консервативных методов коррекции не существует. Все операции по удалению уретероцеле делятся на две группы: реконструктивные и органоудаляющие. Перед хирургическим вмешательством требуется провести антибиотикотерапию, направленную на подавлении инфекционного процесса, который сопровождает уретероцеле.
Если диагностируют нарушение функции почки, то лечение может заключаться в резекции почки или нефрэктомии. Чаще всего удаляют небольшую часть почки с воссозданием уретероцистоанастомоза. Так называется соединение лоханки и верхнего отдела мочеточника для сохранения нормальной связи почки с мочевым пузырем.
Если почки сохраняют свою функциональную активность, то возможно проведение малотравматичной эндоскопической операции, в ходе которой рассекают кисту и формируют нормальное устье мочеточника.
Такие операции на органах выделительной системы относятся к категории сложных. Поэтому разумно начинать лечение как можно раньше – чем меньше киста, тем проще ее удалить.
Осложнения и профилактика
Самое частое осложнение – это развитие гидронефроза, при котором жидкость скапливается в лоханках почек. Второе по частоте – это выпадение уретероцеле. Повышается вероятность инфицирования, а также ущемления. Может развиться пиелонефрит. Уретероцеле повышает вероятность развития мочекаменной болезни. Длительное течение болезни может привести к хронической почечной недостаточности.
Профилактика заключается, во-первых, в своевременном и полном лечении инфекционных и воспалительных заболеваний всех органов мочеполовой системы. Антибиотикотерапия обязательно должна проводиться под контролем врача до тех пор, пока в анализах не перестанет выделяться возбудитель.
При появлении любых неприятных симптомов со стороны мочеполовой системы стоит сразу же обратиться к специалисту-урологу. В многопрофильной клинике ЦЭЛТ можно пройти полное обследование и начать лечение уретероцеле.
Наши услуги
Администрация АО “ЦЭЛТ” регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Источник
В.В. Базаев, Н.В. Бычкова, А.А. Морозов, А.П. Морозов, Е.В. Смирнова
Сведения об авторах:
- Базаев В.В. – д.м.н., ведущий научный сотрудник отделения урологии ГБУЗ МО Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского; Москва, Россия; РИНЦ ID 600043
- Бычкова Н.В. – к.м.н., доцент, старший научный сотрудник отделения урологии ГБУЗ МО Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского; Москва, Россия; РИНЦ ID 762291
- Морозов А.А. – врач-уролог отделения урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского; Москва, Россия
- Морозов А.П. – д.м.н., врач-уролог отделения урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского; Москва, Россия
- Смирнова Е.В. – клинический фармаколог ГБУЗ МО МОНИКИ им. М.Ф. Владимирского; Москва, Россия
ВВЕДЕНИЕ
Киста урахуса – порок эмбриогенеза, с образованием в мочевом протоке замкнутой полости, содержащей серозную жидкость. Частота встречаемости до 42% от всех аномалий развития мочевого канала. Киста урахуса возникает из-за отсутствия облитерации протока в средней его части, что сохраняется в таком виде всю жизнь. Кисты небольших размеров могут длительно протекать бессимптомно. Для кист больших размеров характерны болевой симптом, пальпируемое образование брюшной стенки, расстройства микции. Клинические симптомы появляются при осложнениях: перфорации, формировании свища, инфицировании кист. Кисту урахуса диагностируют с помощью ультразвукового исследования (УЗИ), мультиспиральной компьютерной томографии (МСКТ), цистоскопии, а при наличии свищевого канала ‒ фистулографии [1].
МАТЕРИАЛЫ И МЕТОДЫ
Симптомы кисты урахуса
Пациент с осложненной кистой урахуса жалуется на боли внизу живота, дискомфорт, дизурию, пальпируемое образование. При образовании наружного свища имеется серозно-гнойное отделяемое из пупка, поэтому часто присутствует мацерация кожи, дерматит. Опорожнение нагноившейся кисты урахуса в мочевой пузырь клинически проявляется как острый цистит. У взрослых киста урахуса выявляется при обследовании по поводу макрогематурии. Кроме того, у взрослых опасность представляет возможная малигнизация эмбрионального мочевого канала, в 90% развивается аденокарцинома. Риск наличия неопластического процесса увеличивается с возрастом. По анализу литературы, 10-30% случаев рака мочевого пузыря начинается из устья мочевого протока.
Диагностика
Диагноз ставится на основании жалоб, анамнеза, объективного и инструментального обследования. Лабораторные анализы необходимы для контроля степени сопутствующих воспалительных явлений. УЗИ, МСКТ, магнитно-резонансная томография (МРТ), фистулография, цистоскопия используют для уточнения диагноза и тактики оперативного лечения.
Лечение кисты урахуса
В детском возрасте, когда заболевание проявляет себя у 98% больных, даже если рудиментарная киста осложнилась свищеобразованием, возможна консервативная тактика лечения и динамическое наблюдение. С взрослением может произойти полная облитерация урахуса, несмотря на сопутствующий воспалительный процесс.
У взрослых пациентов заболевания урахуса встречается редко. Дифференциальная диагностика заболеваний урахуса у взрослых визуальным (цистоскопия), цитологическим и гистологическим методами может не дать убедительного результата. Поэтому диагноз уточняется в ходе операции или в послеоперационном периоде по результатам гистологического исследования. Объем оперативных вмешательств, по мнению большинства современных авторов, должен включать иссечение кисты урахуса, а также парциальную цистэктомию (резекцию мочевого пузыря) [1-7].
Несмотря на общую морфологию врожденного порока урахуса, каждый случай с осложненной кистой урахуса имеет особенности клинического течения, поэтому всегда необходима дифференциальная диагностика, которая описана в наблюдениях ниже.
Клиническое наблюдение № 1
Больная С. 65 лет, находилась в отделении урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с 19.08.2020 г. по 11.09.2020 г. с диагнозом: Врожденная аномалия мочевой системы. Нагноившаяся киста урахуса. Сахарный диабет 2 типа. Ожирение 2 ст. Гипертоническая болезнь 2 стадии. Артериальная гипертензия 3 степени, 4 риск ССО. Пупочная грыжа. Сочетанный порок аортального клапана (умеренный стеноз и недостаточность). Состояние после тупой травмы живота и грудной клетки с переломом 7-10 ребер слева.
Поступила с жалобами на периодические боли и дискомфорт внизу живота. Из анамнеза известно, что через 2 недели после тупой травмы живота и грудной клетки с переломом 7-10 ребер слева отмечала неинтенсивную примесь крови в моче. Повышение температуры тела до 37,5 °С. При УЗИ выявлено кистозное образование урахуса, размерами до 6 см. Почки и верхние мочевыводящие пути без особенностей. При цистоскопии выявлен буллезный отек слизистой в области верхушки мочевого пузыря размерами 3х4 см, с гиперемией слизистой по периферии. При надавливании над лоном отмечено выделение мутного содержимого из области верхушки мочевого пузыря, покрытой буллезным отеком. Цитологически – «группы реактивного уротелия» с воспалительными изменениями. В посеве мочи – E. Coli 104 КОЕ/мл, S. epidermidis 103 КОЕ/мл. с чувствительностью к цефтазидиму, имипенему, гентамицину, амикацину, фурагину, фосфомицину.
При МРТ выявлено объемное жидкостное образование области урахуса с реактивными воспалительными изменениями.
При МСКТ диагностировано наличие дополнительного образования в месте типичной локализации урахуса с признаками инфильтрации окружающей клетчатки. Пупочная грыжа (рис. 1-3).
Рис. 1. УЗИ мочевого пузыря больной С.
Fig. 1. Ultrasound of the bladder of patient S.
Рис. 2-3. МСКТ мочевого пузыря больной С.
Fig. 2-3. MSCT of the bladder of patient S.
Больной произведена открытая операция: парциальная срединная лапаротомия с иссечением пупочной грыжи, содержимым которой был участок большого сальника. При рассечении апоневроза и ревизии выявлена плотная инфильтрация апоневроза и мышц хрящевидной плотности. К брюшине со стороны брюшной полости прилегает образование каменистой плотности без четких границ размерами 8х10 см, в едином конгломерате с верхушкой мочевого пузыря – предполагается, что это опухоль урахуса. Со значительными техническими трудностями сделана циркулярная резекция мочевого пузыря в области его верхушки единым блоком с опухолью в пределах здоровых тканей с применением ультразвукового скальпеля. Ушивание стенки мочевого пузыря 2-х рядным швом с установкой дренажа в Дугласовом пространстве. Катетер Фолея установлен в мочевой пузырь. При вскрытии макропрепарата обнаружена кистозная полость с мутным экссудатом и буллезным отеком ткани.
При гистологическом исследовании установлено, что стенка кисты представлена молодой и созревающей грануляционной тканью с очаговой лимфо-плазмоклеточной инфильтрацией. Опухолевого роста не выявлено.
Послеоперационное течение осложнилось декомпенсацией сахарного диабета, нагноением послеоперационной раны. Это потребовало продолженой инсулинотерапии антибактериальной терапии (АБТ) цефтриаксоном, меропенемом, амикацином, местным введением панбактериофага [8], с проведением комплексного физиотерапевтического лечения. Больная выписана с выздоровлением.
Особенностью данного наблюдения было то, что неосложненная киста урахуса, имела бессимптомное течение у больной до 65 лет. После перенесенной травмы живота, вероятно, с парциальным разрывом урахуса и образованием паравезикальной гематомы, развилось нагноение, что проявилось локальной симптоматикой. Дооперационная диагностика, включающая цистоскопию, УЗИ, КТ и МСКТ, позволила достаточно точно поставить предоперационный диагноз, но не дала цельного представления о степени распространения инфильтрата. В гнойной кисте урахуса может также находиться опухоль. Поэтому завершающей стадией диагностики всегда является операция и последующее гистологическое исследование. Учитывая вышесказанное, с нашей точки зрения, при оперативном вмешательстве должны максимально иссекаться инфильтрированные ткани, окружающие кисту и выполняться резекция верхней гемисферы мочевого пузыря (рис. 4).
Рис. 4. Макропрепарат удаленной кисты урахуса больной С.
Fig. 4. Macrodrug of a removed urachus cyst of patient S.
Клиническое наблюдение № 2
Больной М. 62 года находился в отделении урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с 13.07.2020 г. по 23.07.2020 г. Поступил с диагнозом: Опухоль мочевого пузыря. Гипертоническая болезнь 2 стадии. Артериальная гипертензия 2 степени, риск ССО 2.
Из анамнеза известно, что на доклиническом обследовании при УЗИ выявлено объемное образование мочевого пузыря. При МСКТ с внутривенным усилением, выполненной по месту жительства, диагностировано кистозное образование размерами до 45х32х54 мм в передней стенке мочевого пузыря с тяжами по ходу урахуса, с накоплением контрастного вещества. При МРТ – в передней стенке мочевого пузыря, в области верхушки имеется солидное образование, накапливающее контрастное вещество, с полостными включениями, что характерно для некроза или распадающейся опухоли, полностью вовлекающее стенку мочевого пузыря размерами 49х56х72 мм с распространением в паравезикальную клетчатку с прилежанием (возможно инвазивным ростом) к мышцам передней брюшной стенки. Отмечено увеличение паховых и наружных подвздошных лимфатических узлов до 10 мм.
При МСКТ в ГБУЗ МО МОНИКИ им. М.Ф. Владимирского – картина объемного, вероятно экстравезикального образования с признаками инвазии в передневерхнюю стенку мочевого пузыря – опухоль урахуса. Имеются признаки вовлечения в процесс одной из петель тонкой кишки, проксимального отдела сигмовидной кишки (рис. 5, 6).
Рис. 5. МСКТ органов брюшной полости и забрюшинного пространства больного М.
Fig. 5. MSCT of the abdominal and retroperitoneal organs of patient M.
Рис. 6. МСКТ органов брюшной полости и забрюшинного пространства больного М.
Fig. 6. MSCT of the abdominal and retroperitoneal organs of patient M.
В цитологическом исследовании мочи клеток с признаками атипии не найдено. При цистоскопии обнаружены признаки деформации верхушки мочевого пузыря с наличием опухолевидного образования, диаметром до 5 см, вдающегося в просвет мочевого пузыря. Слизистая над образованием покрыта буллезным отеком. По данным щипковой биопсии фрагменты слизистой мочевого пузыря с отеком, полнокровием, с гнездами фон Брунна.
Опухолевого роста нет. Одновременно выполнена чрескожная пункционная биопсия образования: при исследовании полученных фрагментов выявлена фиброзно-жировая ткань с выраженной воспалительной инфильтрацией, опухолевого роста также не выявлено. По заключению гистолога, дифференциальный диагноз следует проводить между кистой урахуса с активным воспалением и хроническим абсцессом.
Учитывая вовлеченность в процесс толстой кишки, больному была выполнена колоноскопия. Выявлены дивертикулы сигмовидной кишки без признаков воспаления, полип поперечно-ободочной кишки. Произведена расширенная биопсия, при гистологическом исследовании выявлена тубулярная аденома толстой кишки.
После проведенного обследования больному проведена открытая операция – нижнесрединная лапаротомия. Удаление опухоли урахуса и верхней гемисферы мочевого пузыря. Резекция тонкой кишки. Доступ в брюшную полость закрывал инфильтрат деревянистой плотности размером 8х10 см с вовлечением тонкой и сигмовидной кишки, врастающий в брюшину передней брюшной стенки. Для получения доступа в нижний отдел брюшной полости решили выполнить резекцию тонкой кишки. Выполнена мобилизация брыжейки тонкой кишки и резекция ее участка длиной 8 см на расстоянии 20 см от илеоцекального угла. Выявлено, что стенка сигмовидной кишки рыхло связана с инфильтратом – произведено ее отделение от инфильтрата. Произведен энтеро-энтероанастомоз аппаратным швом бок-в-бок. Стенка мочевого пузыря ушита 2-х рядным непрерывным викриловым швом. Установлены дренаж в малый таз и катетер Фолея в мочевой пузырь.
При гистологическом исследовании рассеченного резецированного единым блоком инфильтрата получены: фрагмент стенки мочевого пузыря, фрагмент подвздошной кишки и кистозное образование, интимно спаянное со стенкой мочевого пузыря. Стенка кисты была представлена фиброзной тканью с резко выраженной гнойнопродуктивным воспалением, распространяющимся на прилежащие участки стенок мочевого пузыря, тонкой кишки, брыжейку толстой кишки. На внутренней поверхности стенки кисты имелись обширные острые язвы. Участки выстилки, представленные неидентифицируемым эпителием, в просвете кисты – фибринозно-гнойный экссудат, друзы актиномицетов. Послеоперационное течение гладкое. Катетер удален после контрольной цистографии через 14 дней. Мочеиспускание восстановилось. Рана зажила первичным натяжением. Антибактериальная терапия проводилась в соответствии с рекомендациями по лечению актиномикоза Сэнфордского справочника по антимикробной терапии версии 2020 г. (рекомендации по антибактериальной терапии актиномикоза от 16 мая 2019 г.): стартовая терапия препаратом Цефтриаксон 2 г/сутки внутривенно 2 недели с дальнейшим переходом на амоксициллин 2 г 2 р/сутки 4 недели, с последующей заменой на доксициклин (по переносимости) в дозе 100 мг 2 р/д до 6 месяцев [9].
Рис. 7. Макропрепарат удаленного единым блоком инфильтрата, включающего кистозное образование урахуса, фрагмент подвздошной кишки, резецированную часть мочевого пузыря больного М.
Fig. 7. Macrodrug of an infiltrate removed in a block, including cystic formation of the urachus, a fragment of the ileum, a resected part of the bladder of patient M.
ОБСУЖДЕНИЕ
В первом клиническом наблюдении осложненная киста урахуса симулировала злокачественное новообразование мочевого пузыря. Визуальная дифференциальная диагностика нагноившейся кисты урахуса с его возможным злокачественным новообразованием непосредственно в ходе операции затруднялась вторичными изменениями тканей с вовлечением соседних органов. Особенностью второго клинического наблюдения было так же обнаружение актиномикоза, который, вероятно, спровоцировал воспалительные изменения в кисте урахуса. Это манифестировало клиническую картину и потребовало радикального хирургического лечения.
Общими особенностями клинических наблюдений были сложности оперативного доступа к объемному образованию урахуса, в связи с наличием массивного воспалительного перипроцесса, который всегда можно принять за злокачественное новообразование урахуса. Окончательный диагноз больным поставили после гистологического заключения.
В таких случаях, на наш взгляд, применение лапароскопической техники не обосновано, так как применение радикального метода требует иссечения всех инфильтрированных тканей, границы которых проще определить при открытой операции. Вовлечение мышц передней брюшной стенки и апоневроза затрудняет закрытие операционной раны, что не исключает использование синтетических сетчатых имплантов.
ВЫВОДЫ
Осложненные кисты урахуса у взрослых требуют радикального хирургического лечения. Они характеризуются наличием вторичных воспалительных изменений в окружающих органах и тканях, что усложняет дифференциальную диагностику с возможной опухолью урахуса. При этом необходимо выполнять резекцию прилежащих органов в пределах здоровых тканей. Окончательный диагноз ставится после гистологического исследования.
ЛИТЕРАТУРА
- Поддубный И.В., Исаев Я.А. Аномалия мочевого протока у детей. Российский вестник детской хирургии, анестезиологии и реаниматологии 2015; (2). [Poddubnyiy I.V., Isaev Y.A. Anomaliya mochevogo protoka u detey. Rossiyskiy vestnik detskoy hirurgii, anesteziologii i reanimatologii = Russian Bulletin of Pediatric Surgery, Anesthesiology and Reanimatology 2015; (2) (In Russian)].
- Лопаткин Н.А. Урология. Национальное руководство, 2009. [Lopatkin N.A. Urologiya. Natsionalnoe rukovodstvo, 2009 (In Russian)].
- Разин М.П., Галкин В.Н., Сухих Н.К. Детская урология-андрология: учебное пособие, 2011. [Razin M.P., Galkin V.N., Suhih N.K. Detskaya urologiya-andrologiya: uchebnoe posobie, 2011(In Russian)].
- Никольский А.В. Маджидов С.А. Клиническое наблюдение – хирургическое лечение кисты урахуса. Урологические ведомости 2016. [Nikolskiy A.V. Madzhidov S.A. Klinicheskoe nablyudenie – hirurgicheskoe lechenie kistyi urahusa. Urologicheskie vedomosti = Urological ements 2016 (In Russian)].
- Ueno T, Hashimoto H. Urachal anomalies: ultrasonography and management. J.Pediatr.Surgeri 2003(38):1203-1207.
- Snyder Ch.L. Current management of umbilical abnormalities and anomalies. Sem.Pediatr.Surg 2007(16):41-49.
- de La Taille A, Biserte J, Vankemmel O, et al. Urachalremnants: excision or survelance? Apropos of 3 cases and review of literature. J.Urology 1997.Vol.103. P. 56-58.
- Васильев А.О., Зайцев А.В., Калинина Н.А., Ширяев А.А., Ким Ю.А., Пушкарь Д.Ю. Бактериофаги в лечении инфекций нижних мочевыводящих путей. Consilium Medikum 2019. Том 21(7):38-41. [Vasilev A.O., Zaytsev A.V., Kalinina N.A., Shiryaev A.A., Kim Yu.A., Pushkar D.Yu. Bakteriofagi v lechenii infektsiy nizhnih mochevyivodyaschih putey. Consilium Medikum = Medical Council 2019. Tom 21(7). P. 38-41(In Russian)].
- Gilbert MD, David N (Editor), Chambers MD, Henry F (Editor), Eliopoulos MD, George M (Editor), Saag MD, Michael S (Editor) & 1 more. The Sanford Guide to Antimicrobial Therapy 2020 (50th edition).
Источник
