Какой нерв отвечает за мочеиспускание
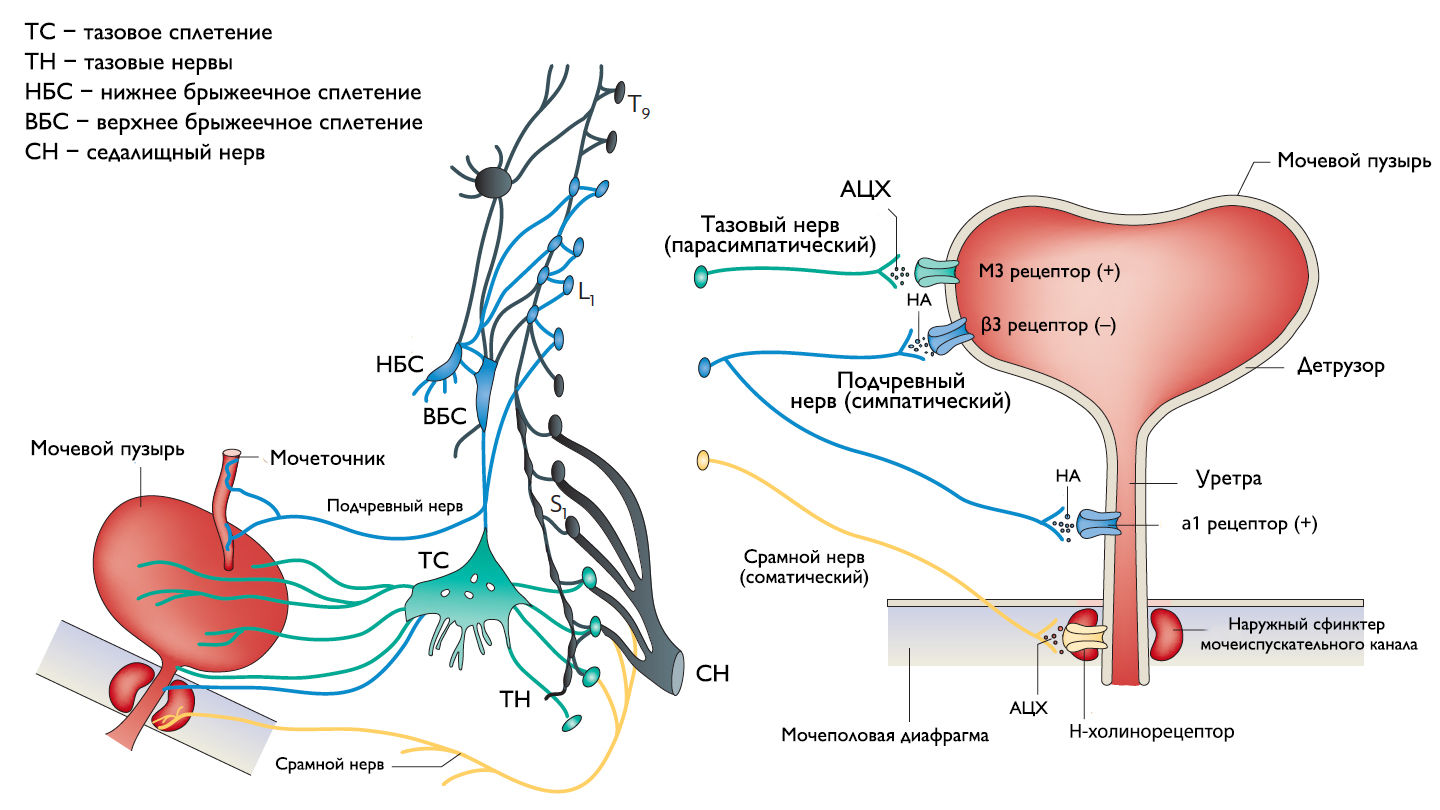
Хранение мочи и периодическое опорожнение мочевого пузыря (МП) зависят от координированной работы гладких и поперечнополосатых мышц, условно разделенных на два структурно функциональных отдела: резервуара (мочевой пузырь) и выпускной системы, состоящей из шейки МП, уретры и наружного сфинктера мочеиспускательного канала. За координированную работу вышеперечисленных структур отвечают сложные нейронные системы управления, расположенные в периферических ганглиях, спинном и головном мозге.
Обеспечение сознательного контроля мочеиспускания требует сложных взаимодействий между вегетативным (симпатика и парасимпатика) и соматическим отделами нервной системы.
Симпатические нервные волокна берут свое начало из боковых рогов грудопоясничного отдела (спинномозговой центр Якобсона) и ганглиях нижнего брыжеечного сплетения и достигают МП в составе подчревного нерва. Симпатические постганглионарные нервы выделяют норадреналин, который активирует β-адренергические рецепторы, ингибирующие сокращение детрузорной мышцы, и α-адренергические рецепторы, возбуждающие мускулатуру уретры и шейки МП. Симпатическое воздействие приводит к расслаблению мышцы, изгоняющей мочу, сокращению мускулатуры уретры и шейки МП и ингибированию интрамуральных ганглиев МП.
Центральный отдел парасимпатической иннервации МП располагается в промежуточных ядрах крестцовых сегментов. Холинергические преганглионарные волокна из промежуточных ядер посылают свои аксоны через тазовые нервы к ганглиозным клеткам тазового сплетения и интрамуральным нейронам в стенке мочевого пузыря. Ганглиозные клетки в свою очередь возбуждают детрузор мочевого пузыря, что приводит к его сокращению с последующим опорожнением. Основными медиаторами парасимпатической нервной системы тут являются ацетилхолин и другие нехолинергические медиаторы. Ацетилхолин действует опосредованно, возбуждая M3-холинорецепторы клеток детрузора. Парасимпатические нервные окончания в нервно-мышечных синапсах и в парасимпатических ганглиях тоже имеют холинорецепторы, возбуждение этих рецепторов на нервных окончаниях может усиливать (через рецепторы М1) или подавлять (через рецепторы М4) высвобождение медиаторов в зависимости от интенсивности нейронного возбуждения. Основной нехолинергический медиатор это АТФ, который активирует внутриклеточную пуринергическую систему через возбуждение P2X рецепторов и тоже способствует сокращению детрузора. Парасимпатические волокна вызывают расслабление ГМК уретры путем высвобождения оксида азота (NO).
Аксоны соматических двигательных нейронов передних рогов крестцовых сегментов S2-S4 (ядро Онуфа) проходят в срамном нерве и иннервируют поперечно-полосатые мышцы наружного уретрального сфинктера. Нейроны более медиально расположенного моторного ядра на том же уровне позвоночника иннервируют мускулатуру тазового дна.
Афферентные пути НМП состоят из цепочек чувствительных нейронов. Первые нейроны, располагающиеся в спинальных ганглиях на уровне S2-S4 и T11-L2, реагируют на пассивное растяжение и активное сокращение мышц МП и передают эту информацию на нейроны второго и третьего порядка. Эти нейроны обеспечивают координированную работу спинальных рефлексов и восходят к вышележащим структурам головного мозга, контролирующих фазы накопления и опорожнения МП. Наиболее важные афферентные волокна от мочевого пузыря идут в составе тазового нерва, в то время как чувствительность от шейки МП и уретры передается по срамным и подчревным нервам. Афферентные волокна этих нервов состоят из миелинизированных (Аδ) и немиелинизированных (С) аксонов. Aδ-волокна передают информацию о наполнении мочевого пузыря. С-волокна нечувствительны к изменению объема мочевого пузыря в физиологических условиях, поэтому они называются «тихими». Они реагируют главным образом на патологические стимулы, такие как химическое раздражение или охлаждение.

Рисунок 1 | Иннервация нижних мочевыводящих путей.
Специфический и неспецифический восходящий супраспинальный сенсорный путь
Одни спинномозговые промежуточные нейроны посылают восходящие волокна к определенным областям моста и среднего мозга, участвующим в мочеиспускании. Другие промежуточные нейроны передают информацию из нижних мочевыводящих путей в структуры переднего мозга, включая таламус и гипоталамус. Спиноталамический и спиногипоталамический тракты хотя и не играют главную роль в мочеиспускании, но могут включаться в сознательный контроль полноты мочевого пузыря. Чувствительные зоны коры ГМ через спиноталамический тракт информируются о состоянии наполнения МП.
Мостовой центр мочеиспускания (МЦМ) и его нисходящие спинномозговые двигательные пути
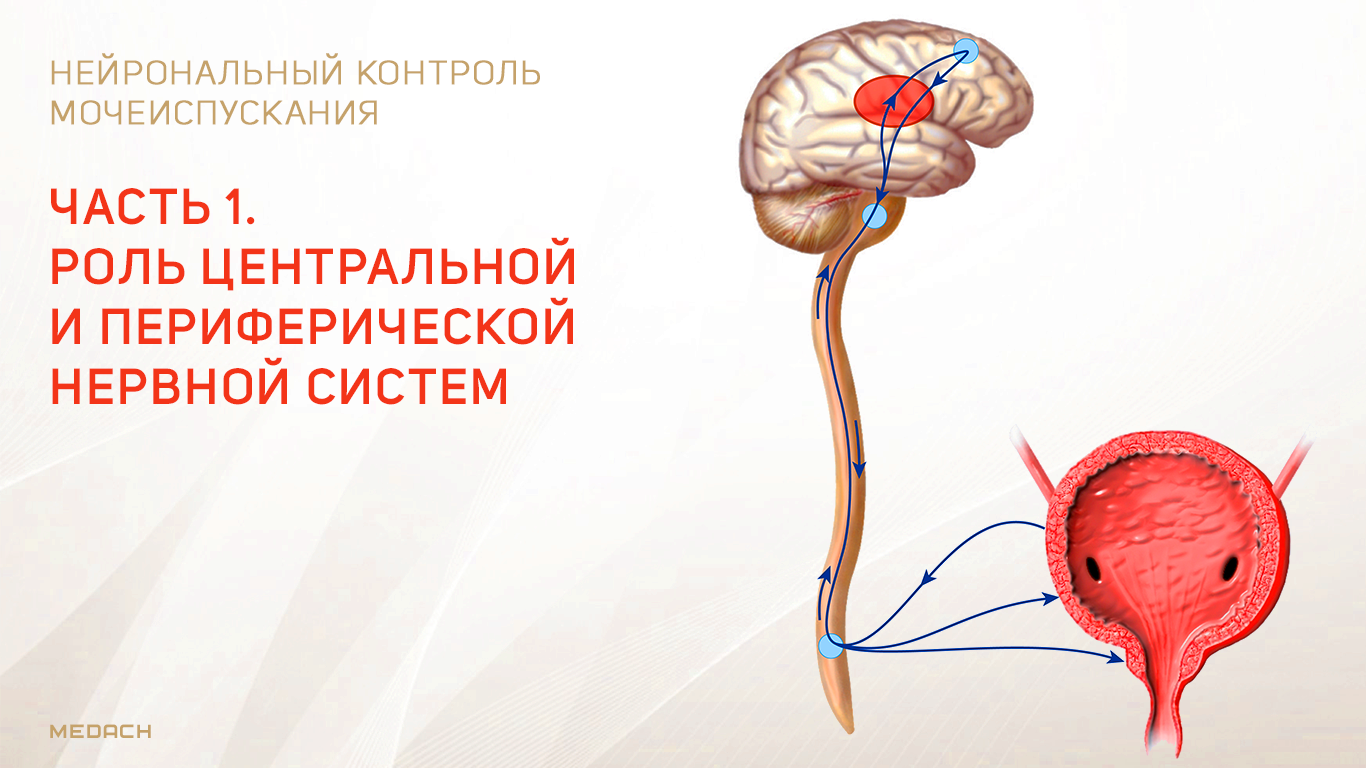
Впервые центр управления мочеиспусканием был открыт в дорсальной части моста Баррингтоном в 1925 году и с тех пор называется мостовым центром мочеиспускания или ядром Баррингтона. МЦМ располагается в области покрышки моста. Нейроны МЦМ имеют нисходящие возбуждающие синаптические контакты с клетками парасимпатических преганглионарных мотонейронов, иннервирующих постганглионарные клетки мочевого пузыря. Электрическая и химическая стимуляция МЦМ у крыс и кошек инициирует сокращение мочевого пузыря и расслабляет сфинктер уретры имитируя нормальное мочеиспускание. Цикл рефлекса мочеиспускания состоит из трех фаз, контролируемых различными центральными механизмами: фаза реализации безопасной среды – для начала мочеиспускания человеку необходимо осознание, что окружающие обстановка комфортна; фаза релаксации наружного уретрального сфинктера; и фаза сокращения мышцы, выталкивающей мочу. Процесс нормального мочеиспускания невозможен без какой-либо из этих фаз. МЦМ является командным центром мочеиспускания, который контролирует последовательное переключение фазы расслабления наружного уретрального сфинктера на фазу сокращения детрузорной мышцы.
Мостовой центр удержания мочи (МЦУ) и его нисходящие спинномозговые двигательные пути
Его роль заключается в расслаблении детрузора и сокращении наружного уретрального сфинктера. МЦУ располагается вентролатеральней МЦМ. Синапсы волокон МЦУ возбуждают ядро Онуфа в крестцовых сегментах спинного мозга, повышая таким образом тонус наружного сфинктера уретры. Стимуляция области МЦУ останавливает мочеиспускание, возбуждает мышцы тазового дна и сокращает уретральный сфинктер. Наоборот, двусторонние поражения МЦУ вызывают недержание мочи, чрезмерную детрузорную активность, невозможность хранения мочи и снижение тонуса уретрального сфинктера. На сегодняшний день нет анатомических доказательств связи между МЦУ и МЦМ, и было высказано предположение, что эти центры функционально независимы.
Роль кортикальных областей
Наиболее частые симптомы поражения кортикальных областей ГМ это поллакиурия и ургентное недержание мочи. Поэтому Andrew и Nathan выдвинули гипотезу, что отсоединение лобной или передней поясной извилины от гипоталамуса приводит к непроизвольному началу мочеиспускания [3]. Действительно, префронтальная кора головного мозга человека и передняя поясная извилина активируются во время мочеиспускания [4].
Мозжечок и базальные ганглии
Существует ряд исследований о том, что мозжечок и базальные ганглии оказывают в основном ингибирующее действие на мочевой пузырь. Мозжечковая патология приводит к увеличению частоты мочеиспускания и ургентному недержанию мочи. Симптомы гиперактивного мочевого пузыря также встречаются при болезни Паркинсона. Поскольку нет прямых связей этих областей с МЦМ, ингибирующее влияние, вероятно, косвенное через структуры переднего и среднего мозга.
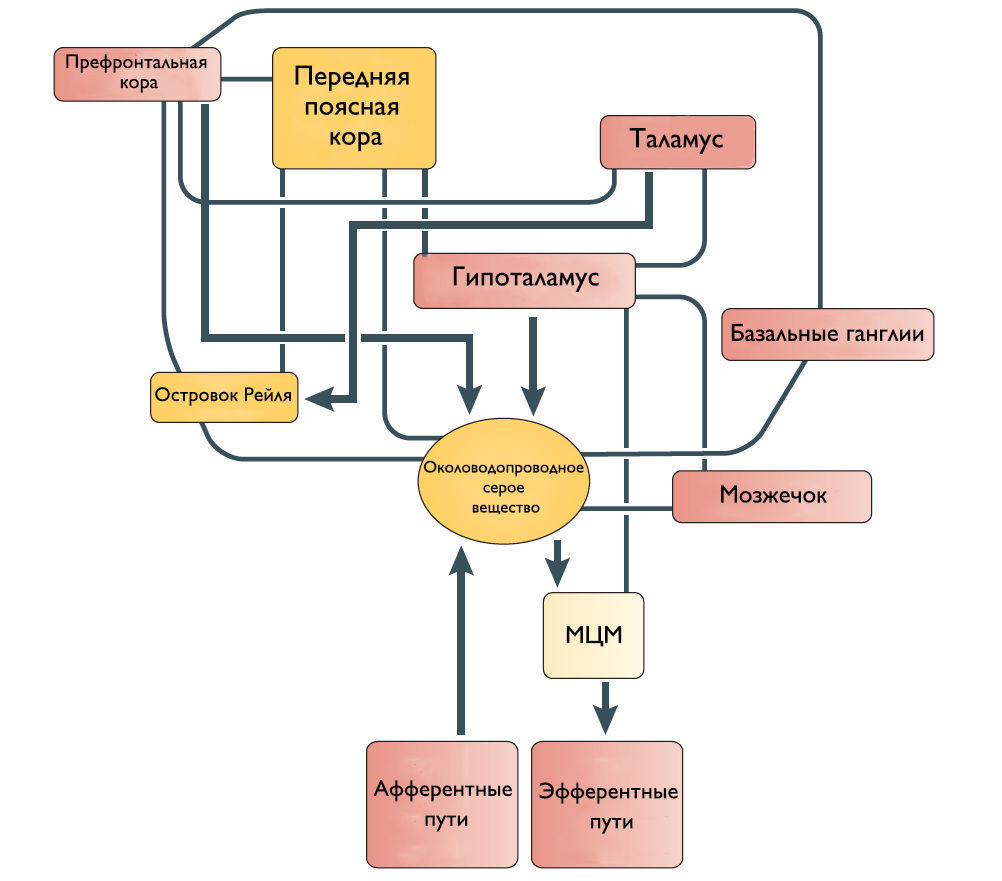
Рисунок 2 | Предположительное схематическое изображение связей между различными структурами переднего мозга и ствола мозга, которые участвуют в контроле мочеиспускания.
- Liao L., Madersbacher H. (ed.). Neurourology: Theory and Practice. – Springer, 2019.
- Clare J. Fowler et al. The neural control of micturition. – Nature Reviews | Neuroscience, volume 9. – June 2008.
- Andrew J, Nathan PW. Lesions of the anterior frontal lobes and disturbances of micturition and defecation. Brain. 1964;87:233-62.
- Griffiths, Derek J. “Use of al imaging to monitor central control of voiding in humans.” Urinary Tract. Springer, Berlin, Heidelberg, 2011. 81-97.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
В настоящее время около 30% населения во всем мире имеют разного рода нарушения мочеиспускания. Около 100 млн человек страдают недержанием мочи. Нейрогенную дисфункцию мочевого пузыря по праву считают одним из наиболее тяжелых страданий, с точки зрения влияния на качество жизни больного.
Между тем, согласно ряду крупных исследований, только 27% больных обратившихся к врачу смогли получить достаточную консультативную помощь и лечение. Это обстоятельство во многом связано с отсутствием у врачей общей практики необходимых представлений о патофизиологии нарушений мочеиспускания, неэффективностью устаревших подходов и ранее предложенных стандартов лечения. Значительные трудности в построении диагноза, у больных с нарушениями мочеиспускания, связаны с существующей путаницей в терминологии и классификации.
Патофизиология нейрогенной дисфункции мочевого пузыря
Нижние мочевые пути – мочевой пузырь и уретра, представляют собой сложный анатомо-физиологический комплекс, объединенный единством функций накопления, удержания и выделения мочи, при этом каждая из этих трех функций в норме может адекватно контролироваться.
Нарушения функций мочевых путей у больных с верифицированными неврологическими заболеваниями классифицируют как нейрогенные дисфункции. При отсутствии неврологической патологии нарушения рассматривают как идиопатические.
С неврологической точки зрения нижние мочевые пути имеют сложную смешанную иннервацию объединенную разноуровневыми рефлексами. Согласно наиболее распространенной концепции упрощенная схема иннервации нижних мочевых путей выглядит следующим образом.
Схема иннервации мочевого пузыря

1 – центр произвольного контроля за мочеиспусканием коры головного мозга;
2 – стволовой центр контроля мочеиспускания (мост);
3 – поясничные и внеспинальные симпатические ганглии;
4 – парасимпатические ганглии и нервные пути;
5 – мочевой пузырь;
6 – сфинктерный аппарат мочевого пузыря.
Адаптивная функция мочевого пузыря контролируется симпатической нервной системой. Внеспинальные симпатические ганглии обеспечивают функцию накопления мочи посредством поддержания расслабленного состояния детрузора и тонического сокращения внутреннего сфинктера. Постоянное тормозящее влияние на сигналы о наполнении, поступающие от рецепторов мочевого пузыря, в норме обеспечивает стволовой (понтинный) центр контроля мочеиспускания. Достижение порога его адаптации сопровождается появлением позыва. При этом, дальнейшее удержание мочи контролируется корковыми центрами, которые обеспечивают произвольное сокращение наружного сфинктера уретры через соматические нервы. Чувствительная иннервация и, в конечном счете, опорожнение мочевого пузыря обеспечивается за счет преимущественно парасимпатических ганглиев и нервных путей на уровне крестцового отдела спинного мозга. Для адекватного мочеиспускания необходимо одновременное содружественное (синергическое) сокращение детрузора и расслабление сфинктеров мочевого пузыря.
С точки зрения патогенеза и возможности оценки уровня денервации представляется удачной следующая классификация нейрогенных дисфункций мочевого пузыря:
- Незаторможенный корковый мочевой пузырь
- Рефлекторный спинальный мочевой пузырь
- Неадаптированный мочевой пузырь
- а – спинальный
- б – ганглионарный
- Арефлекторный
- а – спинальный
- б – ганглионарный
- в – интрамуральный первичный
- г – интрамуральный вторичный
- Смешанный мочевой пузырь (арефлекторно-неадаптированный)
- Сморщенный мочевой пузырь
Незаторможенный корковый мочевой пузырь – характеризуется функциональной слабостью корковых центров, которые оказываются не способными обеспечить тормозящее влияние на спинальные структуры, при этом произвольный контроль за удержанием мочи при возникновении позыва отсутствует или ослаблен.
У больных с незаторможенным мочевым пузырем обычным проявлением является наличие неудержимых (императивных) позывов к мочеиспусканию, которые приводят к ургентному недержанию мочи. Незаторможенный мочевой пузырь у детей часто связан с внутриутробной гипоксией, родовой травмой или задержкой развития и созревания регуляторных центров. У взрослых к утрате произвольного контроля над нижними мочевыми путями приводят нарушения микроциркуляции, травмы и воспалительные повреждения фронтальных долей коры головного мозга.
Рефлекторный спинальный мочевой пузырь – возникает у больных с повреждением спинного мозга выше пояснично-крестцовых центров. При отсутствии тормозящего влияния головного мозга мочеиспускание происходит при малом объеме наполнения мочевого пузыря непроизвольно, по типу спинального рефлекса.
Ряд таких больных осуществляют мочеиспускание при появлении ощущения тяжести внизу живота путем произвольного раздражения кожи бедер или стимулируя рефлекторное сокращение детрузора, путем давления на область мочевого пузыря (приемы Креда, Вальсальвы). У части больных супрасакральная денервация может сопровождаться стойким спазмом наружного сфинктера уретры или появлением его рефлекторных сокращений одновременно с сокращением детрузора (сфинктерно-детрузорная диссинергия). В этих случаях у больных развивается хроническая задержка мочеиспускания.
Неадаптированный мочевой пузырь – характеризуется снижением адаптивной (накопительной) функции мочевого пузыря вследствие повреждения симпатических центров спинного мозга или внеспинальных симпатических ганглиев. У больных с неадаптированным мочевым пузырем позывы обычно отсутствуют или резко ослаблены, что связано с невозможностью заполнения мочевого пузыря до порогового уровня.
При ганглионарном поражении недержание у больных может сочетаться с незначительным количеством остаточной мочи, что обусловлено частичным сохранением функции сфинктера, поскольку полное разрушение всех ганглиев, как правило, не встречается.
Арефлекторный мочевой пузырь – характеризуется отсутствием или значительным ослаблением позыва к мочеиспусканию вследствие потери чувствительности при повреждении спинальных или ганглионарных парасимпатических центров, а так же недоразвитии или гибели периферических нервных окончаний мочевого пузыря (интрамуральные формы).
У таких больных эквивалент позыва может быть достигнут только при максимальном наполнении мочевого пузыря.
Смешанный мочевой пузырь проявляется хронической задержкой мочеиспускания с последующей дилатацией верхних мочевых путей и нарастающей почечной недостаточностью.
Обычными симптомами у больных является развитие недержания мочи при переполнении (ischuria paradoxa) и обстипация. Больные с арефлекторным мочевым пузырем нуждаются в постоянном отведении мочи или интермиттирующей катетеризации.
Сморщенный мочевой пузырь – развивается вследствие прогрессирования дегенеративно-склеротических изменений детрузора в условиях его денервации, присоединения инфекции и/или длительного дренирования мочевого пузыря.
Вовлечение в процесс зоны треугольника Льето может приводить к нарушению оттока мочи из верхних мочевых путей, что требует хирургических мероприятий.
Согласно вышеизложенным этиопатогенетическим аспектам, по термином нейрогенный мочевой пузырь следует понимать нарушения функции мочевого пузыря и его сфинктеров, которые развиваются вследствие неврологических заболеваний и повреждений центральной и периферической нервной системы. Сложность, наличие дополнительных нервных путей, доминирующие позиции вегетативной системы и большое число контролирующих центров на разных уровнях обусловливают множественность вариантов и парадоксальность проявлений нейрогенной дисфункции мочевого пузыря. Клиницистам хорошо известны ситуации, которые противоречат или не укладываются в представленную выше патогенетическую классификацию.
Клинико-уродинамическая классификация нейрогенной дисфункции мочевых путей
В 1992 году Вейн предложил упрощенную классификацию нейрогенных дисфункций мочевого пузыря с точки зрения уродинамических нарушений:
- Гиперактивный мочевой пузырь.
- Сфинктерно-детрузорная диссинергия.
- Детрузорная арефлексия.
Гиперактивный мочевой пузырь – это хроническое состояние, характеризующееся симптомами учащенного, ургентного мочеиспускания и ноктурии в сочетании с ургентным недержанием мочи или без него.
При этом следует понимать, что диагноз гиперактивный мочевой пузырь может быть поставлен если указанные симптомы не вызваны заболеваниями мочевого пузыря или метаболическими расстройствами. Поэтому, диагноз любой формы нейрогенной дисфункции может быть верифицирован только на основании комплексного нейроурологического обследования, включающего обязательное исследование уродинамики (урофлоуметрия, цистометрия, профилометрия, исследование «давление-поток» и др.). Важнейшим уродинамическим критерием диагностики гиперактивности является появление непроизвольных сокращений детрузора с амплитудой давления более 5 см вод. ст. в ходе цистометрии. Таким образом, термин «гиперактивный мочевой пузырь» следует рассматривать как диагноз, а гиперактивный детрузор, как его главное уродинамическое проявление.
У больных с повреждением спинного мозга (рефлекторный спинальный мочевой пузырь) при проведении цистометрии, часто встречается так называемая – терминальная детрузорная гиперактивность, которая характеризуется сокращением детрузора и возникновением мочеиспускания при полном отсутствии позыва.
Детрузорная гиперактивность встречается у 77% больных с нейрогенной дисфункцией мочевого пузыря. Это связывают с тем обстоятельством, что при большинстве неврологических заболеваний спинальное звено микционного рефлекса – его пояснично-крестцовые центры обычно не разрушаются полностью. Экспериментальные исследования показали, что в условиях «обезглавленного» рефлекса в мочевом пузыре происходит активация немиелинизированных С-волокон и увеличение содержания в детрузоре нервного фактора роста. Единство гистохимических изменений стенки мочевого пузыря у больных с нейрогенной и идиопатической детрузорной гиперактивностью позволяют предположить, что формирование синдрома гиперактивного мочевого пузыря всегда является следствием его полной или частичной денервации, развившейся по установленной или не установленной причине.
Сфинктерно-детрузорная диссинергия характеризуется непроизвольными сокращениями наружного сфинктера уретры и/или парауретральных мышц во время сокращения детрузора.
Нарушение содружественного расслабления сфинктера и сокращения детрузора приводит к возникновению у больных функциональной инфравезикальной обструкции и появлению остаточной мочи. Сфинктерно-детрузорная диссинергия обычно возникает у больных с супрасакральными повреждениями спинного мозга. Больные с сфинктерно-детрузорной диссинергией составляют 33-55% среди всех пациентов с нейрогенными дисфункциями мочевого пузыря. Для определения прерывистого мочеиспускания вследствие непроизвольного сокращения сфинктера и периуретральных мышц у пациентов без неврологических заболеваний предложен термин – дисфункциональное мочеиспусканиие.
Детрузорная арефлексия характеризуется снижением или полным отсутствием способности детрузора к сокращению.
Основным проявлением арефлексии является полное отсутствие у больных позывов к мочеиспусканию. Наиболее часто детрузорная арефлексия встречается у больных с поражением сакральных и инфрасакральных центров (менингомиелоцеле, радикальные операции и травмы с повреждением органов таза). При этом у 50% больных имеет место спастическое состояние сфинктера уретры. Больные с детрузорной арефлексией нуждаются в постоянной урологической курации в связи с высоким риском мочевой инфекции и частым возникновением осложнений со стороны верхних мочевых путей. У ряда больных с повреждением сакральных центров развивается обструкция из-за спазма сфинктера, которая характеризуется стойким сокращением сфинктеров уретры. У ряда таких пациентов имеет место уродинамическое стрессовое недержание при наполнении мочевого пузыря.
В современной клинической практике термин стрессовое недержание используют для определения недержания мочи при напряжении (от англ. stress- напряжение) например кашле, смехе, чихании.
Непроизвольная утечка мочи при стрессовом недержании, как правило, не связана с неврологическими нарушениями. Основная роль в развитии стрессовой инконтиненции принадлежит нарушению анатомии связочного аппарата и функции мышц тазового дна и повреждениям сфинктеров уретры.
Заключение
Сегодня, нейрогенная дисфункция мочевого пузыря остается одним из наименее изученных заболеваний. Во многом это связано с тем обстоятельством, что с позиций современной неврологии нейрогенные дисфункции нижних мочевых путей при тяжелых травмах, хронических поражениях центральной и периферической нервной системы справедливо считаются необратимыми. Во всем мире хроническая почечная недостаточность и инфекционные осложнения, обусловленные нарушением функции нижних мочевых путей, являются основной причиной смерти у больных с повреждением спинного мозга. В связи с этим, сегодня не вызывает сомнений целесообразность проведения комплексного урологического и уродинамического обследования у таких больных для верификации диагноза и определения рациональной тактики ведения. Дальнейшее изучение патофизиологии нарушений мочеиспускания является важной междисциплинарной проблемой неврологии, урологии и фундаментальной медицины. Актуальной задачей урологии является разработка методов обеспечивающих поддержание приемлемого качества жизни больных с нейрогенной дисфункцией мочевого пузыря.
Источник
