Как удалить стенд из мочевого пузыря
Установка стента, который принудительно расширяет мочевой канал, предотвращает развитие осложнений и нормализует отток мочи из почек. Врачи медицинского центра “КДС Клиник” проводят установку и удаление стента из мочеточника у мужчин и женщин под местной анестезией. Стентирование мочеточника позволит нормализовать отток жидкостей и вернуться к нормальному образу жизни. Мы проводим обезболивание, что позволит вам пройти процедуру с комфортом без болевых и неприятных ощущений.
Цены на установку и удаление стента
| Процедуры и манипуляции | Цена, руб. |
| Установка стента (без стоимости стента) + цистоскопия | 8800 |
| Удаление стента + цистоскопия | 9900 |
Стент в мочеточнике: что это такое?
 Болезни мочевыделительной системы могут стать причиной развития патологий, которые препятствуют нормальному выделению мочи из системы организма. Врожденные аномалии развития и приобретенные патологии часто приводят к сужению просвета в мочеточнике, иногда до полного его закрытия. Жидкость, которую вырабатывают почки, отходит по мочеточникам в мочевой пузырь и выводится через мочеиспускательный канал. Мочеточники эластичны и могут расширяться в диаметре от 0,3 до 1,0 см. Ряд негативных факторов могут нарушить работу мочеточников сужая просвет или приводя к его закупориванию и нарушению проходимости жидкости по каналам. В результате моча в почках задерживается и возникает состояние, опасное для жизни и здоровья человека. В качестве лечения врачи используют процедуру введения стенда в мочевой канал для улучшения оттока жидкости.
Болезни мочевыделительной системы могут стать причиной развития патологий, которые препятствуют нормальному выделению мочи из системы организма. Врожденные аномалии развития и приобретенные патологии часто приводят к сужению просвета в мочеточнике, иногда до полного его закрытия. Жидкость, которую вырабатывают почки, отходит по мочеточникам в мочевой пузырь и выводится через мочеиспускательный канал. Мочеточники эластичны и могут расширяться в диаметре от 0,3 до 1,0 см. Ряд негативных факторов могут нарушить работу мочеточников сужая просвет или приводя к его закупориванию и нарушению проходимости жидкости по каналам. В результате моча в почках задерживается и возникает состояние, опасное для жизни и здоровья человека. В качестве лечения врачи используют процедуру введения стенда в мочевой канал для улучшения оттока жидкости.
Стент (англ. stent) – это узкая трубка, выполненная из силикона, специального медицинского металла или полимера, которая помещается в просвет полых органов и обеспечивает расширение участка, суженного патологическим процессом. Стент обеспечивает проходимость физиологических жидкостей, расширяя просвет мочевого канала.
Причины нарушения оттока мочи
Нарушение отхождения мочи может случиться по разным причинам. Вот основные причины развития патологии, которые условно разбиваются на группы по механизму образования:
- Обструктивное нарушение в работе мочевыводящих каналов.
- Рестрикция тканей в путях отхождения жидкости.
- Механические или оперативные нарушения целостности тканей органа.
Обструктивная патология мочевыводящих путей является самой частой причиной установки дренажа. При таком диагнозе нарушение просвета могут вызвать следующие причины:
- Мочекаменная болезнь.
- Опухолевые процессы, развитие новообразований мочевыводящих путей или близлежащих к ним органов и тканей.
- Отечность, которая вызвана воспалительными заболеваниями.
- Гиперплазия простаты (аденома).
- Нарушение оттока вследствие закупоривания канала сгустками крови после хирургических вмешательств, удаления камней с помощью УВТ.
Стент также может быть установлен в том случае, если врач во время хирургического вмешательства предвидит риск закупоривания канала или нарушение его проходимости. Такая мера позволит избежать осложнений в послеоперационный период.
Подготовка к процедуре стентирования
- При наличии воспалительного процесса мочеполовой и мочевыделительной систем врач сначала снимает воспаление, а потом решает вопрос о хирургическом лечении.
- Больному показан обязательный осмотр у уролога всей половой сферы.
- При выявлении воспаления простаты, придатков яичка, семенных пузырьков, мочеиспускательного канала операцию необходимо отложить до полного выздоровления.
Установка дренажа
 Зачастую применяется ретроградный способ установки дренажа через устья каналов мочевого пузыря с использованием анестезии местного действия. Детям и пожилым мужчинам стент устанавливается под общим наркозом. Если нет возможности установить стент неинвазивно, применяется антеградный способ и формируется нефростома, через которую дренаж расширяет каналы мочеточников.
Зачастую применяется ретроградный способ установки дренажа через устья каналов мочевого пузыря с использованием анестезии местного действия. Детям и пожилым мужчинам стент устанавливается под общим наркозом. Если нет возможности установить стент неинвазивно, применяется антеградный способ и формируется нефростома, через которую дренаж расширяет каналы мочеточников.
С помощью цистоскопа, который вводится через уретральный канал в мочевой пузырь, изучается состояние слизистой, размещение устьев мочеточников. После чего в полость канала вводится стент, фиксируется, цистоскоп вынимается.
Стент в мочеточнике может находиться от 3 до 12 месяцев, однако наиболее безопасно оставлять еще в канале не более, чем на 3 месяца, а при необходимости дальнейшего использования его заменяют на новую систему.
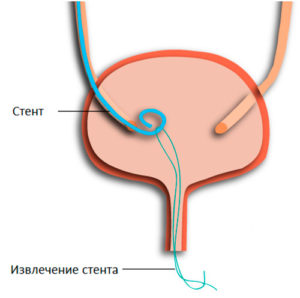
Как происходит удаление стента из мочеточника?
Удаление стента из мочеточника и у мужчин, и у мальчиков подросткового возраста происходит под местной анестезией. Для этой цели используется специальный гель, который одновременно улучшает скольжение системы во время извлечения. Удаление мочеточникового стента выполняется после нормализации функций мочеточника.
Удаление происходит при помощи цистоскопа, который врач вставляет в мочеиспускательный канал. Далее осуществляется захват свободного конца системы и вытаскивание его наружу. После удаления стента больной ощущает дискомфорт, как и при его установке. Обычно через 2-3 дня неприятные ощущения проходят сами по себе.
Процесс извлечения стента из мочеточника проще, чем его установка, однако не исключает применения диагностики, во время которой происходит оценка его положения в канале мочеточника. В процессе удаления стента из мочеточника и после процедуры показан обязательный прием антибиотиков, чтобы не допустить развитие инфекционного процесса.
Преимущества процедуры
Главное преимущество такого хирургического лечения проблемы недостаточного оттока мочи – это минимальная инвазивность. Установить стент возможно без хирургического вмешательства как такового, несмотря на то, что процедура относится к хирургической.
После установки стенка в мочеточник больному нужно регулярно проходить осмотр у уролога, наблюдать за состоянием системы, поскольку с течением времени она может накапливать соли. Наблюдение предполагает проведение УЗИ и урографии.
Противопоказания для установки стента
Установка стенка в мочеточник – это хирургическая процедура, которая, как и другие операции, имеет ряд противопоказаний:
- Нельзя проводить манипуляцию при травме почки, повреждении почечной артерии.
- Почечной недостаточности.
- Анурии.
- При нарушении показателей свертываемости крови.
- Сердечно-легочных патологиях.
- Аллергии на некоторые мед.препараты.
- Острых инфекциях мочеполовой системы.
Рекомендации врача
После установки стента врач рекомендует пациенту обильное питье на протяжении всего периода нахождения системы в организме.
Исключить тяжелые физические нагрузки, умерить физическую активность в целях предупреждения смещения конструкции и нарушения ее нормального функционирования.
При соблюдении рекомендации врача больному удастся успешно справиться с проблемой и вернуться к полноценной жизни.
Источник
Стентирование – процедура, которая помогает восстановить отток мочи при различных патологических процессах, приводящих к сужению мочеточников, при помощи длинной и тонкой гибкой трубки – стента.
Стент в мочеточнике – это специальная трубка, которая позволяет обеспечить нормальный отток мочи из почек. Стентирование мочеточника – это процедура по установке стента. Нарушение оттока мочи при онкологических заболеваниях часто является результатом сдавления опухлою мочеточника. В результате моча из почки не может попасть в мочевой пузырь. Стент мочеточника выполняет роль каркаса и сохраняет достаточную проходимость.

Правый и левый мочеточники начинаются от почечных лоханок, спускаются вниз и впадают в мочевой пузырь. Длина мочеточника составляет в среднем 30 см (у женщин обычно на 2-3 короче, чем у мужчин), диаметр – 4-7 мм. Его стенка состоит из трех слоев: внутренний представлен слизистой оболочкой, средний – мышечной тканью, наружный – соединительной тканью.
В некоторых местах в мочеточнике имеются сужения:
- в месте выхода из лоханки;
- на границе между животом и тазом;
- в полости таза;
- в месте перехода в мочевой пузырь.
В каких случаях необходимо стентирование мочеточника?
Основные показания к проведению процедуры:
- Обструкция (нарушение проходимости) мочеточника при мочекаменной болезни;
- Злокачественные опухоли органов таза, при которых нарушается отток мочи;
- Стриктуры (сужения) мочеточника, вызванные некоторыми инфекциями, периуретритом (воспалением в окружающих тканях), лучевой терапией, спаечным процессом или рубцами после операций;
- Ретроперитонеальный фиброз (болезнь Ормонда) – воспалительный процесс в жировой клетчатке забрюшинного пространства, который со временем приводит к сдавлению мочеточников.
Стентирование мочеточников в онкологии
Нарушение проходимости мочеточников при онкологических заболеваниях может быть вызвано разными причинами:
- Прорастание в мочеточник злокачественной опухоли из соседних органов: при раке шейки матки, предстательной железы, мочевого пузыря, колоректальном раке;
- Сдавление извне опухолями, расположенными в полости таза или забрюшинном пространстве;
- Сдавление пораженными лимфатическими узлами при лимфоме, раке яичка, яичника;
- Осложнения хирургических вмешательств, лучевой терапии, химиотерапии: ретроперитонеальный фиброз, рубцы, спайки.
В одних случаях опухоль прорастает в мочеточник и перекрывает его просвет, в других – сдавливает его извне. И те, и другие состояния приводят к тяжелым осложнениям. Развивается почечная недостаточность, нарушаются водный, азотистый, электролитный и другие виды обмена.
На фоне застоя мочи в почки проникает инфекция, которая может вызвать уросепсис. Состояние пациента сильно ухудшается, возникают ограничения, которые мешают лечению онкологического заболевания. Стентирование помогает восстановить функцию почек, улучшить прогноз в отношении выживаемости.

Злокачественная обструкция мочеточника – зачастую коварное состояние, в течение некоторого времени оно может протекать без симптомов. Своевременно его обнаружить помогают такие методы диагностики, как: Анализ крови на электролиты, сывороточный креатинин, азот мочевины. Ультразвуковое исследование. Внутривенная пиелография – исследование, во время которого внутривенно вводят раствор рентгеноконтрастного вещества, он накапливается в почках и делает их видимыми на рентгеновских снимках. Компьютерная томография, МРТ.
Что такое стент?
Мочеточниковый стент чаще всего представляет собой тонкую трубку из полимерного материала (силикона). Применяют двойные J-стенты (их оба конца загнуты в виде буквы J, чтобы предотвратить смещение), стенты с концами, загнутыми в виде «свиного хвостика». Существуют также металлические, полиуретановые, армированные никелем и титаном стенты.
Как проводят стентирование мочеточника?
Процедура проводится в состоянии «медикаментозного сна» или под общим наркозом в отделении интервенционной хирургии. Стентирование мочеточника почки можно выполнить в амбулаторных условиях, но в ряде случаев необходима госпитализация в стационар.
Перед вмешательством проводят обследование, которое может включать ультразвуковое исследование, КТ, МРТ. Если вы принимаете какие-либо лекарства, нужно рассказать об этом врачу. Прием аспирина и других НПВС (нестероидных противовоспалительных средств), препаратов, снижающих свертываемость крови, за несколько дней придется прекратить. Расскажите доктору, если у вас есть аллергия на какие-либо лекарства. Если у пациента диагностирована инфекция мочевой системы, ее нужно вылечить до проведения стентирования, для этого назначают антибиотики.
Чаще всего стентирование мочеточника проводят ретроградно, через мочевой пузырь. Врач вводит в мочевой пузырь через мочеиспускательный канал специальный эндоскопический инструмент с видеокамерой и источником света – цистоуретроскоп, находит отверстие мочеточника и вводит в него стент. Для обеспечения оттока мочи очень важно довести второй конец стента до почечной лоханки, поэтому процедуру выполняют под контролем рентгена.
Если установить стент ретроградно не получается, проводят нефростомию – пункцию почки через кожу в области поясницы. В большинстве случаев стент устанавливают на срок до 3-6 месяцев. Если он находится в мочеточнике очень долго, то «обрастает» камнями, и удалить его впоследствии очень сложно.
Как удаляют стент?
Чаще всего стент из мочеточника удаляют так же, как и устанавливают – цистоскопически. Процедура осуществляется достаточно быстро, как правило, в амбулаторных условиях. Реже применяются другие способы:
- При помощи нити, которая фиксирована к нижнему концу стента и выходит наружу через мочеиспускательный канал;
- При помощи специальной стерильной петли под контролем рентгена или УЗИ (применяется только у женщин);
- При помощи магнита – для этого нужны специальные стенты, которые имеют высокую стоимость и применяются очень редко.

Возможны ли осложнения?
Некоторые последствия стентирования мочеточника могут быть настолько серьезными, что требуют удаления стента. Возможны следующие осложнения:
- Так как стентирование – инвазивная процедура, существует риск инфицирования. Однако, он невысок. Мочевая инфекция, требующая лечения антибиотиками, развивается лишь у одного из тысячи пациентов;
- Почка – орган, который имеет хорошее кровоснабжение, поэтому неаккуратные действия врача могут вызвать кровотечение. Риск помогают снизить методы визуализации (рентген), под контролем которых устанавливают стент;
- Некоторых пациентов беспокоят частые мочеиспускания и спазмы мочевого пузыря, которые приводят к острым болям. Иногда стент застревает, мигрирует (поднимается в почечную лоханку или спускается в мочевой пузырь), «обрастает» камнями, разрывается, скручивается в узлы. В таких случаях может потребоваться хирургическое вмешательство;
- Большинство пациентов не ощущают стент, но иногда он вызывает дискомфорт и боли в пояснице, в низу живота. В некоторых случаях они настолько сильные, что стент приходится удалять. Бывает, что в силу тех или иных причин стент не выполняет свои функции, и нарушение оттока мочи сохраняется;
- В редких случаях у пациентов возникают аллергические реакции на лекарства, которые применяются для обезболивания, рентгеноконтрастный раствор. Нужно обратиться к врачу, если после процедуры возникли такие симптомы, как боли в низу живота, жжение и боль во время мочеиспускания, примеси крови в моче, повышение температуры тела.
Какова стоимость стентирования мочеточника в Москве?
Цена на стентирование мочеточника в «Евроонко» – от 63000 руб.
Источник
18.09.13

МЕТОДИКА ИНТРАОПЕРАЦИОННОЙ УСТАНОВКИ СТЕНТА
Стент с закрученными концами (double pigtail stent)
Длину стента определяют с помощью градуированного мочеточникового катетера, который сначала проводят в почечную лоханку, а затем – в мочевой пузырь; к полученной длине добавляют длину закрученных концов. Большинство J-образных мочеточниковых стентов имеет длину 26-28 см. Больным небольшого роста может потребоваться стент длиной 22-24 см, рослым больным – длиной 30 см. Калибр стента должен быть таким, чтобы он мог легко проходить в мочеточник, не растягивая его; обычно это стенты 7-8F. Стент, снабженный 4-сантиметровой нитью-держалкой, легче удалять цистоскопически, когда он не выдается в мочевой пузырь или когда мигрировал в проксимальном направлении. В качестве альтернативы можно надеть петлю из нейлоновой нити на J-образный стент, имеющий один закрученный конец, и закрепить ее 3-сантиметровой полиэтиленовой трубкой в качестве якоря для предотвращения смещения и для простоты удаления стента (Dauleh et al., 1995). Магнитные устройства для удаления стентов не нашли практического применения
Рис.1. Длину стента определяют с помощью градуированного мочеточникового катетера
Необходимо “прикрытие” небольшими дозами антибиотиков. Убедиться в том, что конец катетера находится в почечной лоханке и в мочевом пузыре, можно с помощью аспирации и пробного введения физиологического раствора. Внутривенное введение индигокармина помогает определить, находится ли дистальный конец стента в мочевом пузыре.
Для установки стента вырезают дополнительное отверстие на уровне середины или осторожно расширяют дренажное отверстие зажимом “москит”.
Вырезаемое отверстие не должно быть слишком большим, так как это может привести к перегибанию или перелому стента. В стент вставляют проволочный проводник диаметром 0,9 мм, достаточно жесткий, чтобы выпрямить закрученный конец. Стент продвигают в почечную лоханку и извлекают проводник. Аналогичным образом проводят стент в мочевой пузырь. При другом способе можно использовать 2 проволочных проводника: один проводят в мочевой пузырь и по нему вводят стент, после чего аналогичным образом с помощью другого проводника проводят почечный конец. Чтобы облегчить раннее удаление стента у мальчиков, в мочевом пузыре делают небольшое отверстие, захватывают конец баллонного катетера и привязывают к нему стент. Рану в стенке мочевого пузыря ушивают двухрядным швом. У девочек используют стент с нитью-держалкой или привязывают длинную нить к катетеру, выводят ее через уретру и прикрепляют к половой губе. Ушивают уретеротомическое отверстие и подводят к нему дренажную трубку или, если мочеточник был пересечен, накладывают мочеточниковый анастомоз.
Если стент оставляют на длительное время, периодически проверяют его положение и проходимость с помощью рентгенографии и УЗИ (стент имеет характерный вид железнодорожного полотна) для исключения обструкции, а также проводят посев мочи. У больных с повышенным риском образования камней стенты меняют каждые 2-3 мес. При удалении стента не следует тянуть его острыми щипцами для биопсии – они могут его порвать. Необходимо использовать специальные щипцы для захвата.
Установка прямого стента
Рис.2. В качестве прямого стента используют чистые силиконовые трубки
В качестве прямого стента используют чистые силиконовые трубки (5-10F) или зонды для кормления грудных детей (5-8F). В стенке делают дополнительные отверстия, но не слишком большие, чтобы не сломать трубку. Силиконовые трубки более податливы, имеют более тонкие стенки, стоят дешевле, чем J-образные стенты; их использование особенно оправданно при тонком мочеточнике. Трубку вставляют через небольшое уретеротомическое отверстие. Один ее конец проводят в почечную лоханку на отмеренное расстояние, другой – в мочевой пузырь. Контролируют продвижение трубки с помощью зажима, которым легко захватывают ее у места введения. Стент фиксируют к стенке мочеточника. А. Стент можно зафиксировать, прошив его вместе со стенкой мочеточника кетгутовой нитью 5-0 (если его оставляют на непродолжительное время) или (оставляя на более длительное время) синтетической рассасывающейся нитью 5-0, которую свободно завязывают над мочеточником. Б. По другому способу стенку мочеточника и находящегося в нем стента прошивают нерассасывающейся нитью 2-0, но концы нити выводят на кожу и завязывают на пуговице. Стент удаляют через мочевой пузырь вместе с нитью, которую срезают на уровне кожи.
Стенты для уретероуретеростомии
Рис.3. Стент устанавливают при небольшом диаметре и недостаточном кровоснабжении мочеточника
Стент устанавливают при небольшом диаметре и недостаточном кровоснабжении мочеточника. В области анастомоза не должно быть сужения и натяжения швов. Перед завершением анастомоза подбирают необходимой длины силиконовую трубку, зонд для кормления грудных детей, J-образный стент с закрученными концами или катетер со спирально закрученным концом, которые можно свободно ввести в мочеточник. Определяют расстояние от донорской лоханки до мочевого пузыря с помощью ангиографического катетера 5F или мочеточникового катетера. Если в качестве стента используют зонд для кормления или силиконовую трубку, в них вырезают отверстия с промежутками 1 см, и отверстие, достигающее уровня лоханки, маркируют с помощью съемной нити. Другой конец оставляют такой длины, чтобы стент достигал мочевого пузыря, и добавляют еще 3 см (чтобы его можно было удалить). Стент проводят в лоханку донорской почки и в мочевой пузырь. Фиксацию осуществляют, завязывая на одну петлю кетгутовую нить 5-0, которой прошивают край мочеточника и стенку стента. Завершают анастомоз. Если мочеточник реципиента расширен, проводят 2-й стент в почечную лоханку и в мочевой пузырь по методике, описанной ранее для установления прямого стента и стента с закрученными концами.
Альтернативная методика фиксации стента. тент с дополнительными отверстиями проводят до почечной лоханки через уретеротомическое отверстие, после чего фиксируют у отверстия рассасывающейся нитью 4-0, которой прошивают края раны мочеточника. Стент выводят наружу, проводя его ретроперитонеально. Если установку стента выполняют вместе с нефростомией, как это бывает при пластике лоханки у детей, тонкую силиконовую трубку проводят через силастиковый баллонный катетер 10F с отрезанным концом и укрепляют их вместе нерассасывающейся нитью.
Замена и удаление стента
Стенты необходимо менять каждые 3-4 мес. У людей, предрасположенных к образованию камней, их меняют значительно чаще – через каждые 6-8 нед. Суть процедуры заключается в проведении проволочного проводника по стенту для его выпрямления. У женщин стент подтягивают к наружному отверстию уретры, вводят проводник и под рентгеноскопическим контролем продвигают его дальше, добиваясь выпрямления стента. У мужчин подведение стента к наружному отверстию мочеиспускательного канала не нашло практического применения, так как при этом часто проксимальный отдел стента оказывается в мочевом пузыре. Кроме того, при частичной обструкции стента инкрустациями проводник может выйти через одно из боковых отверстий. Предпочтительнее провести проводник вдоль стента в почечную лоханку, удалить стент, захватив его щипцами, но так, чтобы не вытащить проводник, и затем по проводнику провести новый стент.
У взрослых стент удаляют под местной анестезией, введя щипцы для захвата через гибкий цистоскоп. Если стент имеет металлический конец, его можно удалить вслепую, особенно у женщин, – с помощью магнита на зонде (Mykulak et al., 1994).
ОСЛОЖНЕНИЯ ПОСЛЕ УСТАНОВКИ СТЕНТА
Дизурия, учащенное мочеиспускание, императивные позывы к мочеиспусканию, никтурия – частые жалобы, особенно в ранние сроки после установки стента. Эти симптомы могут быть столь выражены, что больной требует удаления стента. В таких случаях назначают спазмолитики и выжидают; интенсивность симптомов обычно уменьшается в течение нескольких дней. Больные часто жалуются также на боль в боку и животе. Причиной боли в боку иногда бывает рефлюкс мочи во время мочеиспускания. Но значительного повышения давления мочи в лоханке не происходит, так как она вытекает через боковые отверстия в стенте. Своевременное предупреждение больных об этих осложнениях снизит количество их обращений к вам. Прерывание мочеиспускания может уменьшить боль.
Установка стента может привести к возникновению инфекции мочевых путей. Это осложнение наблюдается реже, если профилактически назначить антибиотики, особенно у женщин; однако длительное их применение нежелательно, поскольку способствует появлению резистентных микроорганизмов. Если имеются клинические показания, каждые полмесяца производят посев мочи. При положительном результате исследования и отсутствии эффекта от антибактериальной терапии следует с помощью УЗИ исключить обструкцию стента. В случае обструкции стент заменяют и назначают антибиотики с учетом чувствительности к ним микрофлоры.
Тяжелые осложнения могут протекать без жалоб. Обструкция стента – частое и серьезное осложнение, которое обычно развивается на 2-м месяце после его установки. У больных, предрасположенных к образованию камней, особенно с единственной почкой, следует производить плановую замену стента. У остальных достаточно регулярного проведения УЗИ почек и определения уровня креатинина в сыворотке. Хотя замена стента каждые 8-12 нед, по-видимому, является оптимальной, эти сроки следует устанавливать с учетом особенностей больного. Дистальная миграция стента может произойти при его неправильной установке, резком переразгибании спины больным или неоптимальной закрученности проксимального конца J-образного стента (менее 90° или более 270°).
Проксимальная миграция стента -более серьезное осложнение, оно возникает при установке слишком короткого стента, неоптимальной закрученности его дистального конца или при попадании проксимального конца в верхнюю чашечку почки. Перелом стента возникает при его перегибе во время вытягивания или в результате прокусывания биопсийными щипцами. Стент также может сломаться, если он слишком долго оставался в мочеточнике, а также от воздействия яркого света или высокой температуры перед его употреблением. Если стент не удаляется без усилий, не следует продолжать тянуть его дальше. Лучше повторить попытку через 24 ч. Иногда подтягивание слабым резиновым тяжом позволяет медленно вытащить кальцинированный стент.
Фрагментация стента происходит, если его оставляют на несколько месяцев. Фрагментированный стент подлежит удалению путем цистоскопии, уретероскопии или чрескожно. При выраженной инкрустации стента для его удаления может потребоваться интра- или экстракорпоральная ударно-волновая литотрипсия. Встречается также синдром забытого стента, при котором больные обращаются за помощью лишь после возникновения осложнений. Время установки стента следует вносить в журнал или компьютер и ежемесячно просматривать данные.
Комментарий М. Столлера (M. Stoller)
При установке стента могут возникнуть трудности. Современные J-образные стенты с закрученными концами выпускаются с гидрофильным покрытием, соответствующими им по размерам и жесткости проводниками, толкателями и имеют срезанные концы. Они предназначены для эндоскопической установки. Если эндоскопически не удается установить стент, выполняют ретроградную пиелографию. Она позволяет выявить анатомические особенности мочеточника, в том числе J-образный изгиб дистального отдела, вызванный аденомой предстательной железы, или перегиб, при котором может потребоваться предварительное введение гидрофильного проводника с коленчато- изогнутым концом для преодоления препятствия. По проводнику проводят ангиографический катетер, после чего проводник заменяют на более жесткий, рабочий, для установки J-образного катетера с закрученными концами. В сложных случаях необходим рентгеноскопический контроль; однако при установке стента во время открытой операции он недоступен.
Если предполагается установить стент во время операции, целесообразно до нее получить изображение верхних мочевых путей с помощью визуализационных методов исследования. Недиагностированный камень дистального отдела мочеточника значительно усложняет интраоперационную установку стента и делает ее опасной. Измерение роста больного перед операцией и предварительное определение размеров J-образного стента с закрученными концами облегчают выбор стента оптимальной длины во время операции. При установке стента после уретеролитотомии или других операций, сопровождающихся длительным отеком или периуретеральным фиброзом, идентификация просвета мочеточника затруднена. Необходимо убедиться в том, что проводник или стент не проникли в подслизистый слой. Осторожное, нефорсированное введение стента позволяет избежать повреждений.
Гладко срезанный конец стента уменьшает трение. Пальпация почечной лоханки помогает удостовериться в правильном расположении проксимального конца, а с помощью внутривенного введения метиленового синего или индигокармина можно установить, находится ли дистальный конец в мочевом пузыре. Подталкивание почки в краниальном направлении часто приводит к устранению перегиба мочеточника. Если проксимальный конец стента не проник в лоханку, а дистальный – в мочевой пузырь, отток мочи может нарушиться, вплоть до обструкции мочеточника. Для подтверждения правильного расположения стента делают послеоперационный снимок, охватывающий почку, мочеточник и мочевой пузырь. Избежать синдрома забытого стента позволяет своевременное уведомление больного.
У большинства больных отмечаются симптомы, связанные с раздражением мочевых путей, и периодическая макрогематурия. Разъяснительные беседы с больными перед операцией помогают им перенести эти симптомы, они реже обращаются за помощью. Удаление стента с помощью гибкого эндоскопа уменьшает дискомфорт для больного. При сужениях мочеточника устанавливают жесткие J-образные стенты с закрученными концами; они обеспечивают адекватный дренаж и не сдавливаются. Большинство стентов вызывает пассивную дилатацию мочеточников, которая облегчает проведение в последующем ретроградных уретероскопических манипуляций. Эндоскопическое исследование сразу после удаления стента выявляет отек, который затрудняет идентификацию других патологических изменений мочеточника.
Правильно установленный J-образный стент с закрученными концами обеспечивает адекватный дренаж мочи и способствует успешному исходу операции. С другой стороны, неудачно установленный стент может вызвать осложнения и обусловить неудовлетворительный результат.
Источник
