Как делать электрофорез на мочевой пузырь
.jpg)
Физиотерапия при нейрогенном мочевом пузыре
Физические методы лечения нейрогенных дисфункций мочевого пузыря применяют в комплексной патогенетической терапии пациентов с нейрогенными дисфункциями мочевого пузыря и назначают с учетом характера нарушений.
При гиперактивности мочевого пузыря используют методы, обладающие спазмолитическим, симпатомиметическим, седативным эффектами, способствующими расслаблению детрузора и сокращению сфинктера.
В случае гипотонии применяют методы стимуляции детрузора, обладающие холиноподобным эффектом (миостимулирующие методы).
Спазмолитические методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Электрофорез холинолитиков. Применяют атропин (0,1% раствор), платифиллин (0,03% раствор), 0,2% раствор эуфиллина на область мочевого пузыря, ежедневно, плотность тока 0,03-0,05 мА/см2, по 10-15 мин; курс 10-12 процедур;
Парафиновые аппликации дают спазмолитический эффект за счёт теплового действия, в результате чего достигается расслабление гладкой мускулатуры мочевого пузыря. Применяют на зону мочевого пузыря или по трусиковой методике. Температура парафина 40-45°С, время воздействия 30-45 мин, ежедневно; курс 10-15 процедур;
Ультразвуковая терапия способствует улучшению кровоснабжения зон иннервации сфинктера и детрузора. Проводится на паравертебральные области (LI-LIII) и область мочевого пузыря. Интенсивность воздействия 0,1-0,4 Вт/см2, лабильно, по 3-5 мин на зону, ежедневно; курс 10-12 процедур.
Седативные методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Электросонтерапия способствует накоплению серотонина в подкорковых структурах за счет активации токами проводимости серотонинергических нейронов дорсального ядра шва. Процедуры проводят при частоте импульсов 10-20 Гц, продолжительность процедуры 20-30 мин, через день или 2 дня подряд с перерывом на третий; курс 10-12 процедур;
Гальванический воротник по Щербаку. При применении этого метода снижается афферентная импульсация в ствол головного мозга вследствие активации потенциалзависимых калиевых ионных каналов и гиперполяризации возбудимых мембран периферических нервных волокон воротниковой области, достигается нормализация тормозновозбудительных процессов в коре головного мозга. Сила тока 6-16 мА, продолжительность процедуры 6-16 мин, ежедневно; курс 10 процедур.
Миостимулирующие методы физиотерапевтического лечения нейрогенной дисфункции мочевого пузыря:
Диадинамотерапия области мочевого пузыря током ОР приводит к ритмическому сокращению большого числа миофибрилл мышц сфинктера, что применяют при гиперрефлекторном мочевом пузыре, в течение 5-7 мин, ежедневно; курс 10 процедур;
СМТ-терапия области мочевого пузыря активирует сокращение сфинктера. Используют II РР, частота модуляций 30 Гц, глубина модуляций 75-100%, ежедневно; курс 10 процедур;
Электрофорез прозерина (0,1% раствор), галантамина (0,25% раствор) на область мочевого пузыря, плотность тока 0,03-0,05 мА/см2, ежедневно; курс 10 процедур.
Наибольшее распространение получили методы электростимуляции.
Электростимуляция, применяющеяся для коррекции нейрогенной дисфункции мочеиспускания, может быть: поверхностной (кожной), внутриполостной (внутрипузырной, анальной или вагинальной) и инвазивной (сакральная нейромодуляция).
В последнее время широкое распространение получило сочетание электростимуляции с терапией по принципу биологической обратной связи (БОС-терапия). В этом случае пациент, подключенный к аппарату, выполняет упражнения, результат которых можно увидеть на экране монитора в виде анимированного графика. Это позволяет значительно повысить эффективность физических упражнений, направленных на укрепление мышц тазового дна.
Тибиальная нейромодуляция – раздражение тибиального (большеберцового) нерва слабым электрическим током с целью лечения гиперактивного мочевого пузыря. Для этого используют игольчатый или накожный электрод, который устанавливают в точку, находящуюся на 5 см. выше медиальной лодыжки. Пассивный электрод размещают в области голеностопного сустава. Методика не имеет побочных действий, для достижения стабильного эффекта требует регулярного применения.
Источник
Лечение нейрогенного мочевого пузыря представляет собой сложную задачу, которая требует совместных усилий врачей-нефрологов, урологов и невропатологов с проведением комплекса дифференцированных корригирующих мероприятий. Для больных с нейрогенным мочевым пузырем рекомендуется охранительный режим с устранением психотравмирующих ситуаций, с полноценным сном, отказом от эмоциональных игр перед ночным сном, проведение прогулок на свежем воздухе.
Назначение лекарственных средств предусматривает оказание определенного влияния на патогенез нейрогенного мочевого пузыря, его отдельные звенья с получением в определенном проценте случаев положительного клинического эффекта. Это касается восстановления детрузорно-сфинктерных отношений, резервуарной функции мочевого пузыря и управляемого мочеиспускания. Таким образом, в основе лекарственной коррекции нейрогенного мочевого пузыря лежат эффекты влияния различных групп фармпрепаратов: во-первых, на функцию мочевого пузыря (внутрипузырная гипертензия в фазу накопления), т.е. на дезадаптацию детрузора; во-вторых, на форму нейрогенного мочевого пузыря (гиперрефлекторная или гипорефлекторная). Наряду с лечением, непосредственно направленным на улучшение функционального состояния мочевого пузыря, осуществляются мероприятия, нормализующие ЦНС. При явлениях вегетативной дистонии – лекарственные средства симпатотропного или парасимпатотропного действия в зависимости от характера дисфункции. Использование одной фармакотерапии, как правило недостаточно. При нейрогенном мочевом пузыре широко используется физиотерапевтическое лечение (электростимуляция, ультразвуковое воздействие, электросон, регионарная гипертермия мочевого пузыря, электрофорез лекарственных средств).
Рекомендуемый лечебный комплекс
Нейрогенная дисфункция мочевого пузыря по гипорефлекторному типу:
- Режим принудительных мочеиспусканий (через 2-3 часа).
- Ванны с морской солью.
- Курс адаптогенов (жень-шень, элеутерококк, лимонник, заманиха, родио-ла розовая, золотой корень по 2 капли настойки на год жизни в первой половине дня).
- Глицин перорально 10мг/ кг в сут. в течение мес.
- .Физиотерапия:
- электрофорез с прозерином, хлористым кальцием;
- ультразвук на область мочевого пузыря;
- стимуляция мочевого пузыря (СМТ). При дальнейшем лечении используются антихолинэстеразные средства: убретид (дистигмин бромид) ингибирующий ацетилхолинэстеразу (назначается по 1/2 таб. (0,25 мг) 1 раз в 2-3 дня натощак); ацеклидин (холиномиметик) (вводится по 0,4-1,0 мл 0,2%-ного раствора подкожно 2 раза в сут. через 12 ч одновременно с цитохромом С и рибофлавином в течение 12-14 дней). Повторный курс лечения проводится через 1,5 мес. Прозерин (электрофорез или перорально) в дозе 1 мг/год жизни. Галантамин 1%-ный раствор в дозе не более 10 мг/кг в сут.
Нейрогвнная дисфункция мочевого пузыря по гиперрефлекторному типу.
- Препараты валерианы, корня пиона, пустырника.
- Препараты красавки (беллоид, беллатаминал).
- Пантогам перорально по 0,025 мг 4 раза в день на 2-3 мес.
- Пикамилон 5 мг/кг в сутки на 1 мес.
- Физиотерапия:
- электрофорез атропина, папаверина на область мочевого пузыря;
- магнитотерапия;
- ультразвук на область мочевого пузыря;
- электростимуляция мочевого пузыря по расслабляющей методике;
При неэффективности лечебных мероприятий применяются антихолинэргетики (назначается один из препаратов). Для прогностической оценки эффективности средств этой группы используют атропиновую пробу, положительные результаты которой (улучшение показателей уродинамики через 30-40 мин. после подкожного введения атропина) являются показаниями к назначению антихолинергетиков. Атропин – по 0,05-0,5 мг 1 или 2 раза в день. Дриптан (оксибутинин) у детей старше 5 лет по 1 таб. (5 мг) 2 раза в день (3 раза с последней дозой перед сном при ночном энурезе). Мелипрамин – по 0,02-0,03г 1 раз на ночь или по 0,01-0,025 г в 16 и 20 ч. Лечебной дозы достигают постепенно, начиная с 0,01 г. Помимо антихолинергического действия обладает миотропной спазмолитической и антидепрессантной активностью.
В последние годы для лечения нейрогенного мочевого пузыря, сопровождающейся ночным энурезом, применяют десмопрессин – синтетический аналог вазопрессина, природного антидиуретического гормона нейрогипофиза. Его применение возможно только у детей, достигших 5-летнего возраста. Начальная доза – 0,1 мг однократно (на ночь) с последующим постепенным увеличением до 0,4 мг. Курс лечения составляет от 6 недель до 3 мес.
При развитии инфекционно-воспалительных заболеваний органов мочевой системы на фоне данного состояния помимо основного курса антибиотиков и уросептиков необходим дополнительный прием уросептиков в 1/3 суточной дозы однократно на ночь в течение 2-х мес.
При наличии нейрогенной дисфункции мочевого пузыря необходим ежеквартальный контроль анализов мочи и на фоне интеркуррентных заболеваний, контроль ритма мочеиспусканий, ультразвуковое исследование почек и мочевого пузыря 1 раз в 9-12 мес.
[1], [2], [3], [4], [5], [6], [7]
Источник
.jpg) Ôèçèîòåðàïèÿ ïðè öèñòèòå ïîçâîëÿåò ñíÿòü âîñïàëåíèå, óñòðàíèòü áîëü è äðóãèå íåïðèÿòíûå ñèìïòîìû çàáîëåâàíèÿ. Âñå ïðîöåäóðû äîëæåí íàçíà÷àòü ëå÷àùèé âðà÷. Ïðîãðåâàíèå â äîìàøíèõ óñëîâèÿõ áåç ðåêîìåíäàöèé ñïåöèàëèñòà ìîæåò ñîçäàòü áëàãîïðèÿòíûå óñëîâèÿ äëÿ àêòèâíîãî ðàçìíîæåíèÿ âîçáóäèòåëåé è âûçâàòü îñëîæíåíèÿ.
Ôèçèîòåðàïèÿ ïðè öèñòèòå ïîçâîëÿåò ñíÿòü âîñïàëåíèå, óñòðàíèòü áîëü è äðóãèå íåïðèÿòíûå ñèìïòîìû çàáîëåâàíèÿ. Âñå ïðîöåäóðû äîëæåí íàçíà÷àòü ëå÷àùèé âðà÷. Ïðîãðåâàíèå â äîìàøíèõ óñëîâèÿõ áåç ðåêîìåíäàöèé ñïåöèàëèñòà ìîæåò ñîçäàòü áëàãîïðèÿòíûå óñëîâèÿ äëÿ àêòèâíîãî ðàçìíîæåíèÿ âîçáóäèòåëåé è âûçâàòü îñëîæíåíèÿ.
Öèñòèò – ýòî âîñïàëåíèå ñëèçèñòîé îáîëî÷êè ìî÷åâîãî ïóçûðÿ. Ê îñíîâíûì ñèìïòîìàì áîëåçíè îòíîñÿò:
- ïîñòîÿííûå, íåîæèäàííûå ïîçûâû ê ìî÷åèñïóñêàíèþ, ñîïðîâîæäàþùèåñÿ ìàëûì êîëè÷åñòâîì ìî÷è;
- ìî÷à ìóòíàÿ, òåìíîãî îòòåíêà ñ ñèëüíûì çàïàõîì;
- áîëü, ïîêàëûâàíèå èëè ææåíèå ïðè ìî÷åèñïóñêàíèè;
- ñëåäû êðîâè â ìî÷å;
- áîëü íàä ëîáêîâîé êîñòüþ, èíîãäà â íèæíåé ÷àñòè æèâîòà èëè ñïèíû.
Öèñòèò ó æåíùèí âñòðå÷àåòñÿ ÷àùå, ÷òî âûçâàíî àíàòîìè÷åñêèìè îñîáåííîñòÿìè ñòðîåíèÿ ìî÷åïîëîâîé ñèñòåìû. Ðèñê ðàçâèòèÿ áîëåçíè ïîâûøàåòñÿ ïðè:
- èñïîëüçîâàíèè ìî÷åâûâîäÿùåãî êàòåòåðà,
- ïîâûøåííîé ñåêñóàëüíîé àêòèâíîñòè,
- äèàáåòå,
- áåðåìåííîñòè,
- íàñòóïëåíèè ìåíîïàóçû.
Ìóæñêîé öèñòèò ìåíåå ðàñïðîñòðàíåí, íî áîëåå îïàñåí. Áîëåçíü âûçûâàþò èíôåêöèè ìî÷åâîãî ïóçûðÿ è ïðîñòàòû, êîòîðûå òàêæå ìîãóò ñòàòü ïðè÷èíîé õðîíè÷åñêîãî ïðîñòàòèòà.
Äëÿ äèàãíîñòèêè öèñòèòà èñïîëüçóþò ëàáîðàòîðíûå èññëåäîâàíèÿ:
- îáùèå àíàëèçû ìî÷è è êðîâè;
- àíàëèç ìî÷è ïî Íå÷èïîðåíêî;
- áàêòåðèàëüíûé ïîñåâ;
- ìàçêè èç öåðâèêàëüíîãî êàíàëà, óðåòðû, âëàãàëèùà, ïðÿìîé êèøêè;
- áèîõèìè÷åñêèé àíàëèç êðîâè;
- ÏÖÐ-äèàãíîñòèêó.
Ïðè íåîáõîäèìîñòè óðîëîã ìîæåò íàçíà÷èòü äîïîëíèòåëüíûå èññëåäîâàíèÿ, òàêèå êàê öèñòîñêîïèÿ è óëüòðàçâóêîâàÿ äèàãíîñòèêà.
Ëå÷åíèå
Îáû÷íî ëå÷åíèå öèñòèòà ïðîâîäÿò àìáóëàòîðíî. Âðà÷è íàçíà÷àþò êóðñ àíòèáàêòåðèàëüíîé òåðàïèè, êîòîðàÿ ïðèâîäèò ê óëó÷øåíèþ ñîñòîÿíèÿ ïàöèåíòà óæå íà 3-5 äåíü.
.jpg) Ìåäèêàìåíòîçíûå ïðåïàðàòû ïîìîãàþò íå âñåãäà.  34% ñëó÷àåâ äîëãîâðåìåííàÿ àíòèáàêòåðèàëüíàÿ òåðàïèÿ èíôåêöèé ìî÷åâîãî ïóçûðÿ íå äàåò íóæíîãî ðåçóëüòàòà. Îáû÷íî ýòî áûâàåò âûçâàíî òåì, ÷òî âîçáóäèòåëü ëîêàëèçóåòñÿ â ïîäñëèçèñòîì ñëîå. Òîãäà íàçíà÷àþò ôèçèîòåðàïèþ ïðè öèñòèòå, à èìåííî:
Ìåäèêàìåíòîçíûå ïðåïàðàòû ïîìîãàþò íå âñåãäà.  34% ñëó÷àåâ äîëãîâðåìåííàÿ àíòèáàêòåðèàëüíàÿ òåðàïèÿ èíôåêöèé ìî÷åâîãî ïóçûðÿ íå äàåò íóæíîãî ðåçóëüòàòà. Îáû÷íî ýòî áûâàåò âûçâàíî òåì, ÷òî âîçáóäèòåëü ëîêàëèçóåòñÿ â ïîäñëèçèñòîì ñëîå. Òîãäà íàçíà÷àþò ôèçèîòåðàïèþ ïðè öèñòèòå, à èìåííî:
- ýëåêòðîôîðåç,
- èíäóêòîòåðìèþ,
- ìàãíèòîòåðàïèþ,
- ìàãíèòîôîðåç,
- ÊÂ×-òåðàïèþ,
- íèçêî÷àñòîòíûé è âûñîêî÷àñòîòíûé óëüòðàçâóê,
- èìïóëüñíûå òîêè,
- ãèïåðòåðìèþ,
- ëàçåðîòåðàïèþ.
Ìåòîäû ôèçèîòåðàïèè âðà÷ âûáèðàåò èíäèâèäóàëüíî äëÿ êàæäîãî ïàöèåíòà â çàâèñèìîñòè îò êëèíè÷åñêîé êàðòèíû. ×òîáû ïðîöåäóðà áûëà ìàêñèìàëüíî ýôôåêòèâíîé, èñïîëüçóþò ðàçëè÷íûå ñïîñîáû âîçäåéñòâèÿ:
- ýíäîóðåòðàëüíûå,
- òðàíñóðåòðàëüíûå,
- òðàíñðåêòàëüíûå,
- òðàíñâàãèíàëüíûå,
- ïðîåêöèîííûå.
Ýòè ñïîñîáû ïîçâîëÿþò ìàêñèìàëüíî ïðèáëèçèòü ìåñòî ïðîâåäåíèÿ ïðîöåäóðû ê ïîðàæåííîìó îðãàíó. Êóðñ ôèçèîòåðàïèè ïðè öèñòèòå ñîñòàâëÿåò 10-15 ñåàíñîâ. Â çàâèñèìîñòè îò èñïîëüçóåìîãî ìåòîäà, äëèòåëüíîñòü ïðîöåäóð – 5-10 ìèíóò.
Óðîëîã íà Þãî-Çàïàäíîé äëÿ ëå÷åíèÿ âîñïàëèòåëüíûõ çàáîëåâàíèé ìî÷åïîëîâîé ñèñòåìû èñïîëüçóåò ðàçëè÷íûå ìåòîäû ôèçèîòåðàïèè. Ìû ïðèìåíÿåì íîâåéøåå îáîðóäîâàíèå, ÷òî ãàðàíòèðóåò îòëè÷íûé ðåçóëüòàò. Âñå ñïåöèàëèñòû èìåþò áîëüøîé îïûò ðàáîòû â òåðàïèè áîëåçíè. Óòî÷íÿéòå ñòîèìîñòü ëå÷åíèÿ è çàïèñûâàéòåñü íà ïðèåì ïî òåëåôîíó.
Источник

Яков Борисович Миркин. Врач-уролог отделения восстановительного лечения ФГБУ «Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России.
«Урология сегодня» № 6 (22) 2012
Внутрипузырная терапия хронического цистита вообще и бактериального в частности давно привлекает внимание урологов, как в России, так и за рубежом.
Действительно, у местной терапии есть преимущества:
- Возможность создать достаточно высокую концентрацию препарата в месте введения.
- Минимизация системных побочных эффектов.
- Обеспечение комплаенса, поскольку процедуры обычно проводит лечащий врач.
- Некоторые препараты вообще невозможно ввести иным путем (ботулинический токсин, резинифератоксин, гиалуроновая кислота, диоксидин, димексид и пр.).
Однако есть и недостатки:
- Отсутствие стандартов внутрипузырной терапии.
- Необходимость регулярной катетеризации в процессе лечения.
- Недостаточное время воздействия.
За рубежом в основном применяются смеси глюкокортикоидов, анестетиков и протекторов уротелия (гепарин, гиалуронат натрия). Например, R. Moldwin рекомендует коктейль из 20 мл 0,5 % маркаина, 20 мл 2 % лидокаина, 10 000 ЕД гепарина, 40 мг триамцинолона и 80 мг гентамицина.
Видимо, урологическому сообществу еще предстоит разработать методические рекомендации для внутрипузырной терапии. Возможно, имеет смысл создать рабочую группу или экспертный совет.
А пока, давайте попробуем разобраться в основных целях и принципах внутрипузырной терапии хронического бактериального цистита.
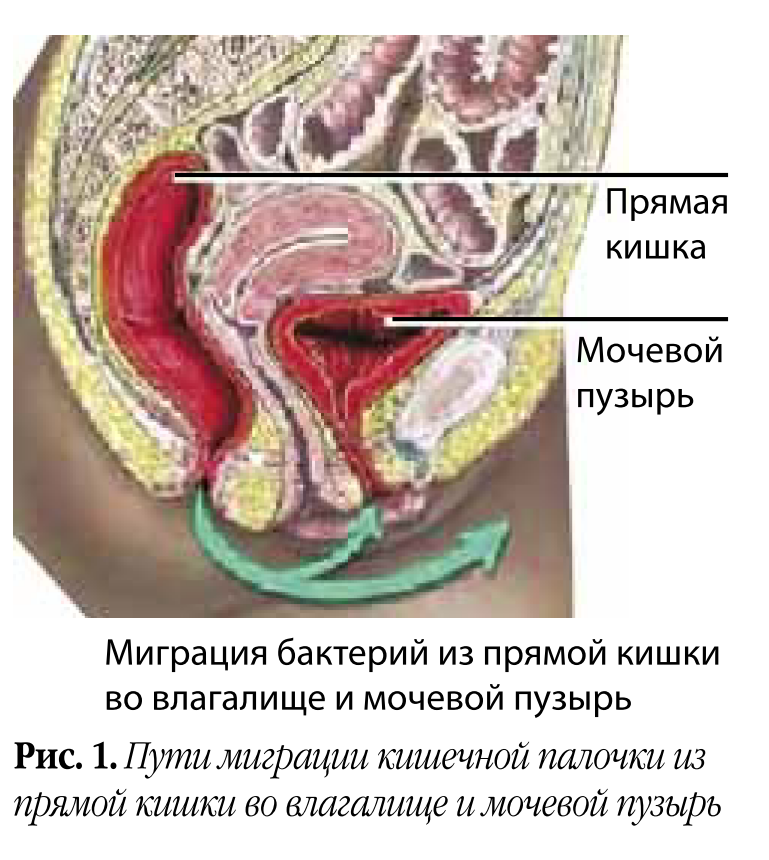 Во-первых, это патогенетическая терапия. Основным возбудителем цистита до недавнего времени считалась E. coli (рис. 1), точнее ее уропатогенные штаммы, обладающие инструментами вирулентности: гиалуронидазой для разрушения гликозаминогликанового слоя мочевого пузыря и фимбриями для прикрепления к уротелию.
Во-первых, это патогенетическая терапия. Основным возбудителем цистита до недавнего времени считалась E. coli (рис. 1), точнее ее уропатогенные штаммы, обладающие инструментами вирулентности: гиалуронидазой для разрушения гликозаминогликанового слоя мочевого пузыря и фимбриями для прикрепления к уротелию.
Перорального применения фторхинолонов было вполне достаточно для ее элиминации. Однако, в последнее время доказана возможность образования микробных ассоциаций в уротелии, защищенных биопленками. Такие микроколонии могут содержать несколько десятков видов микроорганизмов (в том числе анаэробов) с разделением функций. Проникновение в них антибиотиков при системном применении затруднено (рис. 2).

Таким образом, потенциальный препарат для внутрипузырной антибактериальной терапии должен обладать широким спектром действия, проникать в уротелий и микроколонии.
Во-вторых, необходимо в короткие сроки купировать болевой синдром и поллакиурию. Для этого можно использовать местные анестетики (лидокаин, маркаин) или М-холинолитики.
В-третьих, представляется целесообразным сформировать местный иммунитет.
В четвертых, необходимо восстановить поврежденный уротелий.
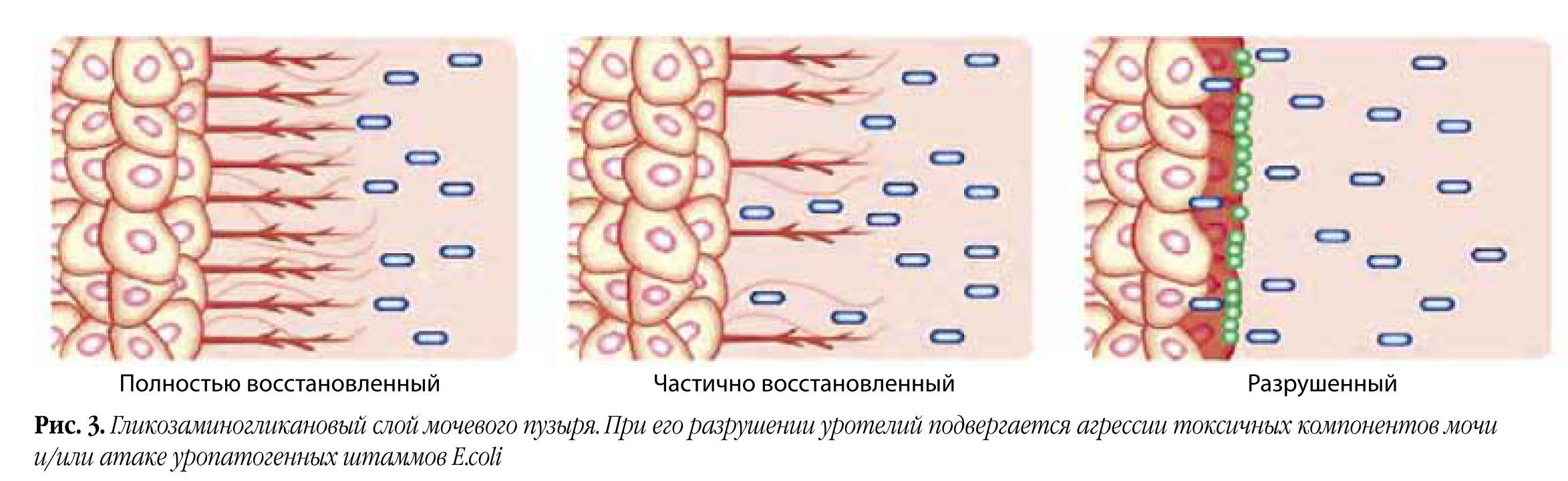
И наконец, в пятых – восстановить гликозаминогликановый слой мочевого пузыря, препятствующий адгезии бактерий (рис. 3).
Одним из главных недостатков внутрипузырной терапии является слабая адгезия препаратов к уротелию. То есть, они выводятся из мочевого пузыря вскоре после введения. Следовательно, необходимо обеспечить длительную адгезию, минимум 24 ч. Понятно, что такое продолжительное воздействие должен обеспечивать целый комплекс препаратов. Однако, фармакохимическое взаимодействие в таком «коктейле» достаточно трудно спрогнозировать и оценить. Кроме того, на разных этапах терапии требуется различное воздействие, которое, кстати, зависит еще и от динамики патологического процесса.
Поэтому совместно с группой биохимиков, которую возглавляет проф. Н.Д. Олтаржевская, мы решили разработать комплекс препаратов для внутрипузырной терапии хронического бактериального цистита.
В основу легла концепция 3 этапов терапии цистита.
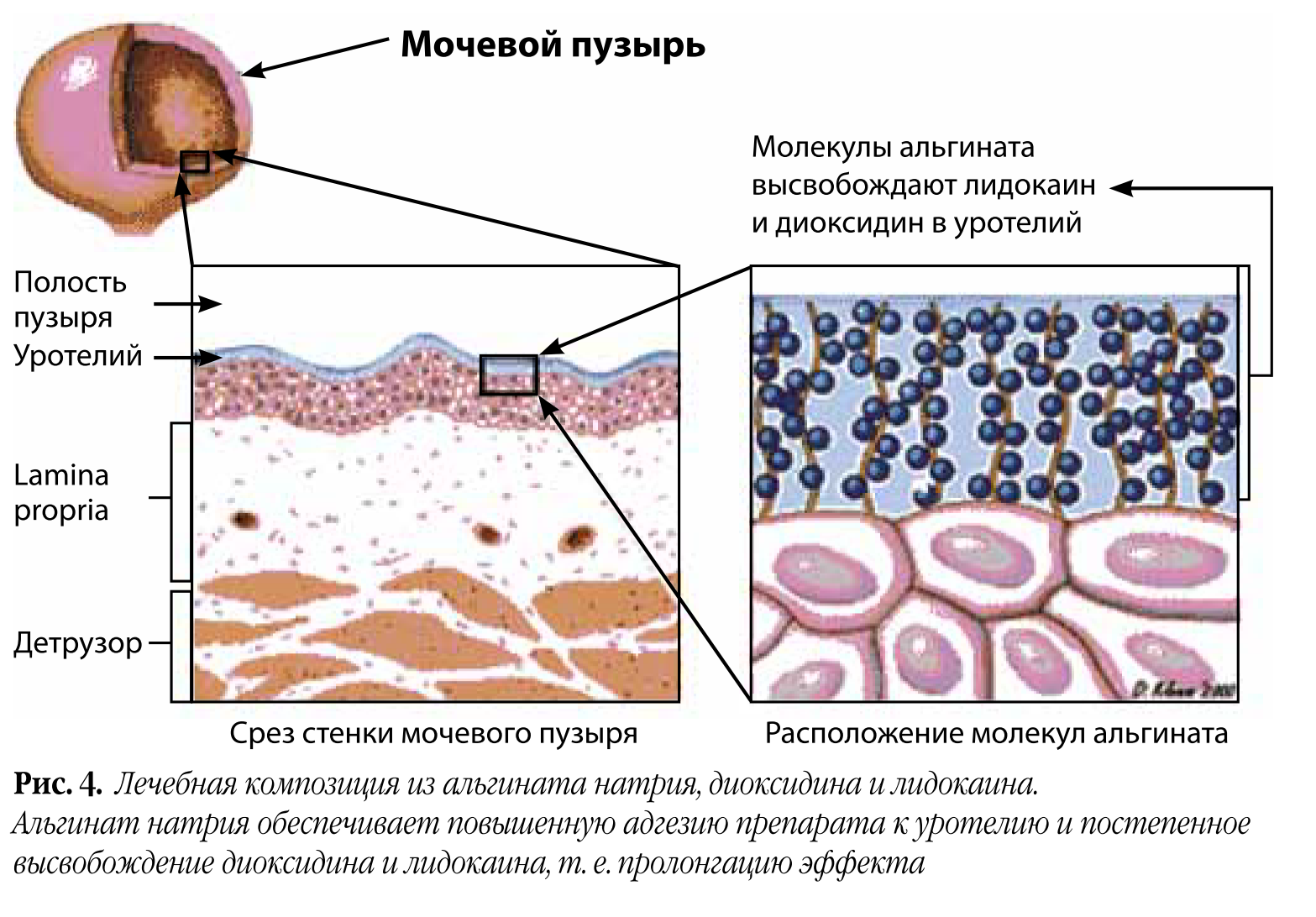
Первый этап – антибактериальная и симптоматическая терапия. Для этого мы выбрали комбинацию антибактериального препарата широкого спектра действия диоксидина и анестетика лидокаина. Для усиления адгезии к уротелию мы использовали альгинат натрия (рис. 4). Этот полисахарид обеспечивает длительное действие диоксидина и лидокаина.
Был проведен эксперимент in vitro по сравнению степени адгезии к коллагеновой мембране раствора гиалуроната натрия и комбинации гиалуроната натрия с альгинатом натрия. Степень адгезии композиции с альгинатом была соответственно в 8 раз выше, продолжительность действия также была больше. Таким образом, симптомы (боль и поллакиурия) исчезали через несколько минут после введения. Длительность действия составила от 24 до 48 ч.
Данная композиция (диоксидин, лидокаин, альгинат натрия) зарегистрирована под названием Колетекс-АДЛ. В урологии применяется под торговой маркой УРОЛАЙН-АДЛ (шприцы объемом 20 мл.).
Что касается усиления диффузии в уротелий – этого можно добиться использованием димексида (ДМСО).
Поскольку в различных клинических ситуациях возможно использование различных методик, было решено не добавлять димексид в Колетекс-АДЛ, а создать отдельную композицию на основе димексида и альгината натрия (Колетекс-Д/УРОЛАЙН-Д). При необходимости во время инстилляции можно через тот же катетер ввести димексид.
Второй этап – репаративная и иммунокоррегирующая терапия. Для этого принято решение использовать комбинацию дерината и альгината натрия, так как деринат обладает следующим комплексом свойств.
В качестве иммуномодулятора:
- модулирует активность фагоцитов и прежде всего макрофагов;
- нормализует показатели клеточного иммунитета;
- нормализует показатели гуморального иммунитета.
В качестве репаранта и цитопротектора:
- предупреждает альтерацию, связанную со свободно-радикальным повреждением клеток;
- проявляет антиоксидантные и мембраностабилизирующие свойства;
- обладает высокой репаративной и регенераторной способностью. Для увеличения адгезионных свойств раствора также был применен альгинат натрия. Данный препарат зарегистрирован под названием Колетекс-ДНК/УРОЛАЙН-ДНК.
Третий этап – восстановление гликозаминогликанового слоя уротелия. Основным компонентом гликозаминогликанового слоя является гиалуроновая кислота (УРО-ГИАЛ (гиалуронат натрия)).
Таким образом, трехэтапная внутрипузырная терапия хронического бактериального цистита с использованием альгината натрия для усиления адгезии и пролонгации действия, димексида или внутрипузырного электрофореза с целью увеличения диффузии препаратов в уротелий, является перспективным способом лечения этой патологии. Необходимо проведение дополнительных исследований, оценивающих ее эффективность и безопасность.
Источник
