Эмболизация опухоли мочевого пузыря
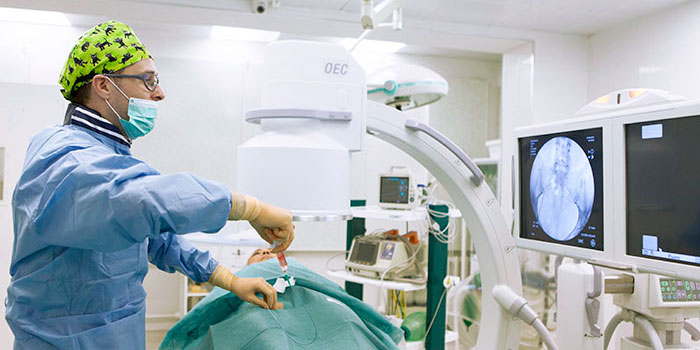
Эмболизация – малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами – эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли – такое вмешательство называется химиоэмболизация.

Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности – эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация у онкологических пациентов
Эмболизация артерий для лечения опухолей и их метастазов помогает решить следующие задачи:
- в качестве самостоятельного метода лечения – эмболизация (чаще всего в варианте химиоэмболизации) может приводить к ишемии ткани опухоли и ее гибели. Для некоторых заболеваний, например, ряд опухолей печени, этот лечения может приводить к полной ремиссии без хирургического лечения.
- в сочетании с хирургическим лечением эмболизация используется как вспомогательная технология – чаще всего для уменьшения кровотечения во время операции за счет деваскуляризации (обескровливания) новообразования;
- в ряде случаев эмболизация, выполненная перед операцией, дает возможность проведения более радикальной операции за счет предварительного уменьшения опухоли;
- эмболизация также может применяться для борьбы с симптомами и осложнениями онкологических заболеваний – это в первую очередь остановка опасных кровотечений, которые угрожают жизни пациента, кроме того – облегчение боли, вызванной злокачественным новообразованием; еще одним эффектом является уменьшение объема и замедление роста опухоли.
Виды эмболизации артерий у онкологических больных:
- предоперационная – выполняется в качестве первого этапа хирургического вмешательства;
- в качестве самостоятельного метода лечения – чаще всего при опухолях печени, почек и ряде других опухолей
- в качестве паллиативного метода лечения – для остановки кровотечений, уменьшения болевого синдрома, уменьшения объемов и темпа роста опухоли.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4-5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку – ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация – введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация – введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
Эмболизация артерий в онкологии
К эмболизации артерий наиболее часто прибегают при следующих онкологических заболеваниях:
- В качестве самостоятельного метода лечения: Первичные и метастатические опухоли печени, почек, легких и других локализаций.
- В комбинации с хирургическими методами: Первичные и метастатические опухоли печени, почек, легких, костей, позвоночника, матки, простаты, мочевого пузыря и т. д.
- Для остановки кровотечений при опухолях: малого таза, легких, прямой кишки, толстой кишки, печени, матки, простаты, опухолях головы и шеи. Т. е. практически при любой локализации с целью прекращения кровотечения.
Эмболизация также широко применяется для лечения заболеваний, не связанных с онкологией:
- Миома матки. Эмболизация маточных артерий – наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью – около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация – эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле – наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20-30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы – в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Насколько безопасна эмболизация?
Цель эмболизации в онкологии – не только прекратить приток крови к патологическому очагу, но и сохранить при этом кровообращение в соседних здоровых тканях. Современная техника эмболизации с использованием микрокатетеров позволяет обеспечить необходимую точность эмболизации.
Для того чтобы обеспечить точность в ходе эмболизации всегда проводят ангиографию. Врач внимательно изучает сосудистую сеть, кровоснабжение опухоли и определяет, в какой сосуд должны быть введены эмболы. Эмболы вводятся только после детального изучения сосудистой анатомии опухоли в ходе вмешательства. Перед эмболизацией вам также могут назначить УЗИ, КТ, МРТ и другие исследования.
Существует ряд противопоказаний к проведению эмболизации, но все они являются относительными, то есть процедура, как правило, все же может быть проведена при соблюдении некоторых условий. Например, у пациента с нарушением функции почек должно быть нормализовано артериальное давление, водно-солевой баланс, а во время ангиографии нужно использовать минимальное количество контрастного вещества.
В Европейской клинике с каждым пациентом работают индивидуально. Врач оценивает общее состояние больного, учитывает сопутствующие заболевания, размеры и расположение опухоли, особенности ее кровоснабжения.
Врачи-специалисты Европейской клиники имеют огромный опыт проведения эмболизации артерий при различных видах опухолей. Мы используем значительный собственный и опыт коллег из ведущих зарубежных клиник. Некоторые процедуры, которые мы предлагаем пациентам в Европейской клинике (например, эмболизация при аденоме простаты), даже в Европе, США и Израиле являются прерогативой крупных университетских клиник из-за необходимости иметь хирургов самого высокого уровня.
Нашими врачами были выполнены первые в России эмболизации миомы матки, артерий простаты, мы первыми стали работать с самыми современными препаратами для эмболизации – Bead Block, Embozene, DC Bead и др.
Источник
1 Факультет фундаментальной медицины МГУ им. М. В. Ломоносова, кафедра урологии и андрологии (зав. каф. – акад. РАН, проф., д.м.н. Камалов А. А.), Москва, Россия; 2 МНОЦ МГУ им. М. В. Ломоносова (дир. – акад. РАН, проф., д.м.н. Камалов А.А.), Москва, Россия; 3 РНИМУ им. Н. И. Пирогова (ректор – акад. РАН, проф. Лукьянов С. А.), Москва, Россия; 4 ГБУЗ «ГКБ № 31» ДЗМ (глав. врач – к.м.н. Ефремова Н. М.), Москва, Россия
Распространенность рака мочевого пузыря в России за последние 10 лет выросла с 49,6 до 74,1 больного на 100 тыс. населения. Гематурия является жизнеугрожающим осложнением и одной из частых причин летальности при поздних стадиях рака мочевого пузыря. Консервативные методы гемостаза не всегда позволяют достигать стойкого эффекта. При некупируемом кровотечении пациенту показано оперативное лечение. В связи с преобладанием в структуре заболеваемости раком мочевого пузыря пациентов группы высокого анестезиологического риска наиболее предпочтительно применение минимально инвазивных технологий гемостаза. Данный литературный обзор посвящен одному из таких методов – суперселективной эмболизации артерий мочевого пузыря.
Актуальность исследования
Распространенность рака мочевого пузыря в России за последние 10 лет выросла с 49,6 до 74,1 больного на 100 тыс. населения. По росту первичной заболеваемости среди онкоурологических заболеваний рак мочевого пузыря занимает 3-е место после рака простаты и рака почки [1]. Согласно данным мировой статистики по первичной заболеваемости и смертности среди онкоурологических заболеваний, рак мочевого пузыря занимает 2-е место после рака простаты [2].
Одним из тяжелых осложнений и частой причиной летальности при поздних стадиях рака мочевого пузыря служит тотальная макрогематурия. Некупируемая макрогематурия встречается примерно у 10% пациентов [3-6]. Консервативные методы гемостаза не всегда позволяют достигать стойкого эффекта. При некупируемом кровотечении пациенту показано оперативное лечение. Наиболее широкое распространение в данном случае имеют эндоскопические коагуляционные методики, лигирование внутренних подвздошных артерий, а также открытые хирургические вмешательства вплоть до цистэктомии [7, 8].
Между тем стандартные трансуретральные методы гемостаза не лишены недостатков. Трансуретральная электрохирургическая резекция мочевого пузыря и коагуляция кровоточащих сосудов в условиях плохой визуализации из-за продолжающегося кровотечения могут быть причиной массы осложнений вплоть до перфорации мочевого пузыря и в обязательном порядке требует анестезиологического пособия. Лапароскопическое или открытое лигирование внутренней подвздошной артерии и ее ветвей также требует общего наркоза, не всегда бывает достаточно эффективным и делает невозможным выполнение в последующем эндоваскулярного гемостаза. Ретгеноэндоваскулярная эмболизация передней порции внутренней подвздошной артерии не имеет противопоказаний по анестезиологическому риску, однако ввиду недостаточной селективности зачастую неэффективна и связана с ишемией органов малого таза. Предпочтительным минимально-инвазивным хирургическим методом гемостаза для пациентов группы высокого анестезиологического риска с продолжающимся кровотечением из опухоли мочевого пузыря считается суперселективная эмболизация артерий [9].
Обзор литературы
Технологический прогресс позволил существенно расширить возможности рентгеноэндоваскулярной хирургии, которую стали использовать как метод не только диагностики, но и лечения, одним из вариантов которого служит рентгеноэндоваскулярная эмболизация артерий. Впервые в мире эту методику применил R. H. M. Dawbarn в 1904 г. [10] при злокачественной опухоли наружной сонной артерии.
В качестве эмболизационного материала была использована смесь парафина и вазелина. Родоначальниками применения рентгеноэндоваскулярной эмболизации в урологии стали А. F. Lalli et al. [11], в 1969 г. впервые экспериментально выполнившие эмболизацию почечной артерии. В 1973 г. L. E. Almgard et al. [12] впервые применили данную методику в клинической практике. Эмболизационным материалом послужила гомогенизированная аутомыщца. В 1979 г. E. K. Lang et al. [13] сообщили об успешном выполнении билатеральной эмболизации передней порции внутренней подвздошной артерии 14 пациентам с тотальной макрогематурией. В России первопроходцами в области эндоваскулярной эмболизации в урологии стали А. М. Гранов (1979) [14], Н. А. Лопаткин (1982) [15], В. С. Рябинский (1985) [16], применившие данную технику для эндоваскулярной окклюзии почечной артерии. Эмболизация для остановки кровотечения из артерий мочевого пузыря впервые была применена T. D. Schuhrke et al. в 1976 г. [17]. В нашей стране подобный опыт в 1985 г. впервые представили А. М. Гранов и соавт. [18], успешно выполнившие эмболизацию передней порции внутренней подвздошной артерии 30 пациентам с продолжающимся кровотечением из опухоли мочевого пузыря. Опыт успешного выполнения рентгеноэндоваскулярной суперселективной эмболизации артерий мочевого пузыря (ССЭАМП) 80 пациентам с некупируемой макрогематурией в 2013 г. представили А. М. Тибилов и соав…
В.К. Карпов, С.А. Капранов, Б.М. Шапаров, А.А. Камалов
Источник
23 декабря 2020

Это рентгенохирургическая процедура, которая используется и в онкологии для ухудшения кровоснабжения опухолевых тканей. Злокачественное новообразование формирует вокруг себя сеть сосудов, по которым к нему поступает кислород и питательные вещества, необходимые для размножения клеток опухоли. Эмболизация, то есть закупорка, перекрытие таких сосудов оставляет новообразование без притока крови, что ведет к постепенной остановке его роста за счет отмирания злокачественных клеток.
Как проводят эту процедуру?
Эмболизация – это малоинвазивный, то есть не связанный с масштабными хирургическими вмешательствами, метод лечения. Иногда он может даже послужить альтернативой традиционной операции.
Доступ к области, в которой находится опухоль, врачи получают через крупные сосуды человеческого тела, расположенные по соседству. Через очень небольшой разрез в тот или иной сосуд вводят катетер и медленно перемещают его к новообразованию. Вся эта процедура проходит под контролем рентгеноскопии – врач видит, куда и насколько он продвигает катетер.
По достижении сосуда, питающего опухоль, через катетер вводят эмбол – вещество или устройство, которые призваны закупорить сосуд, остановить кровообращение в нем. После этого делают несколько ангиографических снимков для того, чтобы удостовериться, что операция прошла успешно, и эмбол установлен именно там, где требовалось. Чаще всего такие вмешательства проходят под местной анестезией, но иногда, например, при эмболизации опухолей в печени, используют и общий наркоз.
Какие есть типы эмболизирующих материалов?
- жидкие среды, которые способны легко проникать в сложные разветвления мелких сосудов, обеспечивая повышенную точность воздействий;
- склерозирующие материалы – они не создают искусственную «пробку», а уплотняют внутренний клеточный слой сосуда, за счет чего его просвет постепенно перекрывается;
- эмболизирующие микрочастицы;
- устройства для механической закупорки сосуда: спирали, баллоны и т.д.
Наиболее эффективным способом сосудистой эмболизации в современной онкологии считается химиоэмболизация с использованием микросфер. Микросферы представляют собой полимерные частицы шарообразной формы и диаметром от 50 до 200 мкм. Их диаметр также можно подбирать в зависимости от ожидаемого размера сосудов, питающих опухоль. После введения эти частицы «застревают» в просвете сосудов, вызывая их необратимую эмболизацию. Кроме того, перед вмешательством микросферы также насыщают препаратами для химиотерапии. После закупорки сосуда они начинают высвобождать эти цитостатические лекарственные вещества и могут поддерживать их терапевтическую концентрацию до месяца.
При каких онкозаболеваниях показана сосудистая эмболизация?
Эмболизацию с использованием микросфер и одновременным применением препаратов для химиотерапии назначают при:
- первичном раке печени;
- печеночных метастазах опухолей нервной системы, желез внутренней секреции и прямой кишки;
- опухолях желчного пузыря и желчевыводящих протоков;
- раке молочной железы;
- опухолях легких;
- почечном раке;
- раке головки поджелудочной железы;
- опухолях костных структур головы и шеи.
Каковы преимущества сосудистой эмболизации?
- Малая инвазивность процедуры – она не требует наложения швов и не оставляет после себя крупных послеоперационных шрамов.
- Минимальный риск инфекционных осложнений.
- Часто нет необходимости использовать общую анестезию, которая всегда становится серьезной нагрузкой для ослабленного организма онкобольного.
- Минимальное время восстановления после вмешательства.
- Высокая эффективность в сравнении с традиционной системной химиотерапией.
- Сохранение целостности и функциональной активности органов и тканей.
Как проходит сосудистая эмболизация в клинике «Анадолу»?
Специалисты нашего медицинского центра используют самые современные эмболизационные материалы, а потому этот метод онкологического лечения дает отличные результаты. Кроме того, очень многое зависит от профессионализма врачей, проводящих данную процедуру. В клинике «Анадолу» сосудистую эмболизацию выполняет целая команда высококвалифицированных специалистов: хирург-онколог, химиотерапевт, сосудистый хирург, а также интервенционный радиолог, который обеспечивает контроль введения катетера.
Источник
Что это такое и как применяется при онкологических заболеваниях?
Под термином эмболизация (embolotherapy) понимается малоинвазивная процедура, направленная на предотвращение кровоснабжения определенных органов, тканей, структур организма. Иными словами, этот метод лечения помогает лишить опухоль питания и тем самым уменьшить её размеры.
В онкологии с лечебной целью применяется трансартериальная химиоэмболизация (ТАСЕ) – процедура, сопровождающаяся введением внутрь опухоли препаратов химиотерапии с последующей окклюзией питающих ее кровеносных сосудов.
Трансартериальная химиоэмболизация чаще всего применяется в случаях первичного рака печени, рака почки, рака матки и шейки матки, рака легких, предстательной железы. Также она эффективна при метастазах в позвоночнике, метастатических опухолях печени и некоторых других органов. В некоторых случаях эмболизация может являться самостоятельным лечением.
Зачем нужна эмболизация онкологическим больным?
Предварительно проведенная эмболизация для уменьшения объема и замедления роста опухоли дает возможность провести более радикальные операции, или же выиграть драгоценное время для действия лекарственной терапии.
Чаще всего эмболизация применяется в комплексе с другими видами лечения (облучением, криоабляцией, химио- и таргетной терапией), что повышает общую эффективность всего лечения.
Также эмболизация широко используется как вспомогательная терапия, например при хирургическом методе лечения для уменьшения кровотечения и болевого синдрома. В медицине этот метод называют паллиативным.
Как проводится эмболизация?
Чаще всего процесс эмболизации проводят с местным обезболиванием. Только в крайних случаях используют наркоз. За 3-5 часов до процедуры пациентов просят отказаться от приема пищи.
Эмболизация выполняется эндоваскулярным способом с использованием установки для рентгенохирургических процедур. Доступ к очагу производится с помощью специального катетера, который вводится в бедренную артерию, но иногда врач-рентгенохирург может использовать и другие артерии (плечевую артерию в области локтевого сгиба, лучевую артерию на запястье и т.д.).
Перед эмболизацией необходимо провести ангиографию для определения точной локализации артерий, снабжающие патологическое образование.
Ангиография – это самый точный современный метод исследования кровеносных сосудов.
В артерии вводят специальное рентгеноконтрастное вещество, которое позволяет отслеживать сосуды в цифровом видео формате. По полученным изображениям доктор оценивает расположение сосудов и определяет, по каким из них осуществляется кровоснабжение опухоли.
После осуществления доступа начинается собственно лечение. Внутрь опухоли вводятся подходящие препараты химиотерапии (иногда в сочетании с противоопухолевыми препаратами ТКМ), после чего сосуды окклюзируются (склеиваются) эмболизирующими веществами (йодированное масло или др).
После выполняется ещё одна серия ангиографических снимков, чтобы проконтролировать, насколько успешным был этот этап лечения.
Плюсы и минусы эмболизации
Плюсов в этой процедуре больше чем минусов:
- Пациент быстро восстанавливается после проведения эмболизации, и на месте доступа отсутствуют швы и рубцы.
- Очень низкий риск инфицирования и гарантия сохранения целостности анатомических структур.
- Минимум осложнений после лечения.
- Самое важное преимущество – это, конечно, воздействие непосредственно на злокачественную опухоль.
Минусы эмболизации:
- При наличии активного кровотока в опухоли эмболизирующие вещества могут вымываться из опухоли, тогда процедуру придется повторять.
- Имеется риск попадания эмболов в здоровые ткани, но при должной квалификации и большом опыте эндоваскулярного хирурга этот риск минимален.
- К сожалению, процедура подходит не всем.
- И последний минус – возможен рецидив, но никто от этого не застрахован.
Насколько безопасна эмболизация?
Главная задача эмболизации – не только закупорить артерии, по которым идет приток крови к патологическому образованию, но и сохранить кровообращение в соседних здоровых тканях.
Благодаря своей малоинвазивности процедура эмболизации практически безболезнена, на месте прокола нет никакой операционной раны, во время проведения не требуется наркоз.
Ведущие специалисты Хэйлунцзянской центральной больницы «Нункэн» работают с каждым пациентом индивидуально. Они оценивают общее состояние больного и учитывают не только размеры и расположение очага, но и все заболевания, имеющиеся у пациента.
Именно в больнице “Нункэн” были выполнены первые в провинции Хэйлунцзян эмболизации рака и метастазов печени, миомы матки и артерий предстательной железы.
Если Вы ищите больницу за рубежом для лечения онкологии, то можете смело обращаться к нам за консультацией. Наши профессора подберут правильное лечение и приложат все усилия для Вашего скорейшего выздоровления.
Врачи больницы “Нункэн” – большие профессионалы!


Примеры успешного лечения
Пациент, 58 лет, диагноз: рак печени, гиперфункция селезенки. Лечение: ТАСЕ опухоли печени и эмболизация селезенки для повышения уровня тромбоцитов. Через три недели уровень тромбоцитов пришел в норму, и стало возможным применение таргетной терапии Сорафениб.
Пациентка, 50 лет, диагноз: рак печени, опухоль была обнаружена в 2002 году.
Метод лечения: эмболизация. Количество проведенных процедур: 5 раз.
После 5 процедур эмболизации опухоль исчезла.
Мужчина, 55 лет. Диагноз: злокачественная опухоль печени.
Курс лечения: 4 раза.
На снимке результат ДО и ПОСЛЕ лечения
Пациентка, 36 лет, диагноз: рак полости рта
На фотографии слева видна опухоль. Контр.снимок через 3 мес. после одной процедуры эмболизации: опухоль исчезла.
Отзывы
Семен, диагноз: рак печени
Мед. персонал внимательный, обслуживание хорошее, все очень отзывчивые. Руководство больницы профессионально работает. Отдельная благодарность переводчикам Арине, Саше и Ольге….читать дальше
Юрий, диагноз: рак печени
Сплоченный коллектив центра делает все для лечения больного. Здесь работают профессионалы с большой буквы…читать дальше
Источник
